Код мкб 10 ахиллобурсит
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Ахиллобурсит.

Ахиллобурсит
Описание
Это воспаление мешочка рядом с ахилловым сухожилием. Это может быть острым или хроническим, односторонним или двусторонним. Это проявляется в отеке вдоль ахиллова сухожилия, гиперемии, локальной гипертермии и боли вдоль задней части голеностопного сустава. В остром течении определяются общая гипертермия, слабость и слабость. При хронической форме вероятность разрыва сухожилия увеличивается. Диагноз ставится на основании жалоб и клинических симптомов, для выяснения причин ахиллобурсита назначаются визуализация и лабораторные методы. Лечение — иммобилизация, медикаментозная терапия, частичное или полное удаление бурсы.
Дополнительные факты
Ахиллобурсит является довольно распространенной патологией. По частоте появления он занимает четвертое место среди воспалений периартикулярных карманов после бурсита суставов локтя, колена и плеча. Как правило, он носит асептический характер, реже сопровождается скоплением гноя. Обычно поражает людей молодого и среднего возраста с физической активностью. Мужчины страдают чаще, чем женщины. Острый бурсит можно лечить лучше, чем хронический, редко осложняя разрыв сухожилия.
Ахиллобурсит
Причины
Основной причиной развития патологии является чрезмерная нагрузка на сухожилие. Реже воспаление возникает при заболеваниях суставов, экзогенной или эндогенной инфекции. Различают следующие факторы, которые вызывают ахилобурсит:
• Спортивные и танцевальные грузы. Заболевание часто диагностируется у спортсменов, футболистов, артистов балета, народных танцовщиц, представителей ряда других профессий. Определенную роль в возникновении ацилобурсита играет давняя история, например, среди продавцов. У людей с избыточным весом ноги постоянно страдают от перегрузки, даже при умеренной физической нагрузке.
• Ношение неудобной обуви. Из-за нефизиологического перераспределения нагрузки может возникнуть патология при ношении обуви на высоком каблуке. Обувь с твердой спинкой оказывает прямое травматическое воздействие на сухожильные сумки.
• Ревматические заболевания. Как правило, ревматоидный артрит является основной причиной. Реже бурсит выявляется при псориазе, подагре, анкилозирующем спондилите, реактивном артрите.
• Травма. Развитие ацилобурсита может быть вызвано закрытыми поражениями задней поверхности голеностопного сустава с кровоизлиянием в ткани или ссадинами и царапинами, через которые патогенные бактерии проникают в нижележащие ткани. Иногда гнойный ацилобурсит образуется при контактном или лимфогенном распространении инфекции из тесного очага с абсцессом, мокротой, кипячением, остеомиелитом и другими гнойно-воспалительными процессами.
В литературе имеются указания на возможность бурсита ахиллова сухожилия в контексте специфических инфекций (сифилис, гонорея, туберкулез и т. Д. ), Но в медицинской практике эти случаи крайне редки. Предрасполагающими факторами, повышающими вероятность развития акобобурсита, являются сахарный диабет, истощение, нарушения иммунитета, почечная недостаточность, алкоголизм и употребление стероидных препаратов.
Патогенез
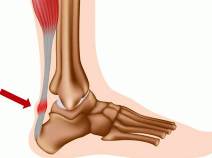
В области прикрепления ахиллова к пятке имеются два слизистых кармана, которые облегчают движение сухожилия: передний и задний. Передняя часть находится между сухожилием и костью, задняя часть (непостоянная) находится под кожей. Обычно в сумке содержится небольшое количество жидкости, которая позволяет сухожилия скользить во время движения. С развитием асептического воспаления количество жидкости увеличивается из-за накопления серозных утечек. Стенки мешка пропитаны серозной жидкостью.
При закрытом поражении избыток жидкости появляется из-за разрыва кровеносных сосудов и имеет геморрагический характер. При открытых поражениях и инфекционных очагах вследствие инфекции серозное воспаление быстро сменяется гнойным. Впоследствии фибрин оседает в стенках бурсы, образуются рубцовые спаки, которые создают благоприятную почву для развития рецидивов.
Классификация
Заболевание классифицируется по нескольким параметрам:
• Расположение сумки. У танцоров и спортсменов выявляется передний ахобобурсит (болезнь Альберта), у последнего диагностированы травмы, инфекции, деформация Хаглунда.
• В соответствии с особенностями текущего. Заболевание имеет острое, подострое или хроническое (рецидивирующее) течение.
• Появление возбудителя. Неспецифическая форма развивается при заражении стафилококками, стрептококками и другими специфическими микроорганизмами — туберкулезом, сифилисом, гонореей и другими специфическими инфекциями. При отсутствии возбудителя говорят о асептическом бурсите.
• Состав экссудата. Ахобобурсит может быть серозным, гнойным и геморрагическим. При хроническом процессе участки кальцификации иногда образуются на стенках слизистой оболочки с развитием кальцифицирующей формы заболевания.
Симптомы
Бурсит из-за травмы или распространения инфекции развивается резко, поражается одна сторона. При ревматических заболеваниях наступает постепенная травма, возможно двусторонняя. При перегрузках сначала наблюдается острый эпизод, затем заболевание приобретает хроническое течение, иногда патология в основном хроническая. Пациенты жалуются на боли в области пятки, усиливающиеся от движения и давления обуви.
При осмотре выявляются местный отек и гиперемия. Первоначально отек мягкий, ограниченный. Впоследствии его площадь увеличивается. В нижней трети голени определяется утолщение. При переднем ациллоборците обнаруживается припухлость веретенообразной формы с выпячиваниями по обеим сторонам ахилла. Когда задний мешок поврежден, определяется мягкое, круглое или продолговатое образование на сухожилии.
При пальпации заднего ахиллобурсита отмечается резкая боль под сухожилием, спереди — в поверхностных тканях. Изменилась область мягко-упругой консистенции, симптом колебания положительный. При асептическом воспалении температура кожи над пораженным участком слегка повышается. При заражении выявляется значительная локальная гипертермия на фоне повышения общей температуры тела, покраснение распространяется на близлежащие ткани, усиливается боль, дергается, лишается ночного сна.
Боль в голеностопе. Высокая температура тела.
Возможные осложнения
Вероятность перелома ахиллова сухожилия значительно возрастает при хроническом течении. При инфекционном ахиллобурсите существует риск распространения гнойного процесса на окружающие ткани с развитием абсцесса или флегмоны. Страшные осложнения включают остеомиелит пяточной кости и гнойный артрит голеностопного сустава. В некоторых случаях возможно генерализация с развитием сепсиса.
Диагностика
Диагноз обычно ставится хирургом-ортопедом. При наличии ранее выявленного ревматического заболевания диагноз ставится ревматологом с признаками гнойного воспаления хирургом. Для определения причин, типа и особенностей течения ацилобурсита используются следующие методы: Врач обнаруживает динамику заболевания, обстоятельства, предшествующие появлению симптомов (травма, перегрузка), характеристики профессиональной деятельности, наличие заболеваний суставов и околосуставных тканей. При объективном осмотре определяются боль, местное утолщение в области сумки, гиперемия, гипертермия. В пользу ацилобурсита максимальная боль при пальпации мягких тканей, а не костных структур, типично свидетельствует об ограниченном отеке.
-4-. Обследование сухожилия и окружающих тканей выявляет признаки воспаления. При хроническом ахилобурсите обнаруживаются участки фиброзной дегенерации стенки бурсы, иногда — известняковые включения, сухожилие дегенеративно изменено.
• МРТ голеностопного сустава. Многослойные изображения пораженного участка позволяют точно определить местоположение воспалительного процесса, характер и степень выраженности изменений в сухожилиях и брюшных мешках.
• Рентген голеностопного сустава. При повреждении мягких тканей методика не информативна, ее назначают для исключения травматических или воспалительных повреждений голеностопного сустава и для выяснения причин развития ацилобурсита.
• Лабораторные испытания. При гнойном процессе выявляются маркеры воспаления — увеличение СОЭ, лейкоцитоз со смещением влево. Изучение уровня мочевины, С-реактивного белка, ревматоидного фактора, антител против цитруллина и других показателей позволяет нам подтвердить или опровергнуть ревматическую этиологию ацилобурсита.
Диагностика, как правило, не сложна из-за типичного состояния и расположения поверхности мешка. Важной частью обследования является исключение повреждения твердых структур и дифференциация различных форм ацилобурсита с целью разработки идеального плана лечения.
Лечение
Конечности обеспечивают мир. В острой форме иногда проводится временная иммобилизация гипсом. Нога рекомендуется поднимать. При асептическом воспалении ахиллобура выполняются следующие терапевтические меры:
• Термические процедуры. К ним относятся аппликации в грязи, озокерите или парафине, использование полуалкогольных компрессов.
• Другие физиотерапевтические методы. Фонофорез гормональных препаратов достаточно эффективен. Вы можете использовать лазеротерапию, магнитотерапию, ударно-волновую терапию.
• Медикаментозная терапия. Используйте местные противовоспалительные и отвлекающие средства. В случае ревматического ахилобуристического воспаления проводится этиопатогенетическая терапия. Наиболее эффективным методом является введение гидрокортикостероидов в полость бурсы. Курс состоит из 3 инъекций с интервалом в 3 дня.
Для неспецифических инфекционных поражений используются антибактериальные препараты широкого спектра действия с последующей коррекцией антибиотикотерапии после определения чувствительности микроорганизмов. При специфических инфекциях терапия проводится в соответствии с методическими рекомендациями.
Хирургические вмешательства показаны при гнойном ахиллобурсите, часто рецидивирующем хроническом переднем (глубоком) бурсите и поражениях заднего (поверхностного) мешка из-за деформации Хаглунда. Выполнила:
• Открытие, дренаж. Это произведено с гнойными процессами. Включает в себя широкие разрезы, удаление гноя, промывание полости асептическими растворами, установку дренажей.
• Иссечение передней бурсы. Для обеспечения доступа к сумке ахиллы частично рассекаются в продольном направлении, бурса рассекается и удаляется, сухожилие ушивается, гипс применяется в течение 3 недель.
• Исправление деформации Хаглунда. Чтобы устранить причину воспаления (чрезмерное давление на мешок), выполняется резекция края или остеотомия пяточной кости в форме клина.
В послеоперационном периоде назначают антибиотики, проводят перевязки и проводят реабилитационные мероприятия. Период выздоровления определяется типом ацилобурсита и объемом вмешательства.
Лечение ахиллобурсита.
Тактика лечения зависит от формы заболевания, возможно, консервативного или хирургического. Пациенты с асептическим бурситом в результате незначительной травмы или перегрузки наблюдаются амбулаторно. При гнойных формах и ревматических изменениях может потребоваться госпитализация в хирургическое или ревматологическое отделение.
Прогноз
Прогноз в большинстве случаев благоприятный. Острый ахиллобурсит, как правило, полностью исчезает после закупорки гормональными препаратами, рецидивы встречаются редко. После хирургического лечения хронической патологии спортсмены и танцоры возобновляют свою профессиональную деятельность. Исход бурсита ревматической этиологии зависит от особенностей течения основного заболевания. После гнойных поражений возможны тяжелые рубцы, функциональные ограничения.
Профилактика
Профилактические меры включают ношение удобной обуви с мягкой спиной, своевременное лечение ревматических заболеваний, составление планов танцевальных нагрузок и персональные тренировки с учетом уровня подготовки танцоров или спортсменов. В случае травматических повреждений, возникновения гнойных вспышек, необходимо обратиться за медицинской помощью как можно скорее.
Список литературы
1. Дифференциальный диагноз при болях в области стопы: заболевания периартикулярных тканей/ Беленький А. Г. // Справочник поликлинического врача – 2007 — №11.
2. Травматология и ортопедия/ Шапошников Ю. Г. – 1997.
3. Руководство по гнойной хирургии/ Стручков В. И. , Гостищев В. К. , Стручков Ю. В. – 1984.
Источник
Рубрика МКБ-10: M76.6
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M60-M79 Болезни мягких тканей / M70-M79 Другие болезни мягких тканей / M76 Энтезопатии нижней конечности, исключая стопу
Определение и общие сведения[править]
Эпидемиология
Заболевания ахиллова сухожилия относят к категории наиболее часто встречающихся среди спортсменов патологий. Отмечая их широкую распространенность, различные авторы указывают, что они составляют от 6,5 до 18% общего числа патологических состояний опорно-двигательной системы при занятиях спортом.
Если раньше заболевания ахиллова сухожилия встречались сравнительно редко, то в течение последних десятилетий отмечают рост количества пациентов с этим видом патологии. В работах, посвященных этой теме, приводят данные, указывающие, что заболевания ахиллова сухожилия развиваются преимущественно у лиц, занимающихся спортом, прежде всего легкой атлетикой (бег на средние и длинные дистанции, прыжки в длину и высоту).
Этиология и патогенез[править]
Возникновение патологических изменений в ахилловом сухожилии и смежных с ним анатомических структурах, постепенное их прогрессирование приводят к резкому ограничению функциональных возможностей основного сгибателя стопы — трехглавой мышцы голени. Это находит свое отражение в невозможности выполнения в полном объеме нагрузок, связанных с бегом и прыжками, и зачастую становится причиной прекращения занятий спортом.
Причины возникновения заболеваний ахиллова сухожилия у спортсменов многообразны, их можно условно разделить на три группы:
• К первой группе причин относят анатомические факторы, оказывающие влияние на функционирование ахиллова сухожилия при физических нагрузках.
• Особое место в возникновении патологических состояний ахиллова сухожилия у спортсменов принадлежит недостаткам, связанным с нерационально организованным тренировочным процессом.
• Не менее важную роль в развитии этой патологии отводят издержкам, касающимся плохо подобранной обуви и покрытия, на котором проводят занятия.
Среди анатомических факторов прежде всего следует выделить особенности кровоснабжения ахиллова сухожилия:
• Часть сухожилия, подвергающаяся наибольшим нагрузкам (на расстоянии 4-6 см от места прикрепления), кровоснабжается особенно плохо. Этот участок сухожилия имеет внесосудистую трофику, в осуществлении которой главная роль принадлежит нормально функционирующему паратенону.
• При высоких физических нагрузках, сопровождающих занятия спортом, необходимы определенные биомеханические условия. Соблюдение этих условий возможно только при оптимальном функционировании всех смежных с ахилловым сухожилием элементов костно-мышечной системы.
Основной фактор, приводящий к биомеханическим нарушениям, — наличие того или иного вида деформации стопы. Причем эти деформации могут носить статический или динамический характер.
Клинические проявления[править]
Наиболее распространенная патология ахиллова сухожилия при занятиях спортом — паратенонит (воспаление паратенона). Это заболевание чаще всего развивается у легкоатлетов (бегунов на средние и длинные дистанции). Его клинические проявления характерны для асептического воспалительного процесса. Возникновение паратенонита сопровождается жалобами спортсмена на боль в области ахиллова сухожилия, которая внезапно появляется во время физических нагрузок и наиболее выражена при максимальном сгибании и разгибании стопы, сопровождающих бег и отталкивание при прыжках.
Клинически в начальном периоде заболевания по обеим сторонам сухожилия появляются припухлость околосухожильной клетчатки и болезненность в этой же области, усиливающаяся при напряжении икроножной мышцы и нагрузке на передний отдел стопы. Нередко при пальпации по ходу сухожилия определяют крепитацию и наличие мягких узелков. Это явление связано с образованием вокруг ахиллова сухожилия экссудата, содержащего фибриноген, и локальным отложением фибрина в паратеноне. В случае продолжения нагрузок или отсутствия лечения острый воспалительный процесс переходит в хронический.
При хроническом паратеноните больной, как правило, предъявляет жалобы на боли в области ахиллова сухожилия при выполнении обычных движений и резкое их усиление при спортивных нагрузках. Пальпаторно определяют наличие одного или нескольких болезненных муфтообразных утолщений протяженностью от 0,5 до 5,0 см. Снижается экскурсия сухожилия, что находит свое отражение в ограничении разгибания стопы в среднем на 3-5°. Этот симптом — следствие образования рубцовых спаек между паратеноном и сухожилием. В случаях достаточно длительного течения заболевания отмечают гипотрофию трехглавой мышцы голени и снижение силы сгибания стопы. Наличие этого заболевания резко снижает функциональные возможности и зачастую приводит к прекращению занятий спортом.
Во многих случаях воспаление паратенона сопровождается вовлечением в патологический процесс ткани самого сухожилия. При этом возникает заболевание, называемое тендинитом. По мнению большинства авторов, возможно как сочетание данных заболеваний, так и существование одного из них. Обстоятельства возникновения тендинита, как правило, сходны с обстоятельствами, приводящими к развитию паратенонита. А основным клиническим проявлением бывает боль при движениях и пальпации в области ахиллова сухожилия. Важные признаки тендинита — определяемые пальпаторно увеличение диаметра сухожилия и неоднородность его структуры. Кроме того, иногда при пальпации можно выявить участки западения по ходу ахиллова сухожилия, соответствующие зонам дегенерации сухожильной ткани.
Довольно распространенное заболевание при занятиях спортом — впервые описанная З.С. Мироновой и соавт. (1980) тендопериостеопатия пяточного бугра, при которой воспалительные и дегенеративные изменения локализуются в области прикрепления ахиллова сухожилия и распространяются как на сухожильную ткань, так и на кортикальный слой кости. Основные клинические проявления этой патологии — болезненность в месте прикрепления ахиллова сухожилия к пяточному бугру, усиливающаяся при сокращениях трехглавой мышцы и нагрузке на передний отдел стопы. Одновременно появляется постепенно увеличивающаяся припухлость мягких тканей в этой области. При длительно протекающем заболевании возможно пальпаторное определение деформации задневерхнего отдела пяточного бугра и оссификатов в ткани сухожилия.
Не менее распространенное заболевание этой области — воспаление глубокой синовиальной сумки ахиллова сухожилия, так называемый ахиллобурсит. Как правило, воспалительный процесс начинается после длительных тренировок, связанных с большой механической нагрузкой на голеностопный сустав. В месте прикрепления ахиллова сухожилия появляется болезненность, усиливающаяся при ходьбе и беге. Клинически у верхнего края пяточной кости выявляют эластическую припухлость, выступающую с одной или обеих сторон от сухожилия и увеличивающуюся при разгибании стопы.
Воспалительный процесс в подкожной синовиальной сумке возникает значительно реже и развивается обычно от трения заднего контура обуви вследствие его неправильной формы. При этом болезненную припухлость, иногда с флюктуацией, определяют у дистального отдела сухожилия. Воспалительные изменения данной локализации могут быть как острыми, так и хроническими.
Нередко клинические проявления заболеваний ахиллова сухожилия не столь однозначны и носят более сложный характер. Это связано с одновременным вовлечением в патологический процесс паратенона, сухожилия и его синовиальной сумки. В связи с этим порой невозможно, используя только клинические данные, точно определить природу патологического процесса и его распространенность. Стремление к более детальной диагностике патологии привело к внедрению дополнительных методов исследования.
Тендинит пяточного (ахиллова) сухожилия: Диагностика[править]
Лабораторные и инструментальные исследования
При рентгенографии, выполняемой в «мягком» режиме, при заболеваниях ахиллова сухожилия нередко удается выявить снижение интенсивности тени треугольника Кагера и деформацию его контуров. Иногда при этом можно отметить наличие признаков оссификации сухожильной ткани.
Выполняя рентгенографию в боковой проекции, при хроническом воспалении синовиальной сумки ахиллова сухожилия в сочетании с деформацией задневерхнего отдела пяточного бугра F. Fowler и J. Philip (1945) описали угол для более объективной интерпретации патологии. Он формируется двумя линиями, одна из которых соединяет наиболее выступающую точку задневерхнего угла пяточной
кости (проекция синовиальной сумки) с задним контуром пяточного бугра, а другая — самые нижние точки пяточной кости и кубовидно-пяточного сустава.
В среднем величина этого угла составляет 44-69°. Угол, равный или превышающий 75°, был оценен авторами как результат длительно существующего бурсита и деформации задневерхнего отдела пяточной кости. Другой рентгенологический признак хронического ахиллобурсита — деструкция кортикального слоя пяточной кости в области проекции расположения синовиальной сумки, нередко в сочетании с ее оссификацией.
При ахиллоталярном синдроме рентгенологическое обследование позволяет выявить патологическую функциональную перестройку заднего отростка таранной кости, выражающуюся в его увеличении, неравномерности контуров с линейным разрежением костной структуры в области основания, что часто сочетается с оссификацией заднего отдела капсулы голеностопного сустава.
При атипичном течении заболеваний ахиллова сухожилия для исключения сопутствующей костной и мягкотканной патологии целесообразно выполнение КТ. Как правило, удается выявить увеличение диаметра сухожилия, нечеткость и размытость его контуров с участками различной плотности (в среднем 68,8±6,6 Н). Еще более велика диагностическая ценность МРТ.
Таким образом, рентгенологическое исследование имеет большое диагностическое значение и показано всем больным с заболеваниями ахиллова сухожилия.
Наиболее информативна при заболеваниях ахиллова сухожилия ультразвуковая диагностика.
• При паратеноните ультразвуковая картина характеризуется значительным утолщением паратенона, вследствие чего происходит увеличение расстояния между кожей и сухожилием. Обычно структура самого сухожилия остается гомогенной.
• Ахиллобурситу присуще наличие гипоэхогенной округлой тени в области прикрепления ахиллова сухожилия к пяточной кости.
• У больных с тендинитом при УЗИ удается выявить изменения в виде увеличения диаметра и нарушения гомогенности сухожилия, наличия зон гипоэхогенности, снижения дифференцированности его волокнистой структуры и утолщения паратенона.
В целом только совокупность клинических признаков и инструментальных методов диагностики позволяет судить о характере, распространенности и стадии патологического процесса и вместе с тем имеет решающее значение при выборе наиболее оптимальной лечебной тактики.
Дифференциальный диагноз[править]
В плане дифференциальной диагностики при заболеваниях ахиллова сухожилия следует исключать патологию со стороны заднего отдела таранной кости, стенозирующий теносиновит сухожилия длинного сгибателя I пальца, патологические изменения со стороны длинной и короткой малоберцовой мышц, наличие сопутствующих специфических инфекционных заболеваний, системной патологии соединительной ткани и нарушения липидного обмена.
Тендинит пяточного (ахиллова) сухожилия: Лечение[править]
Лечение заболеваний ахиллова сухожилия осуществляют с учетом этиологии, локализации и стадии патологического процесса. Его основные задачи — устранение этиологических факторов, приводящих к развитию патологии, а также восстановление анатомической и функциональной полноценности ахиллова сухожилия. С первых дней необходимо прекратить тренировочные нагрузки и произвести тщательное клиническое и инструментальное обследование спортсмена.
Консервативное лечение
Показание для консервативного лечения — острая стадия заболевания. При остром паратеноните лечение начинают с наложения внешней иммобилизации для разгрузки ахиллова сухожилия сроком на 5-7 дней. Иногда в случаях ахиллобурсита для предотвращения продолжения раздражения синовиальной сумки бывает достаточным придание заднему отделу стопы возвышенного положения путем помещения в обувь специальных стелек. На начальных стадиях заболевания для купирования процессов фибриноидной экссудации, предотвращения развития соединительнотканной пролиферации и рубцового перерождения паратенона считают целесообразным применение локальных инъекций глюкокортикоидов. При остром паратеноните достаточно выполнения 1-2 инъекций 1-2 мл бетаметазона в область околосухожильной клетчатки с интервалом 3-4 дня. В случаях острого ахиллобурсита инъекции выполняют после эвакуации серозной жидкости из полости сумки. С этой же целью применяют нестероидную противовоспалительную медикаментозную терапию. Наиболее часто используют производные индола (индометацин) и алкановых кислот (диклофенак), причем применяют их как перорально, так и местно (в виде мазей или кремов) в течение 1-2 нед. Не менее важно для нормализации трофических процессов в области ахиллова сухожилия восстановление микроциркуляции, поэтому показано применение антикоагулянтов прямого действия (надропарин кальций) и пентоксифиллина.
Также патогенетически обоснованным на данной стадии заболеваний следует признать использование различных видов физического воздействия. Довольно хорошие результаты отмечают при выполнении криотерапии. Уже после первых сеансов наблюдают отчетливое снижение отечности и болезненности в области ахиллова сухожилия. Также значительное улучшение отмечают при проведении ультразвуковой терапии. Иногда подобный эффект можно получить при лечении электрическим током ультравысокой частоты (УВЧ).
После купирования острых воспалительных явлений прекращают иммобилизацию конечности и проводят повторное клиническое и ультразвуковое обследование. Если клинически не отмечают отечности и болезненности в области сухожилия, а ультрасонография демонстрирует тенденцию к регрессу патологических изменений в паратеноне и синовиальной сумке, обосновано проведение восстановительного лечения. Оно должно быть направлено, с одной стороны, на укрепление трехглавой мышцы голени, а с другой — на увеличение амплитуды движений в голеностопном суставе и улучшение скольжения сухожилия. Исходя из этого, терапевтическая тактика на данном этапе включает прежде всего занятия лечебной гимнастикой. Она состоит в выполнении сначала активных динамических упражнений и упражнений на растяжение для восстановления движений в голеностопном суставе. Затем к ним добавляют упражнения с отягощением и сопротивлением для укрепления мышц, повышения их эластичности, а также улучшения кровообращения. Важную вспомогательную роль при этом играет проведение массажа, электростимуляции и гидрокинезитерапии. Консервативное лечение в среднем продолжают 3-4 нед, после чего при отсутствии клинических проявлений заболевания и жалоб спортсменам разрешают приступать к тренировочным занятиям. Полное восстановление спортивной трудоспособности происходит в среднем через 2 мес.
Хирургическое лечение
В течение последних десятилетий происходит изменение соотношения острых и хронических заболеваний ахиллова сухожилия в сторону увеличения последних.
Это связано со значительным ростом спортивных нагрузок в целях достижения высоких результатов, а также с несвоевременной диагностикой и неадекватной терапией. Данные обстоятельства ведут ко все большему увеличению удельного веса хирургического метода лечения.
Относительные показания к хирургическому лечению — отсутствие эффекта от консервативной терапии и хроническая стадия заболевания. К абсолютным показаниям для операции при заболеваниях ахиллова сухожилия относят образование патологического субстрата в виде рубцово-перерожденного паратенона и/или наличие признаков дегенерации сухожильной ткани.
При определении объема оперативного вмешательства необходимо учитывать характер, локализацию и причину патологического процесса. Операции проводят в условиях обескровливания после наложения жгута в нижней трети бедра или в верхней трети голени. Выбор метода анестезии принципиального значения не имеет. Наиболее рационален латеральный доступ.
При хроническом паратеноните оперативное вмешательство заключается в тенолизе ахиллова сухожилия, тупом и остром рассечении фиброзных спаек, соединяющих паратенон с собственной фасцией голени. В тех случаях, когда отмечено сдавление рубцами n. suralis, производят его невролиз. Затем по дорсальной поверхности сухожилия рассекают паратенон с иссечением рубцово-измененных оболочек, избегая его повреждения в вентральной части, где главным образом расположены сосуды, обеспечивающие трофику сухожилия. Патогенетически обоснованным, с целью предотвращения послеоперационной гипоксии сухожильной ткани и профилактики образования спаек, считают выполнение широкой фасцио-томии. Такое оперативное вмешательство оказывает позитивное воздействие на нормализацию микроциркуляции в паратеноне, тем самым благотворно влияя на трофику сухожильной ткани и восстановление скольжения сухожилия.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Ортопедия [Электронный ресурс] : национальное руководство / Под ред. С.П. Миронова, Г.П. Котельникова — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970424483.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
