Код диагноза по мкб миокардит
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Миокардит.
Миокардит
Описание
Воспаление мышечной оболочки сердца (миокард), часто ревматическое, инфекционно-инфекционно-аллергическое по своей природе. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется в виде одышки, цианоза, отека ног, отека вен шеи, сердечных болей, сердцебиения, аритмии. Нередко развитию миокардита предшествует инфекция (дифтерия, тонзиллит, скарлатина, грипп и т. Д. ). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболии сосудов различных органов.
Дополнительные факты
Заболеваемость миокардитом намного выше, чем статистическая, из-за поздней диагностики и скрытых форм, когда заболевание стерто или умеренно. Признаки воспалительного процесса в миокарде в 4–9% случаев обнаруживаются только при вскрытии (по результатам патологических исследований). От острого миокардита умирает от 1 до 7% пациентов, у молодых людей в 17–21% случаев он вызывает внезапную смерть.
Миокардит приводит к развитию сердечной недостаточности и нарушений ритма сердца, которые являются основными причинами смерти. Миокардит чаще встречается у молодых людей (средний возраст пациентов составляет от 30 до 40 лет), хотя заболевание может возникнуть в любом возрасте. Мужчины заболевают миокардитом несколько реже, чем женщины, но у них часто развиваются тяжелые формы заболевания.

Миокардит
Причины
Миокардит включает в себя большую группу заболеваний сердечной мышцы воспалительного происхождения, проявляющихся повреждением и нарушением функции миокарда. Распространенной причиной миокардита являются различные инфекционные заболевания:
• вирусные (вирус Коксаки, грипп, аденовирус, герпес, вирусы гепатита В и С);
• бактериальные (коринеобактерии, дифтерия, стафилококки, стрептококки, сальмонелла, хламидии, риккетсии);
• грибковые (аспергилл, кандида);
• паразит (трихинелла, эхинококк) и т. Д. ;
Тяжелая форма миокардита может возникнуть при дифтерии, скарлатине, сепсисе. Вирусы, которые вызывают миокардит в 50% случаев, обладают высокой кардиотропностью. Иногда миокардит развивается при системных заболеваниях соединительной ткани: системной красной волчанке, ревматизме, васкулите, ревматоидном артрите и аллергических заболеваниях. Кроме того, причиной миокардита могут быть токсические эффекты некоторых лекарств, алкоголя и ионизирующих излучений. Тяжелое прогрессирующее течение отличается идиопатическим миокардитом неизвестной этиологии.
Провокационными моментами возникновения миокардита являются острые (обычно вирусные) инфекции, очаги хронической инфекции; аллергия, нарушение иммунологических реакций; токсическое воздействие на организм (наркотики, алкоголь, наркотики, ионизирующее излучение, при тиреотоксикозе, уремии и т. Д. ;).
Патогенез
Миокардит в большинстве случаев сопровождается эндокардитом и перикардитом, реже воспалительный процесс поражает только миокард. Повреждение миокарда может происходить при прямом миокардиоцитолитическом действии инфекционного агента; под влиянием токсинов, циркулирующих в крови (при системной инфекции); и после аллергической или аутоиммунной реакции. Часто возникают инфекционные аллергические миокардиты.
Иммунные нарушения, наблюдаемые при миокардите, проявляются нарушением всех звеньев иммунной системы (клеточный, гуморальный, фагоцитоз). Инфекционный антиген запускает механизм аутоиммунного повреждения кардиомиоцитов, приводя к значительным изменениям в миокарде: дистрофические изменения в мышечных волокнах, развитие экссудативных или пролиферативных реакций в интерстициальной ткани. Следствием воспалительных процессов при миокардите является разрастание соединительной ткани и развитие кардиосклероза. При миокардите насосная функция сердечной мышцы значительно снижается, что часто является необратимым и приводит к серьезному состоянию недостаточности кровообращения, нарушениям ритма сердца и проводимости и вызывает инвалидность и смерть в молодом возрасте.
Классификация
В зависимости от механизма возникновения и развития миокардита выделяют следующие формы:
• инфекционные и инфекционно-токсичные (с гриппом, вирусами группы Коксаки, дифтерией, скарлатиной и т. Д. );
• аллергический (иммунный) (сывороточный, инфекционно-аллергический, трансплантационный, медикаментозный, миокардит при системных заболеваниях);
• токсико-аллергические (при тиреотоксикозе, уремии и алкогольном поражении сердца);
• идиопатический (необъяснимый характер).
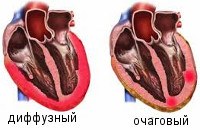
В зависимости от распространенности воспалительных поражений миокардит делится на диффузный и очаговый. С течением времени выделяется острый, подострый, хронический (прогрессирующий, рецидивирующий) миокардит. По степени тяжести — миокардит легкой, средней и тяжелой степени.
Экссудативно-пролиферативный (воспалительно-инфильтративный, сосудистый, дистрофический, смешанный) и альтернативный (дистрофически-некробиотический) миокардит отличается характером воспаления. В развитии инфекционного миокардита (как наиболее распространенного) выделяют 4 патогенетические стадии:
• Токсичные инфекционные.
• иммунологический.
• дистрофический.
• миокардиосклеротический.
По клиническим вариантам (по преобладающим клиническим симптомам) миокардит различают:
• низкий симптом.
• боль или псевдокоронарное.
• декомпенсация (при нарушениях кровообращения).
• аритмичный.
• тромбоэмболический.
• псевдоклапан.
• смешанный.
Симптомы
Клинические симптомы миокардита зависят от степени повреждения миокарда, локализации, степени тяжести и прогрессирования воспалительного процесса в сердечной мышце. Включает проявления дефицита сократительной функции миокарда и нарушения ритма сердца. В отличие от ревматического миокардита, аллергический инфекционный миокардит обычно начинается на фоне инфекции или сразу после нее. Начало заболевания может быть бессимптомным или скрытым.
Основными жалобами пациентов являются сильная слабость и усталость, одышка при физической нагрузке, боль в области сердца (боль или пароксизм), нарушения ритма (сердцебиение, перерывы), повышенное потоотделение и иногда боль солидарной. Температура тела обычно низкая или нормальная. Типичными проявлениями миокардита являются увеличение размеров сердца, падение артериального давления, недостаточность кровообращения.
Кожа больных миокардитом бледная, иногда синюшная. Частый пульс (иногда замедление) может быть аритмичным. При тяжелой сердечной недостаточности шейные вены набухают. Существует нарушение внутрисердечной проводимости, которое даже при незначительных травмах может вызвать аритмию и привести к смерти. Нарушение ритма сердца проявляется наджелудочковой (наджелудочковой) экстрасистолой, реже — приступами мерцательной аритмии, что значительно ухудшает гемодинамику, усиливая симптомы сердечной недостаточности.
В большинстве случаев только некоторые из вышеуказанных симптомов преобладают в клинической картине миокардита. Примерно у трети пациентов миокардит может протекать бессимптомно. При миокардите, возникающем в контексте коллагеновых заболеваний, в дополнение к вирусной инфекции часто встречается сопутствующий перикардит. Идиопатический миокардит имеет тяжелое, иногда злокачественное течение, приводящее к кардиомегалии, серьезным нарушениям ритма и проводимости сердца и сердечной недостаточности.
Боль в груди слева. Боль в грудной клетке. Боль за грудиной. Изменение аппетита. Недомогание. Одышка. Потеря веса. Потливость. Слабость. Увеличение подмышечных лимфоузлов.
Возможные осложнения
При длительном течении миокардита развиваются склеротические поражения сердечной мышцы, возникает миокардит, кардиосклероз. При остром миокардите с тяжелыми нарушениями работы сердца, сердечной недостаточности, аритмии, которая вызывает внезапную смерть, быстро прогрессирует.
Диагностика
Значительные трудности в диагностике миокардита вызваны отсутствием специфических диагностических критериев. Меры по выявлению воспалительного процесса в миокарде включают в себя:
• История взятия.
• Физикальное обследование пациента — симптомы варьируют от умеренной тахикардии до декомпенсированной желудочковой недостаточности: отек, отек шейных вен, нарушение сердечного ритма, легочная гиперемия.
• ЭКГ — нарушение сердцебиения, возбудимости и проводимости. Изменения ЭКГ при миокардите неспецифичны, так как они сходны с изменениями при различных заболеваниях сердца.
• Эхокардиография — обнаруживается патология миокарда (расширение камер сердца, снижение сократимости, нарушение диастолической функции) в различной степени, в зависимости от тяжести заболевания.
• Общие иммунологические, биохимические и иммунологические анализы крови не столь специфичны для миокардита и показывают увеличение содержания α2 и γ — глобулинов, увеличение титра антител для сердечной мышцы, положительный RTML (реакция ингибирования миграции). Лимфоцит), положительный тест на С-реактивный белок, увеличение сиаловых свойств. Кислоты, активность кардиоспецифических ферментов. Исследование иммунологических показателей должно проводиться динамически.
• Рентгенография легких помогает обнаружить увеличение размеров сердца (кардиомегалия) и застой в легких.
• Анализ крови для выявления возбудителя или диагностики с помощью ПЦР.
• Эндомиокардиальная биопсия с использованием зондирования полостей сердца, включая гистологическое исследование образцов биопсии миокарда, подтверждает диагноз миокардита не более чем в 37% случаев из-за того, что может иметь место очаговое повреждение миокарда. Результаты повторной биопсии миокарда позволяют оценить динамику и исход воспалительного процесса.
• Сцинтиграфия (радиоизотопное исследование) миокарда — это физиологическое исследование (прослеживается естественная миграция лейкоцитов в очаг воспаления и нагноения).
• Магнитно-резонансная томография (МРТ сердца) с контрастом дает визуализацию воспалительного процесса, отека в миокарде. Чувствительность этого метода составляет 70-75%.
Лечение
Острая стадия миокардита требует госпитализации в кардиологическом отделении, ограничения физической активности, строгого постельного режима от 4 до 8 недель, пока кровообращение не будет сбалансировано и нормальные размеры сердца не восстановятся. Диета против миокардита включает ограниченное использование соли и жидкостей, обогащенного белка и обогащенных продуктов для нормализации обменных процессов в миокарде.
Лечение миокардита проводится одновременно по четырем направлениям, проводится этиологическое, патогенетическое и метаболическое симптоматическое лечение. Этиологическое лечение направлено на подавление инфекционного процесса в организме. Лечение бактериальных инфекций происходит после выделения и определения чувствительности патогенного микроорганизма к антибиотикам. При миокардите вирусного происхождения назначено назначение противовирусных препаратов.
Необходимым условием успешного лечения миокардита является выявление и реабилитация инфекционных очагов, поддерживающих патологический процесс: тонзиллит, средний отит, синусит, пародонтит, аннекс, простатит и После реабилитации от вспышек (хирургических или терапевтических), курса противовирусной или антибиотикотерапии, необходим микробиологический контроль лечения.
Патогенная терапия при миокардите включает противовоспалительные, антигистаминные и иммунодепрессивные препараты. Назначение нестероидных противовоспалительных препаратов осуществляется индивидуально, с подбором дозировок и продолжительности лечения; Критерием отмены является исчезновение лабораторных и клинических признаков воспаления в миокарде. При тяжелом и прогрессирующем миокардите назначают глюкокортикоидные гормоны. Антигистаминные препараты помогают блокировать медиаторы воспаления.
Добавки калия, инозин, витамины, АТФ, кокарбоксилаза используются для улучшения метаболизма сердечной мышцы при миокардите. Симптоматическое лечение миокардита направлено на устранение аритмий, артериальной гипертонии, симптомов сердечной недостаточности и профилактику тромбоэмболии. Продолжительность лечения миокардита определяется тяжестью заболевания и эффективностью комплексной терапии и составляет в среднем около шести месяцев, а иногда и дольше.
Прогноз
При латентном, менее симптоматическом течении миокардита спонтанное клиническое излечение возможно без отдаленных последствий. В более тяжелых случаях прогноз миокардита определяется распространенностью повреждения миокарда, характеристиками воспалительного процесса и тяжестью фонового заболевания.
При развитии сердечной недостаточности у 50% пациентов наблюдается улучшение по результатам лечения, через четверть наблюдается стабилизация сердечной деятельности, у оставшихся 25% состояние прогрессивно ухудшается. Прогноз для миокардита, осложненного сердечной недостаточностью, зависит от тяжести дисфункции левого желудочка.
Неудовлетворительный прогноз обнаружен для некоторых форм миокардита: гигантских клеток (100% смертность при консервативной терапии), дифтерии (смертность до 50-60%), миокардит из-за болезни Шагаса (американский трипаносомоз) и т. Д. У этих пациентов возникает проблема Пересадка сердца адресована, хотя риск повторного миокардита и отторжения трансплантата не исключен.
Профилактика
Чтобы снизить риск развития миокардита, рекомендуется принимать меры предосторожности при контакте с инфекционными больными, дезинфицировать очаги инфекции в организме, избегать укусов клещей и делать прививку от кори, краснухи , грипп, эпидемический паротит и полиомиелит.
Пациенты, перенесшие миокардит, проходят повторное наблюдение у кардиолога один раз в 3 месяца с постепенным восстановлением диеты и активности.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: I40.0
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I30-I52 Другие болезни сердца / I40 Острый миокардит
Определение и общие сведения[править]
Миокардит — воспаление миокарда, сопровождающееся нарушениями его сократимости, проводимости и автоматизма разной степени выраженности.
Эпидемиология
Заболеваемость и распространённость точно не известны, поскольку заболевание часто протекает субклинически, заканчиваясь полным выздоровлением. Данные по России отсутствуют. Распространённость в США приблизительно оценивают как 1-10 случаев на 100 000 населения. Также по приблизительным оценкам, у 1-5% больных с острыми вирусными инфекциями в процесс вовлекается миокард.
Смертность: среди больных с клинически выраженной сердечной недостаточностью и снижением фракции выброса менее 45% в течение 1 года смертность составила 20%, в течение 4 лет — 56%. Преобладающий пол мужской (приблизительно 1,5:1).
Классификация
— Очаговый и диффузный миокардит.
— Острый, подострый, хронический.
— Тяжесть течения: лёгкий (слабо выраженный), средней тяжести (умеренно выраженный), тяжёлый (ярко выраженный).
Этиология и патогенез[править]
Причина миокардита может остаться неясной. Наиболее часто миокардит имеет вирусную этиологию, реже миокардит вызывают бактерии (в том числе и при септических состояниях).
Дополнительно миокардит может быть обусловлен следующими состояниями:
— системными заболеваниями соединительной ткани: ревматизмом, СКВ, системной склеродермией, васкулитами и др.;
— простейшими: трипаносомами, трихинеллами, токсоплазмами;
— состояниями, протекающими с эозинофилией;
— применением цитостатиков и производных фенотиазина;
— трансплантацией сердца;
— лучевой терапией.
Клинические проявления[править]
Инфекционный миокардит: Диагностика[править]
Диагноз миокардита нужно предполагать при относительно быстром возникновении сердечной недостаточности и/или нарушений ритма и проводимости, развившихся через несколько недель после вирусной инфекции у больных, ранее не страдавших заболеванием сердца. «Золотой стандарт» диагностики — биопсия миокарда, однако её проведение показано не всем пациентам.
Анамнез
Следует выяснить следующие моменты.
— Проявления простудного заболевания незадолго до или во время развития настоящего состояния: повышение температуры тела, суставные и мышечные боли, слабость. Интервал между ОРВИ и появлением миокардита обычно составляет около 2 нед.
— Жалобы, характерные для хронической сердечной недостаточности различной степени тяжести в зависимости от активности миокардита.
— Синкопальные состояния, ощущение сердцебиения и перебоев в работе сердца.
— Боль в грудной клетке (постоянного, колющего, ноющего характера при лёгком течении миокардита; при среднетяжёлом и тяжёлом течении возможны боли сжимающего характера; эффект от нитратов обычно не полный).
— Наличие/отсутствие факторов риска атеросклероза (особое значение имеет их отсутствие в случае типичных клинических проявлений инфаркта миокарда, так как у больных с клиникой инфаркта и отсутствием изменений в коронарных артериях примерно в 50% случаев при биопсии был выявлен миокардит).
— Отягощённость наследственного анамнеза по внезапной сердечной смерти, кардиомиопатиям (в рамках дифференциальной диагностики с кардиомиопатиями).
— Путешествия в области, эндемичные по трипаносомозу, трихинеллёзу.
Физикальное исследование
Поиск признаков недавно появившейся сердечной недостаточности (аналогичен таковому при собственно сердечной недостаточности). Обязательно целенаправленное выявление следующих признаков.
— Артериальная гипотензия.
— Повышение температуры тела.
— Тахикардия и нерегулярный сердечный ритм.
— Расширение вен шеи и повышенное в них давление (свидетельствует о тяжёлом течении миокардита с выраженной сердечной недостаточностью).
— Смещённый, расширенный или усиленный сердечный толчок.
— Ритм галопа.
— Иногда можно выслушать шум трения перикарда при его вовлечении в воспалительный процесс.
— Шумы трикуспидальной или митральной регургитации.
— Признаки застоя крови в малом круге кровообращения — влажные мелкопузырчатые хрипы, преимущественно в нижних отделах лёгких, ослабление дыхательных шумов (последнее может свидетельствовать о плевральном выпоте).
— Гепатомегалия.
— Отёки нижних конечностей (часто в сочетании со снижением температуры кожи нижних конечностей вследствие значительного уменьшения периферической перфузии) или анасарка.
Признаки декомпенсированной сердечной недостаточности свидетельствуют о тяжело протекающем остром миокардите.
Лабораторные исследования
Общий анализ крови — повышение СОЭ возникает далеко не у всех больных и часто отражает наличие системного заболевания соединительной ткани в качестве причины миокардитаC.
— MB-КФК (специфичность невысокая, однако определение общей КФК ещё менее специфично).
— Тропонины T и I. Повышение тропонина T более характерно для острой фазы миокардита (первого месяца с начала заболевания), и сохраняется оно дольше, чем при ишемии миокарда. Определение тропонина T и I — более чувствительные признаки для выявления миокардита при подозрении на него, чем КФК и MB-КФК.
— ТТГ (для выявления вторичной причины кардиомиопатии, поддающейся лечению).
— Тесты на ВИЧ-инфекцию (для выявления вторичной причины кардиомиопатии, поддающейся лечению).
— Проведение лабораторных исследований для выявления системных заболеваний соединительной ткани (например, определение антинейтрофильных цитоплазматических АТ).
— Проведение серологических реакций на наличие энтеровирусов и аденовирусов в острой стадии и стадии выздоровления.
Специальное исследование
а) ЭКГ в 12 отведениях и мониторирование сердечного ритма.
б) Рентгенография органов грудной клетки обязательна при подозрении на миокардит. При тяжёлом течении миокардита сердце увеличено, сосудистая тень расширена.
в) ЭхоКГ. Необходима как для диагностики миокардита, так и для динамического наблюдения за больным (контроль фракции выброса).
г) Биопсия миокарда. Метод остаётся «золотым стандартом» в диагностике миокардита, несмотря на невысокие показатели чувствительности и специфичности (79 и 35% соответственноC). При биопсии необходимо получить не менее четырёх образцов миокарда. Нет необходимости подвергать больного риску биопсии миокарда, если результаты последней не могут повлиять на лечение и исход заболевания. Показания следующие.
— Быстрое ухудшение состояния при предполагаемом миокардите.
— Отсутствие эффекта от начальной терапии.
— Наличие у больного серьёзных нарушений ритма при вероятном миокардите.
— Необходимость исключения поражения миокарда, требующего специфического лечения.
Миокардит не может быть исключён при отсутствии характерных изменений в биоптатах.
д) Катетеризация сердца. У больных с ЭКГ-изменениями, характерными для инфаркта миокарда, и предполагаемым миокардитом необходимо оценить целесообразность проведения катетеризации сердца с ангиографией коронарных артерий (с одновременной биопсией миокарда при нормальных коронарных артериях или без неё). Исследование в большей степени показано больным (особенно молодого возраста) с внезапно возникшими проявлениями сердечной недостаточности без очевидных причин.
е) Радионуклидные методы исследования миокарда. Следует рассмотреть возможность и целесообразность проведения недавно разработанных неинвазивных радионуклидных исследований у больных с подозрением на миокардит. Преимущества — неинвазивность, высокие чувствительность и специфичность. Применяют cцинтиграфию миокарда с применением изотопа галлия, антимиозиновых АТ. Возможно использование моноклональных антимиозиновых АТ, Fab-фрагмент которых мечен индием-111, для выявления категории пациентов, подлежащих биопсии, а также контрастная МРТ высокого разрешения для выявления зон воспаления.
Дифференциальный диагноз[править]
Миокардит необходимо дифференцировать от следующих заболеваний.
1. Боль в груди и элевация сегмента ST часто могут быть расценены как инфаркт миокарда. При наличии характерных изменений на ЭКГ необходимо предположить миокардит у больных, не имеющих факторов риска поражения коронарных артерий. Отличия миокардита от инфаркта миокарда:
— болеют часто молодые мужчины;
— в анамнезе отсутствуют проявления ИБС;
— на ЭКГ редко присутствуют патологические зубцы Q;
— всегда выявляют элевацию сегмента ST также в отведениях V4-V6;
— отсутствует реципрокная депрессия сегмента ST (кроме отведений aVR и V1).
2. Идиопатическая дилатационная кардиомиопатия — миокардит обычно развивается более остро. Заподозрить миокардит у больного с клинической картиной дилатационной кардиомиопатии позволяет наличие общих симптомов воспаления.
3. Поражение клапанов сердца.
4. Врождённые пороки сердца — могут впервые проявиться во взрослом возрасте, основной метод дифференциальной диагностики — ЭхоКГ.
5. Поражение сердца при длительно существующей АГ.
6. Болезни щитовидной железы — на фоне изменений стандартных биохимических показателей функции щитовидной железы хороший эффект от специфического лечения.
7. Амилоидоз — преобладают признаки поражения правой половины сердца, низкий вольтаж ЭКГ, на ЭхоКГ — утолщённые стенки сердца с гранулярной структурой миокарда, предсердия часто дилатированы. Для подтверждения диагноза проводят биопсию.
8. Гемохроматоз — повышенное насыщение трансферрина и повышение содержания в сыворотке крови ферритина. Биопсия миокарда — повышенное содержание железа.
9. Феохромоцитома — повышение метаболитов катехоламинов в моче и выявление опухоли в надпочечниках или других областях (реже).
10. Саркоидоз — в дифференциальной диагностике помогают экстракардиальные проявления и биопсия.
11. Нервно-мышечные заболевания.
12. Аритмии — при выявлении аритмии в качестве одной из причин следует исключить миокардит.
13. Усиление тонуса симпатического отдела нервной системы (в рамках вегетососудистой дистонии) часто сопровождается тахикардией и изменениями зубца T на ЭКГ, напоминающими таковые при миокардите. β-Адреноблокаторы купируют эти изменения, если только они не вызваны миокардитом.
— Проба с β-адреноблокаторами. ЭКГ записывают дважды: в положении лёжа и через 3 мин в положении стоя. Эту же процедуру повторяют через 2 ч после приёма внутрь 100 мг атенолола. Альтернативный вариант: ЭКГ записывают через 10 мин покоя, затем в/в вводят, например, 5 мг метопролола (больному с массой тела 70 кг) и повторяют запись через 5 мин.
— Изменения, возникшие вследствие усиления симпатического тонуса, более заметны в положении лёжа на спине; β-адреноблокаторы нормализуют зубцы T на ЭКГ в покое и купируют ортостатические изменения.
— β-Адреноблокаторы слабо влияют на изменения зубца T, обусловленные органической патологией.
14. ЭКГ у спортсменов, а также при ранней реполяризации может напоминать ЭКГ при миокардите; тем не менее ЭхоКГ и ЭКГ в динамике позволяют поставить правильный диагноз.
Дифференциальная диагностика преследует также цель выявить вероятную этиологию миокардита, что существенно влияет на тактику ведения больного.
Инфекционный миокардит: Лечение[править]
Госпитализация
Больного с подозрением на миокардит необходимо госпитализировать. Экстренная госпитализация показана, если у больного с клиническими признаками миокардита обнаружены:
— выраженные изменения на ЭКГ, и/или
— увеличение активности кардиоспецифических ферментов, и/или
— признаки сердечной недостаточности.
Риск развития тяжёлых желудочковых аритмий наиболее высок в первые дни заболевания.
Больного без клинических проявлений или с умеренными проявлениями и незначительными изменениями на ЭКГ можно наблюдать в амбулаторных условиях. Состояние больного контролируют каждые 1-2 нед; посещение врача также необходимо при появлении симптоматики.
Немедикаментозное лечение
Всем больным с миокардитом необходимы строгий постельный режим, ограничение в диете поваренной соли и полное прекращение курения.
— Постельный режим с лечебной физкультурой (в процессе занятий больной должен выполнять упражнения, совершаемые без усилий) для предупреждения венозного стаза и атрофии скелетной мускулатуры. Продолжают его вплоть до разрешения острой фазы (интенсивная физическая нагрузка способствует усилению воспаления и некроза), т.е. до нормализации ЭКГ в состоянии покоя, что в типичных случаях происходит примерно через 2 мес. Получены сообщения о случаях внезапной сердечной смерти больных с миокардитом, когда физическая активность ограничивается.
— Уменьшение потребления поваренной соли до 2 г/сут.
— Прекращение курения.
— Отмена «виновного» ЛС, прекращение употребления алкоголя и любых наркотических средств.
— Мониторирование сердечного ритма.
Медикаментозное лечение
а) Средства для лечения сердечной недостаточности
Аналогичны таковым при всех других причинах сердечной недостаточности.
— Ингибиторы АПФ.
— Диуретики — петлевые и спиронолактон. Выявлено, что снижая у больных с отёками содержание в крови эндотоксинов, диуретики способствуют ограничению иммунной активации.
— Кардиоселективные β-адреноблокаторы при стабильной гемодинамике (начинают с малых доз с последующим титрованием).
— Инотропные средства
1. Дигоксин — при миокардите с осторожностью и в малых дозах, так как сердечные гликозиды могут усиливать экспрессию провоспалительных цитокинов и увеличивать повреждение миокарда. Однако на фоне ФП с частым желудочковым ритмом применение дигоксина обязательно.
2. Добутамин в/в при неэффективности сердечных гликозидов для коррекции проявлений сердечной недостаточности. Следует помнить о выраженных аритмогенных свойствах указан-ного ЛС.
— Тяжелобольным с повышенным давлением наполнения необходимы в/в вазодилататоры (например, натрия нитропруссид).
б) Антиаритмические ЛС
Специфические рекомендации отсутствуют, однако при назначении антиаритмических средств необходимо принимать во внимание снижение сократительной способности миокарда, обычно наблюдаемое при миокардите.
в) иммуносупрессивная терапия
— Не следует всем больным с миокардитом назначать иммунодепрессанты (азатиоприн, циклоспорин, преднизолон), поскольку недавно проведённое качественное исследование не продемонстрировало их клинической эффективности.
— В/в введение Ig также не оказало выраженного положительного влияния на течение заболевания.
— Получены экспериментальные данные, доказывающие, что назначение ГК в ранних стадиях, когда нейтрализующие АТ ещё в недостаточном количестве, усугубляет течение миокардита.
Другое лечение
— Антикоагулянты при снижении фракции выброса менее 30%, а также при ФП .
— Этиотропная терапия инфекции.
— При выраженном болевом синдроме возможно назначение наркотических анальгетиков. Применения НПВС в острой фазе воспаления следует избегать (получены данные, что НПВС замедляют репаративные процессы в миокарде и, таким образом, увеличивают смертность больных с миокардитом).
— Профилактика тромбоза глубоких вен у тяжелобольных, длительно находящихся на постельном режиме
Специализированное лечение
Возможны имплантация кардиовертера-дефибриллятора (при тяжёлом нарушении проводимости), баллонная внутриаортальная контрпульсация или искусственный левый желудочек (при невозможности компенсировать сердечную недостаточность другими методами), трансплантация сердца.
Профилактика[править]
Вакцинация против кори, краснухи, ветряной оспы, полиомиелита, гриппа
Прочее[править]
Прогноз
Лёгкие случаи миокардита протекают бессимптомно. Наиболее тяжёлый вариант характеризуется выраженной дилатацией всех камер сердца с развитием рефрактерной к лечению сердечной недостаточности. Полное выздоровление наблюдается реже; миокардит обычно принимает хроническое течение, а по клинической картине в дальнейшем его сложно дифференцировать от дилатационной кардиомиопатии.
Наиболее серьёзное осложнение миокардита тяжёлого течения — внезапная сердечная смерть в результате фатальных аритмий (в 10% случаев внезапной сердечной смерти на аутопсии обнаруживают миокардит).
Источники (ссылки)[править]
Кардиология [Электронный ресурс] : клинические рекомендации / Аничков Д.А., Галявич А.С., Демичев С.В. и др. Под ред. Ю.Н. Беленкова, Р.Г. Оганова. — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/RML0305V3.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
