Код диагноза по мкб грипп
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Синонимы диагноза
- Основные медицинские услуги
- Клиники для лечения
Названия
J10 Грипп, вызванный идентифицированным вирусом гриппа.

J10 Грипп, вызванный идентифицированным вирусом гриппа
Описание
Грипп (грипп эпидемический, инфлюэнца). Высококонтагиозная острая вирусная инфекция, протекающая с симптомами общей интоксикации, катарального воспаления верхних дыхательных путей и респираторного синдрома с преимущественным поражением трахеи. (Денисов, 2003, интернет-версия).
Грипп (grippus; франц. Grippe от gripper схватывать; син. : Г. Эпидемический, инфлюэнца) — острая инфекционная высококонтагиозная болезнь с воздушно-капельным механизмом передачи, вызываемая пневмотропными РНК-содержащими вирусами трех родов (гриппа А, В и С) из сем. Ортомиксовирусов; характеризуется острым началом, короткой лихорадкой, общей интоксикацией, преимущественным поражением верхних дыхательных путей, частыми осложнениями. (Покровский, 2001).
Возбудитель — Myxovirus influenza (3 самостоятельных типа А, В, С) семейства ортомиксовирусов; содержат РНК; обладают токсичностью, агглютинирующей и энзиматической (нейраминидазной) активностью; неустойчивы в окружающей среде.
Заболеваемость: 1375,7 на 100 000 населения в 2001 г.
Эпидемиология. Быстрое распространение с поражением большого числа людей в относительно короткий промежуток времени (в течение 3–4 нед). Повторные (с интервалом в 2–5 лет) эпидемии в зимний период (январь–февраль), периодически (раз в 30–40 лет) приобретающие пандемический характер; развитие эпидемий и особенно пандемий связано с изменением структуры возбудителя (антигенный дрейф или антигенный шифт). Высокая восприимчивость человека к вирусу гриппа. Типоспецифичность постинфекционного и поствакцинального иммунитета. Источник инфекции — только больной человек (заразен в течение 5–7 дней от начала заболевания). (Денисов, 2003, интернет-версия).
Анамнез: характерный эпидемиологический анамнез (сезонность, случаи заболевания в данном регионе, возможный источник заражения в семье и коллективе); контакт с больным гриппом за 1–5 дней до развития заболевания.
В течении заболевания выделяют периоды:
Инкубационный (2–5 дней);
Период развернутых клинических проявлений (3–7 дней);
Период реконвалесценции (7–10 дней).
Характерная особенность последовательности развития патологического процесса при гриппе — отсутствие самостоятельного, четко ограниченного во времени периода осложнений болезни. Все болезненные состояния, отмечаемые после 7-го дня от начала гриппа, расценивают как интеркуррентные или присоединившиеся инфекционные заболевания другой этиологии, требующие самостоятельного лечения.
Диагностические симптомы.
1. Синдром интоксикации обязателен для клинически манифестных форм:
- непродолжительная (до 3–4 дней) высокая одноволновая температурная реакция; длительная лихорадка и ее рецидивы характерны для осложненного гриппа, что требует соответствующей коррекции лечебной тактики;
- суставные и мышечные боли;
- поражение ЦНС: головная боль, энцефалопатия (психотические состояния, судорожные припадки), менингизм (единичные или сочетанные менингеальные знаки при отсутствии достоверных воспалительных изменений со стороны мягких мозговых оболочек); энцефалопатия в сочетании с гемодинамическими расстройствами у детей объединяют термином «нейротоксикоз» (первичный инфекционный токсикоз, токсикоз раннего детского возраста) — наиболее частая причина летального исхода при тяжелом гриппе.
2. Синдром катарального воспаления (негнойные воспалительные изменения носоглотки и конъюнктивы глаз) — типичный диагностический признак многих респираторных вирусных инфекций. Особенности при гриппе: отсутствие выраженного экссудативного компонента воспаления, гиперемия мягкого неба и задней стенки глотки, гиперемия конъюнктив и инъекция сосудов слизистой оболочки век и глазного яблока.
Респираторный синдром — поражение гортани и трахеи: обструкция верхних, реже — нижних дыхательных путей (обструктивный бронхит, бронхиолит). Симптомы: кашель (болезненный, саднящий), нарушение фонации, физикальные изменения органов дыхания, боли за грудиной.
Геморрагический синдром: кровоизлияния в кожу, слизистые оболочки и внутренние органы, повышенная кровоточивость; одно из наиболее опасных проявлений синдрома — геморрагический отек легкого (геморрагическая пневмония).
Синдром сегментарного поражения легких: динамично нарастающая (в течение нескольких часов) легочно-сердечная недостаточность с типичной сегментарной тенью в одном из легких; при благоприятном исходе клинико-рентгенологические изменения разрешаются (практически, бесследно) в течение 2–3 дней (дифференциальное отличие от пневмонии).
Абдоминальный синдром: боли в животе, рвота, диарея; синдром типичен, но регистрируют редко.
Для гриппа не характерны: экзантемы (за исключением геморрагических петехиальных высыпаний); лимфадениты и лимфаденопатии; увеличение печени и селезенки; гнойные конъюнктивиты.
Осложнения.
Присоединение бактериальных (чаще гнойных) инфекций.
Активизация хронических инфекционных заболеваний.
Манифестация хронических неинфекционных заболеваний (в первую очередь, системных заболеваний соединительной ткани).
Частые осложнения: пневмония; гнойно-воспалительные процессы придаточных пазух носа, среднего уха, дыхательных путей; инфекции мочевыводящих путей.
Редкие осложнения: миокардиты, энцефалиты (менингоэнцефалиты), невриты.
Синдром Рея — острая энцефалопатия и жировая инфильтрация внутренних органов; наблюдают у детей; в каждом случае заболевания с признаками энцефалопатии необходимо определение активности АЛТ, ПТИ и содержания глюкозы в крови.
Течение и прогноз. В неосложненных случаях наступает полное выздоровление. Осложненный грипп может привести к смерти.
Профилактика. Вакцинация живой (интраназально) или инактивированной вакциной (парентерально). Показания: группа высокого риска заболевания или развития тяжелой формы гриппа (иммунодефицитные состояния, туберкулез, медицинские работники). Для профилактики гриппа А у взрослых используют римантадин по 100 мг/сут однократно в течение 10–15 дней. Ношение 4–6-слойной марлевой маски на период эпидемии. При возникновении вспышки гриппа в детских коллективах накладывают карантин на 7 дней (минимум). В очаге проводят текущую и заключительную дезинфекцию (посуду обдают крутым кипятком, белье кипятят). (Денисов, 2003, интернет-версия).
Анамнез: характерный эпидемиологический анамнез (сезонность, случаи заболевания в данном регионе, возможный источник заражения в семье и коллективе); контакт с больным гриппом за 1–5 дней до развития заболевания.
В течении заболевания выделяют периоды:
Инкубационный (2–5 дней);
Период развернутых клинических проявлений (3–7 дней);
Период реконвалесценции (7–10 дней).
Характерная особенность последовательности развития патологического процесса при гриппе — отсутствие самостоятельного, четко ограниченного во времени периода осложнений болезни. Все болезненные состояния, отмечаемые после 7-го дня от начала гриппа, расценивают как интеркуррентные или присоединившиеся инфекционные заболевания другой этиологии, требующие самостоятельного лечения.
Методы исследования.
Выделение вируса или выявление его Аг.
Традиционный вирусологический метод с посевом отделяемого полости носа.
Прямая и непрямая иммунофлюоресценция мазков-отпечатков эпителия слизистой оболочки носа: обнаруживают цитоплазматические вирусные включения.
Обнаружение АТ к Аг возбудителя — реакция торможения непрямой гемагглютинации (РТНГА), РНГА, ИФА.
Общий анализ крови (ОАК): лейкоцитоз с нейтрофилезом в первые сутки заболевания и лейкопенией, относительным лимфоцитозом в дальнейшем.
Рентгенография легких: признаки сегментарного поражения легких.
Дифференциальная диагностика Аденовирусная инфекция. Инфекционный мононуклеоз. Герпес. Тонзиллит, вызванный гемолитическим стрептококком. (Денисов, 2003, интернет-версия).
Синонимы диагноза
• Грипп A.
• Грипп B.
• Грипп типа A.
• Грипп типа B.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

Источник
Грипп (грипп эпидемический, инфлюэнца) — высококонтагиозная острая вирусная инфекция, протекающая с симптомами общей интоксикации, катарального воспаления верхних дыхательных путей и респираторного синдрома с преимущественным поражением трахеи. (Денисов, 2003, интернет-версия)
Грипп (grippus; франц. grippe от gripper схватывать; син.: Г. эпидемический, инфлюэнца) — острая инфекционная высококонтагиозная болезнь с воздушно-капельным механизмом передачи, вызываемая пневмотропными РНК-содержащими вирусами трех родов (гриппа А, В и С) из сем. ортомиксовирусов; характеризуется острым началом, короткой лихорадкой, общей интоксикацией, преимущественным поражением верхних дыхательных путей, частыми осложнениями.(Покровский, 2001)
Возбудитель — Myxovirus influenza (3 самостоятельных типа А, В, С) семейства ортомиксовирусов; содержат РНК; обладают токсичностью, агглютинирующей и энзиматической (нейраминидазной) активностью; неустойчивы в окружающей среде.
Заболеваемость: 1375,7 на 100 000 населения в 2001 г.
Эпидемиология. Быстрое распространение с поражением большого числа людей в относительно короткий промежуток времени (в течение 3–4 нед). Повторные (с интервалом в 2–5 лет) эпидемии в зимний период (январь–февраль), периодически (раз в 30–40 лет) приобретающие пандемический характер; развитие эпидемий и особенно пандемий связано с изменением структуры возбудителя (антигенный дрейф или антигенный шифт). Высокая восприимчивость человека к вирусу гриппа. Типоспецифичность постинфекционного и поствакцинального иммунитета. Источник инфекции — только больной человек (заразен в течение 5–7 дней от начала заболевания). (Денисов, 2003, интернет-версия)
Анамнез: характерный эпидемиологический анамнез (сезонность, случаи заболевания в данном регионе, возможный источник заражения в семье и коллективе); контакт с больным гриппом за 1–5 дней до развития заболевания.
В течении заболевания выделяют периоды:
инкубационный (2–5 дней);
период развернутых клинических проявлений (3–7 дней);
период реконвалесценции (7–10 дней).
Характерная особенность последовательности развития патологического процесса при гриппе — отсутствие самостоятельного, четко ограниченного во времени периода осложнений болезни. Все болезненные состояния, отмечаемые после 7-го дня от начала гриппа, расценивают как интеркуррентные или присоединившиеся инфекционные заболевания другой этиологии, требующие самостоятельного лечения.
Диагностические симптомы
1. Синдром интоксикации обязателен для клинически манифестных форм:
— непродолжительная (до 3–4 дней) высокая одноволновая температурная реакция; длительная лихорадка и ее рецидивы характерны для осложненного гриппа, что требует соответствующей коррекции лечебной тактики;
— суставные и мышечные боли;
— поражение ЦНС: головная боль, энцефалопатия (психотические состояния, судорожные припадки), менингизм (единичные или сочетанные менингеальные знаки при отсутствии достоверных воспалительных изменений со стороны мягких мозговых оболочек); энцефалопатия в сочетании с гемодинамическими расстройствами у детей объединяют термином «нейротоксикоз» (первичный инфекционный токсикоз, токсикоз раннего детского возраста) — наиболее частая причина летального исхода при тяжелом гриппе.
2. Синдром катарального воспаления (негнойные воспалительные изменения носоглотки и конъюнктивы глаз) — типичный диагностический признак многих респираторных вирусных инфекций. Особенности при гриппе: отсутствие выраженного экссудативного компонента воспаления, гиперемия мягкого неба и задней стенки глотки, гиперемия конъюнктив и инъекция сосудов слизистой оболочки век и глазного яблока.
Респираторный синдром — поражение гортани и трахеи: обструкция верхних, реже — нижних дыхательных путей (обструктивный бронхит, бронхиолит). Симптомы: кашель (болезненный, саднящий), нарушение фонации, физикальные изменения органов дыхания, боли за грудиной.
Геморрагический синдром: кровоизлияния в кожу, слизистые оболочки и внутренние органы, повышенная кровоточивость; одно из наиболее опасных проявлений синдрома — геморрагический отек легкого (геморрагическая пневмония).
Синдром сегментарного поражения легких: динамично нарастающая (в течение нескольких часов) легочно-сердечная недостаточность с типичной сегментарной тенью в одном из легких; при благоприятном исходе клинико-рентгенологические изменения разрешаются (практически, бесследно) в течение 2–3 дней (дифференциальное отличие от пневмонии).
Абдоминальный синдром: боли в животе, рвота, диарея; синдром типичен, но регистрируют редко.
Для гриппа не характерны: экзантемы (за исключением геморрагических петехиальных высыпаний); лимфадениты и лимфаденопатии; увеличение печени и селезенки; гнойные конъюнктивиты.
Осложнения.
Присоединение бактериальных (чаще гнойных) инфекций
Активизация хронических инфекционных заболеваний
Манифестация хронических неинфекционных заболеваний (в первую очередь, системных заболеваний соединительной ткани).
Частые осложнения: пневмония; гнойно-воспалительные процессы придаточных пазух носа, среднего уха, дыхательных путей; инфекции мочевыводящих путей.
Редкие осложнения: миокардиты, энцефалиты (менингоэнцефалиты), невриты.
Синдром Рея — острая энцефалопатия и жировая инфильтрация внутренних органов; наблюдают у детей; в каждом случае заболевания с признаками энцефалопатии необходимо определение активности АЛТ, ПТИ и содержания глюкозы в крови.
Течение и прогноз. В неосложненных случаях наступает полное выздоровление. Осложненный грипп может привести к смерти.
Профилактика. Вакцинация живой (интраназально) или инактивированной вакциной (парентерально). Показания: группа высокого риска заболевания или развития тяжелой формы гриппа (иммунодефицитные состояния, туберкулез, медицинские работники). Для профилактики гриппа А у взрослых используют римантадин по 100 мг/сут однократно в течение 10–15 дней. Ношение 4–6-слойной марлевой маски на период эпидемии. При возникновении вспышки гриппа в детских коллективах накладывают карантин на 7 дней (минимум). В очаге проводят текущую и заключительную дезинфекцию (посуду обдают крутым кипятком, белье кипятят).(Денисов, 2003, интернет-версия)
Анамнез: характерный эпидемиологический анамнез (сезонность, случаи заболевания в данном регионе, возможный источник заражения в семье и коллективе); контакт с больным гриппом за 1–5 дней до развития заболевания.
В течении заболевания выделяют периоды:
инкубационный (2–5 дней);
период развернутых клинических проявлений (3–7 дней);
период реконвалесценции (7–10 дней).
Характерная особенность последовательности развития патологического процесса при гриппе — отсутствие самостоятельного, четко ограниченного во времени периода осложнений болезни. Все болезненные состояния, отмечаемые после 7-го дня от начала гриппа, расценивают как интеркуррентные или присоединившиеся инфекционные заболевания другой этиологии, требующие самостоятельного лечения.
Методы исследования
Выделение вируса или выявление его Аг.
Традиционный вирусологический метод с посевом отделяемого полости носа.
Прямая и непрямая иммунофлюоресценция мазков-отпечатков эпителия слизистой оболочки носа: обнаруживают цитоплазматические вирусные включения.
Обнаружение АТ к Аг возбудителя — реакция торможения непрямой гемагглютинации (РТНГА), РНГА, ИФА.
Общий анализ крови (ОАК): лейкоцитоз с нейтрофилезом в первые сутки заболевания и лейкопенией, относительным лимфоцитозом в дальнейшем.
Рентгенография легких: признаки сегментарного поражения легких.
Дифференциальная диагностика Аденовирусная инфекция. Инфекционный мононуклеоз. Герпес. Тонзиллит, вызванный гемолитическим стрептококком. (Денисов, 2003, интернет-версия)
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Грипп.
Структура вируса гриппа
Описание
Грипп – это вирусное заболевание респираторного тракта, с характерным острым началом, поражением верхних дыхательных путей и выраженной интоксикацией.
Ежегодно, в период эпидемии и все ее, гриппом заболевают миллионы жителей планеты. Наибольшая частота случаев приходится на детей до 5 лет.
Грипп относится к группе острых респираторных вирусных заболеваний (ОРВИ).
Причины
Вирус гриппа относится к семейству ортомиксовирусов, которое включает в себя все 3 вида гриппозного вируса –А, В, С. Это сферические частички размером 80-120 нм, имеющие в составе геном в виде РНК. На поверхности вируса имеются «шипики»- вирусные антигены. Всего обнаружено 2 вида антигенов – гемагглютинин Н и нейроминидаза N. У каждого вида антигенов есть типы, у гемагглютинина их 12, а у нейроминидазы – 9.
Гриппозный вирус малоустойчив в окружающей среде, он гибнет на протяжении нескольких часов при комнатной температуре. Под действием дезсредств вирусы быстро гибнут. При нагревании до 50-60С вирус инактивируется в течение нескольких минут.
Источник инфекции – заболевший человек или носитель вируса. Самым заразным периодом является острый период болезни. Вирусы гриппа человека типа А и В выделяют у здоровых чаек, цапель, воробьев.
Для вируса гриппа А характерно ежегодное сезонное повышение заболеваемости, каждые 2-3 года — эпидемические вспышки,каждые 10-30 лет – пандемии гриппа, которые происходят в результате шифта антигенов. Серовары гриппа В вызывают эпидемии каждые 4-6 лет. Эпидемии гриппа обычно приходятся на январь-февраль и ноябрь-декабрь. Механизм передачи – воздушно-капельный. Группы риска по заболеванию гриппом являются беременные женщины, дети, пожилые люди, люди с тяжелыми, хроническими, декомпенсированными заболеваниями.
Вирус гриппа постоянно меняется, что возможно при помощи таких явлений как шифт и дрейф антигена. Дрейф антигена вируса гриппа – это незначительные его изменения, связанные с мелкими мутациями. Антигенный шифт провоцирует появление новой антигенной структуры. Именно шифт антигена является «виновником» возникновению пандемий, т. Полностью нивелирует сформированный за 20-30 лет иммунитет.
Заболевание известно с 16 века. За это время зарегистрировано более 10 тяжелых эпидемий и пандемий. Так, в 1918-1919 годах свирепствовала «испанка», вызвавшая тяжелую пандемию и была вызвана вирусом гриппа H1N1. Пандемия азиатского гриппа наблюдалась в 1957-1958 годах, гонконгский грипп – в 1968-1969 годах. Относительно недавняя пандемия свиного гриппа в 2009-2010 годах была вызвана вирусом H1N1.

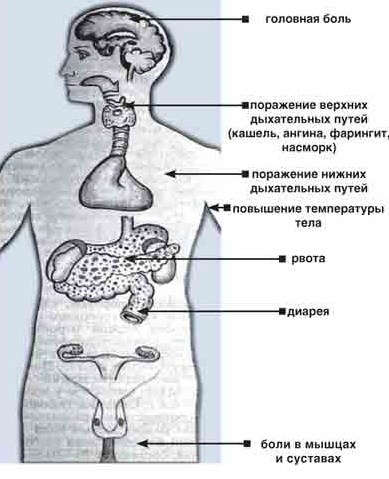
Основные симптомы гриппа
Патогенез
Фазы патогенеза гриппа:
1. Вирус гриппа проникает и начинает размножаться в проникновение в клетках эпителия дыхательных путей. Капельки слизи с содержащимися в них вирусными частичками попадают в дыхательные пути с потоком воздуха. Вирус гриппа тропный к цилиндрическому реснитчатому эпителию. Для дальнейшего развития болезни вирусу необходимо преодолеть факторы неспецифической резистентности дыхательных путей.
2. Выход вируса, разрушение пораженных клеток.
3. Развитие катарального синдрома, вирусемии и токсемии.
4. Реконвалесценция и формирование иммунитета.
Симптомы
Инкубационный период недолгий и составляет 1-2 дня. Клиническая картина гриппа сопровождается двумя основными синдромами – интоксикационный и катаральный. Болезнь проявляется головной болью, лихорадкой, кашлем и болью за грудиной, насморком, носовыми кровотечениями, кровоточивостью десен. Артериальное давление нестабильно, возможна тахикардия, брадикардия. Кожные покровы лица, слизистые оболочки гиперемированы, больные жалуются на болезненность в мышцах, костях, суставах. Конъюнктивит и склерит проявляются в первую очередь инъекцией сосудов склер. Мучительный непродуктивный кашель свидетельствует о присоединении трахеита.
Развитие крупа проявляется осиплостью голоса, лающим кашлем, нарушением дыхания.
Нейротропность вируса гриппа обуславливает наличие церебрального синдрома. Этот синдром включает в себя менингиальные, энцефалические и судорожные явления.
Судороги возникают по типу тонико-клонических приступов. Они называются фебрильными, так как возникают на фоне подъема температуры и исчезают при ее нормализации. Наличие фебрильных судорог говорит о повышенной судорожной готовности головного мозга.
Явления менингизма при гриппе сопровождаются рвотой, головной болью, напряженностью затылочных мышц. Нередко становятся положительными менингиальные знаки.
Клиническая картина может дополняться абдоминальным синдромом. Может беспокоить боль в животе, диспепсия.
У детей имеют место некоторые особенности течения гриппа: возможная стертость клинической картины гриппа, ребенок отказывается от еды, проявляет беспокойство. У детей в возрасте до 6 месяцев круп встречается нечасто. Отмечается склонность к бурным бактериальным осложнениям.
Базофилия. Боль в шее. Высокая температура тела. Заложенность носа. Заложенность уха. Изменение аппетита. Кашель. Клонические судороги. Лейкоцитоз. Лимфоцитоз. Лимфоцитопения. Ломота в мышцах. Ломота в суставах. Ломота в теле. Моноцитоз. Нарушение терморегуляции. Недомогание. Ночная потливость у женщин. Озноб. Отсутствие аппетита. Поверхностный кашель. Понос (диарея). Потливость. Привкус крови во рту. Разбитость. Рвота. Судороги. Тонические судороги. Увеличение СОЭ. Фебрильная температура тела. Холодный пот.
Возможные осложнения
К осложнениям гриппа относят развитие токсического геморрагического отека легких, ложного крупа, отека мозга. Грипп может осложниться бронхиальной астмой, арахноидитом, кровоизлияниями, параличами, синдромом Гиена-Барре, полиневритами, синдромом Рея, синдромом внезапной смерти.
Диагностика
Диагностика гриппозной инфекции осуществляется серологический, вирусоскопическим и вирусологическм способом. Материалом для исследования служат мазки и смывы из носоглотки, а также кровь больного.
Идентификация вируса гриппа производится путем заражения 10-дневных куриных эмбрионов, на которых определяется слабовыраженный цитопатический эффект, с характерным феноменом гемадсорбции. Реакцией связывания комплимента определяют типовую принадлежность вируса, а подтип гемагглютинина – в реакции ТГА. Немаловажное значение в диагностике гриппа имеет иммуноферментный анализ. Рост титра антител в сыворотках в 4 раза, взятых с интервалом в 2 недели, подтверждает диагноз.
Экспресс-диагностика гриппа предполагает использование реакция РИФ и ИФА.
Лечение
Больным гриппом рекомендован постельный режим и покой. Следует постоянно восполнять водный баланс обильным питьем. Не следует курить и употреблять алкоголь.
Фармакотерапию гриппа следует начинать немедленно, при первых проявлениях заболевания.
С самого начала заболевания пациенту назначаются жаропонижающие, отхаркивающие, противокашлевые препараты, проводится витаминотерапия, показаны также антигистаминные препараты.
Патогенетическое лечение гриппа предполагает прием антивирусных препаратов. Существует 3 класса этих лекарственных средств: ингибиторы нейроминидазы, препараты интерферона и производные амантидина.
Производные амантадина являются ингибиторами М2. Механизм их действия заключается в блокаде протонных насосов и предотвращение проникновения вирусных частиц внутрь клеток. Самым распространенным препаратом этой группы является ремантадин, дозировка которого напрямую зависит от тяжести заболевания и возраста пациента.
К группе ингибиторов нейроминидазы относят препараты занамивир и озельтимивир (действующее вещество препарата Тамифлю). Блокада вирусного антигена нейроминидазы приводит к нарушению распространения вируса, уменьшению симптомов заболевания и предотвращению развития осложнений гриппа.
Препараты группы интерферона применяются как при лечении, так и для профилактики гриппа. Наиболее распространенными препаратами являются реаферон, виферон, гриппферон, амиксин. Препараты интерферона обладают иммуностимулирующим и противовирусным действием. Человеческий лейкоцитарный интерферон назначается вне зависимости от тяжести заболевания по 5 капель 4 раза в сутки интраназально. Интратрахеальное введение интерферона целесообразно использовать кислородную палатку или ингалятор.
Разнообразие клинических проявлений гриппа обуславливает необходимость проведения симптоматического лечения. При неэффективности парацеталома и НПВС показано введение «литической смеси» (смесь анальгина, димедрола и новокаина). С целью физического охлаждения пациента обтирают спиртом, раскрывают, прикладывают холод на область магистральных сосудов. Спазм сосудов обеспечивает возникновение так называемой «белой гипертермии», для устранения которой показаны спазмолитики – но-шпа, параверин, ножные ванны.
Поддержание деятельности сердца производят путем введения растворов сердечных гликозидов, мезатона или норадреналина.
Судорожный синдром снимается инъекционными транквилизаторами. При развитии отека мозга немедленно вводят глюкокортикоиды и мочегонные препараты. Бронхообструкция является показанием к применению алупента или эуфиллина.
Параллельно проводят дезинтоксикацию организма, с целью которой проводят внутривенные инфузии раствора глюкозы, гемодеза, неогемодеза При вовлечение в патологический процесс почек, с развитием анурии или олигурии, запрещается проводить массивные капельные инфузии. Для поддержания функции почек показана глюкозо-инсулиновая смесь, эуфиллин, препараты кальция.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
