Код диагноза по мкб g24
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Течение и стадии
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
G24,1 Идиопатическая семейная дистония.

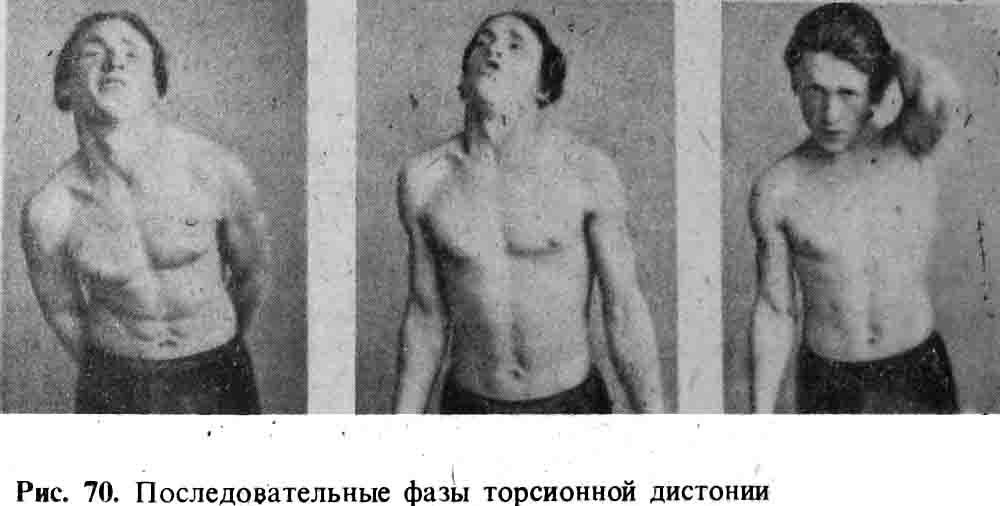
Последовательные фазы при торсионной дистонии
Синонимы диагноза
Идиопатическая семейная дистония, дистония торсионная, торсионная дистония.
Описание
Торсионная дистония (деформирующая мышечная дистония, торсионный спазм) относится к наследственным заболевани ям нервной системы и характеризуется своеобразными «вращательными» гиперкинезами, изменениями мышечного тонуса и формированием патологических поз. Первое описание торсионной дистонии было дано W. Schwalbe в 1908 г , но до сих пор ведутся острые дискуссии о ее нозологической самостоятельности этиологии, патогенезе, лечении. Хотя в описанной W. Schwalbe семье были больны трое братьев и сестер, он расценил эго заболевание как «психогенное», функциональное и лишь Н. Oppenheim в 1911 г. Обосновал его органическую природу, но отрицал наследственный характер. И в последующие десятилетия часть исследователей отрицали нозологическую самостоятельность торсионной дистонии Большинство авторов признавали и признают существованние этого заболевания, как в виде симптоматических форм, так и в виде самостоятельной нозологической единицы, в этиологии которой основную роль играют генетические факторы.
Распространенность торсионной дистонии среди общей популяции составляет 1:160 000, причем среди некоторых этнических групп эти цифры значительно выше.
Генетические данные. Первые исследователи отрицали наследственную природу торсионной дистонии, что было обусловлено недостаточно разработанными диагностическими критериями, а также большим количеством спорадических случаев. В дальнейшем сначала стала преобладать точка зрения об аутосомно-рецессивном типе наследования болезни, а затем — об исключительно аутосомно-доминантном типе с ограниченной пенетрантностью. На Филиппинских островах описаны семьи с Х-сцепленным типом наследования.
Причины
Этиология торсионной дистонии до сих пор недостаточно ясна. Основную роль отводят дисбалансу центральных нейротрансмиттеров, особенно дофамину, ацетилхолину, норадреналину, серотонину, ГАМК и в пределах нигростриарной и стрионигральной стволовых систем. Важно подчеркнуть, что эти нарушения различны при разных формах болезни. При ригидных (дофа-зависимых) формах торсионной дистонии были выявлены выраженное снижение дофаминергической и повышение холинергической активности, а при гиперкинетической (дофанезависимой) форме установлены противоположные явления. Изменения в дофаминергической системе подтверждаются результатами изучения содержания метаболита дофамина (гомованилиновой кислоты) в спинномозговой жидкости больных. Установлено низкое содержание гомованилиновой кислоты при ригидных формах и высокое при гиперкинетических. Таким образом, клиническому полиморфизму торсионной дистонии соответствует и биохимический полиморфизм, что важно для разработки дифференцированного лечения.
Симптомы
Торсионная дистония характеризуется выраженным фенотипическим полиморфизмом, касающимся возраста больного при появлении первых признаков болезни, клинических проявлений, течения болезни, реакции на фармакологические препараты. Манифестация первых симптомов болезни, как правило, относится к детскому и юношескому возрасту (от 5 до 20 лет), хотя описываются колебания от 1 года до 70 лет. Болезнь обычно начинается исподволь, с вовлечения какой-либо группы мышц ног, рук, шеи или туловища.
Классическое описание заболевания дано С. Н. Давиденковым (1925): «Начинаясь в детском возрасте и безостановочно прогрессируя в дальнейшем, болезнь эта выражается главным образом в появлении весьма своеобразных вращательных объемистых судорог в мышцах конечностей, туловища и шеи, что приводит к развитию чрезвычайно причудливых и пестро меняющихся судорожных установок. ». Чаще всего (41 %) у здорового до этого ребенка из-за гиперкинезов, нарушения тонуса и периодического изменения позы ноги (косолапость, pes equinovarus) появляются затруднения при ходьбе. Сначала эти симптомы непостоянны, но затем становятся более длительными и распространяются на другие части тела — другую ногу, руки, а часто и на мышцы шеи и туловища. В зависимости от локализации дистонических явлений различают генерализованные и локальные формы торсионной дистонии. В соответствии с современной классификацией локальные формы торсионной дистонии делятся на фокальные, сегментарные (вовлечение двух смежных областей), мультифокальные (двух несмежных областей) и гемидистонин, причем выявлена зависимость возраста больного при начале болезни и степени генерализации. Фокальные формы при поражении мышц лица, или шеи, или гортани проявляются в виде блефароспазма, тризма, оромандибулярной дистонии, лицевого параспазма (синдром Мейджа — Брейгеля), «спастической кривошеи», спастической дисфонии; нередко развиваются «писчий спазм», «дистоническая нога». Установлена определенная зависимость возраста больного при начале болезни и степени прогрессирования, а также тяжести болезни. Чем раньше появляются симптомы заболевания, тем быстрее оно прогрессирует с развитием тяжелых генерализованных форм. Локальные формы нередко являются лишь стадией генерализованных форм. У части больных, однако, локальные формы остаются изолированными и стабильными. Как правило, локальные дистонические формы наблюдаются у больных с более поздним началом болезни — после 25 — 35 лет.
Кроме классических форм торсионной дистонии, описаны более редкие своеобразные синдромы. К ним относятся так называемые периодические, пароксизмальные дистонии (пароксизмальные дискинезии), ранее описанные под названием «интенционная судорога Рюльфа». При этих формах внезапно появляются кратковременные гиперкинезы и изменение поз тела, чаще по гемитипу, но иногда и двусторонние, приясном сознании Чаще они провоцируются внезапным неподготовленным движением (кинезогенные формы), иногда без них (некинезогенные формы) В отдельных семьях встречается миоклоническая дистония Давиденкова, описанная им еще в 1926 г К дистоническим феноменам относят в настоящее время и своеобразный «синдром беспокойных ног». Характерным для торсионной дистонии является большая изменчивость гиперкинезов, поз. При определенных позициях, приемах (корригирующие жесты, парадоксальные кинезии) патологические явления значительно уменьшаются. Так, некоторые с трудом передвигающиеся больные могут свободно бегать, танцевать, ходить спиной вперед.
Течение и стадии
Течение торсионной дистонии, как правило, прогрессирующее, но степень прогрессирования болезни разная и зависит, как было указано, от возраста больного при начале болезни чем раньше манифестирует заболевание, тем быстрее оно прогрессирует.
В зависимости от особенностей течения, клинических симптомов и их локализации предлагались различные классификации торсионной дистонии Рациональным является выделение отдельных форм в зависимости от характеристики самого клинического синдрома. Целесообразно выделение двух форм торсионной дистонии — ригидной и дистонически-гиперкинетической. Первая характеризуется повышенным мышечным тонусом (ригидность) и развитием фиксированных патологических поз, чаще в ногах, но иногда также в руках, шее, туловище. При второй форме наблюдаются дистонические гиперкинезы, локальные или генерализованные Прогрессирование болезни при ригидных формах, как правило, более мягкое Постепенно к патологическим позам могут присоединяться легкие паркинсоноподобные симптомы некоторая замедленность движений, своеобразный статический (дистонический) тремор. Отмечается преобладание поражения лиц женского пола В российской популяции выявлен большой удельный вес ригидных форм торсионных дистоний — 43 %, тогда как в других популяциях — 10 —12 %. Характерные нарушения метаболизма и высокая эффективность применения малых доз дофасодержащих препаратов при ригидных формах позволили сблизить их с описанными в литературе дофазависимыми формами.
Лечение
На основании особенностей клинического синдрома и выявленных нарушений метаболизма нейротрансмиттеров лечение при ригидных формах торсионной дистонии дофасодержащими препаратами (наком, синемет, мадопар) оказалось высокоэффективным («драматический» эффект), способствуя быстрому (в течение нескольких дней) снижению мышечного тонуса, исчезновению патологических поз, вплоть до «нормокопирования» (85 %). Результативность лечения при ригидных формах торсионной дистонии значительно выше, чем при паркинсонизме: больные нуждаются в низких дозах L-дофа и накома при отсутствии (или появлении нерезких) побочных симптомов. Наблюдался положительный эффект непрерывного лечения малыми дозами L-дофа больных с ригидными формами торсионной дистонии в течение 20 — 25 лет. Таким образом, применение L-дофа при ригидных (дофазависимых) формах торсионной дистонии является средством выбора, что находит подтверждение и у других авторов. У некоторых больных целесообразно комбинировать леводопу с бромокриптином (агонистом допамина, селективно повышающим чувствительность D2-peцепторов) и юмексом (ингибитором моноаминоксидазы типа В). Эта комплексная схема лечения позволяла избежать тех нерезких осложнений, которые возникали у отдельных больных (дискинезии). Важно подчеркнуть, что эффективность дофасодержащих препаратов оставалась высокой независимо от степени тяжести и длительности болезни.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
G24,5 Блефароспазм.

G24.5 Блефароспазм
Описание
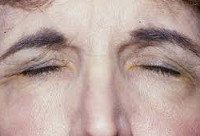
Идиопатический блефароспазм. Двухсторонний непроизвольный спазм круговой мышцы глаза, который может сопровождаться спонтанными клонико — тоническими сокращениями грудинно — ключично — сосцевидных мышц. Клиническая симптоматика представлена учащенным морганием, спастическим смыканием глазной щели, повышенным слезотечением, ощущением «песка» в глазах, жжением. Для постановки диагноза применяется МРТ, реоэнцефалография, биомикроскопия, визометрия, электроэнцефалография. Консервативная терапия включает инъекции ботулотоксина, пероральный прием бензодиазепинов, холинолитиков, инстилляции увлажняющих средств. При низкой эффективности показана блефаропластика.
Дополнительные факты
Идиопатический блефароспазм принято рассматривать в офтальмологии как один из вариантов краниальной мышечной дистонии. Распространенность первичной формы заболевания в США составляет 40:100 000 населения, в европейских странах – 15:100 000. 45% больных отмечают, что выраженность симптоматики кратковременно снижается после приема спиртных напитков. 93% пациентов прибегают к применению корригирующих жестов (закрывание глаза, прищуривание, компрессия века) для купирования или профилактики развития приступа. Первые клинические проявления возникают у лиц среднего и пожилого возраста. У лиц женского пола заболевание диагностируют в 3 раза чаще, чем у мужчин.
G24.5 Блефароспазм
Причины
В большинстве случаев заболевание развивается спорадически, однако установлено, что первичный блефароспазм может наследоваться по аутосомно-доминантному типу. В основе лежит мутация генов 9q34, 18q При поражении генов Xq13 Xp22 удается установить Х-сцепленный тип наследования. Факторами риска развития вторичной формы заболевания выступают:
• Ишемические поражения головного мозга. Наиболее распространенные причины – инфаркт (ишемический инсульт) с локализацией в левой лобной доле и двухстороннее поражение таламуса.
• Медикаментозное воздействие. Длительный прием лекарственных средств из группы нейролептиков, антидепрессантов, противопаркинсонических и антипсихотических препаратов в ряде случаев осложняется блефароспазмом.
• Краниальные синкинезии. Спазм век часто обусловлен перинатальной патологией, гепатолентикулярной дегенерацией и даже мальформацией Арнольда-Киари.
• Митохондропатии. При данной группе заболеваний нарушается процесс окислительного фосфорилирования, что часто приводит к спастическим подергиваниям мышечных волокон.
Патогенез
В основе механизма развития лежит гиперреактивность периокулярных мышц, обусловленная краниальной формой мышечной дистонии. Ученые полагают, что при данной патологии поражаются базальные ганглии. При этом нарушается прохождение импульса от ядер к структурам ствола мозга, мозжечка и премоторной коры. В патофизиологическом процессе задействованы дофаминергические и холинергические системы. Нарушение в работе премоторной коры приводит к дисфункции интегративных процессов двигательного контроля, что проявляется недостаточным реципрокным торможением мышц-антагонистов.
При снижении остроты зрения часто выявляется сопутствующее поражение таламуса, приводящее к замедлению прохождения импульса из стриопаллидарного комплекса к коре. Некорректное модулирование моторной программы потенцирует развитие клиники спастического сокращения век. Экспериментальным путем доказано, что важную роль в патогенезе играет нарушение метаболизма глюкозы. Согласно результатам протонной МР-спектроскопии, у пациентов отмечается снижение N-ацетиласпартата, креатинфосфокиназы. Нарушение афферентации – это лишь изменения в первичном звене патогенеза. Прогрессирование патологии связано с развитием вторичных осложнений.
Классификация
Идиопатический блефароспазм чаще имеет приобретенный характер, редко наблюдается врожденный вариант. Вне зависимости от типа заболевания симптоматика дебютирует после 40 лет. Выделяют следующие формы:
• Первичная. Блефароспазм представляет собой локальное проявление торсионной мышечной дистонии с единственным симптомом – спазмом волокон круговой мышцы.
• Вторичная. Появление тонико-клонических сокращений вызвано органическим поражением структур головного мозга или нарушением кровоснабжения.
• Синдром апраксии открытия век. Затрудненный процесс размыкания глазной щели обусловлен гипофункцией мышцы поднимающей верхнее веко.
Симптомы
Первое проявление заболевания – маловыраженное подергивание век, которое со временем сменяется непроизвольным зажмуриванием глаз. Развитию клинической картины нередко предшествует учащенное моргание, прищуривание, самопроизвольное опускание века без спастического компонента. Сенсорные нарушения включают дискомфорт, ощущение инородного тела в глазнице, жжение. Лица, страдающие данной патологией, долго не обращаются за помощью к специалисту, связывая данную симптоматику со светобоязнью. Прогрессирование болезни ведет к появлению стабильных тонических или тонико-клонических спазмов. Пациенты предъявляют жалобы на стойкое смыкание век. Самостоятельно разомкнуть глазную щель не удается.
Больные не могут предвидеть, когда возникнет следующий приступ. Средняя длительность спастического сокращения составляет 3-5 минут. В межприступный период общее состояние не нарушено. На начальных стадиях патология поддается волевому контролю. Как правило, поражаются оба глаза, однако степень выраженности симптомов на правом и левом глазу может незначительно различаться. Со временем в процесс вовлекаются мышцы нижней половины лица и шеи. Возникает повышенное слезотечение, сухость глаз. Зрительной дисфункции не наблюдается. Реакция зрачков на свет сохранена.
Возможные осложнения
Гипертрофия мышц приводит к возникновению энтропиона, реже – эктропиона. Поражение мышечных волокон языка, гортани, шеи, мимических и жевательных мышц осложняется оромандибулярной дистонией. Из-за продолжительного спазма развивается головная боль напряжения. Повышенная сухость оболочек переднего сегмента глазного яблока ведет к ксерофтальмии. У пациентов с данной патологией в анамнезе гипертонус симпатической нервной системы влечет за собой повышение артериального давления, частоты сердечных сокращений. Образование эрозивных дефектов на поверхности роговицы приводит к присоединению бактериального или инфекционного кератита.
Диагностика
Для верификации диагноза проводится сбор анамнеза, физикальное и специальное офтальмологическое обследование. Изучаются критерии Харрисона (особенности родов и развития, сопутствующая неврологическая симптоматика, результаты лабораторных и инструментальных исследований). В ходе диагностики применяются:
• МРТ головы. Магниторезонансная томография проводится для визуализации структуры мозговых оболочек, интракраниальных сосудов у больных с подозрением на артериовенозные мальформации.
• Реоэнцефалография. Диагностика кровенаполнения сосудов головы и шеи информативна для оценки характера венозного оттока. При снижении показателей РЭГ можно предположить, что в основе болезни лежат поражения ишемической природы.
• Электроэнцефалография. Регистрация биоэлектрических сигналов, которые исходят от нервных клеток, позволяет оценить степень функциональной активности мозга.
• Биомикроскопия глаза. Исследование дает возможность выявить вторичные поражения роговицы глаза, проявляющиеся дегенеративно-дистрофическими изменениями, формированием участков изъязвления на оболочке.
• Офтальмоскопия. Применяется для изучения состояния сетчатки и диска зрительного нерва (ДЗН). Выраженный спазм может потенцировать нарушение оттока крови с последующим застоем и образованием мелкоочаговых геморрагий. ДЗН без изменений.
• Визометрия. Острота зрения нарушается только при распространении патологического процесса на таламус, что проявляется клиникой корковой слепоты.
Дифференциальная диагностика
Дифференциальная диагностика проводится с гемифациальным спазмом, миокимией, синдромом Туретта. В отличие от идиопатического блефароспазма симптомы при гемифациальном спазме могут возникать во время сна, зачастую обусловлены параличом 7 пары черепно-мозговых нервов. При миокимии судорожные подергивания появляются на фоне стресса или механического раздражения орбитальной конъюнктивы. Процесс односторонний, чаще поражает нижнее веко. Синдром Туретта характеризуется множественными непроизвольными моторными тиками, которые сопровождаются воспроизведением странных звуков и оскорбительных высказываний.
Лечение
Тактика ведения пациента зависит от выраженности симптомов и частоты возникновения приступов. На ранних стадиях возможно применение психотерапии, иглорефлексотерапии. В качестве консервативной терапии используется:
• Ботулинический нейротоксин типа А. Препарат оказывает пресинаптическое блокирующее действие на холинергические нервные окончания. Эффект от инъекции сохраняется на протяжении 3-4 месяцев, после чего требуется повторное введение.
• Препараты бензодиазепинового ряда. Данная группа лекарственных средств входит в базовую схему лечения. Благодаря взаимодействию бензодиазепинов с ГАМК-рецепторами увеличивается связывание гамма-аминомасляной кислоты с белковыми структурами, что, в свою очередь, снижает возбудимость нейронов. При недостаточной эффективности медикаментов этой группы дополнительно используют нейролептики, антидепрессанты, миорелаксанты или седативные препараты.
• Холинолитики. Антихолинергические средства блокируют медиатор ацетилхолин, снижая скорость прохождения нервного импульса. Наряду с купированием спастических сокращений отмечается расширение зрачков и паралич аккомодации.
• Увлажняющие средства. Инстилляции препаратов искусственной слезы назначают при развитии ксерофтальмии.
Оперативное лечение показано при стойком блефароспазме и неэффективности медикаментозной терапии. Осуществляется пластика верхних, реже – нижних век. Применение этого метода лечения наиболее целесообразно при синдроме апраксии. При отсутствии эффекта от блефаропластики проводят билатеральное пересечение ветвей лицевого нерва. Ранее в лечении больных с идиопатическим блефароспазмом использовали термолитическое повреждение нервных волокон, иннервирующих веко.
Прогноз
Прогноз для жизни благоприятный, однако, частые приступы спастических сокращений резко затрудняют социальную адаптацию пациента. При постоянных тонических сокращениях круговой мышцы с редкими эпизодами релаксации больной не может самостоятельно передвигаться. Своевременное лечение позволяет компенсировать основные клинические проявления патологии.
Профилактика
Методы профилактики болезни не разработаны. Пациентам с блефароспазмом в сочетании с неврологическими проявлениями необходимо исследовать структуры головного мозга на предмет выявления органических поражений.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
