Клинические синдромы при недостаточности митрального клапана
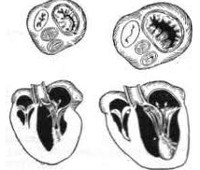
Недостаточность митрального клапана (лат. insufficientia valvulae mitralis), или просто митральная недостаточность — вид приобретённого порока сердца, нарушение функции митрального клапана, при котором во время систолы желудочков происходит обратный ток крови из левого желудочка в левое предсердие.
Митральная недостаточность занимает первое место в структуре всех приобретенных клапанных пороков сердца в общей популяции и 1 место после аортального стеноза у госпитализированных пациентов.
Изолированная недостаточность митрального клапана встречается редко (у 2 % больных). Обычно митральная недостаточность сочетается со стенозом митрального клапана и/или с аортальными пороками сердца.
Этиология[править | править код]
Недостаточность митрального клапана может быть вызвана острой ревматической лихорадкой, инфекционным эндокардитом, дегенеративными изменениями ткани клапана с отложением солей кальция, диффузными заболеваниями соединительной ткани, такими как, ревматоидный полиартрит, системная красная волчанка, склеродермия, травматическим отрывом створки клапана[3].
Причинами относительной митральной недостаточности могут быть:
- расширение полости левого желудочка, в связи с этим створки митрального клапана не могут полностью закрыть предсердно-желудочковое отверстие;
- синдром пролабирования митрального клапана (во время систолы левого желудочка створки митрального клапана прогибаются в полость левого предсердия) ;
- дисфункция сосочков мышц в результате их ишемии, кардиосклероза;
- разрыв сухожильных хорд, соединяющих клапаны с сосочковыми мышцами;
- кальциноз клапанного фиброзного кольца, затрудняющий его сужение во время систолы желудочков[4].
Патогенез[править | править код]
Из-за неполного смыкания створок митрального клапана происходит регургитация крови из левого желудочка в левое предсердие во время систолы желудочков. В левом предсердии накапливается большое количество крови, из-за чего развивается его дилатация. В левый желудочек поступает увеличенное количество крови, что так же приводит к дилатации, а затем и компенсаторной гипертрофии. Постепенно из-за растяжения кровью предсердия происходит повышение в нем давления и его гипертрофия. Порок длительное время компенсируется за счёт работы мощного левого желудочка. Но со временем сократительная способность левого желудочка снижается, в полости левого предсердия повышается давление, которое ретроградно передается на легочные вены, капилляры, артериолы, возникает венозная («пассивная») лёгочная гипертензия, приводящая к умеренной гиперфункции и гипертрофии правого желудочка. С ростом давления в малом круге кровообращения и развитием дистрофических изменений в миокарде правого желудочка снижается его сократительная функция, что приводит к развитию застойных явлений в большом круге кровообращения[4].
Периоды течения[править | править код]
В течение порока можно выделить три периода:
Первый период: компенсация «клапанного» дефекта усиленной работой левого предсердия и левого желудочка. Это длительный период, в котором отсутствуют симптомы сердечной недостаточности, больные чувствуют себя хорошо.
Второй период: развитие «пассивной» лёгочной гипертензии из-за снижения сократительной функции левых отделов сердца. Этот период длится, как правило, недолго, так как застойные явления в малом круге кровообращения быстро прогрессируют и правый желудочек не успевает приспособиться к новым условиям функционирования. В этот период появляются характерные симптомы нарушения кровообращения в малом круге в виде одышки (как при нагрузке, так и в покое), кашля, иногда кровохарканья и приступов сердечной астмы.
Третий период: правожелудочковая недостаточность со всеми характерными симптомами в виде увеличения печени, отёков и повышения венозного давления[4].
Диагностика[править | править код]
Диагностируется по систолическому шуму и характерному изменении тонов сердца при аускультации, признакам увеличения левого предсердия на электрокардиограмме, видимых по рентгенограмме изменения в легких.
При помощи эхокардиографии выявляют:
- Изменения створок клапана (повреждение; уменьшение эластичности),
- Расхождение створок (увеличение размеров митрального отверстия),
- Отрыв папиллярной мышцы с пролабированием створки МК в полость левого предсердия (травма; ОИМ)
По величине струи регургитации выделяют 4 степени выраженности порока:
I степень — незначительная — длина струи регургитации до 4 мм (от основания створок митрального клапана).
II степень — умеренная, струя регургитации равна 4-6 мм.
III степень — средняя, струя регургитации равна 6-9 мм.
IV степень — выраженная, струя регургитации более 9 мм[4].
Лечение[править | править код]
Небольшая недостаточность митрального клапана не требует специального лечения.
В случае выраженной недостаточности производится хирургическая коррекция порока; при сопутствующем стенозе клапана — рассечение его сросшихся створок или протезирование клапана.
Осложнения[править | править код]
В основном осложнения порока связаны с развитием лёгочной гипертензии и дилатацией левого предсердия. К ним относятся:
• кровохарканье и отёк лёгких;
• нарушения сердечного ритма в виде фибрилляции предсердий (мерцательная аритмия) и суправентрикулярной экстрасистолии;
• тромбоэмболические осложнения (тромбоз левого предсердия с эмболией в почки, мезентериальные сосуды и сосуды головного мозга).
См. также[править | править код]
- Пролапс митрального клапана
Примечания[править | править код]
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Митральная регургитация Клинические рекомендации // Министерство здравоохранения РФ. — 2016. — С. 5.
- ↑ 1 2 3 4 В. И. Маколкин, С. И. Овчаренко, В. А. Сулимов. Внутренние болезни. — 6. — 2012 г. — С. 230-236. — 789 с.
Ссылки[править | править код]
- Недостаточность митрального клапана — Оксфордский толковый словарь общей медицины, 2002 г.
- Недостаточность левого предсердно-желудочкового клапана — Большой медицинский словарь. 2000.
- Митральная недостаточность
- Митральный клапан — стеноз и недостаточность
Источник
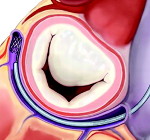
Митральная недостаточность – клапанный порок сердца, характеризующийся неполным смыканием или пролабированием створок левого атриовентрикулярного клапана во время систолы, что сопровождается обратным патологическим током крови из левого желудочка в левое предсердие. Митральная недостаточность приводит к появлению одышки, утомляемости, сердцебиения, кашля, кровохарканья, отеков на ногах, асцита. Диагностический алгоритм выявления митральной недостаточности подразумевает сопоставление данных аускультации, ЭКГ, ФКГ, рентгенографии, эхокардиографии, катетеризации сердца, вентрикулографии. При митральной недостаточности проводится медикаментозная терапия и кардиохирургическое лечение (протезирование или пластика митрального клапана).
Общие сведения
Недостаточность митрального клапана – врожденный или приобретенный порок сердца, обусловленный поражением створок клапана, подклапанных структур, хорд или перерастяжением клапанного кольца, приводящим к митральной регургитации. Изолированная митральная недостаточность в кардиологии диагностируется редко, однако в структуре комбинированных и сочетанных пороков сердца встречается в половине наблюдений.
В большинстве случаев приобретенная митральная недостаточность сочетается с митральным стенозом (комбинированный митральный порок сердца) и аортальными пороками. Изолированная врожденная митральная недостаточность составляет 0,6% всех врожденных пороков сердца; в сложных пороках обычно сочетается с ДМПП, ДМЖП, открытым артериальным протоком, коарктацией аорты. У 5-6% здоровых лиц с помощью ЭхоКГ выявляется та или иная степень митральной регургитации.

Митральная недостаточность
Причины
Острая митральная недостаточность может развиваться вследствие разрывов сосочковых мышц, сухожильных хорд, отрыва створок митрального клапана при остром инфаркте миокарда, тупой травме сердца, инфекционном эндокардите. Разрыв сосочковых мышц вследствие инфаркта миокарда сопровождается летальным исходом в 80–90% случаев.
Развитие хронической митральной недостаточности может быть обусловлено поражением клапана при системных заболеваниях: ревматизме, склеродермии, системной красной волчанке, эозинофильном эндокардите Леффлера. Ревматическая болезнь сердца обусловливает около 14% всех случаев изолированной митральной недостаточности.
Ишемическая дисфункция митрального комплекса наблюдается у 10% пациентов с постинфарктным кардиосклерозом. К митральной недостаточности может приводить пролапс митрального клапана, надрыв, укорочение или удлинение сухожильных хорд и папиллярных мышц. В ряде случаев митральная недостаточность является следствием системных дефектов соединительной ткани при синдромах Марфана и Элерса-Данлоса.
Относительная митральная недостаточность развивается в отсутствие повреждения клапанного аппарата при дилатации полости левого желудочка и расширении фиброзного кольца. Такие изменения встречаются при дилатационной кардиомиопатии, прогрессирующем течении артериальной гипертензии и ИБС, миокардитах, аортальных пороках сердца. К более редким причинам развития митральной недостаточности относят кальциноз створок, гипертрофическую кардиомиопатию и др.
Врожденная митральная недостаточность встречается при фенестрации, расщеплении митральных створок, парашютовидной деформации клапана.
Классификация
По течению митральная недостаточность бывает острая и хроническая; по этиологии – ишемическая и неишемическая. Также различают органическую и функциональную (относительную) митральную недостаточность. Органическая недостаточность развивается при структурном изменении самого митрального клапана либо удерживающих его сухожильных нитей. Функциональная митральная недостаточность обычно является следствием расширения (митрализации) полости левого желудочка при его гемодинамической перегрузки, обусловленной заболеваниями миокарда.
С учетом выраженности регургитации выделяют 4 степени митральной недостаточности: с незначительной митральной регургитацией, умеренной, выраженной и тяжелой митральной регургитацией.
В клиническом течении митральной недостаточности выделяют 3 стадии:
I (компенсированная стадия) — незначительная недостаточность митрального клапана; митральная регургитация составляет 20-25% от систолического объема крови. Митральная недостаточность компенсируется за счет гиперфункции левых отделов сердца.
II (субкомпенсированная стадия) — митральная регургитация составляет 25-50% от систолического объема крови. Развивается застой крови в легких и медленное нарастание бивентрикулярной перегрузки.
III (декомпенсированная стадия) — резко выраженная недостаточность митрального клапана. Возврат крови в левое предсердие в систолу составляет 50-90% от систолического объема. Развивается тотальная сердечная недостаточность.
Особенности гемодинамики при митральной недостаточности
Вследствие неполного смыкания створок митрального клапана в период систолы возникает регургитационная волна из левого желудочка в левое предсердие. Если обратный ток крови незначителен, митральная недостаточность компенсируется усилением работы сердца с развитием адаптационной дилатации и гиперфункции левого желудочка и левого предсердия изотонического типа. Этот механизм может достаточно длительно сдерживать повышение давления в малом круге кровообращения.
Компенсированная гемодинамика при митральной недостаточности выражается адекватным увеличением ударного и минутного объемов, уменьшение конечного систолического объема и отсутствием легочной гипертензии.
При тяжелой форме митральной недостаточности объем регургитации преобладает над ударным объемом, минутный объем сердца резко снижен. Правый желудочек, испытывая повышенную нагрузку, быстро гипертрофируется и дилатируется, вследствие чего развивается тяжелая правожелудочковая недостаточность.
При остро возникшей митральной недостаточности адекватная компенсаторная дилатация левых отделов сердца не успевает развиться. При этом быстрое и значительное повышение давления в малом круге кровообращения нередко сопровождается фатальным отеком легких.
Симптомы митральной недостаточности
В периоде компенсации, который может длиться несколько лет, возможно бессимптомное течение митральной недостаточности. В стадии субкомпенсации появляются субъективные симптомы, выражающиеся одышкой, быстрой утомляемостью, тахикардией, ангинозными болями, кашлем, кровохарканьем. При нарастании венозного застоя в малом круге могут возникать приступы ночной сердечной астмы.
Развитие правожелудочковой недостаточности сопровождается появлением акроцианоза, периферических отеков, увеличением печени, набуханием шейных вен, асцитом. При компрессии возвратного гортанного нерва расширенным левым предсердием или легочным стволом возникает осиплость голоса или афония (синдром Ортнера). В стадии декомпенсации более чем у половины пациентов с митральной недостаточностью выявляется мерцательная аритмия.
Диагностика
Основные диагностические данные, свидетельствующие о митральной недостаточности, получают в ходе тщательного физикального обследования, подтвержденного электрокардиографией, фонокардиографией, рентгенографией и рентгеноскопией грудной клетки, ЭхоКГ и допплеровским исследованием сердца.
Вследствие гипертрофии и дилатации левого желудочка у больных с митральной недостаточностью развивается сердечный горб, появляется усиленный разлитой верхушечный толчок в V-VI межреберье от среднеключичной линии, пульсация в эпигастрии. Перкуторно определяется расширение границ сердечной тупости влево, вверх и вправо (при тотальной сердечной недостаточности). Аускультативными признаками митральной недостаточности служат ослабление, иногда полное отсутствие I тона на верхушке, систолический шум над верхушкой сердца, акцент и расщепление II тона над легочной артерией и др.
Информативность фонокардиограммы заключается в возможности подробно охарактеризовать систолический шум. ЭКГ-изменения при митральной недостаточности указывают на гипертрофию левого предсердия и желудочка, при легочной гипертензии – на гипертрофию правого желудочка. На рентгенограммах отмечается увеличение левых контуров сердца, вследствие чего тень сердца приобретает треугольную форму, застойные корни легких.
Эхокардиография позволяет определиться с этиологией митральной недостаточности, оценить ее тяжесть, наличие осложнений. С помощью допплерэхокардиографии выявляется регургитация через митральное отверстие, определяется ее интенсивность и величина, что в совокупности позволяет судить о степени митральной недостаточности. При наличии фибрилляции предсердий прибегают к чреспищеводной ЭхоКГ с целью выявления тромбов в левом предсердии. Для оценки тяжести митральной недостаточности применяется зондирование полостей сердца и левая вентрикулография.
Лечение митральной недостаточности
При острой митральной недостаточности требует введение диуретиков и периферических вазодилататоров. Для стабилизации гемодинамики может выполняться внутриаортальная баллонная контрпульсация. Специального лечения легкой бессимптомной хронической митральной недостаточности не требуется. В субкомпенсированной стадии назначаются ингибиторы АПФ, бета-адреноблокаторы, вазодилататоры, сердечные гликозиды, мочегонные препараты. При развитии фибрилляции предсердий применяются непрямые антикоагулянты.
При митральной недостаточности средней и тяжелой степени выраженности, а также наличии жалоб показано кардиохирургическое вмешательство. Отсутствие кальциноза створок и сохранная подвижность клапанного аппарата позволяет прибегнуть к клапансохраняющим вмешательствам – пластике митрального клапана, аннулопластике, укорачивающей пластика хорд и др. Несмотря на низкий риск развития инфекционного эндокардита и тромбозов, клапансохраняющие операции часто сопровождаются рецидивом митральной недостаточности, что ограничивает их выполнение достаточно узким кругом показаний (пролапс митрального клапана, разрывы клапанных структур, относительная недостаточность клапана, дилатация кольца клапана, планируемая беременность).
При наличии кальцификации клапана, выраженного утолщения хорд показано протезирование митрального клапана биологическим или механическим протезом. Специфическими послеоперационными осложнениями в этих случаях могут служить тромбоэмболии, атриовентрикулярная блокада, вторичный инфекционный эндокардит протезов, дегенеративные изменения биопротезов.
Прогноз и профилактика
Прогрессирование регургитации при митральной недостаточности наблюдается у 5–10% пациентов. Пятилетняя выживаемость составляет 80%, десятилетняя – 60%. Ишемическая природа митральной недостаточности быстро приводит к тяжелому нарушению кровообращения, ухудшает прогноз и выживаемость. Возможны послеоперационные рецидивы митральной недостаточности.
Митральная недостаточность легкой и умеренной степени не является противопоказанием к беременности и родам. При высокой степени недостаточности необходимо дополнительное обследование с всесторонней оценкой риска. Больные с митральной недостаточностью должны наблюдаться у кардиохирурга, кардиолога и ревматолога. Профилактика приобретенной недостаточности митрального клапана заключается в предупреждении заболеваний, приводящих к развитию порока, главным образом, ревматизма.
Источник
