Клиническая фармакология лс хронические болевые синдромы
1. Клиническая фармакология препаратов, применяемых при болевом синдроме
Подготовили:
студенты гр.311
Дугушева В.,
Рассказова А.
2.
Боль — особый вид чувствительности,
формирующийся под действием
патогенного раздражителя,
характеризующийся субъективно
неприятными ощущениями, а также
существенными изменениями в организме,
вплоть до серьёзных
нарушений его
жизнедеятельности.
3. Частые причины боли:
• Нарушение анатомической целостности (травма);
• Воспаление органов или нервных окончаний;
• Спазм мускулатуры органов или сосудов,
скелетных мышц;
• Сдавление нервных окончаний или нервов извне:
— растущей опухолью;
— грыжей межпозвоночных
дисков или остеофитом;
— отёком.
4.
Устранение боли
Патогенетическое
лечение
Симптоматическое
лечение
Лечение заболевания,
вызвавшего боль
Лечение болевого синдрома:
применение анальгетиков
5.
Обезболивания можно достичь,
применяя следующие группы ЛС:
Местные анестетики
Наркотические анальгетики (центрально
действующие)
Ненаркотические анальгетики
(периферически действующие)
Средства для наркоза
Препараты, косвенно влияющие на
восприятие боли: седативные,
транквилизаторы
6.
Наркотические анальгетики — это средства растительного и
синтетического происхождения, оказывающие избирательное
обезболивающее действие и вызывающие состояние
эйфории, повторное применение которых может
вызывать лекарственную зависимость.
ОПИОИДНЫЕ
Полные агонисты опиоидных
рецепторов
Природные наркотические
анальгетики (опиаты): Морфина
гидрохлорид, Кодеин
Синтетические наркотические
анальгетики: Тримеперидин
(Промедол), Фентанил
Механизм анальгезирующего
действия:
связывание с опиатными μ, κ, δрецепторами (располагаются в
головном мозге, спинном мозге,
периферических чувствительных
нейронах, ЖКТ)
7. Наркотические анальгетики
8. ПОКАЗАНИЯ К НАЗНАЧЕНИЮ
Обезболевание
— при стойких, сильных болях: травмы, злокачественные опухоли,
перенесенные операции, инфаркт миокарда;
— обезболивание родов (Промедол, Пентазоцин);
— печеночные и почечные колики, спастическая непроходимость,
(Омнопон, Промедол, Эстоцин )
Острый отек легких, сильная одышка, связанная с СН (Морфин)
Шок (в комбинации с другими препаратами)
Кашель
— для подавления непродуктивного кашля (Кодеин, Этилморфин,
Дигидрокодеин, Декстрометорфан, Морфин);
Диарея (Лоперамид)
Премедикация перед анестезией
— подавление отрицательных эмоций
— усиление действия и снижение дозы средств для наркоза
Эпидуральная и субарахноидальная анестезия (Морфин )
Нейролептанальгезия (Таламонал)
9. ПОБОЧНЫЕ ЭФФЕКТЫ
Толерантность
Психическая зависимость
Физическая зависимость
Беспокойство, дрожание, гиперактивность (при дисфории)
Угнетение дыхания
Тошнота и рвота
Повышение внутричерепного давления
Постуральная гипотензия, усиленная при гиповолеймии
Запор
Задержка мочи
Зуд в области крыльев носа,
крапивница (чаще при парентеральном
введении)
10. АБСТИНЕНТНЫЙ СИНДРОМ
Физическая зависимость (хроническое отравления опиоидами) – следствие
приспособления организма к новому уровню гомеостаза.
Развитие физической зависимости – неизменный спутник толерантности к
опиоидам.
Абстинентный синдром при отмене агонистов (развивается через 8-10 часов
после употребления последней дозы): насморк, слезотечение, зевание,
озноб, пилоэрекция (гусиная кожа), гипервентиляция, гипертермия,
мидриаз, мышечные боли, рвота, диарея, тревога и враждебность, иногда –
коллапс.
Абстинентный синдром при отменен агонистов-антагонистов: тревога,
отсутствие аппетита, потеря веса, тахикардия, озноб, повышение
температуры и схваткообразные боли в животе.
11.
МОРФИН
Морфин — агонист опиоидных рецепторов с
преимущественным воздействием на μ-рецепторы.
Антиноцицептивное действие
Противошоковый эффект
Сильное противокашлевое действие
Угнетает дыхательный центр.
Возбуждает центр блуждающего нерва
Повышает тонус гладкой мускулатуры внутренних органов
Ослабляет перистальтику ЖКТ
Эффект при п/к введении через 10-15 мин, продолжается 3-5 ч. Пролонгированная
форма Морфина (Морфилонг) в/м — до 22-24 ч.
ПОКАЗАНИЯ : болевой синдром (ИМ, травмы, злокачественные опухоли,
послеоперационный период), премедикация, одышка и отек легких при острой ЛЖ
недостаточности, кашель при неэффективности других противокашлевых средств.
ПРОТИВОПОКАЗАНИЯ: угнетение дыхания, травмы головы, в/черепная
гипертензия, эпилептический статус, Алкогольная интоксикация, психоз. С
осторожностью: у пожилых пациентов с аденомой предстательной железы.
12.
КОДЕИН
Характеризуется менее выраженным
противоболевым действием, чем морфин.
Слабее угнетает дыхательный центр и
менее выраженно воздействует на гладкую
мускулатуру кишечника. Снижает активность
кашлевого центра.
Длительность действия около 4-6 ч. Пролонгированная форма дигидрокодеина
(ДГК континус*) — в течение 12 ч.
Показания. Основное показание для применения кодеина –
сухой кашель, для чего препарат чаще всего назначают в виде
комбинированных препаратов. В сочетании с
ненаркотическими анальгетиками применяют для лечения
болевого синдрома. ДГК континус* назначают для купирования
болевого синдрома, в том числе у онкологических больных.
13. ОМНОПОН
Смесь хлористо-водородных солей
алкалоидов опия. Содержит до 50%
морфина. Кроме того, в состав входят
кодеин, наркотин, папаверин.
Фармакодинамика
Препарат обладает анальгезирующим и спазмолитическим действием.
Показания
Болевой синдром, кишечная, почечная, печеночная колика.
14. ФЕНТАНИЛ
Фармакокинетика
Фентанил имеет сравнительно малый период
полувыведения — 2-4 ч. Препарат быстро
перераспределяется из крови и мозга в
мышечную и жировую ткань, и его эффект
кратковременный. Фентанил медленно выводится
из организма: за 3-4 сут с мочой выводится около
67% введенного препарата.
Фармакодинамика
По анальгетической активности в 100 раз превосходит морфин.
Обладает коротким действием.
Эффект развивается через 2-3 мин после внутривенного введения и
продолжается 20-30 мин.
Угнетает дыхательный центр, замедляет сердечный ритм, на АД не влияет.
Вызывает мышечную ригидность.
Показания
В сочетании с дроперидолом применяют для нейро-лептаналгезии. В виде
трансдермальной системы — для обезболивания у пациентов с хроническим
болевым синдромом при онкологических заболеваниях.
15. Тримеперидин (Промедол)
Фармакокинетика
Тримеперидин отличается сравнительно хорошей биодоступностью. Благодаря
этому его анальгетический эффект при
приеме внутрь всего в 1,5-2 раза ниже,
чем при парентеральном введении.
Фармакодинамика
Синтетический заменитель морфина, но слабее его по анальгетическому действию
в 2-4 раза. Обладает обезболивающим действием. Расслабляет гладкую
мускулатуру внутренних органов, но повышает тонус и усиливает сокращения
матки. Слабее, чем морфин, угнетает дыхательный центр, не вызывает рвоты.
Показания
болевой синдром различного происхождении
кишечная, почечная, печеночная колика
Премедикация
послеоперационное обезболивание
обезболивание родов
16. Трамадол
Фармакокинетика
Трамадол при приеме внутрь хорошо всасывается — до 90%.
Биодоступность составляет около 70%. Она имеет тенденцию
к увеличению при повторных приемах препарата.
Препарат быстро и хорошо проникает в органы и ткани.
Фармакодинамика
Действие слабее, чем у морфина. Меньше риск развития
лекарственной зависимости. В терапевтических дозах
Трамадол не влияет на моторику кишечника и дыхание.
Анальгетическое действие развивается через 15-30 мин
после введения и продолжается 3-5 ч. Длительность
действия ретардных форм трамадола — 8 ч.
Показания
Болевой синдром, в том числе воспалительного, травматического и сосудистого
происхождения. Проведение болезненных медицинских манипуляций.
17. НЕНАРКОТИЧЕСКИЕ АНАЛЬГЕТИКИ
Представители этой группы препаратов обладают противоболевым
действием, которое сочетается с жаропонижающим эффектом. Поскольку
противовоспалительное действие данных средств представлено сравнительно
слабо, то их выделяют из группы НПВС в отдельную группу ненаркотических
анальгетиков. Ненаркотические противоболевые средства не обладают
влиянием на ЦНС, характерным для наркотических.
К ненаркотическим анальгетикам можно отнести:
парацетамол
метамизол натрия
кеторолак
кетопрофен
Циклооксигеназа 1
18. Фармакокинетика ненаркотических анальгетиков
Ненаркотическим анальгетикам свойственны такие же особенности
фармакокинетики, как и для НПВС.
Все эти средства — это слабые органические кислоты, они хорошо всасываются в
ЖКТ при приеме внутрь, в значительной мере связываются с белками плазмы
крови.
Активно биотрансформируются в печени, в том числе с образованием
глюкуронидов (соединения глюкуроновой кислоты, образующиеся в организме
при обезвреживании и выделении токсических веществ: билирубина, фенолов и
др.).
Выводятся почками путем клубочковой фильтрации и канальцевой секреции.
При кислой реакции мочи некоторые из этих средств могут накапливаться в
организме.
19. Фармакодинамика
Противоболевое действие, так же, как и у НПВС, обусловлено:
подавлением активности ЦОГ
↓ продукции простагландинов E2 и Б2а, повышающих чувствительность
ноцицепторов при воспалении и повреждении тканей
Жаропонижающее действие:
↓продукции простагландинов в гипоталамических центрах терморегуляции.
Происходит уменьшение теплопродукции и увеличение теплоотдачи.
Эффект реализуется при повышении температуры тела, обусловленном
инфекционными заболеваниями, травмами, опухолями.
При перегревании или физической нагрузке гипотермическое действие не
проявляется.
Преимущества:
отсутствие подавляющего влияния на активность дыхательного центра
не вызывают эйфории и лекарственной зависимости
не вызывают спазма гладкой мускулатуры внутренних органов.
20. Показания к применению
21. Парацетамол
Наиболее часто применяемый ненаркотический анальгетик. Его широко
используют не только как анальгетик, но и как жаропонижающее средство.
• Низкой противовоспалительная активность.
• Он также не влияет на агрегацию тромбоцитов
• Не обладает ульцерогенным действием.
Показания к применению
Как анальгетик при болевом синдроме малой и средней интенсивности.
Широко применяется как жаропонижающее средство. Несмотря на риск
гепатотоксичности, предпочтителен как антипиретик для детей в разовой
дозе 10 мг/кг. Препарат назначают внутрь (таблетки, суспензии, сиропы),
ректально в виде свечей, внутривенно в виде раствора для инфузий.
22. Отравление Парацетамолом
23. Метамизол натрия (Анальгин)
Производное пиразолона. В ряде стран препараты метамизола натрия
запрещены для использования в клинической практике из-за опасений развития
агранулоцитоза.
Показания
Устранение болей при почечной колике
В стоматологии
При неврологических заболеваниях
При травмах
В послеоперационный период
Жаропонижающее средство, в частности, для парентерального введения.
НЛР
Аллергические реакции (крапивница, отек Квинке). При внутривенном введении
возможен анафилактический шок. Длительный прием метамизола натрия может
привести к развитию лейкопении и агранулоцитоза.
24. Кеторолак
Фармакодинамика
Неселективный ингибитор ЦОГ
Обладает умеренными противовоспалительными свойствами
Жаропонижающее действие
↓ агрегацию тромбоцитов.
Показания
~ Необходимо назначать кратковременно — не более 5 сут
~ Препарат не следует применять в акушерской практике
НЛР
• Боли в эпигастральной области, тошнота, рвота.
• Реже эрозивно-язвенные поражения слизистой желудка и
двенадцатиперстной кишки, желудочно-кишечное кровотечение.
• Часто головная боль, головокружение, сонливость.
• Возможны асептический менингит, депрессия, психоз, снижение слуха, звон в
ушах, нарушение зрения.
• Кеторолак может приводить к повышению АД, появлению отеков (лица,
голеней, лодыжек).
• Возможно развитие анемии, лейкопении, кровоточивости.
25. Кетопрофен
Фармакодинамика
• Ингибирует ЦОГ-1 и ЦОГ-2, что определяет выраженное противоболевое
действие
• Обладает отчетливым противовоспалительным эффектом. Анальгетическое
действие кетопрофена обусловлено как периферическими, так и
центральными механизмами
• Жаропонижающий эффект
НЛР
Аллергические реакции, гастродуоденопатия, желудочно-кишечные
кровотечения, эзофагит, стоматит, депрессия, тревожность, нарушения сна,
повышение АД, отеки, тромбоцитопения, лейкопения, агранулоцитоз,
нефротоксическое действие.
26. Спасибо за внимание!
Источник
Схемы и принципы фармакотерапии ХБС.На протяжении длительного времени лекарственное лечение боли при запущенных формах злокачественных новообразований сводилось к назначению наркотических препаратов и часто не приносило желаемого обезболивающего эффекта.
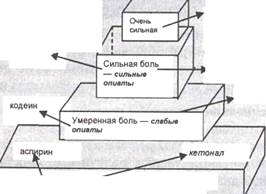
В 1986 г. Комитетом экспертов ВОЗ были утверждены принципы анальгезирующей терапии хронического болевого синдрома нарастающей интенсивности, получившие название трехступенчатой схемы (рис. 3.2). Согласно трехступенчатой схемы ВОЗ назначают:
при слабой боли (1-я ступень) — ненаркотические анальгетики,
при умеренной боли (2-я ступень) — слабые опиаты,
при сильной боли (3-я ступень) — сильные опиаты.
В качестве базовых лекарственных препаратов рекомендованы:
при слабой боли — аспирин,
умеренной — кодеин,
сильной -морфин.
Создание новых анальгезирующих препаратов, обладающих преимуществами перед базовыми, позволило МНИОИ им. П.А. Герцена выделить понятие о нестерпимой боли и предложить четырехступенчатую схему (рис. 3.2). В этой схеме в качестве базовых препаратов используются:
при умеренной боли — трамадол,
при сильной боли — бупренорфин,
при нестерпимой боли — морфин.

Рис. 3.2. Схемы противоболевой терапии ВОЗ и МНИОИ
В основу обеих схем положены одинаковые принципы:
О борьбу с хроническим болевым синдромом следует начать
возможно раньше, при появлении даже незначительной боли;
вид и дозу анальгетика нужно подбирать индивидуально,
обеспечивая устранение или значительное облегчение боли в
течение 2-3 дней;
принимать анальгетики нужно не «по требованию» (чтобы
уменьшить боль), а строго «по часам», вводя очередную дозу
препарата до прекращения действия предыдущей (чтобы
предотвратить появление боли);
по мере уменьшения обезболивающего эффекта анальгетики следует изменять «по восходящей линии», переходя от максимальной дозы слабо действующего препарата к минимальной дозе сильно действующего, а не к замене на другой препарат такой же активности;
предпочтение следует отдавать оральному приему препаратов, как наиболее простому, эффективному и наименее болезненному пути введения для большинства пациентов.
Способы оценки интенсивности боли и эффективности обезболивания.Непременным условием успешного лечения является объективная оценка интенсивности болевого синдрома и постоянный контроль эффективности препаратов и побочных влияний медикаментозной терапии. Это позволяет врачу своевременно вносить изменения в систему лечения.
Оценку интенсивности хронической боли производят различными способами. Наиболее простой является оценка по 5-бальной словесной шкале:
0 — боли нет;
1 — слабая боль (чуть-чуть болит);
2 — умеренная боль (болит терпимо);
3 — сильная боль (очень больно);
4 — невыносимая боль (невозможно терпеть).
Более точной и наглядной является оценка по визуально-аналоговой шкале в виде линейки с делениями от 0 до 10 или до 100. Пациенту предлагают самому оценить по такой линейке интенсивность болевых ощущений до начала лечения. Повторная оценка в процессе терапии позволяет судить об эффективности лечебных мер.
Лечение слабой боли.Для первой ступени лечения используют нестероидные противовоспалительные средства (НПВС). Эти препараты тормозят синтез простагландинов Е1 и Е2, сенсибилизирующих болевые рецепторы, обладают противовоспалительным и анальгезирующим действием.
НПВС эффективны при метастазах в кости, опухолях мягких тканей, раке тела поджелудочной железы, а также при вызванном новообразованием механическом растяжении тканей и при воспалительных процессах в окружности опухоли, сопровождающихся отеком. Они не угнетают дыхательный и кашлевой центры, не вызывают эйфории и не приводят к возникновению психической или физической зависимости.
Побочное действие НПВС обусловлено токсическим воздействием на слизистую оболочку желудка, функцию почек, гемостаз и коагуляцию. При длительном применении они могут вызвать эрозивный гастрит, вплоть до желудочных кровотечений.
Базовый препарат схемы ВОЗ — аспирин — назначают по 250-650 мг 6 раз в день. Чаще применяют кетонал илиибупрофен. Используют индометацин, пироксиками другие. Полезен парацетамол, не обладающий выраженным противовоспалительным действием, но и не оказывающий токсического 92
Глава 3. Лечение
воздействия на желудок и кровь. Целесообразно использовать комбинированные препараты на основе парацетамола — панадол-экстра и солпадеин.
Лечение умеренной боли.Базовым анальгетиком второй ступени по схеме ВОЗ является слабый опиат — кодеин.
Применяется в дозах от 30 до 130 мг 4-6 раз в сутки. Доза кодеина в 30 мг по обезболивающему эффекту соответствует 650 мг аспирина.
• Запомните обязательно!
Совместное применение обоих препаратов в этих дозировках вдвое повышает обезболивающий эффект.
По схеме МНИОИ базовым анальгетиком считается трамадол (трамал, традол). Он вдвое превосходит кодеин по анальгезирующему действию, не вызывает тяжелых запоров, не обладает угнетающим влиянием на дыхание и кровообращение.
Для справки
Трамадол выпускается в таблетках, капсулах, каплях, свечах и ампулах. Разовая доза — 50-100 мг, вводится каждые 4-6 ч; максимальная суточная — 400 мг. Анальгетический эффект развивается к 30-й минуте и продолжается 5-6 часов.
Лекарственная зависимость к препарату не развивается, анальгезирующий эффект при ХБС может сохраняться в течение длительного времени.
При снижении эффекта от лечения трамадолом рекомендуют прием защечных таблеток наркотического анальгетика просидела, который хорошо устраняет умеренную и даже сильную боль. Его побочные влияния (тошнота, рвота, головокружение, затрудненное мочеиспускание) мало выражены и обычно ликвидируются самостоятельно в течение недели.
Для справки
Просидол по эффективности близок к промедолу. Защечные таблетки (по 20 мг) быстро всасываются слизистой полости рта. Действие непродолжительно. Прием 4-6 раз в сутки. Разовые дозы 20-80 мг, суточные 80-300 мг/сут.
Лечение сильной и очень сильной боли.По схеме ВОЗ базовым препаратом является морфин, по схеме МНИОИ — бупренорфин.
Бупренорфин (сангезик, темгезик, торгезик и др.) — опиоид центрального действия.
По анальгетической активности несколько уступает морфину, но повышает физическую активность больных, а побочные эффекты менее выражены и не опасны. В меньшей степени, чем морфин, вызывает привыкание и лекарственную зависимость. Одна и та же доза может оставаться эффективной в течение длительного времени.
Для справки
Бупренорфин выпускается в таблетках по 0,2 мг и ампулах по 0,3 и 0,6 мг. Принимается внутрь, в/в, в/м, сублингвально. Максимальная концентрация в плазме через 1 ч. Разовая доза для взрослых при в/в и в/м введении — 0,15-0,3 мг/кг. Инъекции повторяют каждые 3-4 ч. Сублингвальный прием по 0,2-ОД мгс интервалом 6-8 ч. Побочные явления: головная боль, головокружение, потливость, сухость во рту, тошнота, рвота.
С помощью бупренорфина удается достичь хорошего противоболевого эффекта даже у больных, длительно получавших морфин, при этом пациенты не испытывают синдрома отмены.
• Запомните обязательно!
Преимущества бупренорфина позволяют назначать его тяжелым больным на дому.
Морфин среди анальгетиков занимает особое место, поскольку с ним принято сравнивать силу действия и побочные эффекты всех обезболивающих
лекарств.
Препараты группы морфина характеризуются недостатками, существенно затрудняющими их использование, особенно в амбулаторных условиях.
• Оказывают выраженное побочное действие.
Они угнетают дыхание и кашлевой рефлекс, обладают снотворным действием, повышают тонус кишечника и мочевого пузыря, могут вызывать тошноту, рвоту, запор и др.
• К препаратам развивается резистентность.
Первоначальные дозы спустя 2-3 недели оказываются недостаточными для снятия боли или продолжительность действия их укорачивается. Это требует увеличения доз. Параллельно нарастают и побочные эффекты. Лечение больных большими дозами морфина на дому чревато опасными осложнениями.
• При длительном лечении убольных возникает физическая и психическая зависимость от наркотика.
Морфин выпускается в виде гидрохлорида и сульфата. Морфин сульфат обладает продленным действием. Лечение рекомендуют начинать с морфина гидрохлорида, а после подбора оптимальной дозы переходить на лечение морфином сульфатом. Обезболивающее действие морфина проявляется через 10-15 минут после подкожного введения и через 20-30 минут после перорального. Продолжается в течение 3-5 часов у морфина гидрохлорида и 12-ти часов у морфина сульфата.
По мере развития резистентности дозу постепенно повышают. Основными симптомами передозировки являются сонливость, адинамия, рвота, запоры, дезориентация, галлюцинации.
Эти явления требуют снижения дозы или отмены наркотика.
Одновременно с началом терапии морфином следует назначить противорвотные и слабительные средства. К рвотному действию морфина у больных постепенно развивается резистентность, поэтому антиэметики применяют не более 2 недель. Для предупреждения запоров рекомендуют диету с большим количеством жидкости, соков, фруктов, лекарств, стимулирующих перистальтику и опорожнение кишечника. Запоры требуют назначения слабительных, а иногда и клизм в течение некоторого периода терапии морфином.
Таблетированная форма морфина сульфата (МСТ континус) обладает продленным действием. Полный эффект наступает через 2 часа, анальгезия продолжается 12 часов. Побочные действия (тошнота, рвота и др.) возникают редко и купируются противорвотными препаратами.
Многих недостатков, свойственных морфину и опиатам, лишены синтетические опиоиды. К их числу относится буторфанол.
Буторфанол — синтетический анальгетик фенантренового ряда с агонистической и антагонистической активностью. По анальгетической активности и продолжительности действия близок к морфину. Применяется для лечения хронической боли умеренной и высокой интенсивности.
Для справки
Буторфанол (стадол) — выпускается в ампулах по 1,0 мл. вводится в/в, в м. интраназально. При интраназальном введении анальгезия через 1-2 часа, продолжительность действия 4-5 часов.
Меньше морфина угнетает дыхание, реже наблюдается привыкание, не вызывает эйфории и лекарственной зависимости. Возможны тошнота, рвота, усиленное потоотделение, сонливость, головокружение.
Буторфанол у больных с ХБС рассматривают как резервный препарат. Применяют при плохой переносимости опиоидов и опиатов.
Фентанил — синтетический опиоид, по анальгезирующему эффекту превосходит морфин в 100 раз. Способен диффундировать через кожу. Создана специальная трансдермальная система в виде многослойного пластыря, который наклеивается на кожу. Пластырь с фентанилом выпускается под названием «Дюрогезик». Из него препарат постепенно, на протяжении трех суток, поступает в кровь.
Для справки
Диффузия фентанила начинается через 2 часа, анальгезирующий эффект развивается в среднем через 12-13 часов и продолжается в течение 72 часов. После удаления пластыря обезболивающий эффект сохраняется еще на протяжении 12 часов. Новый пластырь наклеивают на другое место.
Дюрогезик удобен для использования в домашних условиях, но возможна брадикардия, угнетение дыхания.
Адъювантные лекарственные средства.Учитывая сложный патогенез ХБС при злокачественных новообразованиях, наркотические препараты следует сочетать с нестероидными анальгетиками периферического действия и дополнительными т. н. «адъювантными» средствами. В противоположность этому не рекомендуется одновременно применять два наркотических препарата, поскольку слабый опиат может блокировать клеточные рецепторы, препятствуя воздействию более сильного.
Адъювантные препараты применяют
• для усиления действия анальгетиков;
• терапии осложнений, связанных с прогрессирующим опухолевым процессом;
• коррекции побочных эффектов обезболивающих препаратов.
Арсенал адъювантных средств широк. Используют кортикостероиды, противосудорожные и антигистаминные препараты, транквилизаторы и нейролептики, антидепрессанты и др.
Кортикостероиды снижают продукцию простагландинов, уменьшают воспаление и отек. Полезны при метастазах в кости, в головной и спинной мозг, при сдавлении опухолью и метастазами нервных стволов.
Противосудорожные препараты (карбамазепин, валъпромид и др.) показаны при сдавлении или прорастании опухолью нервных стволов. Они также оказывают антидепрессивное влияние, улучшают психическое состояние и настроение больных.
Транквилизаторы и нейролептики используют при тревоге, беспокойстве, агрессивности больных.
Антидепрессанты (амитриптилин) назначают при выраженной депрессии. С их помощью удается повысить настроение и улучшить сон.
Терапию нейролептиками, антидепрессантами и противосудорожными препаратами начинают с минимальных доз. Дозы повышают до максимальных, а затем постепенно снижают до полной отмены в течение несколько недель или месяцев в зависимости от конкретной ситуации.
По мере прогрессирования опухоли интенсивность ХБС изменяется, чаще в сторону нарастания. Это требует тщательного наблюдения за больным и периодической смены анальгетиков и адъювантных препаратов.
Вопросы тестового контроля
34. Под термином «радикальная» операция понимают
а) удаление основной массы опухоли
б) удаление части или всего пораженного органа без регионарных лимфатических узлов
в) удаление части или всего пораженного органа в пределах анатомической зоны
г) удаление части или всего пораженного органа с регионарными лимфатическими узлами, но с оставлением отдаленных метастазов
Источник
