Киста торнвальда код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Киста Торнвальдта.
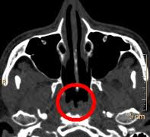
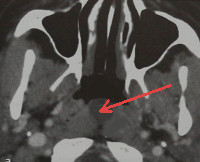
Киста Торнвальдта
Описание
Киста Торнвальдта. Врожденное кистоподобное образование, расположенное на задней стенке носоглотки. Ведущие клинические признаки – головная боль с распространением в теменную и затылочную область, неприятный запах изо рта, ухудшение дыхания через нос, повышение температуры тела. Диагноз устанавливается на основе анамнестических данных, жалоб, результатов риноэндоскопии, фарингоскопии, биопсии, МРТ и КТ области носоглотки и дифференциальной диагностики с другими вариантами новообразований носоглотки. Основной способ лечения заболевания – хирургический, путем эндоназального эндоскопического удаления кисты.
Дополнительные факты
Киста Торнвальдта (назофарингеальная сумка или сумка Люшки) – редкое заболевание, которое встречается у 1,5-2% населения. Впервые морфологические изменения носоглоточной сумки были описаны в 1885 году немецким врачом Густавом Людвигом Торнвальдтом. У большей части людей патология протекает бессимптомно. Клиническая симптоматика развивается только в 10% случаев. Зачастую первые признаки проявляются в возрасте от 15 до 25 лет. Патология с одинаковой частотой встречается среди представителей мужского и женского пола. В регионах с высокой частотой близкородственных браков показатель заболеваемости несколько выше.

Киста Торнвальдта
Причины
Носоглоточная сумка возникает в результате аномалий развития энтодермы. До конца этиология формирования носоглоточной кисты в современной отоларингологии не изучена. Доказано, что подобные нарушения могут вызывать следующие тератогенные факторы:
• Генетические мутации. Назофарингеальная сумка чаще встречается среди лиц, рожденных в близкородственных браках или при позднем наступлении первой беременности (после 35 лет). В некоторых случаях возникновение патологии определяется наследственной предрасположенностью.
• Физические факторы. Чрезмерная инсоляция, переохлаждение, действие ионизирующего излучения во время беременности способны потенцировать развитие назофарингеальной сумки.
• Интоксикация. Установлено, что хроническая интоксикация парами бензола, солями тяжелых металлов и нитратами существенно повышает риск возникновения данной патологии.
• Пагубные привычки матери. Употребление спиртных напитков, наркотических веществ или курение негативно влияют на внутриутробное развитие плода, в т. Вызывают пороки развития.
• Прием медикаментов. Отдельные фармакологические препараты из групп антикоагулянтов, антипсихотических и антибактериальных средств обладают тератогенным действием в отношении энтодермы.
Патогенез
В основе патогенеза кисты Торнвальдта лежит явление дисэмбриогенеза. При нормальном внутриутробном развитии плода в промежутке с 5-й по 10-ю акушерскую неделю путем отшнуровывания глоточной энтодермы от краниального отдела нотохорда формируется носоглоточная сумка. Она представляет собой парный, разделенный на сегменты, карман, расположенный с двух сторон от хорды. В дальнейшем из него образуются тимус, полость среднего уха, щитовидная и паращитовидные железы. В норме, начиная с 10-й недели, это образование редуцируется. Но в ряде случаев происходит слипание энтодермы и нотохорда. Последний, поднимаясь до уровня будущего черепа, «затягивает» с собой часть слизистой ткани глотки. Это приводит к образованию полости, выстланной нормальной слизистой оболочкой – сумки Торнвальдта.
Симптомы
Клиническая картина заболевания связана с инфицированием кистозной полости. Способствующими факторами могут служить травмы лицевого черепа, хирургические вмешательства (ринопластика, септопластика, удаление аденоидных вегетаций), длительные тампонады носовой полости, воспалительные или инфекционные патологии носоглотки. Первым признаком заболевания выступает нарастающая постоянная или пульсирующая головная боль, иррадиирущая в затылочную и теменную область. При движениях головы болевые ощущения усиливаются. Также ухудшается носовое дыхание. Возникает ринорея, закрытая гнусавость, кашель и храп. Часто наблюдается двухстороннее снижение слуха, чувство «заложенности» ушей. Одновременно повышается температура тела до 37,5-38оС, появляются болевые ощущения в области носа и горла, которые усиливаются при глотании и чихании. У большинства больных формируется неприятный «гнилостный» запах изо рта.
Боль в горле. Кашель.
Возможные осложнения
Длительное течение кисты Торнвальдта и отсутствие полноценного лечения в подавляющем большинстве случаев приводит к осложнениям. Со временем головная боль становится все интенсивнее и не купируется приемом анальгетиков. Нарушение носового дыхания и дренажа носовой полости приводит к рецидивирующему риниту и синуситу, реже – среднему отиту. Разрастание кисты способствует искривлению носовой перегородки с дальнейшим ухудшением клинической картины. Стекание гнойного содержимого в ротоглотку и далее по дыхательным путям приводит к развитию хронических воспалительных заболеваний – ларингита, тонзиллита, фарингита, бронхита и аспирационных пневмоний.
Диагностика
Сложность диагностики кисты Торнвальдта заключается в отсутствии специфических клинических симптомов. Зачастую для постановки правильного диагноза данных объективного осмотра отоларинголога недостаточно – требуется применение радиологических методов исследования. Помимо сбора анамнестических сведений и жалоб пациента, диагностическая программа включает в себя:
• Риноэндоскопию. Позволяет выявить округлое, гиперемированное, плотное образование с четкими краями в задневерхних отделах носоглотки. При надавливании выделяется гнойное или слизистое содержимое.
• Фарингоскопию. При осмотре ротовой полости выявляется постназальный синдром – стекание гнойных или слизистых масс по задней стенке глотки. Также могут присутствовать воспалительные изменения слизистых оболочек, миндалин.
• Лучевые методы диагностики. Результаты КТ и МРТ носоглотки отображают наличие круглого полостного образования размером от 0,5 до 4,5 см с четкими контурами и гладкой внутренней поверхностью, расположенного по срединной линии глотки. У некоторых больных эта структура может иметь дренирующее отверстие.
• Биопсия. Гистологически слизистая оболочка внутри назофарингеальной сумки представляет собой цилиндрический мерцательный эпителий. Стенки полости в незначительной степени инфильтрированы лимфоцитами и содержат небольшое количество лимфоидных фолликулов.
Дифференциальная диагностика
Дифференциальная диагностика проводится с внутриаденоидными кистами, кистами кармана Ратке, менингоэнцефалоцеле, носоглоточной карциномой и другими опухолевыми заболеваниями. Основными критериями служат результаты гистологического исследования биоптата, компьютерной или магнитно-резонансной томографии. Аденоидные кисты имеют аналогичное расположение, но размер их полости редко превышает 5 Сумка Ратке расположена у соединения сошника и клиновидной кости и состоит эпителиальной ткани. Менингоэнцефалоцеле характеризуется деструкцией костных структур и соединением с внутричерепными тканями. Носоглоточная карцинома, как правило, занимает латеральное положение, имеет неровную поверхность и склонна к кровотечениям.
Лечение
Основной метод лечения носоглоточной сумки – трансназальная эндоскопическая лазерная марсупиализация. Цель операции – обеспечение достаточного дренажа полости кисты и, при возможности, полное удаление ее выстилки. Это оперативное вмешательство благодаря использованию Nd:YAG и полупроводниковых лазеров позволяет провести полноценное удаление кисты без повреждения прилегающих тканей, минимизировать кровопотерю и предотвратить повреждение устьев слуховых труб. В качестве обезболивания используется аппликационная анестезия. После вскрытия кисты под контролем эндоскопа и при помощи аспиратора удаются все слизистые и гнойные массы. Для удаления лимфоидной ткани стенок кисты используется лазериндуцированная интерстициальная термотерапия. После операции назначается антибактериальная терапия с использованием препаратов широкого спектра действия.
Прогноз
Прогноз при кисте Торнвальдта благоприятный. Своевременная диагностика и полноценное лечение более чем в 96% случаев предотвращает развитие осложнений и приводит к полному выздоровлению.
Профилактика
Специфической профилактики этого заболевания не разработано. К первичным неспецифическим превентивным мерам относятся медико-генетическое консультирование семейных пар, антенатальная охрана плода, рациональное питание матери во время вынашивания ребенка, соблюдение режима сна и бодрствования. Вторичная профилактика заключается в укреплении общих защитных сил организма, профилактических осмотрах отоларинголога, раннем лечении инфекционных и бактериальных заболеваний полости носа и носоглотки.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Кисту Торнвальда правильнее называть кистоподобным новообразованием задней стенки носоглотки. Фактически доброкачественная полость часто имеет соустье (выход в носоглотку) и далеко не всегда приводит к какой-либо патологической симптоматике.
Однако инфицирование слизи, скапливающейся в полости (которую иногда называют сумкой Торнвальда), дает характерную клиническую картину и создает благоприятные условия для хронических воспалительных заболеваний гортани, глотки и дыхательных путей. Диагностика кисты требует проведения инструментальных и лучевых исследований. Удаление чаще проводят эндоскопическим методом, в том числе с применением щадящих лазерных технологий.
Причины появления сумки Торнвальда
 От кисты следует отличать сумку Торнвальда – своеобразную бороздку между валиками глоточной миндалины. Она часто полностью редуцируется к 20 годам, однако у большинства абсолютно здоровых людей присутствует небольшое углубление глубиной 2–3 мм. Стенки «сумки» имеют эпителиальную выстилку и лимфоидные включения. С носоглоткой сумка связана работающим соустьем, обеспечивающим вентиляцию и отток слизистого секрета.
От кисты следует отличать сумку Торнвальда – своеобразную бороздку между валиками глоточной миндалины. Она часто полностью редуцируется к 20 годам, однако у большинства абсолютно здоровых людей присутствует небольшое углубление глубиной 2–3 мм. Стенки «сумки» имеют эпителиальную выстилку и лимфоидные включения. С носоглоткой сумка связана работающим соустьем, обеспечивающим вентиляцию и отток слизистого секрета.
Однако в редких случаях встречается полость больших размеров без соустья (либо оно есть, но не функционирует – сообщение с носоглоткой отсутствует) – врожденная киста Торнвальда. В норме отток секрета из нее происходит через внутренние протоки.
При закупорке протока (например, на фоне отека носоглотки), в изолированной полости начинает скапливаться слизь, токсины и болезнетворная флора. Такой процесс называется болезнью Торнвальда, дает выраженную симптоматику и требует обращения к врачу.
В норме «сумка» существует у эмбриона с 5 по 10 акушерскую неделю беременности, затем полностью исчезает. Однако иногда часть слизистой будущей глотки «затягивается» в сторону шейных позвонков, образуя карман. Предпосылками для подобного явления могут выступать:
- наследственная предрасположенность – наличие сходных аномалий или врожденных кист у родителей или близких родственников;
- возраст матери – беременность после 35 лет;
- зачатие ребенка в близкородственном браке (кровное родство супругов до 3 колена);
- избыточное воздействие на организм беременной женщины физических факторов – солнечных лучей, низких температур, ионизирующего излучения;
- интоксикации в период вынашивания плода – риск врожденных отклонений повышается при вдыхании паров бензола, употреблении внутрь солей тяжелых металлов, нитратов;
- наличие у беременной женщины вредных привычек – злоупотребление алкоголем, курение или прием психоактивных веществ;
- применение некоторых групп медикаментов – ряд препаратов (антибактериальные, снижающие свертываемость крови и нейролептики, противоопухолевые, гормональные) обладают тератогенным (нарушающим развитие эмбриона) действием;
- проживание в экологически неблагоприятном регионе.
Киста Торнвальда одинаково часто обнаруживается у мужчин и женщин.
Симптоматические проявления патологии
Выраженные клинические проявления дает болезнь Торнвальда, связанная с нарушением оттока слизи из закрытой полости и/или проникновением в кистозный мешок инфекции. Способствовать подобным явлениям может:
- травматическое повреждение лицевой части черепа;
- хирургическая операция (пластика носа, в том числе эстетическая, коррекция деформированном носовой перегородки, удаление аденоидных разрастаний);
- длительное тампонирование носовых ходов с целью устранения кровотечения;
- воспаление носоглотки (ринофарингит) – аллергической и инфекционной природы.
Болезнь Торнвальда чаще диагностируют в возрасте 15–25 лет – это может быть связано с гормональными перестройками и нестабильностью иммунной системы. Воспаление сумки Торнвальда и сдавление кистой смежных тканей дает следующие симптомы:
-
 Уменьшение просвета носоглотки, выражающее в затрудненном носовом дыхании.
Уменьшение просвета носоглотки, выражающее в затрудненном носовом дыхании. - Болевой синдром, сконцентрированный в очаге воспаления. Боль усиливается при напряжении мышц (при кашле, сглатывании, чихании).
- Передняя ринорея – состояние, сходное с насморком, когда из носовых ходов вытекает гнойное содержимое кистозной полости (при наличии соустья).
- Задняя ринорея – гной из кисты стекает по задней носоглоточной стенке, что часто приносит дискомфорт, гнилостный привкус и запах изо рта (процесс не устраняется антибиотикотерапией) – один из наиболее характерных симптомов при наличии сумки Торнвальда.
- Повышение температуры (чаще субфебрилитет – 37–38 градусов), реже до 38,5 – при сопутствующих воспалениях глотки, гортани, носа, уха.
- Изменение голоса (гнусавость) – ввиду давления задней стенки носоглотки на мягкое небо.
- Сухой кашель и храп.
- Ощущение заложенности ушей с двух сторон, «шум», ухудшение слуха – симптом вызван давлением кистозной полости на евстахиеву трубу, соединяющую среднее ухо с глоткой.
- Частые рецидивы ЛОР-воспалений – глотки (фарингит), слуховой трубы (евстахиит), среднего или наружного уха (отит), глоточной и небных миндалин (тонзиллит), придаточных пазух носа (синусит), слизистой носовых ходов (ринит).
Однако самой распространенной жалобой при кисте Торнвальда становится сильная боль в голове (области темени и затылка).
Прием анальгетиков позволяет лишь уменьшить боль либо устранить ее на непродолжительный период времени.
Методы диагностики
Практически все симптомы воспаления сумки в носоглотке неспецифичны – они могут сопровождать многие ЛОР-патологии. Постановка адекватного диагноза требует инструментальных и лучевых методов диагностики:
- Риноскопия – осмотр носовых ходов с целью выявления гнойного отделяемого, перекрытия просвета носа или евстахиевой трубы.
- Фарингоскопия – осмотр слизистой ротоглотки, миндалин, позволяющий отметить признаки задней ринореи (стекание гноя).
- Отоскопия – исследование наружного и среднего уха с целью исключения изолированного отита (при заложенности ушей).
- Риноэндоскопия – обследование носовых ходов, предполагающее предварительное очищение полости носа и снижение ее отека при помощи сосудосуживающих препаратов. Эндоскоп с оптическим прибором дает возможность увидеть на мониторе округлое, умеренной плотности новообразование, при надавливании на которое выделяется слизь или гной.
-
 КТ – послойное рентгенологическое исследование позволит выявить полость размером от 5 мм, расположенную вдоль срединной линии глотки, имеющее четкие контуры и гладкую внутреннюю поверхность. Будет визуализироваться и соустье кисты – даже если оно не функционирует.
КТ – послойное рентгенологическое исследование позволит выявить полость размером от 5 мм, расположенную вдоль срединной линии глотки, имеющее четкие контуры и гладкую внутреннюю поверхность. Будет визуализироваться и соустье кисты – даже если оно не функционирует. - МРТ головы или глотки – позволяет обнаружить полость даже в отсутствии застойного или воспалительного процесса.
- Биопсия – образец соскоба внутренней оболочки кисты должен представлять собой цилиндрический эпителий, с включениями лимфоидных фолликулов (поскольку киста образуется на месте глоточной миндалины, являющейся частью лимфоидного кольца глотки).
Отличать кисту необходимо от кист аденоидов (небных миндалин), сумки Ратке, или менингоэнцефалоцеле (грыжевого выпячивания тканей мозга при наличии дефектов костей черепа), а также злокачественных опухолей. Последние отличает неровная поверхность и склонность к кровотечениям при пальпации.
Лечение кисты Торнвальда
При случайном выявлении полости (например, при проведении КТ или МРТ по поводу другого заболевания) и отсутствии жалоб пациента допустимо наблюдение за кистой.
Если речь идет о болезни Торнвальда – инфицированной и воспаленной полости, то единственным выходом будет оперативное вмешательство.
Для удаления кисты доступны три основных методики:
- Классическая хирургическая операция – требует общего наркоза, выбор инструментов зависит от данных диагностики и индивидуальных особенностей пациента (наличие травм, переломов, анатомических аномалий). В настоящее время выбор чаще отдают эндоскопическим вмешательствам.
-
 Эндоскопические операции – могут проводиться под общим, эндотрахеальным или местным обезболиванием. Эндоскоп оснащен видеокамерой и источником света, что позволяет врачу полностью контролировать процесс на мониторе. Для удаления используют шейвер – микрогабаритный инструмент, позволяющий отсечь стенки кисты и с помощью вакуумного отсасывающего инструмента извлечь их из носоглотки. Для предотвращения кровотечения и полного удаления основания (для предотвращения рецидивов) применяется электрокоагуляция.
Эндоскопические операции – могут проводиться под общим, эндотрахеальным или местным обезболиванием. Эндоскоп оснащен видеокамерой и источником света, что позволяет врачу полностью контролировать процесс на мониторе. Для удаления используют шейвер – микрогабаритный инструмент, позволяющий отсечь стенки кисты и с помощью вакуумного отсасывающего инструмента извлечь их из носоглотки. Для предотвращения кровотечения и полного удаления основания (для предотвращения рецидивов) применяется электрокоагуляция. - Эндоскопическая лазерная марсупиализация – для проведения достаточно аппликационного обезболивания. Кровопотери и повреждения здоровых тканей в ходе вмешательства практически исключены. Для разрушения кисты и основания применяют лазериндуцированную термотерапию («выжигание» лазером).
После операции в течение 5 дней может наблюдаться небольшая гнусавость голоса. В течение 2 недель после операции (в зависимости от методики период может быть больше) пациентам предписывается:
- принимать назначенные врачом антибактериальные препараты;
- ограничить тяжелые физические нагрузки;
- избегать переохлаждения или перегрева, а также длительного пребывания под прямыми солнечными лучами;
- отдавать предпочтение теплой, негрубой пище.
Не следует забывать о необходимости контрольных исследований – по назначению врача.
Вероятность осложнений при удалении кисты Торнвальда крайне мала. Как правило, вмешательство приводит к полному выздоровлению и устранению симптоматики.
Осложнения и последствия
Длительное течение болезни Торнвальда создает постоянный очаг инфекции в организме и нарушает процесс носового дыхания. Самым заметным осложнением для пациента становится усиливающаяся головная боль, снять которую не удается даже «тяжелыми» обезболивающими.
Помимо этого, воспалительный процесс и рост кисты (она может достигать 4 см) провоцирует:
- рецидивирующие синуситы, риниты, отиты, плохо поддающиеся антибактериальной терапии;
- храп, искривление носовой перегородки;
- передняя ринорея может провоцировать евстахиит, отит, воспаление кожи вблизи ноздрей и крыльев носа.
- задняя ринорея – стекание гноя в глотку и дыхательные пути – ведет к развитию хронических воспалений глотки, гортани, небных миндалин, бронхов, вплоть до аспирационной пневмонии.
Меры профилактики
 Опираясь на генетические предпосылки появления кистоподобного новообразования, можно сформулировать такие рекомендации для беременных женщин:
Опираясь на генетические предпосылки появления кистоподобного новообразования, можно сформулировать такие рекомендации для беременных женщин:
- отказ от вредных привычек;
- рациональное питание, физиологически оправданный режим труда и отдыха;
- внимание к условиям труда;
- прием любых медикаментов только после консультации врача.
Уменьшить риск воспаления имеющейся кисты поможет:
- укрепление иммунитета – закаливание, физические нагрузки, прием поливитаминов;
- оптимизация режима труда и отдыха;
- минимизация физических и психоэмоциональных стрессов – переохлаждения, конфликтные ситуации;
- осуществление терапии ЛОР-воспалений под наблюдением врача;
- снижение риска травм лицевой части черепа;
- внимание к рекомендациям врача при наличии операций в области носоглотки (аденотомия – удаление аденоидов);
- плановые посещения отоларинголога.
Киста Торнвальда – это доброкачественное кистоподобное образование, которое может не приносить дискомфорт на протяжении всей жизни человека. Однако при снижении иммунитета, операции или воспалении она может значительно ухудшить качество жизни пациента. Характерные симптомы (головная боль, стекание в ротоглотку гноя) должны стать поводом для посещения врача. Удаление полости проводят эндоскопическим методом с использованием лазера, после чего симптоматика полностью устраняется.
Источник
