Киста брыжейки код мкб
Рубрика МКБ-10: K66.8
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K65-K67 Болезни брюшины / K66 Другие поражения брюшины
Определение и общие сведения[править]
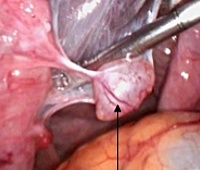
Брыжеечные забрюшинные кисты
Брыжеечные кисты встречаются очень редко — 1 случай на 15 000-20 000 госпитализированных детей.
Этиология и патогенез[править]
Классификация
Классификация кист основана на их происхождении. Они возникают в результате инфекционных, неопластических процессов, травмы или нарушения эмбриогенеза. Врожденные кисты различают по гистологическим характеристикам. У новорожденных 90% брыжеечных кист — лимфангиомы. Затем по частоте следуют мезотелиальные кисты, еще реже встречают энтерокисты без мышечного слоя в стенке и псевдокисты (непанкреатические). По морфологии выстилки различают кисты с эпителиальной выстилкой, мезотелиальной и кишечной слизистой, но без мышечного слоя, которые следует расценивать как удвоение кишечной трубки.
Клинические проявления[править]
Клинические проявления кист очень вариабельны. Ребенка с кистой брыжейки госпитализируют с частичной кишечной непроходимостью (боли, тошнота, рвота, анорексия, беспокойство), с пальпируемым в животе эластичным, подвижным образованием. Кисты могут осложняться ишемией кишечной стенки, вплоть до ее инфаркта. Разрыв кисты и кровотечение возникают остро.
Другие уточненные поражения брюшины: Диагностика[править]
Основной метод диагностики — УЗИ. С его помощью определяют локализацию кисты, ее состав и структуру, количество полостей. Брыжеечные кисты чаще одиночные и многокамерные.
КТ не имеет большой диагностической ценности в описании брыжеечных кист, но помогает при оценке расположенных рядом органов.
Дифференциальный диагноз[править]
Брыжеечные кисты необходимо дифференцировать с кистами яичника, общего желчного протока, поджелудочной железы, почек, селезенки, печени, сальника, удвоением кишечной трубки, локальным асцитом, кистозной тератомой.
Другие уточненные поражения брюшины: Лечение[править]
Лечение хирургическое — полное удаление кисты, резекция кишки показана у 50% детей с брыжеечными кистами. Если полное удаление кисты невозможно, показана резекция кисты с марсупиализацией остаточной полости и склерозированием выстилки. Резекция кисты без обработки остаточной полости очень часто приводит к ее рецидиву.
Профилактика[править]
Прочее[править]
Пневмоперитонеум
Искусственный пневмоперитонеум — введение газа в брюшную полость для ограничения подвижности диафрагмы. Во фтизиатрии метод используют для лечения туберкулёза лёгких, во фтизиохирургии применяют для временной коррекции объёма плевральной полости после обширной резекции лёгкого.
Механизмы лечебного действия искусственного пневмоперитонеума
— Механический — уменьшение эластического напряжения лёгкого и частичное сближение стенок каверны.
— Нейрорефлекторный — снижение тонуса эластических и гладкомышечных элементов лёгкого. Это способствует:
• перераспределению микроциркуляции;
• развитию относительной гипоксии, которая сдерживает рост микобактерий туберкулёза;
• развитию лимфостаза и замедлению всасывания токсинов.
Введённый в брюшную полость воздух препятствует туберкулёзному воспалению за счёт ограничения движений диафрагмы, уменьшения объёма лёгочной ткани и уменьшения эластического натяжения лёгкого. Подъём диафрагмы на 2 см уменьшает объём лёгких примерно на 700 мл. Оптимальным считают подъём купола диафрагмы до уровня IV ребра. Введение в брюшную полость газа вызывает висцеро-висцеральный рефлекс: спадение лёгкого, подъём диафрагмы, усиление рёберно-диафрагмального дыхания, повышение лимфотока, улучшение кровообращения, усиление окислительных процессов, артериализацию крови.
Показания
Основные показания к применению искусственного пневмоперитонеума (по И.А. Шаклеину):
• инфильтративный туберкулёз лёгкого с локализацией поражения ниже уровня ключицы;
• диссеминированный подострый туберкулёз;
• пневмоническая фаза первичного туберкулёза лёгкого;
• фиброзно-кавернозный туберкулёз с прикорневой локализацией каверн;
• лёгочное кровотечение.
Искусственный пневмоперитонеум усиливает действие химиотерапевтических препаратов, увеличивает частоту закрытия полостей с эластичными стенками, особенно в средних и нижних отделах лёгких, ускоряет рассасывание обширных инфильтративно-пневмонических изменений, аспирационных пневмоний. В комбинации со специфической химиотерапией этот метод эффективен при воспалении доли лёгкого, гематогенно-диссеминированном процессе, кавернозном туберкулёзе (независимо от локализации каверны). Данный вариант коллапсотерапии используют при неэффективности химиотерапии в связи с непереносимостью препаратов или лекарственной устойчивостью микобактерий туберкулёза.
Противопоказания
а) Общие противопоказания:
• крайняя степень истощения (слабость передней брюшной стенки, наличие грыж);
• сопутствующие заболевания органов брюшной полости;
• перенесённые операции на органах брюшной полости;
• тяжёлые сопутствующие заболевания;
• дыхательная недостаточность II-III степени.
б) Специальные противопоказания:
• распространённые формы фиброзно-кавернозного или цирротического туберкулёза лёгких;
• субплевральная локализация каверн выше уровня III ребра;
• казеозная пневмония.
Источники (ссылки)[править]
Хирургия живота и промежности у детей: Атлас [Электронный ресурс] / Под ред. А.В. Гераськина, А.Н. Смирнова — М. : ГЭОТАР-Медиа, 2012.
Фтизиатрия [Электронный ресурс] / Аксенова В.А., Апт А.С., Баринов В.С. и др. / Под ред. М.И. Перельмана — М. : ГЭОТАР-Медиа, 2010. — https://old.rosmedlib.ru/book/ISBN9785970412329.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Доброкачественное новообразование рта и глотки
D11
Доброкачественное новообразование больших слюнных желез
Исключены:
- доброкачественные новообразования уточненных малых слюнных желез, которые классифицируются в соответствии с их анатомической локализацией
- доброкачественные новообразования малых слюнных желез БДУ (D10.3)
D12
Доброкачественное новообразование ободочной кишки, прямой кишки, заднего прохода [ануса] и анального канала
D13
Доброкачественное новообразование других и неточно обозначенных органов пищеварения
D14
Доброкачественное новообразование среднего уха и органов дыхания
D15
Доброкачественное новообразование других и неуточненных органов грудной клетки
Исключено: мезотелиальной ткани (D19.-)
D16
Доброкачественное новообразование костей и суставных хрящей
D17
Доброкачественное новообразование жировой ткани
Включены: морфологические коды M885-M888 с кодом характера новообразования /0
D18
Гемангиома и лимфангиома любой локализации
Включены: морфологические коды M912-M917 с кодом характера новообразования /0
Исключен: голубой или пигментированный невус (D22.-)
D19
Доброкачественное новообразование мезотелиальной ткани
Включен: морфологический код M905 с кодом характера новообразования /0
D20
Доброкачественное новообразование мягких тканей забрюшинного пространства и брюшины
Исключены:
- доброкачественное новообразование жировой ткани брюшины и забрюшинного пространства (D17.7)
- мезотелиальной ткани (D19.-)
D21
Другие доброкачественные новообразования соединительной и других мягких тканей
Включены:
- кровеносного сосуда
- суставной сумки
- хряща
- фасции
- жировой ткани
- связки,кроме маточной
- лимфатического сосуда
- мышцы
- синовиальной оболочки
- сухожилия (сухожильного влагалища)
Исключены:
- хряща:
- суставного (D16.-)
- гортани (D14.1)
- носа (D14.0)
- соединительной ткани молочной железы (D24)
- гемангиома (D18.0)
- новообразования жировой ткани (D17.-)
- лимфангиома (D18.1)
- периферических нервов и вегетативной нервной системы (D36.1)
- брюшины (D20.1)
- забрюшинного пространства (D20.0)
- матки:
- лейомиома (D25.-)
- связки любой (D28.2)
- сосудистой ткани (D18.-)
D22
Меланоформный невус
Включены:
- морфологические коды M872-M879 с кодом характера новообразования /0
- невус:
- БДУ
- голубой [синий]
- волосяной
- пигментный
D23
Другие доброкачественные новообразования кожи
Включены: доброкачественные новообразования:
- волосяных фолликулов
- сальных желез
- потовых желез
Исключены:
- доброкачественные новообразования жировой ткани (D17.0-D17.3)
- меланоформный невус (D22.-)
D24
Доброкачественное новообразование молочной железы
Молочной железы:
- соединительной ткани
- мягких тканей
Исключены:
- доброкачественная дисплазия молочной железы (N60.-)
- кожи молочной железы (D22.5, D23.5)
D25
Лейомиома матки
Включены:
- доброкачественные новообразования матки с морфологическим кодом M889 и кодом характера новообразования /0
- фибромиома матки
D26
Другие доброкачественные новообразования матки
D27
Доброкачественное новообразование яичника
D28
Доброкачественное новообразование других и неуточненных женских половых органов
Включены:
- аденоматозный полип
- кожи женских половых органов
D29
Доброкачественное новообразование мужских половых органов
Включено: кожи мужских половых органов
D30
Доброкачественные новообразования мочевых органов
D31
Доброкачественное новообразование глаза и его придаточного аппарата
D32
Доброкачественное новообразование мозговых оболочек
D33
Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
Исключены:
- ангиома (D18.0)
- мозговых оболочек (D32.-)
- периферических нервов и вегетативной нервной системы (D36.1)
- ретроокулярной ткани (D31.6)
D34
Доброкачественное новообразование щитовидной железы
D35
Доброкачественное новообразование других и неуточненных эндокринных желез
Исключены:
- островковых клеток поджелудочной железы (D13.7)
- яичника (D27)
- яичка (D29.2)
- вилочковой железы [тимуса] (D15.0)
D36
Доброкачественное новообразование других и неуточненных локализаций
Источник
Содержание
- Описание
- Дополнительные факты
- Характеристика
- Симптомы
- Диагностика
- Лечение
- Возможные осложнения
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
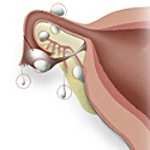
Название: Параовариальная киста.
Параовариальная киста
Описание
Параовариальная киста. Опухолеподобное полостное образование, формирующееся из придатка яичника. Параовариальная киста может протекать бессимптомно или вызывать периодические боли в животе и пояснице; иногда киста сопровождаться нарушением менструального цикла и бесплодием. Осложнениями могут служить нагноение пароовариальной кисты, перекрут ножки, разрыв капсулы. Диагностируется параовариальная киста с помощью влагалищного исследования и УЗИ. Лечение заключается в вылущивании кисты с сохранением яичника и маточной трубы.
Дополнительные факты
Параовариальная киста располагается интралигаментарно, в пространстве, ограниченном листками широкой маточной связки, между яичником и фаллопиевой трубой. Это однокамерное полостное образование, возникающее при нарушении эмбриогенеза из канальцев рудиментарного образования — околояичникового придатка (параовария). Параовариальная киста обычно выявляется в период половой зрелости, в возрасте от до 20 до 40 лет, реже – в пубертате. В гинекологии параовариальные кисты встречаются в 8-16% среди всех выявляемых дополнительных образований яичников.

Параовариальная киста
Характеристика
Параовариальная киста представляет собой гладкостенное образование овальной или округлой формы, тугоэластической консистенции, расположенное сбоку или над маткой. Стенки параовариальной кисты тонкие (1- 2 мм) и прозрачные, внутри имеют выстилку из однорядного плоского, кубического и цилиндрического эпителия. Паровариальная киста заключает в себе однородную по характеру, прозрачную водянистую жидкость с большим количеством белка и малым содержанием муцина.
Вдоль верхнего полюса параовариальной кисты проходит расширенная маточная труба; у задне-нижней поверхности располагается яичник. Кровоснабжение полостного образования осуществляется сосудами брыжейки, фаллопиевой трубы и собственными сосудами стенки кисты. Ножка параовариальной кисты образована листком широкой связки, иногда – собственной связкой яичника и маточной трубой.
Параовариальная киста малоподвижна, растет медленно и длительно может иметь незначительные размеры. Увеличение кисты происходит вследствие накопления содержимого и растяжения ее стенок. Средние размеры симптомных параовариальных кист – 8-10 В редких случаях величина кисты может достигать головки новорожденного. Параовариальные кисты никогда не малигнизируются.
Увеличению и росту параовариальной кисты могут способствовать воспаления яичника и придатка матки (оофориты, аднекситы), эндокринные заболевания (в т. , гипотиреоз), раннее половое развитие, неоднократное хирургическое прерывание беременности, ИППП, бесконтрольная гормональная контрацепция, инсоляция (загар в солярии или под солнцем), локальная гипертермия (горячие общие ванны, прогревания). Тенденция к увеличению параовариальной кисты наблюдается в период беременности.
Симптомы
Параовариальные кисты небольших размеров (диаметром 0,5-2,5 см) не имеют клинической симптоматики. Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более тд При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Запор. Рвота.
Диагностика
Обнаружение параовариальной кисты чаще происходит во время планового УЗИ или консультации гинеколога, иногда – при выполнении диагностической лапароскопии по поводу бесплодия. При бимануальном гинекологическом исследовании сбоку или над маткой пальпируется одностороннее безболезненное опухолеподобное образование, имеющее гладкие контуры, эластическую консистенцию, ограниченную подвижность.
В процессе трансвагинального УЗИ определяется округлое или овоидное тонкостенное образование с однородным анэхогенным содержимым, реже — с мелкодисперсной взвесью внутри. Эхоскопическим критерием параовариальной кисты служит визуализация интактного яичника. Параовариальную кисту дифференцируют с внематочной беременностью, кистой яичника, истинными опухолями яичника.
Лечение
В отличие от функциональных ретенционных образований яичника (кисты желтого тела, фолликулярной кисты) параовариальные кисты самостоятельно не исчезают. Бессимптомная параовариальная киста малых размеров может быть оставлена под динамическое наблюдение. Однако в связи с тем, что параовариальные кисты диагностируются у пациенток репродуктивного возраста, нередко осложняются и не всегда правильно дифференцируются, в их отношении предпочтительна хирургическая тактика – энуклеация кисты. Также плановое удаление параовариальной кисты требуется перед планированием беременности или ЭКО.
Удаление параовариальной кисты, как правило, производится в ходе оперативной лапароскопии, реже — лапаротомии. При неосложненном течении параовариальной кисты в ходе операции рассекается передний листок широкой маточной связки, и киста вылущивается из интралигаментарного пространства. Яичник и маточную трубу при энуклеации параовариальной кисты сохраняют. После удаления параовариальной кисты благодаря ретракционным свойствам деформированная маточная труба сокращается и принимает прежнюю форму. В исключительных случаях возможно проведение прицельной пункции параовариальной кисты с аспирацией серозного содержимого и одномоментным введением в нее спирта, способствующего облитерации полости.
Возможные осложнения
При интенсивной физической нагрузке, резких изменениях положения тела, чрезмерной инсоляции или локальном гипертермическом воздействии параовариальная киста может осложняться перекрутом ножки, нагноением содержимого, разрывом капсулы.
При перекруте ножки кисты происходит пережатие маточной связки, нервных и сосудистых стволов, нередко – маточной трубы. В этом случае развивается некроз параовариальной кисты, который сопровождается резким ухудшением самочувствия: схваткообразными болями по всему животу, не снимающимися приемом анальгетиков; напряжением переднем брюшной стенки, задержкой газов, тахикардией, падением АД, бледностью кожи, липким холодным потом.
Нагноение параовариальной кисты бывает вызвано лимфогенным или гематогенным заносом болезнетворной микрофлоры. Данное осложнение проявляется лихорадкой с t° до 38-39 ºС, интоксикацией, резкой разлитой болезненностью в животе, рвотой. При разрыве параовариальной кисты отмечаются общие явления шока, резкие боли, признаки внутреннего кровотечения. Все осложнения параовариальной кисты требуют экстренного оперативного вмешательства в объемах, диктуемых клинической ситуацией (например, оофорэктомия, аднексэктомия).
Прогноз
Зачатие на фоне параовариальной кисты вполне вероятно, однако, с увеличением матки и ее выходом за пределы малого таза возрастают риски перекрута ножки кисты. Ведение беременности у пациенток с параовариальной кистой требует постоянного динамического отслеживания состояния образования.
После хирургического лечения параовариальной кисты рецидивов не отмечается, поскольку рудиментные ткани, из элементов которых формируется образование, целиком удаляются. Современная гинекология рекомендует планировать беременность не ранее, чем через 3-4 менструальных цикла после проведенной операции.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
