Кишечная непроходимость у новорожденного код по мкб 10

Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Врождённая кишечная непроходимость — состояние, при котором нарушено прохождение кишечных масс по пищеварительному тракту.
В статье подробно описаны причины и механизмы развития, клиническая картина и методы диагностики, оперативное лечение и прогноз непроходимости кишечника у новорожденных детей.
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
P76.9 Непроходимость кишечника у новорожденного неуточненная
Q41 Врожденные отсутствие, атрезия и стеноз тонкого кишечника
Q42 Врожденные отсутствие, атрезия и стеноз толстого кишечника
P75* Мекониевый илеус Е84.1*
P76.1 Преходящий илеус у новорожденного
Эпидемиология
Частота встречаемости разных форм кишечной непроходимости 1 на 2 000- 20 000 новорождённых.
 [10], [11], [12], [13]
[10], [11], [12], [13]
Причины врождённой кишечной непроходимости
Причины врождённой кишечной непроходимости — целая группа заболеваний и пороков развития органов брюшной полости:
- атрезия или стеноз кишечника,
- сдавление кишечной трубки (кольцевидная поджелудочная железа, энтерокистома),
- пороки развития кишечной стенки (болезнь Гиршпрунга),
- муковисцидоз,
- нарушение поворота и фиксации брыжейки (синдром Ледда, заворот средней кишки).
 [14], [15], [16], [17], [18], [19], [20], [21], [22]
[14], [15], [16], [17], [18], [19], [20], [21], [22]
Патогенез
Большинство пороков кишечной трубки возникают на ранних стадиях внутриутробного развития (4-10-я неделя) и связаны с нарушением формирования кишечной стенки, просвета кишки, роста кишечника и его вращения. С 18-20-й недели внутриутробного развития у плода появляются глотательные движения, и заглатываемые околоплодные воды скапливаются над местом непроходимости, вызывая расширение кишки. Аномалии развития заднего участка поджелудочной железы на 5-7-й неделе внутриутробного развития способны вызвать полную обструкцию двенадцатиперстной кишки. Генетически обусловленный кистозный фиброз поджелудочной железы при муковисцидозе приводит к формированию плотного и густого мекония — причины обтурации подвздошной кишки на уровне терминального отдела. В основе генеза болезни Гиршпрунга лежит задержка миграции клеток нервных ганглиев из невральных гребешков в слизистую кишки, вследствие чего возникает аперистальтическая зона, через которую становится невозможным продвижение кишечного содержимого. При завороте кишки нарушается кровоснабжение кишечной стенки, что может привести к некрозу и перфорации кишки.
 [23], [24], [25], [26], [27], [28], [29]
[23], [24], [25], [26], [27], [28], [29]
Симптомы врождённой кишечной непроходимости
После рождения ребёнка сроки появления клинических признаков и их выраженность зависят не столько от вида порока, сколько от уровня препятствия. Врожденную кишечную непроходимость следует предположить, если при аспирации из желудка сразу после рождения у ребёнка получено более 20 мл содержимого. Выделяют два основных характерных симптома рвота с патологическими примесями (желчь, кровь, кишечное содержимое) и отсутствие стула более чем 24 ч после рождения. Чем дистальнее уровень непроходимости, тем позднее появляются клинические симптомы и тем более выражено вздутие живота у ребенка. При странгуляции (заворот кишечника) возникает болевой синдром, для которого характерны приступы беспокойства и плача.
 [30], [31], [32], [33], [34], [35]
[30], [31], [32], [33], [34], [35]
Формы
Выделяют высокую и низкую кишечную непроходимость, уровень деления — двенадцатиперстная кишка.
Для дуоденальной непроходимости в 40-62% случаев характерны хромосомные заболевания и сочетанные аномалии развития:
- пороки сердца,
- дефекты гепатобилиарной системы,
- синдром Дауна,
- анемия Фанкони
При атрезии тонкой кишки у 50% детей обнаруживают внутриутробный заворот кишечника, сочетанные аномалии встречаются в 38-55% случаев, хромосомные аберрации редки.
Толстокишечная врожденная непроходимость часто сочетается с врожденными пороками сердца (20-24%), опорно-двигательного аппарата (20%) и мочеполовой системы (20%), хромосомные заболевания редки.
При мекониевом илеусе дыхательные нарушения могут проявиться сразу же после рождения, или поражение легких присоединяется позже (смешанная форма муковисцидоза).
При болезни Гиршпрунга возможно сочетание с пороками ЦНС, опорно-двигательного аппарата и генетическими синдромами.
 [36], [37], [38], [39], [40]
[36], [37], [38], [39], [40]
Осложнения и последствия
Осложнения раннего послеоперационного периода:
- сепсис,
- ПОН,
- кишечное кровотечение,
- кишечная непроходимость,
- перитонит.
 [41], [42], [43], [44], [45], [46], [47]
[41], [42], [43], [44], [45], [46], [47]
Диагностика врождённой кишечной непроходимости
Рентгенограмма органов брюшной полости (обзорная и с контрастным веществом) позволяет обнаружить уровни жидкости при низкой непроходимости, симптом «двойного пузыря» при дуоденальной непроходимости, кальцинаты при мекониальном илеусе или антенатальной перфорации кишечника. Диагноз болезни Гиршпрунга подтверждают на основании биопсии кишки и при ирригографии.
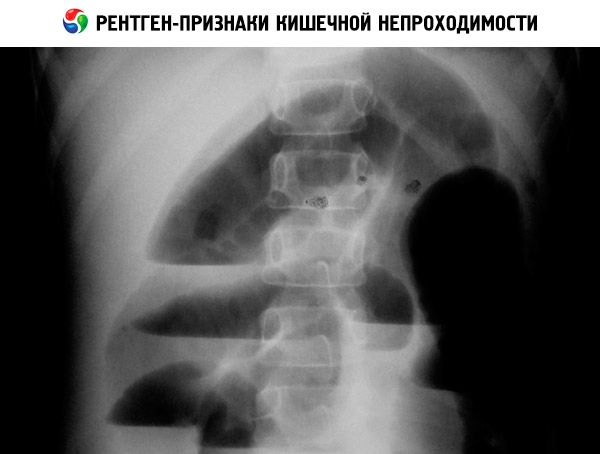
Пренатальная диагностика
Врожденную кишечную непроходимость можно заподозрить начиная с 16-18-й недели внутриутробного развития, по расширению участка кишки или желудка плода. Средний срок диагностики тонкокишечной непроходимости — 24-30 нед, точность — 57-89%. Многоводие появляется рано и встречается в 85-95% случаев, его возникновение связано с нарушением механизмов утилизации околоплодных вод в организме плода. Толстокишечная врожденная кишечная непроходимость в большинстве случаев не диагностируется, так как жидкость абсорбируется слизистой оболочкой кишечника, в результате чего кишка не расширяется. Важный критерий — отсутствие гаустр и увеличение размеров живота.
 [48], [49], [50], [51], [52], [53], [54]
[48], [49], [50], [51], [52], [53], [54]
Лечение врождённой кишечной непроходимости
Выявление признаков кишечной непроходимости требует срочного перевода ребенка в хирургический стационар. В родильном доме вводят назогастральный зонд для декомпрессии желудка и налаживают постоянную эвакуацию желудочного содержимого. Значительные потери жидкости с рвотой и в «третье пространство», часто сопровождающие кишечную непроходимость, быстро приводят к тяжёлой дегидратации, вплоть до гиповолемического шока Именно поэтому инфузионную терапию следует начинать в родильном доме, катетеризировав периферическую вену.
Длительность предоперационной подготовки зависит от вида и уровня врожденной кишечной непроходимости.
Предоперационная подготовка
Если у ребенка заподозрен заворот кишки, операцию проводят в экстренном порядке. Предоперационная подготовка в этом случае ограничивается 0,5-1 ч, проводят инфузионную терапию 10-15 мл/(кгхч) и коррекцию КОС, назначают гемостатические препараты, обезболивание [тримеперидин в дозе 0,5 мг/кг], при необходимости — ИВЛ. Диагностические мероприятия включают определение:
- группы крови и резус-фактора,
- КОС,
- уровня гемоглобина,
- гематокрита,
- времени свёртывания крови.
У всех детей с кишечной непроходимостью проводят катетеризацию центральной вены, так как предполагается проведение длительной инфузионной терапии в послеоперационном периоде.
При низкой врожденной кишечной непроходимости операция не столь неотложна. Предоперационная подготовка может проходить в течение 6-24 ч, что позволяет дополнительно обследовать ребенка выявить аномалии развития других органов и добиться более полной коррекции имеющихся нарушений водно-электролитного обмена. Проводят постоянное дренирование желудка и строгий учёт количества отделяемого. Назначают инфузионную терапию, вводят антибиотики и гемостатические препараты.
При высокой врожденной кишечной непроходимости операцию можно отложить на 1-4 сут, провести полное обследование ребёнка и лечение всех выявленных нарушений со стороны жизненно важных органов и водно-электролитного статуса. Во время предоперационной подготовки проводят постоянное дренирование желудка, кормления исключают. Назначают инфузионную терапию 70-90 мл/кг в сутки, через 12-24 ч от рождения можно присоединить препараты парентерального питания. Проводят коррекцию электролитных нарушений и гипербилирубинемии, назначают антибактериальную и гемостатическую терапию.
Хирургическое лечение врожденной кишечной непроходимости
Цель операции — восстановить проходимость кишечной трубки, тем самым обеспечив возможность кормления ребёнка. Объем операции зависит от причины кишечной непроходимости:
- наложение кишечной стомы,
- резекция участка кишки с наложением анастомоза или стомы,
- наложение Т-образного анастомоза,
- расправление заворота,
- наложение обходного анастомоза,
- вскрытие просвета кишки и эвакуация мекониевой пробки Интенсивная терапия в послеоперационный период.
При малотравматичных вмешательствах у доношенных новорожденных без сопутствующих заболеваний экстубацию можно провести сразу после операции. У большинства детей с кишечной непроходимостью после операции показано проведение продленной ИВЛ в течение 1-5 сут. В течение этого времени обезболивание проводят внутривенной инфузией опиоидных анальгетиков [фентанил в дозе 3-7 мкг/(кгхч), тримеперидин в дозе 0,1-0, мг/(кгхч)] в сочетании с метамизолом натрия в дозе 10 мг/кг или парацетамолом в дозе 10 мг/кг. Если установлен эпидуральный катетер, возможно использовать постоянную инфузию местных анестетиков в эпидуральное пространство.
Антибактериальная терапия обязательно включает препараты с активностью по отношению к анаэробным бактериям. При этом необходим контроль микроэкологического статуса, осуществляемый минимум два раза в неделю. При появлении перистальтики проводят пероральную деконтаминацию кишечника.
Через 12-24 ч после операции назначают препараты, стимулирующие перистальтику кишечника неостигмина метилсульфат в дозе 0,02 мг/кг
Всем детям после операции по поводу врожденной кишечной непроходимости показано раннее (через 12-24 ч после операции) парентеральное питание.
Возможность полноценного энтерального кормления будет возможна только через 7-20 сут, а в некоторых случаях потребность в парентеральном питании будет сохраняться в течение многих месяцев (синдром «короткой кишки»). Энтеральное кормление становится возможным при появлении пассажа по ЖКТ. После операции по поводу дуоденальной непроходимости кормление проводят густыми смесями (Фрисовом, Нутрилон антирефлюкс, Энфамил АР), способствующими быстрому восстановлению моторики желудка и двенадцатиперстной кишки.
При больших резекциях кишечника или высоких кишечных стомах (синдром «короткой кишки») кормления осуществляют элементными смесями (Прогестимил, Альфаре, Нутрилон Пепти ТСЦ, Хумана ЛП+СЦТ) в сочетании с ферментными препаратами (панкреатин).
Если после операции сохранены все отделы кишечника (выведение колостомы, резекция небольшого участка кишки), можно сразу проводить кормление грудным молоком.
Во всех случаях обязательно назначают биопрепараты (лактобактерии ацидофильные, бифидобактерии бифидум, премадофилюс).
Прогноз
Выживаемость после операции составляет 42-95%. Часть детей нуждается в повторном оперативном лечении (2-й этап). Если после операции на врожденной кишечной непроходимости сохранены все отделы ЖКТ, прогноз благоприятный. Возникающие проблемы связаны с нарушением питания (гипотрофия, аллергия) и дисбактериозом. При значительных кишечных резекциях формируется синдром «короткой кишки», при котором возникают значительные проблемы, связанные с питанием и тяжёлой гипотрофией. Требуются многократные длительные госпитализации для проведения парентерального питания, а иногда — и повторных операций. При муковисцидозе прогноз неблагоприятный.
 [55], [56], [57], [58], [59], [60], [61]
[55], [56], [57], [58], [59], [60], [61]
Источник
Кишечная колика, код по МКБ 10 – К59, принадлежит к болезням органов пищеварения. Для нее характерна приступообразная боль в брюшной области, которая способна пройти самостоятельно. Несмотря на волнообразность приступов, колика может сигнализировать о серьезных заболеваниях пищеварительного тракта (гастрите, язве).
Кодировка кишечной колики по МКБ 10
Кишечная колика – не самостоятельная патология, а симптом при нарушении пищеварения.
В соответствии с МКБ 10 кишечная колика рассматривается как дополнение к основной патологии, при написании диагноза применяется кодировка кишечной колики и название главного заболевания.
Функциональное расстройство ЖКТ
Под «функциональным расстройством желудка и кишечника» подразумевается ряд нарушений со стороны ЖКТ, которые не связаны с изменениями в структуре пищеварительных органов. Для ФРЖКТ (функциональное расстройство желудочно-кишечного тракта) характерно наличие:
- Функциональное вздутие.
- Функциональный запор.
- Диарея.
- Синдром раздраженного толстого или тонкого кишечника (дисфункция ЖКТ).
ФРЖ появляется вследствие:
- Наследственной предрасположенности.
- Психической нестабильности (сильных стрессов, постоянных переживаний).
- Тяжелой физической работы.
- Инфекционных заболеваний ЖКТ.
О ФРЖКТ говорят тогда, когда его симптомы беспокоят пациента на протяжении 6 месяцев и больше. Причем активно проявляться симптомы должны в течение 3 месяцев.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Что вызывают кишечную колику?
Колика – это следствие раздражения стенок кишечника провоцирующим фактором. Гладкая мускулатура отвечает на это сильным сокращением (спазмом). Спровоцировать колику способна интенсивная физическая нагрузка. Во время нее происходит натяжение брыжейки, что и приводит к колющей боли в левой части живота.
Колика возникает из-за:
- Незрелости структур ЖКТ, недостаточности флоры (у детей).
- Употребления тяжелой пищи, которая способствует образованию газов (мучные изделия, жареные блюда, газировки).
- Попадания большого объема воздуха при приеме пищи. Такое может случиться, если разговаривать во время трапезы, кушать на ходу.
- Запора.
- Попадания инородного тела в ЖКТ.
- Пищевой аллергии (на лактозу).
- Аллергических реакций.
- Нарушения кровоснабжения различных отделов кишечника. Происходит это вследствие язвенных образований, дивертикулеза.
- Кишечной непроходимости.
Симптоматика колики у взрослых пациентов
Для патологического состояния характерна боль в области живота с покалыванием. Локализация болезненных ощущений различна, ведь спазмы постепенно переходят с одного отдела кишечника на другой. Болевой синдром сопровождается:
- Тошнотой.
- Позывами к рвоте.
- Повышенным газообразованием.
- Вздутием.
Чтобы ослабить приступ, человек принимает положение, которое помогает снизить боль, – туловищем подается вперед.
Проявление колик у детей, их причины
У грудного ребенка кишечные колики – явление повсеместное. Оно часто встречается в 1-4 месяцы жизни малыша. Ребенок реагирует на появление колик так:
- Гиперемией лица.
- Постоянным криком и беспокойством.
- Поджиманием коленок к животу.
Животик ребенка напряжен. Его пальпация приносит маленькому пациенту болезненные ощущения. Приступы возникают в определенные часы ночью и повторяются в течение недели-двух.
У детей до 4 месяцев колика – не патология, а следствие ферментативных нарушений. Ее симптомы наблюдаются у детей, как на искусственном вскармливании, так и на естественном.
Причиной дискомфорта в области кишечника может стать:
- Инфекция.
- Аллергия на кисло-молочные продукты или материнское молоко.
- Воспаление.
- Психогенный фактор (напряженная обстановка в семье, депрессивное состояние матери).
Кишечные колики у новорожденных — видео
Источник
Описание патологии
Непроходимость кишечника у детей представляет собой патологию, связанную со сбоем в процессе проталкивания химуса (расщепленной пищи с пищеварительным соком) по просвету. У малышей первого года жизни заболевание сопровождается сильными болями, спазмами, рвотой. В основной массе применяют хирургическую тактику устранения патологии, особенно у новорожденных. Старшим деткам назначают консервативное лечение и диету.
У грудничков болезнь вызывает сильные спазмирующие боли.
Детская кишечная непроходимость — это своего рода закупорка просвета. Сложность и степень тяжести недуга зависит от локализации проблемы — чем выше произошел засор, тем тяжелее будет проходить болезнь. Особенностью является проявление специфически быстрыми симптомами в яркой форме. Правильное и своевременное реагирование в виде лечения определяет исход. Если хроническая форма устраняются медикаментозно, то острая — только хирургически.
Классификация кишечной непроходимости у детей
Кишечная непроходимость у новорожденных и более старших пациентов классифицируется по генетике, анатомически-физиологческим, симптомными параметрам. Правильное определение типа засора позволяет назначить адекватное лечение, отрегулировать интенсивность применяемых мер. Международная классификация:
- По происхождению различают врожденную и приобретенную форму.
- По механизму образования — механическую, динамическую.
- По особенностям симптоматики — полную, частичную, острую, хроническую.
- По характеру сдавливания сосудов, снабжающих кишку кровью, — странгуляционную, обтурационную, смешанную (со спайками).
Врожденная
Формирование непроходимости кишечника может начаться еще в утробе матери.
Эта форма непроходимости кишечника формируется еще в утробе матери на фоне аномалий развития плода, поэтому новорожденный уже с первых часов страдает от выраженных симптомов дисфункции. При особой тяжести протекания у младенца развивается рвота желчью, вздутие живота. При слабой форме болезни наблюдаются запор, рвота. Если эта патология обнаруживается с опозданием, повышается риск разрыва кишечника. Проявлениями врожденной патологии являются стеноз (сужение сосудов, просвета), атрезия (сращение стенок органов), воспаление. Такая форма характерна новорожденным.
Приобретенная
Патология провоцируется внешними или внутренними неблагоприятными факторами. Чаще развивается у грудничков возрастом от 4-х месяцев до года в виде инвагинации (проникновение одного участка кишки у другой) или механического нарушения. Спайки образуются довольно редко. Характерными особенностями болезни является неожиданно возникший, приступообразный болевой синдром, который переходит во рвоту, а в стуле обнаруживается кровь со слизью. Детский недуг требует немедленной госпитализации малыша.
Основной причиной непроходимости является застой каловых масс на фоне слабости (атонии) кишечных мышц, а, следовательно, перистальтики.
Динамическая
Скачки внутрикишечного давления провоцируют перитонит.
Провоцируют развитие этой формы ослабление регионарного кровоснабжения брыжейки, нарушение водно-электролитного баланса, дисфункция отделов ЦНС, отвечающих за коррекцию работы ЖКТ. В результате развивается воспаление. Частота возникновения — 10% из всех фиксированных случаев. Классификация на подформы:
- паралитические, когда проблема атонии возникает на фоне проведенной операции и сопровождается парезом, скачком внутрикишечного давления, что чревато разрывом кишки и перитонитом;
- спастические патологии, характеризуемые чрезмерным напряжением мышц, приступообразной болью живота, отсутствием скачка температуры, вздутия, но возможно появление рвоты.
Механическая
Вызывать эту патологию могут образование спаек в организме на фоне неправильного заживления ран после вмешательства в брюшную полость. В зависимости от причинных факторов существуют такие подформы:
- спаечная, образованная на фоне заспайкованности;
- обтурационная, сформированная при сдавливании просвета кишечника опухолевой тканью, попадания инородного тела, паразитов, закупорками пищевым комком, но без компрессии брыжеечных сосудов.
Причины
Каковы же причины непроходимости кишечника? Как было сказано ранее, в большинстве случаев не удается выявить основную причину данной патологии. Однако все возможные факторы развития патологического процесса разделяются на две группы: механические, а также алиментарные, то есть связанные с употреблением пищи.
Что касается детей в возрасте от 0 до 3 лет, то в данном случае характерными будут именно алиментарные факторы развития инвагинации или кишечной непроходимости. Код по МКБ-10 — К-56. Механические факторы являются характерными для детей старшего возраста.
Полагается, что у малышей толчком к развитию болезни могут быть следующие факторы:
- Неправильный график введения в рацион прикорма.
- Неналаженный режим питания.
- Слишком густая еда.
- Пища кусками или грубоволокнистая.
Алиментарные факторы развития недуга также характерны и для взрослой части пациентов. Иногда в клинику приходят люди с симптомами данного заболевания после того, как употребили привычную пищу, например, пельмени, вареники, черный хлеб. Часто пациенты связывали развитие инвагинации с быстрыми перекусами, когда проглатывали непрожеванные куски.
Кроме того, особая роль в развитии заболевания среди взрослых отводится механическим факторам, куда следует отнести кистозные образования, полипозные разрастания кишечника, дивертикулы меккеля, представляющий собой врожденное выпячивание стенок подвздошной кишки, заболевания поджелудочной железы, опухоли кишечника, как злокачественные, так и доброкачественные.
Кроме того, выделяются факторы, не приводящие непосредственно к болезни кишечника, но увеличивающие риск развития инвагинации. К ним следует отнести кишечную форму аллергии, муковисцидоз, нарушение двигательной активности, состояния после разных оперативных вмешательств на органы желудочно-кишечного тракта, кишечные вирусные инфекции, семейный отягощенный анамнез, мужской пол. Если вы будете обращаться в больницу, не забывайте, что код по МКБ-10 кишечной непроходимости — К56.
Весьма часто инвагинация может быть осложнением конкретных заболеваний и состояний, куда следует отнести бактериальное и вирусное поражение кишечника, хроническое, острое обострение хронического воспаления слизистых оболочек на любом участке желудочно-кишечного тракта, например, энтерит, гастрит, колит, другие недуги толстого и тонкого кишечника, туберкулез брюшины, туберкулезное поражение кишечника, энтероптоз. Именно эти недуги и считаются причинами непроходимости кишечника.
Постадийное развитие
Начало болезни характеризуется сильным урчанием в животе.
Непроходимость кишечника у новорожденных и у деток постарше развивается в 3 этапа:
- Первая, начальная стадия длится 3—12 часов. Характерные симптомы — боли в животе, сильное урчание, метеоризм.
- Промежуточный этап составляет 13—36 часов. В этот период у малыша появляются признаки мнимого улучшения, что характеризует начало интоксикации организма с частичной потерей жидкости.
- Последний, терминальный этап настигает малыша резким нарастанием симптоматики и поражением других органов.
Основные признаки инвагинации.
Данное заболевание появляется неожиданно и весьма остро. У малыша могут проявиться следующие симптомы:
— резкие боли в области живота;
— ребенок прижимает колени к грудной клетке;
— малыш плачет от боли;
— сильное напряжение мышц живота;
— бледность кожных покровов;
— стул с кровью и слизью;
— в верхней части живота можно почувствовать продолговатое уплотнение.
В первый день заболевания между приступами боли могут быть десятиминутные перерывы, ребенку становится лучше, он начинает играть, однако через некоторое время боль возвращается.
Если вы заметили у малыша вышеперечисленные признаки, без замедления вызывайте скорую помощь, поскольку это отклонение относится к состояниям, которые требуют немедленной помощи врача.
Симптомы
Каждый из перечисленных видов кишечной непроходимости у грудничка и старшего ребенка отличается характерными симптомами, но имеются общие признаки патологии, такие как:
Поражение тонкокишечного отдела провоцируют многократные рвотные позывы.
Болевой синдром. Ощущения — схваткообразные, часто совпадают с ритмами перистальтики. Во время приступа боль интенсифицируется вплоть до шока. Смена положения тела не приносит облегчения.- Рвотный рефлекс. Симптом возникает многократно и обильно, не приносит облегчения, если поражен тонкокишечный отдел. При нарушении работы толстокишечной зоны рвота не столь частая.
- Запор, накопление в просвете газов. При нарушении проходимости толстой кишки газы и стул могут не отходить до нескольких суток. Если проблемы с тонкой кишкой, тогда дефекация возможно самостоятельная или клизмированная. Но если и это не происходит, тогда симптом говорит о терминальной стадии процесса.
- Дополнительные признаки, по которым можно понять, что нарушена проходимость, — жажда, вздутие живота, гиперактивность кишечной перистальтики, переходящая в атонию (полное расслабление моторики).
Проведение диагностики
Жалобы, которые поступают от пациента при данном заболевании, нельзя называть характерными только для этого недуга, поэтому, чтобы подтвердить диагноз, следует провести инструментальное, физикальное, а также лабораторное исследование. Физикальное обследование подразумевает осмотр, простукивание, прощупывание, а также исследование с помощью эндоскопа.
Во время осмотра выявляются следующие признаки:
- На первоначальной стадии развития заболевания язык является обычным, но потом на нем появляется белый налет.
- Живот вздувается, передние стенки напряжены. Этот признак говорит о том, что развивается кишечная непроходимость.
Чтобы подтвердить диагноз, применяются также и инструментальные методы, к которым следует отнести рентгеноскопию, рентгенографию с контрастированием, ультразвуковое исследование, компьютерную томографию. Также специалист изучает общий анализ крови и кал под микроскопом.
Выявление
При обнаружении первых симптомов заболевания у ребенка нужно незамедлительно обратиться за медпомощью, т. к. в случае острого течения поздняя диагностика чревата осложнениями плоть до гибели малыша.
Применяемые врачом диагностические тактики следующие:
- Опрос, осмотр, пальпирование живота ребенка — для выявления клинической картины.
- Рентгенологическое обследование. Может проводиться с бариевым контрастом, нагнетанием воздуха — для определения мест сужения, сращения, укорочения или удлинения сигмы.
- Лапароскопия. Применяется в экстренных случаях — завороты кишки, спаечная непроходимость.
- УЗИ — вспомогательный метод обследования.
Общие данные
Важно
Инвагинация кишечника наиболее часто (в 90% всех клинических случаев) наблюдается у грудничков. Пик заболеваемости припадает на 5-7-месячный возраст, когда в рацион ребенка начинают вводить прикорм – кишечник не всегда способен адекватно «перестроиться» и моментально приспособиться к новой пище. На 1000 грудных детей припадает 3-4 случая возникновения инвагинации кишечника, у мальчиков она наблюдается чаще.
В молодом возрасте страдают довольно редко, дальше заболеваемость возрастает в старшей возрастной группе (в основном от 45 до 60 лет).
Лечение
При осложнениях маленьким пациентам делают хирургическую операцию.
Для лечения кишечной непроходимости новорожденных, грудничков и более старших пациентов направляют в хирургическое отделение. До постановки точного диагноза и определения формы недуга запрещены клизмы, прием слабительных, промывка ЖКТ. В осложненных случаях показана операция. Острые состояния предполагают принятие мер по купированию болевого синдрома, чистке кишечника клизмированием, интенсивного лечения, проведения мероприятий, направленных на улучшение водно-солевого равновесия.
Консервативная техника
Применяется в стандартных случаях кишечной непроходимости у детей и младенцев. Задачи курса — устранение застоев в кишке, купирование процесса интоксикации организма. Некоторое время малышу придется поголодать в полном покое. Этапы интенсивного лечения следующие:
- применение назогастрального зонда для очистки верхних трактов ЖКТ и прекращения рвоты;
- внутривенное вливание растворов для восстановления водно-солевого баланса;
- введение гипертонических и сифоновых клизм;
- расправление кишки путем введения воздуха в случае впадения одного кишечного отдела в другой;
- прием обезболивающих, противорвотных, спазмолитиков, например, «Но-шпа»;
- подкожное введение «Прозерина» для стимулирования роботы кишечника;
- дальнейшая диетотерапия с исключающим раздражающие продукты меню.
Хирургическое вмешательство
Хирургия применяется в сложных случаях и при неэффективности консервативного лечения. Задачи — удалить причину закупорки, предупредить рецидив. Этапы:
- устранение места патологического сужения (может потребоваться повтор);
- иссечение всех отмерших тканей на кишечнике с захватом куска соседней здоровой ткани.
Профилактика
Все знают о том, что любое заболевание легче предупредить, чем потом его лечить. Тем более, если речь идет о таком неприятном недуге как инвагинация кишечника, который почти всегда требует хирургического лечения. В качестве профилактических мероприятий необходимо вводить прикорм детям согласно графику. Это значит, что в рацион вводятся первые продукты не ранее полугодовалого возраста малыша. Появление в меню новых блюд должно быть поэтапным. Постепенно должно увеличиваться и количество употребляемой пищи. Лучше всего использовать для прикорма пюрированные блюда из одного компонента.
Что касается профилактики у взрослых, то им необходимо соблюдать рацион и режим питания, исключить из своего ежедневного меню слишком грубую пищу. Кроме того, во время обеда или ужина следует тщательно пережевывать продукты питания. Еще одно обязательное профилактическое мероприятие заключается в своевременном диагностировании и терапии новообразований в области кишечника.
Классификация динамической кишечной непроходимости
В медицине каждый диагноз имеет свой индивидуальный код, наименование и общепринятые стандарты оказания медицинской помощи. Не является исключением и такое заболевание, как динамическая кишечная непроходимость. МКБ 10 (международная классификация болезней) классифицирует рассматриваемую болезнь следующим образом:
- класс ХІ «Болезни органов пищеварения» (К00-К93);
- раздел «Другие болезни кишечника» (К55-К63);
- код диагноза – К56.6;
- наименование – «Другая и неуточненная кишечная непроходимость».
В медицинской практике принято различать два основных вида динамической кишечной непроходимости:
- спастическая;
- паралитическая.
Прогноз
При своевременных госпитализации, диагностике и лечении прогноз благоприятный. Но в ряде случаев в будущем не исключено наступление рецидивов.
Прогноз становится неоднозначным при развитии осложнений инвагинации (к слову, они могут развиться и на ранних этапах заболевания). С каждым часом промедления возрастает риск для жизни пациента.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
12, всего, сегодня
(181 голос., средний: 4,65 из 5)
Абсцесс предстательной железы – причины, симптомы, лечение
Эностоз бедренной кости: лечение и особенности заболевания
Похожие записи
( 2 оценки, среднее 5 из 5 )
Источник
