Кератоувеит код мкб 10
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Кератит.
Кератит
Описание
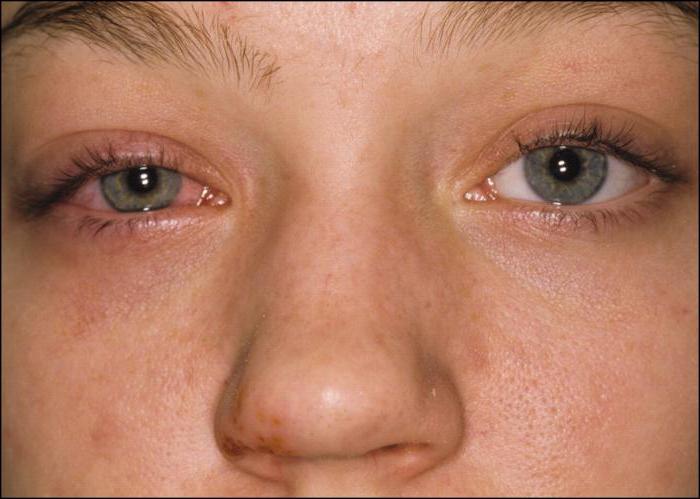
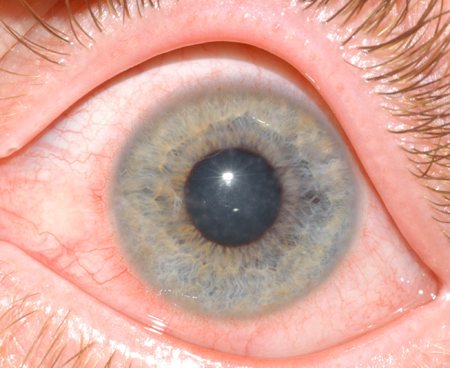
Кератит — воспаление роговой оболочки. Это одно из наиболее частых поражений переднего отдела глазного яблока, приводящее к понижению зрения.
Симптомы
Кератиты различной этиологии характеризуются рядом общих симптомов. Возникают боли в пораженном глазу, слезотечение, светобоязнь, понижается острота зрения. Появляются блефароспазм, перикорнеальная или смешанная инъекция сосудов глазного яблока, инфильтраты или язвы роговицы, васкуляризация и нарушение чувствительности роговой оболочки. В зависимости от клинической формы заболевания могут отмечаться все перечисленные симптомы или некоторые из них.
Основным симптомом кератита является нарушение прозрачности роговицы, обусловленное ее отеком и инфильтрацией клеточными элементами. Эпителий роговой оболочки утрачивает свой блеск, становится шероховатым, как бы истыканным, иногда отслаивается и слущивается. Образуется поверхностный дефект (эрозия).
Инфильтраты различной величины и формы, единичные или множественные, располагаются в разных участках, иногда захватывают всю роговицу. Они могут локализоваться в поверхностных или глубоких слоях. В зависимости от характера клеточных элементов цвет инфильтрата различный: серый — при наличии лимфоидных клеток и желтый — при наличии лейкоцитов (гнойный инфильтрат).
Обычно в ткани роговицы появляются поверхностные или глубокие сосуды. Поверхностные развиваются при расположении инфильтрата в передних слоях роговицы и переходят на нее из сети конъюнктивальных сосудов. Они имеют ярко-красный цвет и древовидно ветвятся. Глубокие сосуды — более темного цвета, обычно имеют вид коротких прямолинейных ветвей, напоминающих «щеточки» или «метелочки». Они развиваются из глубоких эписклеральных сосудов.
Характер васкуляризации отражает глубину поражения роговицы (поверхностный или глубокий кератиты). Поверхностно расположенные инфильтраты роговицы (не захватывающие боуменову оболочку) могут полностью рассосаться, не оставляя после себя помутнений. Инфильтраты часто изъязвляются, эпителий слущивается, ткань роговой оболочки некротизируется, образуется язва. Последняя бывает различной по величине, форме и глубине расположения. Края язвы чаще неровные, дно чистое или гнойное. При заживлении края и дно язвы очищаются, развивается васкуляризация ее, начинается регенерация эпителия и дефект заполняется соединительной тканью. При неблагоприятном течении язвы разрушение роговицы может распространяться до десцеметовой оболочки. В этом случае она выпячивается, образуется «грыжа» (десцеметоцеле). В случае прободения роговицы радужная оболочка либо спаивается с краями отверстия, либо выпадает в него. В последующем развивается бельмо, сращенное с радужкой, которое может привести к развитию стафиломы и к вторичной глаукоме. Иногда после изъязвления роговая оболочка уплощается.
Нередко кератиты сопровождаются воспалением конъюнктивы, склеры, радужной оболочки, цилиарноготела, а иногда почти всех оболочек глазного яблока (кератоконъюнктивит, кератосклерит, кератоувеит). Исходом кератитов обычно являются различной интенсивности помутнения роговой оболочки вследствие развития соединительнотканных рубцов. Они могут иметь вид нежного поверхностного помутнения, не оказывающего заметного влияния на остроту зрения, или же грубого помутнения (лейкома), резко понижающего остроту зрения.
Некоторые формы кератитов имеют весьма характерную клиническую картину.
Кератит при несмыкании глазной щели. Обычно в нижней части роговицы образуется язва, которая вследствие отторжения некротических участков медленно углубляется и может захватить все слои роговицы. Пораженная зона роговицы имеет матовый вид. При присоединении вторичной инфекции может наступить гнойное расплавление роговицы. Мвйбомиевый кератит характеризуется появлением у лимба поверхностных инфильтратов серовато-желтоватого цвета, круглой формы, они часто изъязвляются. В глубь роговицы процесс обычно не распространяется.
Нейропаралитический кератит отличается резким снижением или отсутствием чувствительности роговицы. Светобоязнь, слезотечение и блефароспазм обычно отсутствуют. Часто бывают сильные невралгические боли. В неосложненных случаях процесс начинается с помутнения поверхностных слоев роговицы и слущивания эпителия в центре. Образуется блюдцеобразная язва. Затем она распространяется по всей поверхности роговицы, оставляя свободной лишь узкую зону на периферии. В случае присоединения вторичной инфекции возникает гнойное воспаление, которое может закончиться перфорацией роговицы или ее полным разрушением. Течение заболевания длительное вследствие нарушения трофики роговой оболочки.
При нитчатом кератите на фоне умеренного раздражения глаза возникают зуд, светобоязнь и появляется своеобразное отделяемое, содержащее тонкие нити, которые одним концом прикрепляются к роговице. Нити представляют собой дегенерированные и скрученные клетки роговичного эпителия. На месте удаленной нити остается точечная эрозия. Роговица поражается обычно в нижней половине — возникают точечные помутнения эпителия, инфильтраты и эрозии. Эти изменения отчетливо выявляются при биомикроскопии с окраской флюоресцеином. Чувствительность роговицы сохраняется. В связи с парацентральной локализацией процесса острота зрения остается достаточно высокой.
Заболеванию сопутствуют другие симптомы — сухость во рту и носоглотке, затруднения при глотании, нарушение деятельности пищеварительного тракта, хронический полиартрит, преждевременное выпадение зубов. Розацеа-кератит развивается обычно при розовых угрях лица и проявляется в трех формах. При легкой форме (поверхностный краевой инфильтрат) вблизи лимба появляются изъязвляющиеся инфильтраты. Иногда здесь отлагаются соли кальция, поэтому помутнения имеют ярко-белый цвет. Более тяжелая форма (субэпителиальный инфильтрат) сопровождается поражением глубоких слоев роговой оболочки и васкуляризацией ее в виде треугольника с основанием у лимба. Наиболее тяжело протекает розацеа-кератит при развитии язвы (прогрессирующая язва) с распространением процесса по всей поверхности роговицы.
Кератит, вызванный синегнойной палочкой, протекает особенно тяжело, в период образования абсцесса в толще роговицы сопровождается сильной болью. В процесс обычно вовлекаются внутренние оболочки глаза. Иногда наступает перфорация роговицы с исходом в атрофию глазного яблока.

Кератит
Причины
Этиология весьма разнообразна. Заболевание возникает вследствие инфекции (микробная, вирусная, грибковая), повреждения (механическое, химическое, термическое и ), нарушения иннервации роговицы, расстройства обмена веществ, лагофтальма, гиперсекреции мейбомиевых желез, аллергии. В некоторых случаях этиология остается невыясненной.
Лечение
Лечениечасто проводится в условиях стационара, особенно при остро протекающих и гнойных кератитах. При выяснении этиологии, прежде всего проводят лечение заболевания, вызвавшего кератит.
С целью уменьшения воспалительных явлений и болей, а также для предупреждения сращения и заращения зрачка — раннее назначение мидриатических средств: инстилляции 1% раствора атропина сульфата 4-6 раз в день, атропина в полимерной пленке 1-2 раза в сутки, на ночь 1% атропиновая мазь, электрофорез с 0,25-0,5% раствором атропина. При токсических явлениях, вызываемых атропином, его заменяют 0,25% раствором скополамина гидробромида. Оба эти средства можно сочетать с инстилляциями 0,1% раствора адреналина гидрохлорида или 1-2% раствора адреналина гидротартрата. Для лучшего расширения зрачка за нижнее веко закладывают ватный тампон, пропитанный 0,1% раствором адреналина гидрохлорида, на 15-20 мин 1-2 раза в день или вводят раствор адреналина в количестве 0,2 мл субконъюнктивально.
При осложнениях (повышение внутриглазного давления) назначают мистические средства (1% раствор пилокарпина гидрохлорида и ) и диакарб по 0,125-0,25 г 2-4 раза в день.
Для лечения больных бактериальными кератитами и язвами роговой оболочки назначают антибиотики широкого спектра действия. Используют также 0,5% мази из антибиотиков. Местно применяют и другие антибиотики: тетрациклин, эритромицин, дибиомицин, дитетрациклин в виде 1% глазной мази. Выбор антибиотика целесообразно проводить в зависимости от чувствительности к нему патогенной микрофлоры.
При тяжелых язвах роговицы неомицин, мономицин или канамицин дополнительно вводят под конъюнктиву в дозе 10 000 ЕД, в особых случаях до 25 000 ЕД. Субконъюнктивально вводят также линкомицин по 10 000-25 000 ЕД. , стрептомицинхлор кальциевый комплекс по 25000-50000 ЕД. При недостаточной эффективности местной антибиотикотерапии назначают антибиотики внутрь: тетрациклин по 0,2 г, олететрин по 0,25 г, эритромицин по 0,25 г 3-4 раза в день. Нередко антибиотики вводят также внутримышечно.
Лечение антибиотиками сочетают с введением сульфаниламидных препаратов — 10% раствора сульфапиридазин-натрия, 20-30% раствора сульфацил-натрия в виде инсталляций. Внутрь — сульфадимезин по 0,5-1 г 3-4 раза в день, сульфапиридазин в первый день лечения 1-2 г и в последующие дни по 0,5-1 г, этазол по 0,5-1 г 4 раза в день, сульфален взрослым в первый день 0,8-1 г, затем по 0,2-0,25 г в день. Одновременно с введением массивных доз антибиотиков и сульфаниламидов необходимо назначение витаминов С, Вё1 В2, В6, PP.
Лечение некоторых форм кератитов имеет свои особенности. При кератите, вызванном несмыканием глазной щели, рекомендуется несколько раз в день инсталлировать в глаз рыбий жир, миндальное, парафиновое масло или закладывать левомицетиновую, тетрациклиновую мазь. При неустранимом лагофтальме и уже появившемся кератите — временная или постоянная тарзорафия.
В случаях мейбомиевого кератита существенное значение имеет систематическое лечение хронического мейбомита. Проводят массаж век с выдавливанием секрета мейбомиевых желез с последующей обработкой краев века бриллиантовым зеленым. Назначают инстилляции раствора сульфацила натрия и закладывание сульфациловой или тетрациклиновой мази.
Боли при нейропаралитическом кератите уменьшаются от инстилляции 1% раствора хинина гидрохлорида с морфином гидрохлоридом, приема внутрь анальгина с амидопирином по 0,25 г, местных тепловых процедур. Необходимо наложение повязки или часового стекла на пораженный глаз, особенно на ночь. Иногда приходится прибегать к сшиванию век на длительный срок.
При нитчатом кератите лечение симптоматическое. Инстилляции вазелинового масла или рыбьего жира, глазных капель, содержащих витамины (0,01% раствор цитраля, рибофлавин с глюкозой), 20% раствора сульфацила натрия, орошения глаз 1-2,5% раствором натрия хлорида 2-3 раза в день; введение в конъюнктивальный мешок 1% эмульсии синтомицина. Витамины A, B1 В2, В6, В12, С, РР внутрь или внутримышечно.
Местное лечение розацеа-кератита следует сочетать с общим. Назначают кортикостероиды: 0,5-1% эмульсию кортизона, 2,5% эмульсию гидрокортизона, 0,5% преднизолоновую мазь, 0,1% раствор дексаметазона по 0,2-0,3 мл субконъюнктивально ежедневно. Применяют витамины в виде инстилляции глазных капель (0,01% раствор цитраля рибофлавина) и закладывание 0,5% тиаминовой мази, а также инсули-новой мази. Внутрь дипразин (пипольфен) по 0,025 г 2-3 раза в день; метилтестостерон по 0,005 г сублингвально 2-3 раза в день; тестостерона пропионат 1% масляный раствор по 1 мл внутримышечно через 2 дня, 10 инъекций на курс; витамин В1 по 1 мл внутримышечно, 30 инъекций на курс. Рекомендуется также периорбитальная или перивазальная новокаиновая блокада по ходу височной артерии;в упорных случаях рентгенотерапия. Назначается безуглеводная бессолевая диета с применением поливитаминов.
Лечение больных с кератитами, вызванными синегнойной палочкой, проводят путем инстилляции 2,5% раствора полимиксина М сульфата (25 000 ЕД. /мл) 4-5 раз в день и введением неомицина под конъюнктиву в дозе 10 000 ЕД 1 раз в день.
По окончании воспалительного процесса для рассасывания оставшихся в роговой оболочке помутнений необходимо длительное лечение. Этилморфина гидрохлорид применяют и в виде подконъюнктивальных инъекций — начиная с 2% раствора вводят 0,2-0,3-0,4-0,5-0,6 мл, постепенно переходя к более высоким концентрациям (3-4-5-6%); 1% раствор зтилморфина гидрохлорида применяют и в виде электрофореза.
Для рассасывания помутнений применяют 2-3% раствор йодида калия в виде электрофореза, лидазу. Назначают также 1% желтую ртутную мазь. Из общих стимулирующих средств применяют биогенные стимуляторы (экстракт алоэ жидкий, ФиБС, пелоидодистиллат, стекловидное тело и ) в виде подкожных инъекций по 1 мл, 20-30 инъекций на курс. Проводят курсы аутогемотерапии (по 3-5-7- 10 мл).
При соответствующих показаниях прибегают к хирургическому лечению (оптическая иридэктомия, кератопластика, антиглаукоматозная операция).
Прогноз
Прогноз при кератитах зависит от этиологии заболевания, локализации, характера и течения инфильтрата. При своевременном и правильном лечении небольшие поверхностные инфильтраты, как правило, рассасываются полностью или оставляют легкие облачковидные помутнения. Глубокие и язвенные кератиты в большинстве случаев заканчиваются образованием более или менее интенсивных помутнений роговицы и снижением остроты зрения, особенно значительным в случае центрального расположения очага. Однако даже при лейкомах следует иметь в виду возможность возращения зрения после успешной кератопластики.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: H16.2
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H15-H22 Болезни склеры, роговицы, радужной оболочки и цилиарного тела / H16 Кератит
Определение и общие сведения[править]
Нейротрофическая кератопатия
Синонимы: нейротрофический кератит
Нейротрофическая кератопатия — редкое дегенеративное заболевание роговицы, характеризующееся снижением или потерей чувствительности роговицы, которое может быть бессимптомным или проявляться покраснением глаз, а на ранних стадиях заболевания — незначительным снижением остроты зрения. В конечном итоге нейротрофический кератит приводит к потере зрения.
Эпидемиологических данных нет. Распространенность в Европе может оцениваться порядка в 1:2 380.
Этиология и патогенез[править]
Нейротрофическая кератопатия является следствием нарушения тригеминальной иннервации, которая обеспечивает трофическую поддержку роговицы. Наиболее распространенными причинами являются вирусная инфекция (например, herpes simplex) или операция, которая повреждает тройничный нерв. Другие причины нарушения иннервации роговицы включают: длительное использование местных офтальмологических лекарств (например, тимолол, бетаксолол), ятрогенное повреждение (например, длительное использование контактных линз), системные заболевания (например, сахарный диабет, рассеянный склероз), химические ожоги и внутричерепные массы (например, шваннома, аневризмы). Генетические причины (например, HSAN4) чрезвычайно редки и чаще всего встречаются у детей.
Клинические проявления[править]
Нейротрофическая кератопатия чаще всего встречается у взрослых и редко отмечается у детей. Заболевание часто бессимптомно, ранние признаки могут включать в себя покраснение глаз, помутнение зрения и снижение остроты зрения. По мере развития болезни могут развиваться эпителиальные дефекты и язвы роговицы, рубцевание роговицы и астигматизм могут приводить к дальнейшему уменьшению зрительной функции. В конце концов, прогрессирование заболевания, сопровождаемое расплавлением и перфорацией роговицы может привести к потере зрения.
Кератоконъюнктивит: Диагностика[править]
Диагноз основан на клинических данных о нарушениях чувствительности роговицы, связанных с изменениями эпителия роговицы и анамнезом болезни. Чувствительность роговицы обычно оценивается с использованием аппликатора с ватным наконечником, количественный метод — эстезиометрия с помощью анестезиометра Cochet — Bonet. Должны быть проведены исследования с помощью щелевой лампы и осмотр глазного дна, проба Ширмера и измерение времени разрыва слезной пленки. Окрашивание роговицы и конъюнктивы (флуоресцеин, бенгальский розовый или лиссаминовый зеленый) повзволяет выделить эпителиальные дефекты. Морфология роговичного нерва оценивается с помощью конфокальной микроскопии in vivo. Микробиологическое обследование исключает инфекции.
Для определения стадии нейротрофического кератита использует классификацию Mackie: 1 стадия — точечная кератопатия, эпителиальные нарушения, рубцевание стромы и поверхностная неоваскуляризация; 2 стадия — стойкий эпителиальный дефект роговицы, возможный отек на стромальной основе; 3 стадия — вовлечение стромы роговицы, с язвой роговицы, прогрессирующей к перфорации и/или лизису стромы.
Дифференциальный диагноз[править]
Дифференциальный диагноз нейротрофической кератопатии включает в себя все поверхностные заболевания глаз и поражения роговицы, связанные с патологией эпителия или вызывающие изъязвления стромы: сухой глаз, экспозиционный кератит, дефицит стволовых клеток роговицы, токсичность местных ЛС, побочный эффект контактных линз, инфекционный кератит, дистрофия роговицы и декомпенсация эндотелия.
Кератоконъюнктивит: Лечение[править]
Лечение зависит от стадии заболевания. На 1-й стадии нейротрофической кератопатии назначают искусственную слезу каждые 2-4 часа и мази-любриканты в ночное время. На 2-й стадии добавляются роговичные/склеральные контактные линзы и местные глазные капли с антибиотиками. Хирургические методы, как правило, используют для лечение случаев, резистентых к терапии, причем наиболее часто применяют частичную или полную тарзорафию. Для рефрактерных нейротрофических язв роговицы и тяжелых случаев с надвигающейся перфорацией выполняется трансплантация амниотической мембраны и пересадка лоскута конъюнктивы. Небольшие перфорации восстанавливаются с помощью цианакрилатного клея и мягкими бандажными контактными линзами. Необходим частый мониторинг, начиная от каждых 1-2 недель для первой стадии нейротрофической кератопатии до ежедневного для 3-й стадии. В настоящее время изучаются новые методы лечения, например, нейропептиды и факторы роста нервов, направленные на восстановление иннервации и чувствительности роговицы.
Прогноз
Прогноз нейротрофической кератопатии является переменным и зависит от многих факторов. Более длительная продолжительность заболевания вместе с серьезными сопутствующими заболеваниями приводит к более плохим прогнозам.
Профилактика[править]
Прочее[править]
Атопический кератоконъюнктивит
Атопический кератоконъюнктивит — редкое, хроническое аллергическое заболевание роговицы и конъюнктивы, встречающееся во всех возрастных группах, характеризующееся сильным зудом и жжением, инъекциями конъюнктивы, фотофобией и отеком. Серьезные случаи патологии сопровождаются изъязвлением роговицы, что может приводить к слепоте. Атопический кератоконъюнктивит часто ассоциируется с атопическим дерматитом.
Весенний кератоконъюнктивит
Весенний кератоконъюнктивит — хроническое (сезонное) аллергическое воспаление, поражающее конъюнктиву и роговицу глаза. Весенний кератоконъюнктивит наиболее часто встречается у мальчиков и характеризуется покраснением глаз, светобоязнью, зудом и чрезмерным слезотечением. Обычно состояние улучшается в подростковом возрасте.
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Дексаметазон
- Диклофенак
- Кромоглициевая кислота
- Норфлоксацин
- Пиклоксидин
- Тетрациклин
- Тобрамицин
- Хлорамфеникол
- Ценегермин
- Ципрофлоксацин
Источник
