Кератодермия код по мкб

Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Кератодермия.
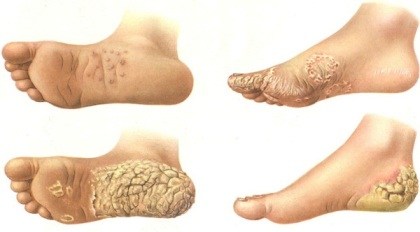
Кератодермия подошв
Описание
Кератодермии — группа дерматозов, характеризующихся нарушением процессов ороговения, — избыточным рогообразованием преимущественно ладоней и подошв.
Причины
Причины и патогенез заболевания окончательно не выяснены. Исследованиями установлено, что кератодермии обусловлены мутациями в генах кодирующих кератин 6, 9, 16. В патогенезе большое значение имеют недостаточность витамина А гормональные дисфункции, в первую очередь половых желез, бактериальные и вирусные инфекции. Они являются одним из симптомов наследственных болезней и опухолей внутренних органов (перапсориатические кератодермии).
Симптомы
Различают диффузную (кератодермия Унны-Тоста, кератодермия Меледа, кератодермия Папийона-Лефевра, мутилируюшая кератодермия и синдромы, включающие диффузную кератодермию как один из основных симптомов) и очаговую (диссеминированная пятнистая кератодермия Фишера-Бушке, акрокератоэластоидоз Кости, ограниченная кератодермия Брюаауэра-Францешести, линейная кератодермия Фукса и ) кератодермии.
Кератодермия Уины-Тоста (синонимы: врожденный ихтиоз ладоней и подошв, синдром Уины-Тоста) передается аутосомно-доминантно. Отмечается диффузное избыточное ороговение кожи ладоней и подошв (иногда только подошв), которое развивается в первые два года жизни. Кожно-патологический процесс начинается с легкого утолщения кожи ладоней и подошв в виде полоской эритемы ливидного цвета на границе со здоровой кожей. Со временем па их поверхности появляются гладкие, желтоватого цвета роговые наслоения. Поражение редко переходит па тыльную поверхность запястий или пальцев. У некоторых больных могут образоваться поверхностные или глубокие трещины и отмечается локальный гипергидроз. У наблюдаемого автором больного дядя со стороны матери, брат и сын страдали кератодермией Уины-Тоста.
Описаны случаи поражения ногтей (утолщение), зубов, волос при кератодермии Уины-Тоста в сочетании с различными аномалиями скелета и щ патологией внутренних органов, нервной и эндокринной систем.
Гистопатология. При гистологическом исследовании обнаруживают выраженный гиперкератоз, гранулез, акантоз, небольшие воспалительные инфильтраты в верхнем слое дермы.
Дифференциальный диагноз. Заболевание надо дифференцировать от кератодермии других типов.
Кератодермия Меледа (синонимы: болезнь Меледа, врожденная прогрессирующая акрокератома, ладонно-подошвенный трансградиентный кератоз Сименса, наследственный ладонно-подошвенный проградиентный кератоз Когоя) передается по наследству аутосомно-рецессивио. При этой форме кератодермии появляются толстые роговые наслоения желто-коричневого цвета с глубокими трещинами. По краям очага поражения видна фиолетово-лиловая кайма шириной в несколько миллиметров. Характерен переход процесса на тыльную поверхность кистей и стоп, предплечий и голеней. У большинства больных наблюдается локальный гипергидроз. В связи с этим поверхность ладоней и подошв становится слегка влажной и покрывается черными точками (выводные протоки потовых желез).
Заболевание может развиться к 15-20 годам. Ногти утолщаются, деформируются.
Гистопатология. При гистологическом исследовании выявляют гиперкератоз, иногда — акантоз, в сосочковом слое дермы — хронический воспалительный инфильтрат.
Дифференциальный диагноз. Кератодермию Мелела необходимо отличить от кератодермии Унны-Тоста.
Кератодермия Папийона-Лефевра (синоним: ладонно-подошвенный гиперкератоз с периодонтитом) наследуется аутосомно-рецессивно.
Заболевание проявляется на 2-3 году жизни. Клиническая картина заболевания сходна с болезнью Мелела. Кроме того, характерны изменения зубов (аномалии прорезывания молочных и постоянных зубов с развитием кариеса, гингивита, быстро прогрессирующего парадонтоза с преждевременным выпадением зубов).
Гистопатология. При гистологическом исследовании выявляют утолщение всех слоев эпидермиса, особенно рогового, в дерме — незначительные клеточные скопления лимфоцитов и гистиоцитов.
Дифференциальный диагноз. Заболевание следует отличить от других кератодермий. При этом важным отличительным моментом является характерная патология зубов, не встречающаяся при других формах наследственных диффузных кератодермий.
Мутилирующая кератодермия (синонимы: синдром Фонвинкеля, наследственная мутилирующая кератома) — разновидность диффузной кератодермий, наследуемая аутосомно-доминантно. Развивается на 2-м году жизни, характеризуется диффузными роговыми наслоениями на коже ладоней и подошв с гипергидрозом. Со временем формируются шнуровидные борозды на пальцах, что приводит к контрактурам и спонтанной ампутации пальцев. На тыльной поверхности кистей, а также в области локтевых и коленных суставов выражен фолликулярный кератоз. Ногтевые пластины изменены (часто по типу часовых стекол). Описаны случаи гипогонадизма, рубинового облысения, потери слуха, пахионихии.
Гистопатология. При гистологическом исследовании выявляют мощный гиперкератоз, гранулез, акантоз, в дерме — небольшие воспалительные инфильтраты, состоящие из лимфоцитов и гистиоцитов.
Дифференциальный диагноз. При дифференциации мутилирующей кератодермии от других форм диффузных кератодермии следует учитывать прежде всего эффект мутиляции, нехарактерный для других форм. Проводя дифференциальную диагностику всех форм диффузной кератодермии, необходимо помнить, что она может быть одним из основных симптомов ряда наследственных синдромов.
Лечение
В общей терапии кератодермии показан неотигазон. Доза препарата зависит от тяжести процесса и составляет 0,3-1 мг/кг веса больного. При отсутствии неотигазона рекомендуют витамин А в дозе от 100 до 300 000 мг в сутки длительное время. Наружная терапия заключается в использовании мазей с ароматическими ретиноидами, кератолитических и стероидных средств.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Кератодермии — группа дерматозов, характеризующихся нарушением процессов ороговения, — избыточным рогообразованием преимущественно ладоней и подошв.
Причины и патогенез заболевания окончательно не выяснены. Исследованиями установлено, что кератодермии обусловлены мутациями в генах кодирующих кератин 6, 9, 16. В патогенезе большое значение имеют недостаточность витамина А гормональные дисфункции, в первую очередь половых желез, бактериальные и вирусные инфекции. Они являются одним из симптомов наследственных болезней и опухолей внутренних органов (парапсориатические кератодермии).
Симптомы. Различают диффузную (кератодермия Унны-Тоста, кератодермия Меледа, кератодермия Папийона-Лефевра, мутилируюшая кератодермия и синдромы, включающие диффузную кератодермию как один из основных симптомов) и очаговую (диссеминированная пятнистая кератодермия Фишера-Бушке, акрокератоэластоидоз Кости, ограниченная кератодермия Брюаауэра-Францешести, линейная кератодермия Фукса и др.) кератодермии.
Кератодермия Уины-Тоста (синонимы: врожденный ихтиоз ладоней и подошв, синдром Уины-Тоста) передается аутосомно-доминантно. Отмечается диффузное избыточное ороговение кожи ладоней и подошв (иногда только подошв), которое развивается в первые два года жизни. Кожно-патологический процесс начинается с легкого утолщения кожи ладоней и подошв в виде полоской эритемы ливидного цвета на границе со здоровой кожей. Со временем на их поверхности появляются гладкие, желтоватого цвета роговые наслоения. Поражение редко переходит на тыльную поверхность запястий или пальцев. У некоторых больных могут образоваться поверхностные или глубокие трещины и отмечается локальный гипергидроз. У наблюдаемого автором больного дядя со стороны матери, брат и сын страдали кератодермией Уины-Тоста.
Описаны случаи поражения ногтей (утолщение), зубов, волос при кератодермии Уины-Тоста в сочетании с различными аномалиями скелета и патологией внутренних органов, нервной и эндокринной систем.
Гистопатология. При гистологическом исследовании обнаруживают выраженный гиперкератоз, гранулез, акантоз, небольшие воспалительные инфильтраты в верхнем слое дермы. Дифференциальный диагноз. Заболевание надо дифференцировать от кератодермии других типов.
Кератодермия Меледа (синонимы: болезнь Меледа, врожденная прогрессирующая акрокератома, ладонно-подошвенный трансградиентный кератоз Сименса, наследственный ладонно-подошвенный проградиентный кератоз Когоя) передается по наследству аутосомно-рецессивио. При этой форме кератодермии появляются толстые роговые наслоения желто-коричневого цвета с глубокими трещинами. По краям очага поражения видна фиолетово-лиловая кайма шириной в несколько миллиметров. Характерен переход процесса на тыльную поверхность кистей и стоп, предплечий и голеней. У большинства больных наблюдается локальный гипергидроз. В связи с этим поверхность ладоней и подошв становится слегка влажной и покрывается черными точками (выводные протоки потовых желез).
Заболевание может развиться к 15-20 годам. Ногти утолщаются, деформируются.
Гистопатология. При гистологическом исследовании выявляют гиперкератоз, иногда — акантоз, в сосочковом слое дермы — хронический воспалительный инфильтрат.
Дифференциальный диагноз. Кератодермию Мелела необходимо отличить от кератодермии Унны-Тоста.
Кератодермия Папийона-Лефевра (синоним: ладонно-подошвенный гиперкератоз с периодонтитом) наследуется аутосомно-рецессивно.
Заболевание проявляется на 2-3 году жизни. Клиническая картина заболевания сходна с болезнью Мелела. Кроме того, характерны изменения зубов (аномалии прорезывания молочных и постоянных зубов с развитием кариеса, гингивита, быстро прогрессирующего парадонтоза с преждевременным выпадением зубов).
Гистопатология. При гистологическом исследовании выявляют утолщение всех слоев эпидермиса, особенно рогового, в дерме — незначительные клеточные скопления лимфоцитов и гистиоцитов.
Дифференциальный диагноз. Заболевание следует отличить от других кератодермий. При этом важным отличительным моментом является характерная патология зубов, не встречающаяся при других формах наследственных диффузных кератодермий.
Мутилирующая кератодермия (синонимы: синдром Фонвинкеля, наследственная мутилирующая кератома) — разновидность диффузной кератодермий, наследуемая аутосомно-доминантно. Развивается на 2-м году жизни, характеризуется диффузными роговыми наслоениями на коже ладоней и подошв с гипергидрозом. Со временем формируются шнуровидные борозды на пальцах, что приводит к контрактурам и спонтанной ампутации пальцев. На тыльной поверхности кистей, а также в области локтевых и коленных суставов выражен фолликулярный кератоз. Ногтевые пластины изменены (часто по типу часовых стекол). Описаны случаи гипогонадизма, рубинового облысения, потери слуха, пахионихии.
Гистопатология. При гистологическом исследовании выявляют мощный гиперкератоз, гранулез, акантоз, в дерме — небольшие воспалительные инфильтраты, состоящие из лимфоцитов и гистиоцитов.
Дифференциальный диагноз. При дифференциации мутилирующей кератодермии от других форм диффузных кератодермии следует учитывать прежде всего эффект мутиляции, нехарактерный для других форм. Проводя дифференциальную диагностику всех форм диффузной кератодермии, необходимо помнить, что она может быть одним из основных симптомов ряда наследственных синдромов.
Лечение. В общей терапии кератодермии показан неотигазон. Доза препарата зависит от тяжести процесса и составляет 0,3-1 мг/кг веса больного. При отсутствии неотигазона рекомендуют витамин А в дозе от 100 до 300 000 мг в сутки длительное время. Наружная терапия заключается в использовании мазей с ароматическими ретиноидами, кератолитических и стероидных средств.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Источник
Рубрика МКБ-10: L86*
МКБ-10 / L00-L99 КЛАСС XII Болезни кожи и подкожной клетчатки / L80-L99 Другие болезни кожи и подкожной клетчатки
Кератоз лентикулярный стойкий Флегеля
(синоним: болезнь Флегеля)
(Flegel, 1958)
Редкая форма фолликулярного кератоза. Предполагается, что в основе заболевания лежит наследственно обусловленная (по аутосомно-доминантному типу) патология ороговения, выражающаяся в нарушении синтеза кератина 55К, содержание которого при болезни Флегеля в коже значительно понижено. Чаще встречается у женщин.
Клинические проявления. Первичные элементы — мелкие фолликулярные узелки размером 1-3 мм в диаметре, красновато-коричневого цвета, плотной консистенции, на поверхности которых расположены роговые чешуйки. Высыпания локализуются на коже лица, ушных раковин, бровей, волосистой части головы, груди, шеи, в межлопаточной области. Единичные узелки могут сливаться в небольшие бляшки. Волосистая часть головы покрыта обильными крупнопластинчатыми чешуйками желтовато-серого цвета. Волосы на бровях окутаны отторгшимися чешуйками, пропитанными кожным салом. При удалении роговых масс обнаруживается углубление со слегка влажной поверхностью и точечным кровотечением в центре. Папулы обычно диффузно рассеяны, не имеют склонности к слиянию и не сопровождаются субъективными ощущениями, за редким исключением, когда отмечается умеренный зуд. Заболевание протекает неопределенно долго, без тенденции к обратному развитию. Возможны обострения после инсоляции.
Патогистология
Паракератоз, истончение или отсутствие зернистого слоя, атрофия эпидермиса. В дерме — полосовидные инфильтраты из лимфо- и гистиоцитов, сосудистые изменения в виде пролиферации эндотелия и утолщения стенок мелких сосудов. Экстрафолликулярные роговые пробки, окруженные чашеобразным инвагинатом гиперплазированного эпидермиса.
Дифференциальная диагностика
При болезни Кирле роговые папулы более крупные, залегают глубже, чаще образуют бляшки. Нет нарушения синтеза кератина 55К.
Для акрокератоза Гопфа и верруциформной дисплазии Левандовского-Лутца не характерны диссеминированные высыпания на туловище и волосистой коже головы.
Лечение
Ретиноиды по 0,5 мг/кг в сутки, длительно. Наружно — кератолитические и кортикостероидные средства. Хорошие результаты получены при местном применении антиметаболитов — аналогов пиримидина, в частности 5-флюороурацилового крема 5% концентрации.
Штукатурный кератоз
(синоним: stucco keratosis)
(Unna, 1898; Kocsard et al., 1958)
Клинические проявления
Кератотические папулы серебристо-белого цвета, напоминающие застывшие капли, локализуются преимущественно на тыле стоп и нижней части голеней — на участках кожи, подвергавшихся действию солнечного света. Очень редко — на тыле кистей. Размер элементов не превышает 3-5 мм, субъективные ощущения отсутствуют.
Патогистология
Элемент лежит выше уровня нормальной кожи и по своему строению сходен с себорейным кератозом. В препарате присутствуют гиперкератоз, акантоз и папилломатоз.
Дифференциальная диагностика
Себорейный кератоз обычно локализуется на коже лица и туловища, элементы крупнее, более пигментированные, нередко с бородавчатой поверхностью.
Актинический кератоз представлен плоскими элементами цвета кожи, шероховатыми при пальпации.
Лечение
Электрокоагуляция, криодеструкция, лазерная коагуляция.
Акрокератоз бородавчатый Гопфа
(Hopf, 1931)
Дерматоз с аутосомно-доминантным типом наследования. Возможны спорадические случаи.
Клинические проявления
Первые признаки заболевания проявляются в раннем детстве, но иногда значительно позже, у взрослых. На коже тыла кистей (чаще) и стоп локализуются плотные бородавчатые папулы цвета окружающей кожи диаметром 0,5-0,7 см. Более мелкие папулы, не превышающие 1-2 мм, имеют гладкую поверхность. Реже элементы располагаются на других участках кожного покрова, в том числе на ладонях и подошвах, в области коленных и локтевых суставов. Папулы изолированные или сгруппированные в округлые очаги диаметром не более 3 см.
Патогистология
Акантоз с утолщением эпидермальных выростов, гиперкератоз, гранулез. В отличие от обыкновенных и плоских бородавок паракератоз и вакуолизация клеток отсутствуют.
Дифференциальную диагностику проводят с плоскими бородавками (торпидное и многолетнее течение заболевания, несмотря на попытки его лечения).
Верруциформная эпидермоплазия Левандовского-Лутца наследуется по аутосомно-рецессивному типу. В развитии заболевания большая роль помимо генетических факторов принадлежит вирусам папилломы человека типов 3, 5, 8, 9, 10, 14 и 20. Проявляется плоскими бородавками розово-коричневого цвета диаметром 3-5 мм, склонными к слиянию и образованию бляшек, занимающими значительные поверхности кожи кистей, предплечий и голеней. Трансформация в плоскоклеточный рак наблюдается в 20-30% случаев. Гладкие плоские папулы с блестящей поверхностью могут симулировать красный плоский лишай, покрытые чешуйками — псориаз.
Лечение
Назначают противовирусные препараты, витамин А, аевит, иммуномодуляторы, ретиноиды, кератолитические мази. Эффективны криотерапия и лазерное испарение, однако процесс рецидивирует.
Акрокератоз псориазиформный Базекса
(Basex et al., 1965)
Паранеопластический дерматоз. Предшествует (или сопутствует) раку верхних дыхательных путей, верхних отделов желудочно-кишечного тракта, языка, предстательной железы с метастазами в лимфатические узлы шеи и средостения.
Клинические проявления
На концевых фалангах пальцев стоп и кистей на фоне гиперемированной кожи локализуются желтоватые гиперкератотические чешуйки, плотно прикрепленные к коже. Отмечается также подногтевой гиперкератоз. На тыльной поверхности концевых фаланг кистей, над межфаланговыми суставами, расположены мелкие веррукозные подушечки, не превышающие в диаметре 1 см. На коже носа и ушных раковин отмечается застойная эритема с шелушением. Подчелюстные и шейные лимфатические узлы не увеличены.
Патогистология. Изменения неспецифичные, поэтому диагноз базируется на характерной клинической картине. Пациентов с такими признаками следует незамедлительно направить к онкологу для углубленного обследования. Паранеоплазия нередко опережает клинические признаки рака, который обнаруживают спустя много месяцев.
Дифференциальная диагностика
Гиперкератоз ладоней и стоп требует проведения дифференциальной диагностики с псориазом, роговой экземой и климактерической кератодермией — синдромом Хакстхаузена.
Тилотическая (роговая) экзема отличается наличием единичных везикулезных элементов среди очагов гиперкератоза, ладонно-подошвенный псориаз — бляшками с четкими границами, характерной триадой симптомов и своеобразным поражением ногтей.
Климактерическая кератодермия Хакстхаузена наблюдается у женщин в климактерический период на фоне эстрогенной недостаточности. Роговые наслоения локализуются на коже ладоней и подошв, особенно по краю пяток, а не на пальцах.
Лечение заключается в выявлении и удалении злокачественного новообразования, после чего кожные проявления обычно регрессируют.
Климактерическая кератодермия Хакстхаузена
(Haxthausen, 1934)
В возникновении этого вида кератодермии наряду со снижением уровня эстрогенов в период менопаузы или при патологии яичников патогенетическую роль играют и другие гормоны — щитовидной и поджелудочной железы, гипофиза. Значительно реже климактерическую кератодермию диагностируют у мужчин после 50 лет, на фоне снижения уровня тестостерона в крови.
Клинические проявления
Кератоз без четких границ, занимающий среднюю часть ладоней. Характерен также гиперкератоз по краю стоп и на пятках. Вначале появляются мелкие розовые папулы, которые потом сливаются в бляшки, покрытые трещинами и сухими корочками. Отличительной чертой климактерической кератодермии является сильный зуд, особенно в ночное время.
Патогистология
Выраженный гиперкератоз и небольшой паракератоз. Акантоза и микроабсцессов нет. В дерме инфильтрат из лимфоидных клеток, расширение капилляров, дегенерация эластичных и коллагеновых волокон.
Дифференциальную диагностику проводят с различными кератодермиями, возникающими в зрелом возрасте.
Ладонно-подошвенный псориаз представлен эритемосквамозными бляшками, занимающими всю или почти всю поверхность ладоней и подошв, с четкими границами неправильной формы и плотными желтоватыми чешуйками, после насильственного удаления которых становится видна гиперемированная кожа. Гиперкератоз может быть более выражен на подошвах, чем на ладонях. В пользу псориаза свидетельствуют симметричность бляшек, их четкая граница, поражение ногтей, множественные трещины на пятках. Реже наблюдаются ограниченные поражения в виде округлых некрупных бляшек, покрытых беловатыми чешуйками.
Тилотическая (роговая) экзема обычно начинается на одной ладони (чаще на правой), но затем высыпания становятся симметричными. Очаги гиперкератоза не имеют четких границ. Выраженный кератоз отмечается только в центральной части очага, а не по всей его поверхности. Кроме того, в анамнезе у пациентов с роговой экземой имеются указания на периоды появления везикул, а также на ремиссии при изменении условий жизни (отпуск, смена работы).
Красный волосяной лишай Девержи отличается существенными клиническими особенностями. Кератодермия диффузная, сплошная, покрывающая всю поверхность ладоней и подошв, чаще гладкая, чем с трещинами,
специфического желтовато-оранжевого цвета. Шелушение либо совсем отсутствует, либо представлено мелкими беловатыми чешуйками. Одновременно присутствуют другие признаки дерматоза: конические роговые папулы на фалангах пальцев, псориазиформные бляшки на локтях и коленях, высыпания на других участках тела.
Псориазиформный сифилид ладоней и подошв чаще встречается на 2-3-м году заболевания, но может возникнуть и позже. Среди его клинических разновидностей наибольшим сходством с климактерической кератодермией обладает широкий тип syphilis papulosa en nappe, который представлен бляшками округлых или неправильных очертаний, диаметром до 5-6 см, четко отграниченными от здоровой кожи. Толстый роговой слой покрыт трещинами.
Синдром Хоуэлла-Ивенса, также проявляющийся ладонно-подошвенной кератодермией, возникает много раньше, в возрасте 5-15 лет, а к 50 годам у 70% пациентов диагностируют рак пищевода. Дифференциальная диагностика многочисленных кератодермий с аутосомно-доминантным или аутосомно-рецессивным типом наследования не представляет затруднений.
Лечение
Заместительная терапия эстрогенами, назначавшаяся ранее, в настоящее время не рекомендуется из-за возможных осложнений тромбоза глубоких вен, тромбоэмболии, инсульта. Единичные сообщения об использовании фитоэстрогенов в лечении климактерической кератодермии имеют самый низкий (IV) уровень доказательной медицины. Информация об исследованиях эффективности фитоэстрогенов по классической схеме доказательности (двойные слепые рандомизированные плацебоконтролируемые) в доступной нам литературе отсутствует. Применяют синтетические ретиноиды в дозе 0,5 мг/кг в сутки в течение нескольких недель, витамины А и Е (аевит), седативные средства и антигистаминные препараты при зуде. Благоприятный эффект отмечается при аппликации кератолитических средств (5% салициловой кислоты или 10-20% мочевой кислоты), особенно после теплых содово-мыльных ванн для стоп и кистей. Показаны лечебные грязи и парафинотерапия.
Источники (ссылки):[править]
Дифференциальная диагностика и лечение кожных болезней [Электронный ресурс] / Н. Н. Потекаев, В. Г. Акимов. — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970435557.html
Источник
