Келоидные рубцы код мкб
Связанные заболевания и их лечение
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
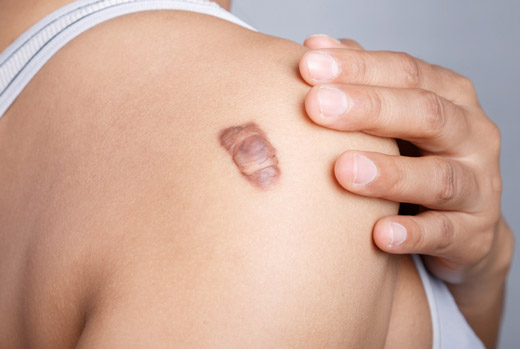
Келоидные рубцы.
Описание
Келоид (келоидный рубец) — (от греч. Kele — опухоль и éidos — вид), опухолевидное разрастание грубой волокнистой соединительной ткани кожи.
Симптомы
Различают келоид истинный (спонтанный), возникающий на видимо неизмененной коже, и ложный келоид, развивающийся на месте рубца после травмы (механической, термической, химической и ) или гнойного заболевания (например, фурункула). Его рост обычно начинается через 1-3 мес после эпителизации раны Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Истинный келоид — несколько возвышающееся (5—8 мм) над поверхностью кожи белесоватого или розоватого цвета образование, плотной консистенции, с гладкой блестящей поверхностью. При гистологическом исследовании обнаруживают удлинённые извитые пучки эозинофильно окрашенного гиалинизированного коллагена, истончение сосочков дермы и снижение эластичности волокон. Морфологическую основу келоида составляет избыточно растущая незрелая соединительная ткань с большим количеством атипичных гигантских фибробластов, длительное время находящихся в функционально активном состоянии. В келоидах мало капилляров, тучных и плазматических клеток. Рост происходит в течение нескольких недель, иногда месяцев, после чего размеры келоид не изменяются до конца жизни больного. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Причины
Причины возникновения келоидов неясны. У отдельных лиц существует предрасположение к развитию келоидов.
Факторы риска:
• Выраженная пигментация кожи.
• Определённая локализация инициальных повреждений (область дельтовидной мышцы, грудная клетка, мочка уха).
• Беременность.
• Пубертатный период.
Лечение
Согласно «Международным рекомендациям по ведению пациентов с патологическими рубцами»существует только два метода лечения рубцов, эффективность которых подтверждена в контролируемых рандомизированных исследованиях:
• использование силиконового геля/покрытия.
• инъекции кортикостероидов в область рубца.
Другие методы лечения:
• Хирургическое иссечение.
• Лучевая терапия.
• Компрессия (давление).
• Мазевая терапия.
• Лазерная обработка.
• Криотерапия.
Пример лечения при помощи инъекции кортикостероидов:
Препарат выбора — триамцинолона ацетонид в виде суспензии, содержащей 10 мг/мл, — инъекции в область рубца. Эффективность метода выше при свежих келоидных рубцах. Лечение повторяют через каждые 4 нед до сравнивания рубцов с поверхностью кожи. При отсутствии эффекта можно применить суспензию триамцинолона, содержащую 40 мг/мл. При хирургическом иссечении келоидов можно применить смесь р-ра триамцинолона (5-10 мг/мл) с местноанестезирующими средствами. Для профилактики рецидивов после операции — инъекции глюкокортикоида в область иссечения рубца через 2-4 нед и затем 1 р/мес в течение 6 мес. Под действием триамцинолона келоиды уменьшаются за 6-12 мес, оставляя плоские светлые рубчики.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: L91.0
МКБ-10 / L00-L99 КЛАСС XII Болезни кожи и подкожной клетчатки / L80-L99 Другие болезни кожи и подкожной клетчатки / L91 Гипертрофические изменения кожи
Определение и общие сведения[править]
Келоид
Келоид — своеобразное плотное разрастание соединительной ткани, приобретающее вид опухолевого образования. Келоид можно рассматривать как форму дерматофибромы. Наблюдают преимущественно у женщин.
Этиология и патогенез[править]
Этиология и патогенез не ясны.
Различают истинный (спонтанный) келоид, развивающийся самопроизвольно, и ложный (рубцовый) келоид, возникающий на месте травмы или ожога. Истинный келоид часто возникает в местах незамеченных травм, разрешившихся пиококковых высыпаний и акне. У некоторых больных обнаруживают обменные и эндокринные нарушения, в частности снижение глюкокортикоидной активности коркового вещества надпочечников. Определённое значение в образовании келоида придают хроническим инфекциям (туберкулёз) и системным поражениям соединительной ткани. Важную роль играют повреждения кожи, особенно ожоги.
Mopфологическая картина истинных и ложных келоидов аналогична. В свежих келоидах — молодая соединительная ткань с большим количеством юных фибробластов, богатых протоплазмой, тучных клеток; окраска метахроматична вследствие обилия мукозной субстанции, повышено содержание гиалуроновой кислоты. Позднее количество клеток уменьшается, однако появляются плазматические клетки. В расположении их появляется значительная беспорядочность, клеточные тяжи как бы переплетаются между собой, появляются гиалиновые массы. Особенностью келоида является крайняя бедность сосудами и эластическими волокнами и наличие нервных окончаний.
Келоид следует отличать от гипертрофического рубца.
Гипертрофический рубец никогда не распространяется за пределы границ первичной раны, тогда как келоид прорастает в окружающие ткани и имеет характерные контуры. Келоид приподнят над кожей наподобие водяной капли, а гипертрофический рубец сливается с окружающими тканями. Различие между келоидом и гипертрофическим рубцом хорошо видно на поперечном разрезе. Келоид резко поднимается над здоровой кожей, образуя выпуклость, его поверхность, как правило, гладкая, в то время как поверхность гипертрофического рубца неровная, выступы чередуются на ней с атрофическими погружениями и впадинами. Келоид по сравнению с гипертрофическим рубцом не обладает тенденцией к спонтанному обратному развитию. Гипертрофический рубец со временем обычно рассасывается или уплощается, хотя иногда на это уходят месяцы и годы. Келоидный рубец быстро разрастается за пределы травмированного участка и далее остаётся без изменений.
Клинические проявления[править]
Истинный келоид в большинстве случаев — изолированное, одиночное опухолевидное образование розового цвета, плотной консистенции, возвышающееся до 0,5 см над уровнем кожи. Оно расположено чаще на груди, и от него отходят во все стороны отростки, похожие на клешни рака, на его поверхности нередко имеются и телеангиэктазии.
Келоид имеет обычно вначале небольшие размеры, затем, быстро разрастаясь, за относительно короткий срок увеличивается до определённых размеров и в таком виде остаётся без изменений долгие годы. Общее состояние больного не страдает. Келоид обычно безболезнен, лишь изредка он может быть причиной невралгических болей.
Ложный келоид может возникнуть на любом повреждённом участке кожи, в месте бывших рубцов, угрей, фурункулов, ожогов. Вначале образуется обычный рубец, который начинает разрастаться, постепенно возвышаясь над уровнем кожи на 0,5-1 см и превращаясь в ложный келоид, соответствующий форме предшествующего дефекта (линейная, продолговатая или округлая). Очень редко ложные келоиды захватывают неповреждённую кожу. Ложные келоиды имеют вначале красный или синюшный, затем белый цвет или цвет нормальной кожи. Иногда их может быть много, тогда в области суставов они вызывают образование контрактур. Рубцовые келоиды часто сопровождаются мучительным зудом.
Келоидный рубец: Диагностика[править]
Диагноз обычно не представляет затруднений, его ставят на основании клинической картины.
Дифференциальный диагноз[править]
Дифференциальный диагноз проводят с дерматофибромой, дерматофибросаркомой выбухающей, липомой, гипертрофическим рубцом.
Келоидный рубец: Лечение[править]
Во избежание образования рубцового келоида необходимо проводить активное лечение ран и воспалительных процессов на коже, в более ранние сроки производить кожную пластику при ожогах и применять давящие повязки на рубец. Некоторые авторы рекомендуют хирургическое иссечение келоида с последующим введением суспензии гидрокортизона. Медикаментозное лечение гипертрофических и келоидных рубцов одинаково: с интервалом 6 нед непосредственно в рубцовую ткань вводят триамцинолон (10 мг/мл). Альтернативный метод, с помощью которого можно добиться частичного сглаживания рубца, — ежедневная аппликация геля диметикона в течение 4-6 мес. При наличии контрактур от рубцового келоида значительную роль играет оперативное лечение, которое эффективно только после прекращения роста келоида. Оперативному вмешательству должно предшествовать консервативное лечение, что резко снижает опасность рецидивирования келоида.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
«Клиническая хирургия. В 3 т. Том 1 [Электронный ресурс] : национальное руководство / Под ред. В.С. Савельева, А.И. Кириенко. — М. : ГЭОТАР-Медиа, 2008. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970406748.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Гидрокортизон
- Метилпреднизолон
- Преднизолон
Источник
Келоидный рубец (МКБ 10) – это шрамовое образование, которое формируется на участке пораженного кожного покрова. Повреждение необходимо обрабатывать, иначе следы могут остаться на всю жизнь. Келоидный шрам также свидетельствует о скором заживлении разрушенных кожных тканей.

Что такое по МКБ 10
Келоидный рубец по коду мкб 10 классифицируется как физиологическое явление. Это результат восстановления тканей, деформированных искусственным способом. Зачастую шрамы заживают и становятся незаметными, но келоидные отличаются ярко выраженным характером и внешним видом.
Келоид – плотный нарост, который внешне может напоминать опухоль, отличается следующими особенностями:
- Рубец находится за границами поврежденного участка. Разрастается в горизонтальном направлении.
- Келоид – это рубцовый шрам, который характеризуется острыми болями, зудом. Яркий пример – ощущение стягивания кожи.
- Если гипертрофический дефект со временем становится практически невидимым, то коллоидный не меняет цвета, размера. Это происходит из-за того, что внутрь растут кровеносные сосуды.
Причины и симптомы образования
К формированию болезных шрамов приводят даже незначительные дефекты кожного покрова. Среди основных причин выделяются:
- Самостоятельное лечение раны. Если края рассечения соединены неправильно, кожа деформируется и болезни не избежать. Эту ошибку может допустить и врач.
- Келоид появляется как последствие инфекционного заражения. Дезинфекция и применение соответствующих средств – обязательное условие безопасного лечения раны.
- Как подтверждает код по мкб 10, келоидный рубец образуется после слишком сильного натяжения кожи во время наложения швов. Это портит внешний вид изначально и в дальнейшем становится фактором разрушающего воздействия.
- Медицинские обследования определяют келоиды как результат гормонального дисбаланса. В том числе среди причин выделяется иммунодефицит.
Международная классификация заболевания берет в расчет наследственную предрасположенность. Обилие шрамов у родственников может говорить о высокой вероятности формирования келоидного рубца.
Возможные осложнения
Международный классификатор не фиксирует келоиды как опасные заболевания, составляющие угрозу и приводящие к тяжким осложнениям. Это не станет причиной будущей опухоли, злокачественного образования, которое составляет риск для жизни.
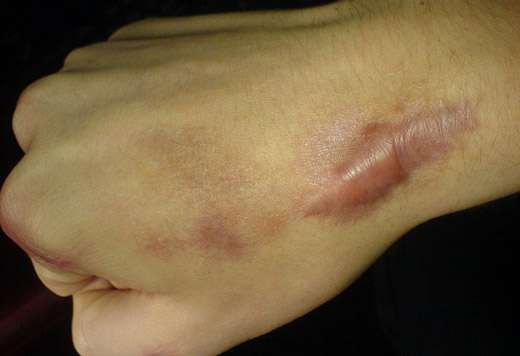
Удаление и изменение рубцов инициируется по двум причинам:
- Эстетическая. Выглядит некрасиво на открытом участке кожи. Шрам не маскируется под загар и при прорастании кровеносных сосудов выделяется на теле.
- Практическая. Рубцы, расположенные на сгибе суставов, сковывают движения. При ношении плотной обтягивающей одежды наступает дискомфорт и зуд от растирания.
Профилактика появления
Предупредить появление келоида можно следующими способами:
- Бандажи. Специальные повязки, создающие сильное давление, локализуют очаг распространения. Однако не каждая рана допускает применение таких решений.
- Сбалансированное лечение. Своевременно обращение к врачу поможет дезинфицировать рану и разработать индивидуальную программу для восстановления. Применение уксуса и других агрессивных средств ведет к побочным эффектам.
- Осторожность. Выдавливать гнойник или массировать рубец из-за зуда нельзя. Это говорит о воспалительном процессе, поэтому стоит обратиться к специалисту.
- Холодный покой. Бани, сауны и высокие температуры противопоказаны пациентам с келоидами.
В большинстве деформация шрамов – это следствие инфицирования раны. При получении ссадины или механического повреждения кожи главное – вовремя обратиться к врачу, не нагружать деформированные ткани и не заниматься самолечением.
Статья проверена редакцией
Не нашли подходящий совет?
Задайте вопрос эксперту
или смотрите все вопросы…
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Келоид (Алибера келоид) — рубец, внедряющийся в окружающие нормальные ткани, до этого не вовлечённые в раневой процесс; нередко образуется на функционально малоактивных участках. Вызван нарушением соотношения между I и III типами коллагена кожи (в норме у взрослых равно 3,5–6:1, а при развитии келоида — 19:1). Причины неизвестны. Его рост обычно начинается через 1–3 мес после эпителизации раны. Рубец продолжает увеличиваться даже через 6 мес и обычно не уменьшается и не размягчается. Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Код по международной классификации болезней МКБ-10:
- L73.0 Угри келоидные
- L91.0 Келоидный рубец
Причины
Факторы риска • Выраженная пигментация кожи • Определённая локализация инициальных повреждений (область дельтовидной мышцы, грудная клетка, мочка уха) • Беременность • Пубертатный период.
Патоморфология. При гистологическом исследовании обнаруживают удлинённые извитые пучки эозинофильно окрашенного гиалинизированного коллагена, истончение сосочков дермы и снижение эластичности волокон. Морфологическую основу келоида составляет избыточно растущая незрелая соединительная ткань с большим количеством атипичных гигантских фибробластов, длительное время находящихся в функционально активном состоянии. В келоидах мало капилляров, тучных и плазматических клеток.
Симптомы (признаки)
Клиническая картина • Боль • Болезненность • Гиперестезия • Зуд • Твёрдые гладкие приподнимающиеся над поверхностью кожи рубцы с чёткими границами • В начале заболевания может быть бледность или лёгкая эритема кожи • Рубец занимает большую площадь, чем первоначальное повреждение • Даже спустя годы келоиды продолжают расти и могут образовывать когтеобразные выросты.
Диагностика
Дифференциальная диагностика • Гипертрофические рубцы • Дерматофиброма • Инфильтрирующий базальноклеточный рак (подтверждают при биопсии).
Лечение
ЛЕЧЕНИЕ
Тактика ведения • Наиболее эффективны местные инъекции ГК • Давление на повреждённую область предотвращает развитие келоида. Применяют бандажи, создающие над местом повреждения давление до 24 мм рт.ст., в течение 6–12 мес. Бандаж можно снимать не более чем на 30 мин/сут • Лучевая терапия в сочетании со ГК — при неэффективности других методов лечения.
Хирургическое лечение показано только при обширном поражении и неэффективности местного лечения ГК. Отмечают высокую частоту рецидивов, поэтому хирургическое лечение рекомендуют проводить не ранее чем через 2 года после образования келоида с проведением сразу профилактического лечения (как при формирующемся келоиде).
Лекарственная терапия. Препарат выбора — триамцинолон (10 мг/мл) — инъекции в область рубца • Общая доза триамцинолона — 20–30 мг. В один день препарат можно ввести в 3 рубца (по 10 мг на каждый рубец) • Иглу следует вводить в разных направлениях для лучшего распределения препарата • Эффективность метода выше при свежих келоидных рубцах • Лечение повторяют через каждые 4 нед до сравнивания рубцов с поверхностью кожи • При отсутствии эффекта можно применить суспензию триамцинолона, содержащую 40 мг/мл • При хирургическом иссечении келоидов можно применить смесь р — ра триамцинолона (5–10 мг/мл) с местноанестезирующими средствами. Для профилактики рецидивов после операции — инъекции ГК в область иссечения рубца через 2–4 нед и затем 1 р/мес в течение 6 мес.
Течение и прогноз. Под действием триамцинолона келоиды уменьшаются за 6–12 мес, оставляя плоские светлые рубчики.
МКБ-10 • L73.0 Угри келоидные • L91.0 Келоидный рубец.
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Келоид».
Источник
Причины появления
Факторы риска
Выраженная пигментация кожи • Определённая локализация инициальных повреждений (область дельтовидной мышцы, грудная клетка, мочка уха) • Беременность • Пубертатный период.
Патоморфология
При гистологическом исследовании обнаруживают удлинённые извитые пучки эозинофильно окрашенного гиалинизированного коллагена, истончение сосочков дермы и снижение эластичности волокон. Морфологическую основу
келоида
составляет избыточно растущая незрелая соединительная ткань с большим количеством атипичных гигантских фибробластов, длительное время находящихся в функционально активном состоянии. В
келоидах
мало капилляров, тучных и плазматических клеток.
Келоид: Признаки, Симптомы
Клиническая картина
Боль • Болезненность • Гиперестезия • Зуд • Твёрдые гладкие приподнимающиеся над поверхностью кожи рубцы с чёткими границами • В начале заболевания может быть бледность или лёгкая эритема кожи • Рубец занимает большую площадь, чем первоначальное повреждение • Даже спустя годы
келоиды
продолжают расти и могут образовывать когтеобразные выросты.
Симптомы келоидных рубцов
Келоидные и гипертрофические рубцы сопровождаются краснотой (гиперемией), болезненными ощущениями после надавливания на шрам. В этом месте ткани отличаются повышенной чувствительностью. Рубцы начинают чесаться. Келоиды развиваются в две стадии:
- Активная отличается динамичным ростом келоидных тканей. Это сопровождается зудом, онемением пораженных мест и болезненностью тканей. Данная стадия начинается с эпителизации раны и продолжается до года.
- В неактивный период происходит окончательное образование рубца. Он называется стабилизированным, приобретающим обычный цвет кожи. Образовавшийся рубец не доставляет владельцу беспокойства, но на открытых участках тела выглядит неэстетично.
Различается два вида келоидов. Истинные возвышаются над кожей и имеют белесый или розовый цвет. Рубцы плотные, с гладкой блестящей поверхностью с минимальным содержанием капилляров.
Образование келоидов сопровождается следующими симптомами:
- гиперемия (краснота) в области рубца;
- болезненные ощущения при надавливании;
- повышенная чувствительность в области пораженных тканей;
- зуд при расчесывании.
Развитие келоидов проходит две стадии – активную и неактивную.
Во время активной стадии происходит динамичный рост келоидной ткани, что вызывает физический дискомфорт у пациента: зуд, болезненность и/или онемение пораженных тканей. Эта стадия начинается с момента эпителизации раны и может длиться до 12 месяцев.
Неактивная стадия завершается окончательным формированием рубца. Такой келоид называют иначе стабилизированным, так как его цвет напоминает естественный цвет кожи, а сам рубец не доставляет особого беспокойства, за исключением неэстетичного вида, особенно на открытых участках тела.
Келоид: Диагностика
Различают истинный (спонтанный) и ложный келоид.
Дифференциальная диагностика
Гипертрофические рубцы • Дерматофиброма • Инфильтрирующий базальноклеточный рак (подтверждают при биопсии).
Консервативное лечение
Келоидный рубец – как избавиться от него с помощью консервативного лечения? Сначала проводится диагностика, назначается биопсия для исключения злокачественного новообразования.
Лечение начинается с консервативных методик. Они хорошо помогают, если рубцы еще не застаревшие, образовавшиеся не более года назад.
Во время компрессии применяется давление на пораженную область. Рост келоида останавливается за счет сдавливания. Блокируется питание рубцовой ткани, сжимаются ее сосуды. Все это способствует остановке разрастания.
Мазь от келоидных рубцов является только вспомогательным методом. Как самостоятельное направление средства используется редко. Мази назначаются обычно как дополнительные препараты, обладающие антибактериальным, противовоспалительным и восстанавливающим кровообращение действиями.
В качестве косметической коррекции акне-келоида применяются разные методики: дермабразия, пилинги. Все они направлены на изменение внешнего вида рубцов.
Мезотерапия и остальные косметические методы проводятся только для верхнего кожного слоя, во избежание разрастания соединительной ткани. Коррекция показана лишь для старых рубцов.
В других случаях для их удаления чаще всего применяются три основных консервативных метода. Первый способ, как убирается келоидный рубец: лечение с помощью силиконовых пластин.
Они начинают использоваться сразу после первого заживления ран. Силиконовые пластины в основном показаны людям, имеющим склонность к образованию келоидов.
Суть методики основывается на сдавливании капилляров. В результате снижается синтез коллагена и прекращается увлажнение тканей. Специальный пластырь с пластинами используется в сутки от 12-24 часов. Курс терапии – от 3 до 18 месяцев. Компрессия является разновидностью данного метода.
Второй способ: лечение келоидных рубцов с помощью кортикостероидов показано для локального использования. В выпуклость делается инъекция, в состав которой входит суспензия триамцинолона ацетонида. В сутки разрешается впрыскивать от 20 до 20 миллиграмм препарата, на каждый шрам расходуется по 10 мг.
Цель инъекций – снижение выработки коллагена. При этом уменьшается деление фибропластов, которые его производят, и увеличивается количество коллагеназы.
Лечение наиболее эффективно для не застарелых рубцов. В этом случае для терапии достаточно малых доз.
Через месяц курс лечения повторяется, пока шрамы не сравняются с поверхностью кожи.
Третий основной метод, как избавиться от келоидных рубцов, называется криодеструкцией. Это разрушающее воздействие на рубцовые ткани жидким азотом. В результате на обработанном месте появляется корочка.
Под ней образуются здоровые ткани. После окончания процесса корочка отпадает самостоятельно, оставляя почти незаметный след. Метод криодеструкции эффективен только для новых келоидных и гипертрофированных шрамов.
Агрессивное удаление келоидных рубцов производится двумя способами – хирургическим путем или с помощью лазера. В первом случае во время операции иссекаются не только разросшиеся ткани, но и пораженный участок кожи.
Хирургический метод имеет свои недостатки – есть большая вероятность образования новых келоидных рубцов.
Этот риск несколько снижается за счет удаления пораженного участка кожи. Тем не менее рецидивы наблюдаются в 74-90 процентах случаев. Хирургическая операция показана только в случае, когда консервативное лечение оказалось неэффективным.
С помощью лазерной терапии удаляются или прижигаются келоидные рубцы, которые минимально задели окружающие ткани. Коррекция применяется в комплексном лечении и совмещается с кортикостероидным и локальным методами. У лазерной терапии рецидивы встречаются намного реже – в 35-43 процентах.
Устранение рубцов на аппарате Fullskin
Лечение келоида на ухе происходит по определенной схеме. Сначала назначается дипроспан или кенолог-40.
Делаются инъекции в рубцовую ткань. Через месяц после начала лечения проводится лазеротерапия при помощи Букка-лучей.
Больной носит специальную сдавливающую клипсу на ухе (не менее 12 часов ежедневно).
В конце терапии для закрепления эффекта назначается фоно- и электрофорез с коллагеназой или лидазой. Одновременно прописываются мази и гели (Лиотон, Гидрокотизон и т.д.).
Если после этого разрастание рубцовой ткани не прекращается, то к лечению добавляется близфокусная рентгенотерапия. В тяжелых и сложных случаях делается метотрексат.
Келоидный рубец после кесарева может лечиться многими способами. В некоторых случаях избавиться от келоидных рубцов помогает глубокий химический пилинг.
Сначала шрам подвергается обработке фруктовыми кислотами. После этого применяются химические вещества.
Этот способ является малоэффективным, но и самым бюджетным.
Для терапии келоидного рубеца после удаления родинки или кесарева сечения назначаются пластины и гели, содержащие силикон. Есть много противорубцовых средств с основой из коллагеназы.
Применяются препараты из гиалуронидазы. Помогают устранять келоидные рубцы средства на гормональной основе, с витаминами и маслами.
Для удаления зрелых шрамов назначается физиотерапия: фоно- электрофорез. Это эффективные и безболезненные процедуры. В крайнем случае делается пластическая операция или лазерная шлифовка. Более щадящий метод – микродермабразия. Во время процедуры используются микрочастицы оксида алюминия.
Келоидные рубцы появляются на малоподвижных участках кожи
Есть много способов, как лечить келоидные рубцы народными методами. Шрамы не убираются полностью, но становятся менее видимыми.
Используются средства на растительной основе. Например, берется 400 г облепихового масла и смешивается с 100 г пчелиного воска.
Раствор нагревается на водной бане 10 минут. Потом в смесь опускается марлевая салфетка и накладывается на рубец.
Процедура проводится дважды в день. Курс лечения – три недели.
Для удаления рубцов делаются компрессы с камфарой, в которой смачивается бинт. Затем он прикладывается к шраму. Компресс делается ежедневно в течение месяца. Только после этого будет виден результат.
Можно делать настойку из дельфиниума. Корни растения сильно измельчаются. К ним добавляется спирт и вода, смешанные в равных пропорциях. Емкость убирается на два дня в темное место. Затем в жидкости пропитывается марлевая салфетка и прикладывается к келоидному рубцу.
Самостоятельно делается мазь на основе японского стифнолобия. Пара стаканов бобов растения измельчается и смешивается с барсучьим или гусиным жиром в одинаковой пропорции.
Смесь настаивается в течение 2 часов на водяной бане. Затем с интервалом в сутки нагревается еще дважды.
После этого смесь кипятится, перемешивается и перекладывается в керамическую или стеклянную банку.
Келоидные рубцы не представляют угрозы для здоровья или жизни, но могут стать причиной нервных расстройств из-за неэстетического внешнего вида тела. В ранней степени новообразования лечатся намного легче, чем в запущенном варианте.
Согласно статистике, келоидные рубцы встречаются не очень часто – всего в 10 процентах случаев. Данному заболеванию больше всего подвержены женщины. Для предотвращения рубцов необходимо соблюдать все предписания врачей и не заниматься самолечением.
Природа келоида до конца не изучена, поэтому на сегодняшний день не разработана универсальная методика лечения. Методы выбирает врач индивидуально для каждого пациента, в зависимости от клинической картины заболевания.
Методы лечения можно разделить на консервативные и агрессивные (радикальные).
Предпочтительнее начинать с консервативных, особенно если рубцы молодые – не старше одного года. Самыми эффективными признаны три метода:
- использование силиконового покрытия /геля;
- кортикостероидная инъекционная терапия;
- криотерапия.
Применение силиконовых пластин
Начинать использование силиконовых пластин в виде пластыря нужно непосредственно после первичного заживления раны у людей, имеющих предрасположенность к развитию келоидов.
Механизм данной методики основан на сдавливании капилляров, снижении синтеза коллагена и гидратации (увлажнении) рубца. Пластырь необходимо использовать от 12 до 24 часов в сутки.
Период лечения — от 3 месяцев до 1,5 лет.
Разновидностью этого метода лечения можно считать компрессию (сдавливание), в результате которого прекращается рост келоида, блокируется питание и сжимаются сосуды рубца, что приводит к остановке его роста.
Инъекции кортикостероидов
Данная методика используется локально. С помощью инъекции внутрь рубца вводится суспензия триамцинолона ацетонида.
В день можно ввести 20-30 мг препарата — по 10 мг на каждый рубец. Лечение основано на снижении синтеза коллагена.
При этом угнетается деление фибробластов, производящих коллаген, и увеличивается концентрация коллагеназы — фермента, расщепляющего коллаген.
Лечение в малых дозах эффективно при свежих келоидных рубцах. Через 4 недели лечение повторяют до сравнивания рубцов с поверхностью кожи. Если лечебный эффект отсутствует, применяется суспензия триамцинолона, содержащая 40 мг/мл.
Лечение стероидами может вызвать осложнения:
Лечение
Тактика ведения
Наиболее эффективны местные инъекции ГК • Давление на повреждённую область предотвращает развитие
. Применяют бандажи, создающие над местом повреждения давление до 24 мм рт. ст. , в течение 6– 12 мес. Бандаж можно снимать не более чем на 30 мин/сут • Лучевая терапия в сочетании со ГК — при неэффективности других методов лечения.
Хирургическое лечение
показано только при обширном поражении и неэффективности местного лечения ГК. Отмечают высокую частоту рецидивов, поэтому хирургическое лечение рекомендуют проводить не ранее чем через 2 года после образования
с проведением сразу профилактического лечения (как при формирующемся
келоиде
Лекарственная терапия
В один день препарат можно ввести в 3 рубца (по 10 мг на каждый рубец) • Иглу следует вводить в разных направлениях для лучшего распределения препарата • Эффективность метода выше при свежих келоидных рубцах • Лечение повторяют через каждые 4 нед до сравнивания рубцов с поверхностью кожи • При отсутствии эффекта можно применить суспензию триамцинолона, содержащую 40 мг/мл • При хирургическом иссечении .
келоидов
можно применить смесь р — ра триамцинолона (5– 10 мг/мл) с местноанестезирующими средствами. Для профилактики рецидивов после операции — инъекции ГК в область иссечения рубца через 2– 4 нед и затем 1 р/мес в течение 6 мес.
Течение и прогноз
Под действием триамцинолона
уменьшаются за 6– 12 мес, оставляя плоские светлые рубчики.
МКБ-10 • L73. 0 Угри келоидные • L91. 0 Келоидный рубец.
Метки:
Эта статья Вам помогла? Да -0 Нет -0 Если статья содержит ошибку Нажмите сюда 47 Рэйтинг:
Профилактика
Для снижения риска появления рецидивов после хирургических операций по удалению келоида, принято проводить профилактические меры уже в процессе формирования нового рубца (на 10-25 день).
В качестве мер профилактики используются все терапевтические (консервативные) методы. После операции нужно постоянно пользоваться солнцезащитными кремами с высоким уровнем защиты.
Post Views: 939
Source: badacne.ru
Источник
