Каузалгический болевой синдром чаще встречается при
Каузалгия — интенсивная жгучая боль, сопровождающаяся локальными вазомоторными, трофическими, двигательными расстройствами. Возникает при поражении периферических нервов различной этиологии. Протекает с сенсорными нарушениями: гиперестезией, гиперпатией, аллодинией. Диагностируется по соответствию клиническим критериям при выявлении поражения нервного ствола по результатам ЭНМГ и исключении иных возможных причин боли. Лечение каузалгии комплексное, включает фармакотерапию, лечебные блокады, физиотерапевтические методики, психотерапию, ЛФК, гидрокинезиотерапию.
Общие сведения
Каузалгия впервые была описана в 1855 году Н.И. Пироговым под названием «травматическая гиперестезия». Термин «каузалгия» появился в 1864 году в книге американского врача В. Митчелла и группы соавторов, изучавших во время гражданской войны в США болевой синдром при огнестрельных ранениях конечностей. В 1900 году немецкий хирург Паул Зудек описал вторичные посттравматические трофические нарушения в конечности. Сходство клинической картины каузалгии и синдрома Зудека обнаружено в середине XX века. В 1988 году Международной ассоциацией боли было предложено заменить термин «каузалгия» на более точную формулировку – комплексный региональный болевой синдром (КРБС). По данным европейских исследований, распространённость КРБС составляет 26 случаев на 100 тысяч населения, женщины страдают в 3,5 раза чаще мужчин.

Каузалгия
Причины каузалгии
В 80-85% случаев КРБС обусловлен травмированием конечности, в том числе в ходе оперативных вмешательств. Дополнительными этиофакторами выступают: неправильная репозиция перелома, недостаточная анестезия, чрезмерно длительная иммобилизация, тугое наложение гипса. К каузалгии относят варианты КРБС, возникающие вследствие непосредственного поражения периферического нервного ствола (КРБС 2-го типа). Ассоциирующимися с развитием каузалгии триггерами являются:
- Повреждение нерва: контузия, компрессия, сотрясение, полное или частичное прерывание. Травмы периферических нервов отмечаются при переломах конечностей, вывихах, ранениях, операциях. Каузалгия возникает вследствие раздражения нерва, нарушения его трофической функции. В случае полного прерывания нервного ствола болевой синдром имеет центральный механизм, аналогичный фантомной боли.
- Туннельные синдромы: туннельная невропатия лучевого нерва, синдром запястного канала, туннельная невропатия малоберцового нерва и др. Каузалгия обусловлена компрессией нервного ствола в узком анатомическом туннеле, образованном костями, связками, мышцами. При расположении сосудистого пучка рядом с нервным стволом поражение тканей нерва имеет ишемический компонент.
- Лучевая терапия. Местное облучение проводится по поводу опухолей костей, новообразований мягких тканей, ревматических заболеваний. Нервная ткань очень чувствительна к радиоактивному излучению, поэтому радиотерапия оказывает повреждающее действие на периферические нервы.
- Сосудистые нарушения. Тромбозы вен при варикозной болезни, окклюзия периферических артерий при облитерирующем атеросклерозе, облитерирующем эндартериите, васкулите приводят к расстройству кровоснабжения нервного ствола. Вследствие хронической недостаточности кровообращения развивается ишемическая нейропатия.
- Инфекции. Бруцеллёз, герпес, ВИЧ, дифтерия зачастую протекают с вовлечением нервных стволов, сплетений, спинальных корешков. Каузалгия обусловлена воспалительными изменениями, возникающими при поражении нервов инфекционными агентами.
Патогенез
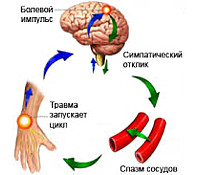
Механизм развития каузалгического синдрома точно не определён. Предполагается первостепенная роль раздражающего воздействия этиофактора и вовлечение в патологический процесс вегетативных волокон. Неотъемлемой составляющей механизма возникновения боли выступает нейрогенное асептическое воспаление, являющееся результатом высвобождения в зоне повреждения биологически активных веществ (гистамина, простагландинов, цитокинов).
Афферентная импульсация поступает в спинной мозг, затем в таламус и церебральную кору. Ноцицептивная гиперимпульсация вызывает формирование в коре фокуса повышенного возбуждения, который поддерживает дальнейшую хронизацию болевого синдрома. Теория участия центральных структур в механизме появления боли подтверждается тем фактом, что каузалгия возможна при полном прерывании поперечника нерва. Сопровождающие болевой синдром трофические расстройства обусловлены дисфункцией поражённого нерва, его вегетативных волокон. В остром периоде они приводят к вазомоторным нарушениям, в последующем — к дистрофическим и атрофическим изменениям иннервируемых тканей.
Классификация
В соответствии с клиническими вариантами каузалгия классифицируется на дистальную (синдром Зудека), проксимальную (шейно-плечевую) и распространённую — охватывающую всю конечность (синдром «плечо-кисть»). Развитие КРБС проходит несколько фаз, понимание которых необходимо для корректного выбора лечебной тактики. В течении заболевания выделяют три основных этапа:
- Острый (2-6 недель). Отмечается постоянная каузалгия на фоне выраженных вазомоторных расстройств. Наблюдается отёк, гиперемия.
- Дистрофический (от 6 недель до 6 месяцев). Характеризуется уменьшением болевого синдрома, появлением и нарастанием ригидности суставов вплоть до образования контрактур. Выявляется гипертрофия, пониженная эластичность, гиперкератоз кожи.
- Атрофический (более 6 месяцев). Обнаруживается прогрессирующая атрофия тканей, сухость, бледность кожи, анкилозы суставов. Болевой синдром обычно отсутствует.
Симптомы каузалгии
Клиническая картина складывается из болевого, вазомоторного, трофического, двигательного компонентов. В остром периоде отмечается жгучая, пекущая боль, длительность которой не соответствует этиологическому воздействию. Боль провоцируется любыми раздражителями (прикосновением, движением), часто возникает без предшествующего триггера. Интенсивность болевого синдрома средняя или выраженная. Пациенты указывают на снижение болевых ощущений при увлажнении поражённой конечности. Типичен симптом гигромании – больные держат конечность в воде, накладывают мокрые повязки.
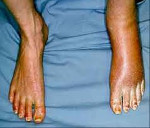
Характерны сенсорные расстройства: гиперпатия — появление дискомфорта при безвредных воздействиях (например, поглаживании), аллодиния — восприятие любых воздействий как болевых, гипералгезия — повышенная чувствительность к болевым раздражениям. Вазомоторная дисфункция сопровождается отёчностью тканей. Отёк охватывает дистальные отделы конечности, обуславливает сглаженность кожного рисунка. Консистенция отёка тестообразная, в последующем – более плотная.
Вегетативно-трофический компонент представлен двумя вариантами. Первый проявляется гиперемией, повышением местной температуры, гипергидрозом, ускоренным ростом волос, ногтей, второй — цианотической бледностью, гипотермией, ангидрозом, замедленным ростом придатков кожи. Каузалгия длительностью до полугода характеризуется первым видом трофических нарушений, свыше полугода — вторым. Двигательные расстройства на начальных этапах заболевания связаны с болевым синдромом, повреждением двигательных нервных волокон. По мере прогрессирования симптоматики ведущую роль в ограничении движений начинает играть дистрофия мышечной ткани, контрактуры суставов. Отмечается периферический вялый парез мышц, иннервируемых поражённым нервом. Возможно наличие тремора, судорожных подёргиваний, чувства скованности движений.
Осложнения
Каузалгия резко снижает трудоспособность пациентов, в отсутствии лечения приводит к стойкой инвалидизации. Выраженный болевой синдром в ряде случаев осложняется патологическими изменениями характера. Больные становятся угрюмыми, замкнутыми, склонными к депрессии или, напротив, возбужденными, раздражительными вплоть до аффективных состояний. Возможная анорексия, отсутствие полноценного питания сопровождаются кахексией, гиповитаминозом. Формирование суставных контрактур и анкилозов приводит к полному необратимому ограничению движений, стойкому вынужденному положению конечности.
Диагностика
Большое значение имеет указание на травму в анамнезе, соответствие симптоматики клиническим критериям, подтверждение поражения нерва и исключение иных причин болевого синдрома. В качестве международного стандарта приняты клинические критерии 2004 года, разработанные в Будапеште, их чувствительность составляет 85%, специфичность — 69%. Основными этапами диагностики являются:
- Объективный осмотр. Проводится травматологом, терапевтом, неврологом. Подтверждает отёк, повышенную чувствительность, различную окраску и кожную температуру поражённой области и симметричного участка здоровой стороны. Определяется ограничение движений.
- Консультация невролога. Диагностирует локальные расстройства чувствительности (гипералгезию, гиперпатию, аллодинию), снижение тонуса и силы мышц, угнетение сухожильных рефлексов. Степень пареза зависит от тяжести повреждения нерва, давности заболевания.
- Электронейромиография. Выявляет изменение скорости и амплитуды потенциалов действия. Позволяет исключить первичное мышечное заболевание, установить факт и уровень повреждения нерва, оценить его тяжесть.
- Рентгенография сустава. Возможно обнаружение крупных очагов остеопороза. При необходимости уточнения диагноза проводится КТ сустава. Определение плотности костной ткани осуществляется при помощи денситометрии.
- Биохимический анализ крови. Для изучения состояния минерального обмена производится определение кальция, паратгормона, кальцитонина крови. При нормальных показателях исключается дисметаболический, эндокринный характер патологии.
Каузалгия диагностируется при соответствии клинической симптоматики минимальным диагностическим критериям, подтверждении поражения нерва по данным ЭНМГ. Дифференциальная диагностика необходима для выявления характера причинной патологии. Посттравматическую каузалгию дифференцируют от опухоли нерва, инфекционно-воспалительного, лучевого, дисметаболического, ишемического поражения.
Лечение каузалгии
Показана комбинированная терапия, включающая медикаментозное лечение, физиотерапию, кинезиотерапию, психотерапию. Назначения подбираются соответственно этиологии, этапу течения КРБС, преобладающим симптомам. Лечение в остром периоде представлено следующими составляющими:
- Противовоспалительная терапия. Осуществляется при наличии воспалительных изменений. Проводится нестероидными противовоспалительными средствами, в тяжёлых случаях — глюкокортикостероидами.
- Купирование боли. Обычные обезболивающие могут быть эффективны при средней выраженности боли. Возможно временное назначение наркотических анальгетиков, проведение лечебных блокад с местными анестетиками. При выраженной гипералгезии хороший эффект дают антиконвульсанты.
- Лечение остеопороза. Рентгенологически подтверждённый остеопороз является показанием к применению кальцитонина, биофосфанатов, ингибирующих костную резорбцию. Дополнительно используют препараты кальция, витамин D.
- Психотропная терапия. Антидепрессанты, анксиолитики снимают тревогу, уменьшают раздражительность и беспокойство, потенцируют анальгетический эффект, снижая активность опиоидной эндотелиальной системы. Фармакотерапия дополняется психотерапевтическими занятиями с психологом, психотерапевтом.
- Физиотерапия. Для устранения болевого синдрома применяют электрофорез с анальгетиками, ультрафонофорез, электроанальгезию, электросон, рефлексотерапию. Положительный эффект оказывает УВЧ, амплипульстерапия.
- Кинезиотерапия. Рекомендовано раннее начало ЛФК. В остром периоде упражнения выполняются контрлатеральной конечностью. В дальнейшем при выраженном парезе показана пассивная гимнастика для суставов. Хороший эффект даёт гидрокинезотерапия.
В дистрофическом периоде комплексная терапия включает фармакотерапию, рефлексотерапию, гидрокинезиотерапию. В атрофической стадии проводится инфильтрационная терапия протеолитическими ферментами, грязелечение, радоновые ванны. Из методов хирургического лечения эффективна симпатэктомия. Операции на нервах (невролиз, эндоневролиз, нейротомия) способны провоцировать усиление боли.
Прогноз и профилактика
Каузалгия может иметь благоприятный прогноз при раннем начале и комплексном характере терапии. В 75% случаев при локальных изменениях отмечается тенденция к расширению зоны поражения. Без лечения заболевание прогрессирует до атрофической стадии, контрактуры и анкилозы суставов приводят к обездвиженности конечности, инвалидности пациента. Превентивные мероприятия направлены на предупреждение повреждающих воздействий на периферические нервные стволы. Важное профилактическое значение имеет соблюдение техники хирургических вмешательств, корректное лечение переломов и вправление вывихов.
Источник
Что это такое
Каузалгия – это вид хронической жгучей боли, при которой развиваются двигательные нарушения, вазомоторные, трофические и локальные расстройства. Болевой синдром развивается после травмы периферических нервов, в которых много симпатических волокон, реже — после поражений центрального нервного отдела.
В основном патология охватывает срединный, большеберцовый, локтевой, седалищный нерв, в последующем провоцируя изменения в нервных стволах и рубцевание.
Виды
Каузалгия протекает в острой, дистрофической и атрофической форме. Острый тип хронической боли длится шесть недель. Наблюдается покраснение и отек конечности.
Дистрофический процесс начинается с седьмой недели и до полугода. Боль нарастает, ткани гипертрофируются, верхний кожный покров утолщается, снижается эластичность кожи. Дистальный вид – это отсутствие боли, сухость кожи рук и ног, атрофия тканей. Атрофическая каузалгия начинается с шестого месяца патологического процесса.
По клиническим особенностям каузалгия делится на дистальную (боль в конечности, похожая на боль после травм), распространенную (боль во всей конечности), проксимальную (боль в шейно-плечевом отделе).
Причины возникновения
Каузалгия вызвана полным разрывом периферического нерва. Чаще всего разрыв происходит при травме, например, при ножевом или огнестрельном ранении, вывихе или переломе конечности. Моментально раздражаются афферентные симпатические волокна, а патологический импульс передается в спинной мозг и кору головного мозга.
 Зачастую каузалгический синдром вызван травмированием конечности в ходе оперативного вмешательства, недостаточной иммобилизации перелома, чрезмерно длительного обездвиживания.
Зачастую каузалгический синдром вызван травмированием конечности в ходе оперативного вмешательства, недостаточной иммобилизации перелома, чрезмерно длительного обездвиживания.
Усугубить течение каузалгии может:
- туннельные синдромы, например, синдром запястного канала, невропатия лучевого нерва, невропатия малоберцового нерва. Нервный ствол компрессируется в узком туннеле из костей, мышц и связок,
- лучевая терапия. Радиоактивное излучение раздражает нервную ткань, повреждает периферические нервы,
- сосудистые нарушения. Недостаточное кровоснабжение нервного ствола вызывает тромбоз вен, облитерирующий атеросклероз, окклюзия периферических артерий.
При повреждении локтевого или срединного нерва боль поражает верхние конечности и грудную клетку (ладони, предплечье, плечо). Симптоматика локализуется в нижних конечностях при поражении седалищного и большеберцового нерва (стопы, подошва, нижняя половина туловища).
Симптомы и признаки
Клиническая картина развивается сразу после травмы или спустя 7-10 дней.
Типичные признаки каузалгии таковы:
- первый признак патологии – ощущение мурашек, покалывание,
- через несколько дней возникает сильная жгучая боль в зоне пораженного нерва. Некоторые больные описывают боль как прострел, иррадиирующий в другие участки тела. Болевой синдром усиливается при малейшей физической нагрузке, а больной не может уточнить локализацию боли из-за распространения дискомфорта по всей конечности или туловищу,
- тактильные ощущения и температурные перепады ощущаются как боль,
- изменяется внешний вид конечности – пораженный участок отекает, кожа становится гладкой и лощеной как глянец, повышается чувствительность,
- ограничивается подвижность сустава и ослабевает мышечная сила,
- усиливается потливость,
- больной жалуется на слабость и усталость. Пульс замедляется, ощущается дискомфорт за грудиной.
Симптоматика усиливается при нестабильном психоэмоциональном состоянии и раздражении кожных рецепторов во время прикосновения, при резких звуках и ярком свете, в тепле при согревании, при кашле. Больной чувствует себя лучше, если опускает конечность в холодную воду или растирает ее холодным полотенцем.
Если вовремя не предпринять попыток лечения каузалгия прогрессирует – кожа иссушается или наоборот покрывается потом, бледнеет или наоборот сильно краснеет, усиливается пигментация, обостряются сосудистые рефлексы, появляется пиломоторный рефлекс (эффект гусиной кожи), мышцы гипертрофируются, развиваются контрактуры.
Какой врач лечит
При появлении первых признаков каузалгии необходимо записаться на прием к неврологу. Именно этот врач занимается заболеваниями периферических нервов.
Диагностика
На приеме врач сначала собирает анамнез, интересуется получением травм в ближайшее время, характером боли. Далее приступает к осмотру, в ходе которого выявляются вегето-трофические нарушения. Кроме того, из-за боли развивается нервозность, раздражительность, изменяется поведение. Все внимание больного приковано к источнику боли.
Далее проводится обследование:
- электронейромиография. Визуализирует степень повреждения нерва,
- рентгенография или КТ. Диагностика отличает каузалгию от инфекционно-воспалительного процесса, дисметаболического поражения, опухоли нерва,
- анализ крови.
Методы лечения
Задача лечебной терапии – снять острую боль и устранить причину каузалгического синдрома. Для этого назначается прием медикаментов:
- сильные анальгетики в строго назначенной дозировке,
- седативные средства для нормализации психоэмоционального состояния,
- ганглиоблокирующие препараты. Они блокируют вегетативные нервные рецепторы, тормозит передачу нервных импульсов, расширяют периферические нервы, улучшают микроциркуляцию крови.
Лекарственные средства уменьшают боль, снижают невротическую симптоматику, улучшают трофику, купируют страх, возникающий на фоне боли.
 Для снятия острой интенсивной боли, если анальгетики не оказывают нужного действия, выполняется гуанетидиновая блокада. Препарат вводится по ходу поврежденного нерва. Мощный лечебный эффект наблюдается в течение двенадцати часов после процедуры.
Для снятия острой интенсивной боли, если анальгетики не оказывают нужного действия, выполняется гуанетидиновая блокада. Препарат вводится по ходу поврежденного нерва. Мощный лечебный эффект наблюдается в течение двенадцати часов после процедуры.
Хирургическое вмешательство
Операция показана, если при каузалгии компрессирован нерв. Нерв очищается от некротизированных участков, устраняется сдавливание.
Результаты лечения
Положительная динамика терапии заметна спустя несколько недель, но особенность лечения каузалгии в том, что полное купирование заболевания может настать через месяц, а может через 9-12 месяцев.
Реабилитация и восстановление образа жизни
Между эпизодами боли проводятся сеансы физиотерапии. Электросон, электрофорез с анальгетиками, ударно-волновая терапия устраняют болевой синдром.
Иглоукалывание полезно при каузалгии в дистрофическом периоде. Процедуры нормализуют структуру периферических нервов, восстанавливают функциональные особенности конечностей.
Образ жизни при каузалгии
Для предотвращения повторного развития каузалгии после повреждения нужно сразу обездвижить конечность. Иммобилизация в виде наложения шины или гипса способствует раздражению и травматизации периферических нервных стволов.
Источник
