Каротидно кавернозное соустье код мкб
Каротидно-кавернозное соустье представляет собой патологическое соединение пещеристого синуса и сонной артерии внутри полости черепа, которое чаще всего возникает по причине черепно-мозговых травм. Реже данная патология развивается вследствие имеющейся инфекции и аномалии сосудов. Кровь в пораженной вене преобразуется в артериальную, увеличивается венозное давление, а также происходит нарушение дренажа вены по объему и направлению. Давайте более подробно ознакомимся с тем, какими симптомами сопровождается каротидно-кавернозное соустье, каковы причины данной патологии, а также методы диагностики и лечения.
Общая информация
В норме во внутренней сонной артерии должна протекать богатая кислородом артериальная кровь, снабжающая питательными веществами и кислородом основную часть нашего головного мозга. Так называемый пещеристый синус считается расширением внутричерепной вены, кровь по которой протекает непосредственно от мозга, его оболочек, что является крайне важным. Стенки на внутренней сонной артерии, непосредственно в пещеристой части, являются непрочными и тонкими, поэтому повредить их довольно легко.
Механизм недуга
По вышеуказанной причине во время повреждения артериальная кровь под воздействием большого давления начинает устремляться в пещеристый синус, смешиваясь с венозной, что и провоцирует повышение давления в пещеристом синусе и нарушение дренажной функции вен. В результате всего этого венозная кровь начинает застаиваться в головном мозге и в глазницах. Синус начинает заметно увеличиваться в размерах и расширяться, сдавливая проходящие сквозь него черепные нервы: глазничный, глазодвигательный, верхнечелюстной, блоковый и отводящий.
Прямое соустье
Данные соустья диагностируются в 80 % случаев, представляют собой при этом прямое сообщение между кавернозным синусом и каротидной артерией. Возникнуть данная разновидность каротидно-кавернозного соустья может по следующим причинам:
- Травмирование, в 75 % случаев. Дело в том, что перелом основания черепа может спровоцировать разрыв сонной внутренней артерии в интракраниальном участке с драматическим и внезапным развитием признаков и симптомов.
- Резкий разрыв интракавернозной аневризмы или атеросклеротической бляшки. В группе риска находятся женщины, страдающие гипертонией в постменопаузе. При спонтанном соустье скорость кровотока будет ниже, чем при травматическом, а симптомы будут наименее выраженными.
Признаки нарушения при этом могут проявить себя через несколько дней или недель после травмирования черепа в виде шума в голове, химоза конъюнктивы, а также сильной пульсации. Как правило, данные признаки проявляют себя на стороне соустья, но могут также быть двусторонними.
Практически во всех случаях такое соустье не угрожает жизни человека, но может сильно пострадать глаз.

Непрямое соустье
В случае непрямого каротидно-кавернозного соустья интракавернозный участок сонной внутренней артерии интактен. Кровь из артерии проникает в кавернозный синус не прямо, а сквозь менингеальные ветви внутренней и наружной сонных артерий. Благодаря ослабленному кровотоку клинические симптомы являются менее выраженными, чем в случае прямого соустья. Именно по этой причине состояние пациента может быть расценено неправильно или же вовсе не замечено.
Разделяют следующие типы непрямого соустья:
- Между менингеальными ветвями сонной внутренней артерии, а также кавернозным синусом.
- Между менингеальными ветвями сонной наружной артерии, а также кавернозным синусом.
- Между менингеальными ветвями двух артерий, а также кавернозным синусом.
Что касается причин непрямого соустья, то они могут заключаться во врожденной аномалии развития, во время которой возникают симптомы, связанные с сосудистым внутричерепным тромбозом. Кроме того, причиной может послужить спонтанный разрыв, произошедший при незначительной травме или же при обычном напряжении. Чаще всего это наблюдается у гипертоников.
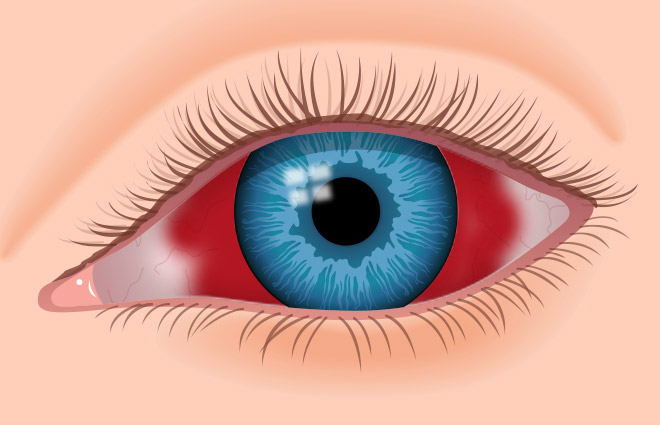
Во время развития данного типа соустья постепенно краснеет один или оба глаза по причине переполнения конъюнктивальных сосудов кровью.
Симптомом является повышенная пульсация глазных яблок, которая лучше замечается во время аппланационной тонометрии. Небольшой экзофтальм в сочетании с незначительным шумом, расширенные эписклеральные конъюнктивальные сосуды тоже являются признаками развития непрямого каротидно-кавернозного соустья.
Признаки и симптомы
Как можно распознать данную патологию у человека? Прежде всего, необходимо обратить внимание на определенные признаки. Симптомы каротидно-кавернозного соустья заключаются в следующем:
- Ощущение шума у себя внутри головы. Данный шум при этом является синхронным с пульсом на лучевой артерии.
- Головокружение.
- Головная боль, являющаяся наиболее выраженной в лобно-глазничной зоне.
- Пульсация глаза, возникающая во время удара волны крови из-за сонной внутренней артерии к синусу и обратно в вены глаза.
- Посинение и отечность мягких тканей вокруг глаза: конъюнктивы, подкожной жировой клетчатки, кожи.
Если у вас появились вышеописанные признаки и симптомы, то это может говорить о наличии такого неприятного недуга, как каротидно-кавернозное соустье (в МКБ-10 его код — Q28). Не стоит игнорировать их, так как отсутствие лечения может привести к различного рода осложнениям.
Причины развития
А каковы же причины развития каротидно-кавернозного соустья? Чаще всего это возникает по причине черепно-мозговых травм. Дело в том, что сильный и резкий удар по лицевой области черепа способен спровоцировать выдавливание поврежденной или истонченной стенки сонной внутренней артерии к синусу, а также образование соединения между данными элементами, которое в норме должно отсутствовать.

По причине того, что давление крови в сонной внутренней артерии больше, чем давление в пещеристом синусе, то артериальная кровь поднимается под давлением в синус, а оттуда проникает в центральную вену глаза, а также другие глазничные вены. Данные вены являются слишком узкими для давления крови, по причине чего поток жидкости, которая протекает по данным венам под давлением, создает волну шума, которую ощущает пациент. Помимо этого давление крови является всегда намного меньше, чем в сонной внутренней артерии, поэтому увеличенное давление крови сзади толкает глаз, провоцируя снаружи его пульсацию.
Каротидно-кавернозное соустье (по МКБ-10 код см. выше) может возникнуть не сразу после травмирования, а спустя несколько дней или даже несколько месяцев. Чем раньше вы обратитесь за помощью к врачу, тем больше у вас будет шансов сохранить здоровье, а также снизить риск развития разного рода осложнений. Если появились в глазах симптомы каротидно-кавернозного соустья, то вылечить данную болезнь вам поможет невролог.
Методы диагностики
Чтобы избавиться от данного заболевания, необходимо пройти диагностическое обследование. Прежде всего, специалист должен собрать жалобы и анамнез данного недуга. Для этого он интересуется у пациента, как давно у него появились симптомы заболевания, пульсация в глазах, а также головная боль. Кроме того, невролог должен поинтересоваться, была ли травма головы до появления данных признаков.
После этого во время диагностики осуществляется неврологический осмотр. Во время данного осмотра специалист ищет признаки неврологической патологии, например снижение болезненности и чувствительности лица, косоглазие. Так как в большинстве случаев все типы каротидно-кавернозного соустья образуются по причине черепно-мозговой травмы, то необходимо найти другие признаки данного травмирования: кровоподтеки, ушибы мягких тканей головы, кровоизлияния около глаз, косоглазие и многое другое.
Затем врач должен осмотреть глазное дно, так как имеется вероятность появления признаков отечности диска зрительного нерва.
Диагностика подразумевает рентгенографию черепа, благодаря чему можно будет найти место перелома.
В обязательном порядке осуществляется церебральная ангиография, когда в кровеносное русло вводится специальное вещество, которое видно на рентгеновских снимках. После этого необходимо сделать серию снимков головы, на которых должно быть хорошо заметно законтрастированное каротидно-кавернозное соустье.
МРТ или КТ также необходимо для проведения диагностики головного мозга. Данные методы позволяют изучить послойно данный орган, обнаруживая в нем соустья.
Когда пациенту ставится диагноз, назначается лечение каротидно-кавернозного соустья.
Особенности лечения
Как же будет осуществляться терапия данного неврологического заболевания? Данный недуг лечится только лишь хирургическим путем. Если было диагностировано каротидно-кавернозное соустье, операция проводится с целью разъединить артерии и синус.

Возможные последствия и осложнения
Если пациент вовремя не обратится за помощью к неврологу, то у него могут развиться различного рода осложнения. Одним из таких является кровоизлияние в череп. Данное осложнение наблюдается в случае разрыва тонкой стенки пещеристого синуса, которая просто не приспособлена к столь повышенному давлению крови.
Осложнения могут проявить себя в виде потери функции глаза, то есть полной слепоты.
Еще одним возможным неприятным последствием является острое нарушение кровообращения в мозгу. Оно возникает по причине так называемого эффекта обкрадывания, ведь кровь из сонной внутренней артерии, предназначенная для питания мозга, переходит в синус, а мозг остается без необходимой жидкости.
Чтобы не возникало таких опасных осложнений, необходимо сразу обратиться к специалисту, если вы обнаружили у себя первые симптомы и признаки каротидно-кавернозного соустья. Справа или слева будут себя проявлять данные признаки, зависит от черепно-мозговой травмы.
Профилактика
Что касается профилактических мер, то таковых не существует. Они могут заключаться лишь в тщательном обследовании всех пациентов, которые страдали от черепно-мозговых травм. Особенно это касается тех случаев, если у человека были признаки перелома основания черепа. К таковым признакам следует отнести кровоизлияния около глаз, косоглазие, а также многое другое. Для скорейшего лечения, а также исключения развития различного осложнений необходимо как можно раньше диагностировать недуг.

Заключение
Итак, мы с вами рассмотрели, что собой представляет каротидно-кавернозное соустье. При появлении первых признаков и симптомов следует обратиться за помощью к врачу, так как одним из осложнений данного недуга является потеря зрения. В большинстве случаев причиной данного заболевания является черепно-мозговая травма. Не игнорируйте сильные ушибы, а также кровоизлияния. Как уже говорилось ранее, профилактики каротидно-кавернозного соустья не существует. Необходимо лишь вовремя обращаться к неврологу при различного рода травмированиях. После диагностики специалист сможет назначить соответствующее лечение, которое представляет собой только лишь хирургическое вмешательство.
Источник
Каротидно-кавернозное соустье — приобретённая внутричерепная сосудистая аномалия с возникновением сообщения между внутренней сонной артерией или одной из её ветвей и пещеристым синусом, через которое артериальная кровь сбрасывается в венозную систему.
Клиническая картина каротидно-кавернозного соустья (ККС) в форме пульсирующего экзофтальма впервые была описана Travers в 1813 году, однако патологическая сущность заболевания была еще не известна. Только в 1856 году Henry обнаружил на секции у больного с пульсирующим экзофтальмом соустье между внутренней сонной артерией и кавернозным синусом.
МКБ-10 • Q28 Другие врождённые аномалии (пороки развития) системы кровообращения.
Синонимы: каротидно-кавернозный свищ, сонно-пещеристое соустье.
Каротидно-кавернозное соустье входит в структуру такой нозологической единицы как артерио-синусные соустья в области кавернозного синуса, которое подразделяются на :
•прямые (каротидно-кавернозное соустье)
•непрямые (дуральная артериовенозная мальформация (ДАВМ) в области кавернозного синуса)
Причина повреждения артерии:
•чаще всего является травма
•значительно реже такое соустье возникает самопроизвольно вследствие инфекционного процесса, атеросклероза, аномалий сосудов, аневризмы кавернозной части внутренней сонной артерии
Соотношение травматических и спонтанных ККС равно 4:1, причем травматические значительно чаще наблюдаются у мужчин в возрасте от 16 до 40 лет, а нетравматические — у женщин среднего и пожилого возраста.
Большое значение имеет и тот факт, что в пещеристой части внутренней сонной артерии плохо развиты мышечный слой и эластический каркас. Стенка артерии здесь оказывается наиболее тонкой и непрочной. Кроме того, резкие изгибы артерии создают условия для гидравлического удара по ее стенке.
Нарушение целости стенки артерии возникает чаще в месте отрыва отходящей от нее ветви в полости пещеристого синуса или в месте прикрепления к артерии соединительнотканного тяжа, удерживающего артерию. Артериальная кровь под большим давлением устремляется в пещеристый синус и дальше против тока венозной крови во впадающие в синус вены. Чем больше размеры соустья, тем больше крови поступает в синус и соответственно меньше в среднюю и переднюю мозговые артерии. Со временем кровоток все больше смещается в сторону соустья, через вены, дренирующие синус, происходит ретроградный отток артериальной крови, нарастает недостаточность кровоснабжения мозга. Нарушается венозный отток с застоем в глазнице и головном мозге. Сам синус заметно растягивается и увеличивается в размере, сдавливаются проходящие через него черепные нервы — III, IV, VI и первая ветвь V (тройничного) нерва.
Клиническая картина
Характерны:
•головная боль
•головокружение
•шум в голове (который синхронен пульсу, дующий, часто напоминающий шум паровоза, мучительно переносимый больными)
•пульсирующий экзофтальм
•лагофтальмом, хемозом
•снижение зрения
•поражение глазодвигательных нервов
На основании этих симптомов в большинстве случаев можно поставить правильный диагноз.
Шум отчетливо определяется аускультативно над глазницей, височной областью и над сосцевидным отростком. Он исчезает при пережатии сонной артерии в области шеи на стороне соустья.
Пульсирующий экзофтальм обычно хорошо определяется при пальпации глазного яблока. Описаны лишь единичные наблюдения, когда при наличии соустья экзофтальма не было. В некоторых случаях, в связи с тромбозом верхней глазничной вены на стороне соустья, экзофтальм развивается только на противоположной стороне. Выраженность экзофтальма может быть самой разнообразной — от 2 до 20 мм, чаще от 5 до 10 мм. Экзофтальм бывает незначительным, когда отток из кавернозного синуса происходит главным образом в системы нижнего каменистого синуса.
Отмечается выраженное расширение вен в области лба, век. Как было указано выше имеются застойные явления в глазнице и глазном яблоке, сопровождающиеся лагофтальмом, хемозом, переполнением сосудов конъюнктивы и радужки.
В результате застоя крови в венах конъюнктивы и склеры появляется:
•отечность тканей, достигающая такой степени, что веки оказываются вывороченными
•конъюнктива приобретает буро-красный цвет, становится похожей на грануляционную ткань, надвигается на роговицу, оставляя обнаженной только центральную ее часть
•повышается внутриглазное давление, иногда развивается острая глаукома, что приводит к снижению зрения и слепоте
•вследствие поражения глазодвигательных нервов нарушается подвижность глазного яблока
Нарушение подвижности глазного яблока при ККС встречается более чем в половине общего числа случаев. Наиболее часто страдают отводящий и глазодвигательный нервы, реже блоковый и первая ветвь тройничного нерва. Иногда наблюдается наружная или полная офтальмоплегия.
Расстройство мозгового кровообращения нередко вызывает снижение памяти, работоспособности и даже психические нарушения.
В результате повышенного давления в венах, впадающих в пещеристый синус, могут возникать кровотечения из сосудов глазного яблока и носа.
Офтальмоскопическое исследование выявляет:
•расширение вен сетчатки, часто их пульсацию
•в ряде случаев имеют место отек дисков зрительных нервов и даже кровоизлияния на глазном дне
Согласно данным Самотокина Б.А., Хилько В.А. (1973г.) все симптомы ККС в зависимости от патогенеза разделяются на три группы:
•симптомы, непосредственно связанные с ККС
•вторичные симптомы, обусловленные длительно существующими застойными явлениями в кавернозном синусе, глазнице и венозной системе мозга
•симптомы, вызванные не самим соустьем, а теми причинами, которые вызвали его образование
К первой группе (симптомам соустья) относятся:
1.аневризматический шум
2.экзофтальм
3.пульсация глазного яблока
4.расширение и пульсация вен лица и свода черепа
5.дрожание (вибрация) расширенных вен лица и свода черепа
6.явления застоя крови в глазном яблоке, отек конъюнктивы (хемоз), расширение ее вен, застой крови в сосудах радужки и сетчатки
7.повышение внутриглазного давления
8.нарушение подвижности глазного яблока
9.диплопия
10.опущение верхнего века (птоз)
11.нарушение иннервации зрачков
12.расстройства чувствительности и трофической иннервации роговицы
13.нарушение чувствительности в зонах иннервации тройничного нерва
14.застой крови в венах носовой полости
15.нарушение мозгового кровообращения
К симптомам второй группы (вторичным, зависящим от нарушения венозного оттока и трофики) относятся:
1.атрофия ретробульбарной клетчатки
2.кровоизлияния в ретробульбарную клетчатку
3.язвы роговицы
4.помутнение прозрачных сред глаза
5.панофтальмит
6.тромбофлебит вен глазницы и острая глаукома
7.атрофия соска зрительного нерва
8.понижение зрения и слепота
9.кровотечение из сосудов глазного яблока
10.носовые кровотечения
11.сдавление перекреста зрительных нервов и зрительных трактов расширенным пещеристым синусом
12.атрофия прилежащих участков костной ткани;
13.осложнения, зависящие от нарушения мозгового кровообращения (психоз, деменция и др.)
Симптомы третьей группы (зависящие от травмы или заболевания, обусловившего развитие соустья):
1.повреждение зрительного нерва (слепота)
2.повреждение глазодвигательных нервов
3.повреждение тройничного нерва
4.общемозговые симптомы, связанные с последствиями травмы черепа и головного мозга
5.симптомы, обусловленные выраженным атеросклерозом мозговых сосудов
В клиническом течении ККС следует выделить 3 периода:
1)острый — когда образуется соустье и появляются основные симптомы
2)период компенсации — нарастание симптомов прекращается, и они частично подвергаются обратному развитию
3)период суб- и декомпенсации — когда происходит медленное или быстрое нарастание явлений, могущих привести к потере зрения, смертельным кровотечениям, к недостаточности мозгового кровообращения и психическим нарушениям
В зависимости от течения заболевания Ф.А. Сербиненко (1968) выделяет три вида соустий:
•компенсированные
•декомпенсированные
•декомпенсированные в стадии стабилизации
Периоды компенсации и суб- и декомпенсации могут сменять друг друга, но обычно при ККС отмечается постепенное прогрессирование заболевания, нарастание гемодинамических и трофических изменений, в первую очередь в орбите и в головном мозгу. Истончение стенок кавернозного синуса приводит в некоторых случаях к их разрыву и обычно смертельному внутримозговому или носовому кровотечению.
Прогноз спонтанного течения заболевания при ККС неблагоприятен. Выздоровление от спонтанного тромбоза соустья наступает лишь в 5-10% случаев, 10-15% больных погибают от внутричерепных и носовых кровотечений, а 50-60% становятся инвалидами в связи с потерей зрения и психическими нарушениями.
Диагностика
Распознавание ККС на основе клинических данных обычно не вызывает затруднений. Наличие пульсирующего экзофтальма, шума в голове, застойных явлений в орбите, ограничение подвижности глазного яблока дают основания для постановки правильного диагноза.
Определенные трудности диагностики появляются в остром периоде черепно-мозговой травмы, когда больной находится в бессознательном состоянии и не может предъявить жалоб на шум в голове. В таких случаях особенно велико значение аускультации головы.
На догоспитальном этапе диагноз ККС может быть подтвержден транскраниальной допплерографией, выявляющей артериовенозное шунтирование во внутренней сонной артерии, нарушение венозного оттока в системе верхних глазничных и базальных вен мозга.
Несмотря на то, что в большинстве наблюдений ККС может быть распознано на основании клинических данных, ангиографическое исследование имеет решающее значение для диагностики типа соустья, дифференциальной диагностики с такими заболеваниями как:
•каротидно-югулярный анастомоз
•артериовенозная мальформация глазницы
•соустья между ветвями наружной сонной артерии и сигмовидным, каменистым, поперечным синусами
Данные ангиографии имеют решающее значение для выбора способа оперативного вмешательства и которую (ангиографию), по возможности, совмещают с проведением внутрисосудистой операции.
На ангиограммах виден переход контрастного вещества из внутренней сонной артерии в кавернозный синус, затем в глазную вену и через лицевую вену в наружную яремную вену.
В соответствии с данными ангиографии все соустья в области кавернозного синуса делятся на два типа:
тип А — высокоскоростные (собственно ККС или соустья большого потока). Типичные ККС, формирующиеся в результате, как правило, травматического разрыва сонной артерии в кавернозном синусе, или спонтанного разрыва аневризмы этой же локализации.
тип В — низкоскоростные (ДАВМ в области кавернозного синуса). Соединение каротидной системы и кавернозного синуса происходит посредством ветвей ВСА в кавернозной части и ветвей наружной сонной артерии. Тип «В» имеет несколько подтипов:
•В1 — вовлечены только ветви кавернозного сегмента ВСА (наблюдается крайне редко)
•В2 — вовлечены только ветви НСА. Наблюдается в 9-12%
•В3 — вовлечены ветви как ВСА, так и НСА (наиболее частый тип, встречающийся в 90% наблюдений ДАВМ в области кавернозного синуса)
Ангиографическое обследование решает следующие задачи:
•оценка состояния бифуркации ОСА
•исключение атеросклеротической бляшки или деформации ВСА
•тип, размер и локализация соустья
•состояние венозного оттока из полости кавернозного синуса, наличие сброса в систему корковых и базальных вен
•степень обкрадывания сосудов мозга (гемодинамический тип ККС)
•состояние артериального круга большого мозга — возможности коллатеральной компенсации
•участие ветвей НСА в кровоснабжении соустья
Лечение
При каротидно-кавернозном соустье применяют консервативные и хирургические методы лечения.
Консервативные методы, направленные на тромбирование каротидно-кавернозного соустья с помощью таких средств, как желатина, викасол, кальция хлорид, кислота аминокапроновая, а также путем временного пережатия общей сонной артерии, оказались малоэффективными.
Хирургические методы направлены на частичное или полное выключение соустья из кровообращения.
•Одной из первых была предложена операция перевязки общей или внутренней сонной артерии на шее. Однако результаты оказались неудовлетворительными, поскольку кровь из артериального круга большого мозга ретроградным путем забрасывалась в соустье.
•Затем операцию дополнили интракрапиальным клипированием внутренней сонной артерии ниже места бифуркации на переднюю и среднюю мозговые артерии. Однако и эта операция часто оказывалась неэффективной, так как кровь к области соустья поступала обратным током через ветви внутренней сонной артерии и прежде всего через глазную артерию.
•Следующим этапом было проведение внутрисосудистых вмешательств. Вначале при этом использовали мышечный эмбол (первым такую операцию произвел Брукс в 1931 г.). Но и этот способ не получил широкого распространения.
В настоящее время наиболее перспективной является внутрисосудистая окклюзия соустья с помощью баллона-катетера, который вводят во внутреннюю сонную артерию и продвигают к области соустья. Баллон заполняют быстро твердеющей массой — силиконом и сбрасывают. Таким образом, соустье выключается из кровообращения при сохранении проходимости сосуда. Метод окклюзии каротидно-кавернозного соустья баллоном-катетером является на современном этапе наиболее совершенным, безопасным и эффективным.
В типичных случаях соустья типа «А» осуществляют трансфеморальную (реже каротидную) катетеризацию пораженной ВСА катетером диаметром 8-9F (1F = 0.33мм). Через него в сосудистое русло вводят пару баллон-катетеров. Один (или несколько) баллонов последовательно вводятся в полость кавернозного синуса через разрыв в стенке артерии и после раздувания твердеющим силиконовым композитом сбрасываются в полость синуса, обтурируя соустье снаружи, сохраняя просвет ВСА. При невозможности реконструктивной операции выполняют либо баллон-окклюзию ВСА на уровне соустья, либо ликвидируют фистулу иным способом.
При соустьях типа «В» радикальность хирургического лечения существенно ниже, что связано с полиафферентным строением фистулы. Существует пять способов вмешательства, как правило, используемых в комбинации:
1.каротидо-югулярная компрессия (одномоментная компрессия в течение 10-30с одноименнной сонной артерии и яремной вены на шее 4-6 раз в час на протяжении 4-6 недель)
2.трансартериальная эмболизация ветвей НСА (при соустьях типа В2-3)
3.трансвенозная эмболизация
4.эмболизация ветвей ВСА в кавернозном отделе
5.радиохирургическое лечение — облучение соустья узким пучком протонов, наведенных при помощи стереотаксической техники
Динамика регресса симптомов ККС после окклюзии соустья зависит от их выраженности перед операцией, полноты выключения соустья из кровотока, степени развития коллатерального мозгового кровообращения. Сразу после выключения соустья еще на операционном столе, прекращается шум в голове, уменьшается экзофтальм и застойные явления в орбите. У трети больных с офтальмоплегией сразу появляются незначительные движения глазных яблок. Через 1-2 недели экзофтальм полностью регрессирует, увеличивается подвижность глазного яблока, уменьшаются зрительные нарушения.
Источник
