Кардиоваскулярный синдром у детей что это такое

Комментарии
Всероссийское научное общество кардиологов. Москва 2011
Предыдущий раздел | Содержание | Следующий раздел
20. Кардиоваскулярная профилактика у детей и подростков
Известно, что истоки многих болезней лежат в детском и подростковом возрасте и их профилактика проще и эффективнее всего осуществляется в этот период. Это в полной мере относится к ССЗ.
Атеросклероз – заболевание с очень ранним началом. Первые признаки атеросклероза – липидные пятна и полоски (ранние предвестники АСБ) появляются в аорте в раннем детстве, до 10 лет, липидные пятна в коронарных артериях возникают позже, в подростковом возрасте, а настоящие АСБ начинают формироваться уже к 13–19 годам.
В этой связи, очевидно, что профилактику атеросклероза нужно начинать как можно раньше и особенно активно проводить ее в подростковом возрасте, когда формируются поведенческие привычки, определяющие ОЖ взрослого человека. Исследование PDAY показало, что у подростков 15 лет, умерших от травм, несчастных случаев и др., выраженность атеросклеротического поражения сосудов была тесно взаимосвязана с неблагоприятным профилем традиционных ФР. У детей могут выявляться те же классические ФР ССЗ, что и у взрослых – АГ, курение, гиподинамия, наследственная отягощенность по преждевременному развитию ССЗ у ближайших родственников, избыточная МТ и ожирение, дислипидемии, нарушения углеводного обмена; более того, во всем мире их распространенность растет. ОЖ значительной части населения изменился таким образом, что у детей подвижные игры на свежем воздухе вытесняются долгими часами, проведенными перед телевизором и компьютером, да еще и в сочетании популярными “нездоровыми” продуктами – чипсами, фастфудом, сладкими напитками и пр. Подсчитано, что еще пятьдесят лет назад дети тратили в сутки на 600 ккал больше, чем их теперешние сверстники [312]. Как следствие, среди детей и подростков растет распространенность ожирения, что привело к увеличению заболеваемости СД II типа, который ранее крайне редко встречался в педиатрической практике [313–316]. Кроме того, существуют еще и специфические ФР ССЗ, выявляемые главным образом у детей, такие как перенесенная болезнь Кавасаки или внутриутробная задержка роста плода.
Кардиоваскулярная профилактика у детей, как и у взрослых, основана на стратификации риска. Рекомендован скрининг детей в отношении следующих ФР [315]:
- Отягощенный семейный анамнез. Следует оценивать наличие основных ФР и преждевременное развитие ССЗ у родителей, бабушек и дедушек ребенка (эти сведения должны регулярно обновляться).
- Избыточная МТ и ожирение. Рост, МТ и ИМТ должны оцениваться при каждом осмотре. ИМТ > 85 процентили для данного пола и возраста свидетельствует о риске избыточной МТ, > 95 процентили – об избыточной МТ.
- АГ. Начиная с 3-х лет АД должно измеряться при каждом осмотре. САД и/или ДАД > 90 процентили для данного возраста, пола и роста соответствует высокому нормальному АД, > 95 процентили – АГ [317].
- Нерациональное питание и недостаточная ФА. Соответствующие вопросы должны задаваться при каждом осмотре.
- Курение. При каждом осмотре следует оценивать статус курения родителей и проживающих с ребенком членов семьи; начиная с 9–10 лет, этот вопрос следует задавать самому ребенку.
- Начиная с 2-летнего возраста, следует определять уровни липидов крови натощак у детей и подростков, когда:
- родители, бабушки или дедушки ребенка имеют (или имели) какие-то признаки ИБС, поражения сосудов мозга, периферических сосудов в возрасте до 55 лет;
- когда у одного из родителей в молодом возрасте (до 50–55 лет) когда-либо обнаруживался повышенный ОХС (> 240 мг/дл или 5,2 ммоль/л);
- когда у ребенка имеются другие ФР ССЗ – АГ, ожирение, СД.
Характеристика уровней ОХС представлена в таблице 17. ХС-ЛВП у детей должен быть больше 0,9 ммоль/л (35 мг/дл), ТГ– менее 1,7 ммоль/л (150 мг/ дл).
Таблица 17. Характеристика уровней ОХС у детей и подростков
Желательный (приемлемый) – менее 170 мг/дл (4,4 ммоль/л)
Пограничный – 170–199 мг/дл (4,4 – 5,15 ммоль/л)
Высокий – 200 мг/дл (5,2 ммоль/л) и более
В общей популяции детей и подростков должна проводиться первичная профилактика, направленная главным образом на оздоровление ОЖ как ребенка, так и всех членов его семьи. Дети и их родители должны получать в доступной для них форме информацию о ЗОЖ, имеющихся у них ФР и их возможных последствиях.
Очень важно на всех уровнях, включая государственный, обеспечить ежедневную доступность для детского населения здорового питания (в детских садах, школах, во время организованного отдыха). Для профилактики ССЗ важны следующие параметры рациона [315]:
- Соответствие энергетической ценности рациона энерготратам с учетом специфических потребностей растущего организма. При необходимости снижения МТ вносятся соответствующие коррективы.
- Достаточное потребление фруктов, овощей, злаков, молочных продуктов, рыбы, птицы, нежирного мяса, бобовых.
- Потребление жиров не ограничивается до достижения ребенком 2-летнего возраста. По достижении 2-х лет потребление насыщенных жиров должно быть менее 10 % энергетической ценности рациона, холестерина – менее 300 мг в сутки; также следует ограничивать потребление трансизомеров жирных кислот.
- Потребление соли менее 6 г в сутки.
- Ограничение потребления сахара и сладостей.
Характер питания ребенка определяется, прежде всего, семьей. Пищевые предпочтения родителей влияют и даже определяют питание детей. Поэтому важно заложить здоровые семейные привычки питания – например, привычки к потреблению большого количества овощей и фруктов, недосаливанию пищи, использованию растительного масла, каш из цельных злаков, продуктов из обезжиренного молока. То же касается и отношения к ФА.
Как и питание, ФА ребенка должна оцениваться при каждом осмотре по следующим основным параметрам:
- Дети и подростки должны, по меньшей мере, 60 минут в день заниматься ФА умеренной или высокой интенсивности;
- ФА должна быть развлечением для ребенка;
- Подростки могут наряду с динамической активностью заниматься и резистивными тренировками умеренной интенсивности (10–15 повторений);
- Время, когда ребенок физически бездействует, должно ограничиваться (например, не более 2 часов просмотра телепередач в день).
Еще одним важным аспектом первичной профилактики ССЗ является защита детей от курения, как активного (что в большей степени актуально для подростков), так и пассивного. Последнее требует как мер по ограничению курения в местах, где бывают дети, так и активного выявления курящих среди членов семьи при каждом осмотре ребенка.
При выявлении у ребенка ФР ССЗ общим принципом является начало их коррекции с немедикаментозных мероприятий – нормализации МТ, повышения ФА, гиполипидемической диеты, снижения потребления соли и т. д. Медикаментозное лечение начинается только при неэффективности изменения ОЖ или наличии маркеров высокого риска – признаков поражения органов-мишеней для назначения АГП, четких указаний на преждевременное развитие ССЗ в семейном анамнезе или наличия множественных дополнительных ФР для начала медикаментозной гиполипидемической терапии (препаратами выбора у детей являются статины и секвестранты желчных кислот).
При этом следует помнить о наличии групп детей с очень высоким риском [318], у которых активные вмешательства следует начинать сразу, одновременно с оздоровлением ОЖ. К ним относятся пациенты с семейными гиперлипидемиями (особенно гомозиготной формой), СД 1 и 2 типов, ХПН, хроническими воспалительными заболеваниями, дети, перенесшие болезнь Кавасаки.
Таким образом, детская популяция является наиболее удачной мишенью для ранней профилактики ССЗ. Алгоритмы проведения первичной профилактики у детей и подростков во многом аналогичны таковым у взрослых и также основаны на стратификации индивидуального риска, но должны учитывать физиологические особенности детского возраста.
Предыдущий раздел | Содержание | Следующий раздел
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Нарушение функционирования сердца и возникновение боли в грудной клетке пациенты приписывают кардиологическим заболеваниям. Но зачастую в основе подобных жалоб лежат изменения в работе вегетативной системы. Из заболеваний, связанных с ее нарушенным функционированием, часто диагностируется сердечно-сосудистая дистония. Это достаточно распространенный симптомокомплекс, который в современной медицине получил несколько названий. Среди них — нейроциркуляторная, вегетососудистая дистония (ВСД), кардиоваскулярный синдром. Итак, рассмотрим характеристику недуга. В результате чего он возникает и как с ним бороться?

Описание патологии
Сердце большинством людей воспринимаются как независимый орган, функционирующий автономно. Это ошибочное представление. Работа сердца, его клапанов и желудочков полностью подчиняется вегетативной нервной системе. Она управляет главным «насосом» через нервные окончания.
Функционирование сердца контролируется двумя отделами: парасимпатическим и симпатическим. У здорового человека они работают слаженно. Но если в их функционировании возникает дисгармония, то такие отделы начинают «соревноваться» в контроле над сердцем. В результате этого у человека возникает сердечно-сосудистая дистония.
Как правило, патология начинается с нарушения деятельности вегетативной системы под действием стресса.
Зачастую недуг обнаруживается в детском возрасте. Родители, обеспокоенные болезненным астеническим видом ребенка, а иногда и его замедленным развитием, строят предположения о наличии серьезных сердечных недугов и обращаются к врачу. В подростковом возрасте протекание патологии усугубляется, поскольку перестройка организма, спровоцированная гормональной «бурей», очень негативно сказывается на заболевании. В таком возрасте к основной симптоматике могут добавиться гиперфункции эндокринной системы.
Дисфункция вегетативной системы характеризуется недостатком кислорода, нарушением кровообращения. Такие явления приводят к дисбалансу в функционировании внутренних органов. Самыми первыми страдают сосуды и сердце. Происходит ослабление внутренних сил человеческого организма.
Сердечно-сосудистая дистония не является опасной для жизни. Но такая патология создает благоприятные условия для развития множества болезней, среди которых:
- гастрит, язва;
- ишемия сердца;
- хроническая гипертония;
- сердечная недостаточность;
- бактериальный эндокардит;
- бронхиальная астма.
В зону риска попадают люди в любом возрасте. Однако статистика подтверждает, что наиболее уязвимы к патологии:
- малыши;
- подростки;
- женщины, не достигшие 50 лет.
Разновидности ВСД
Располагается вегетативная нервная система в головном и спинном мозге. Это важная часть организма, поскольку она координирует функционирование всех органов, желез, сосудов.
Она регулирует:
- давление;
- температуру тела;
- сокращения сердца;
- объем и состав межклеточной жидкости;
- метаболические процессы;
- кровоток;
- ощущение насыщения, голода, жажды;
- работу почек;
- деятельность потовых желез;
- тонус мускулатуры органов.
Неудивительно, что любой сбой в такой системе обеспечивает множество разнообразных симптомов.
До сегодняшнего дня не разработано единой классификации ВСД. Однако, учитывая особенности недуга, врачи выделяют определенные разновидности такой патологии, как вегето-сосудистая дистония.
Типы заболевания, характеризующие протекание ВСД:
- Перманентная форма. Течение болезни не сопровождается резкими перепадами в состоянии человека.
- Пароксизмальная (приступообразная). У пациента наблюдаются кризы либо панические атаки. Между такими приступами болезнь ничем себя не выдает.
- Смешанная форма. У пациента наблюдается сочетание пароксизмального и перманентного типов.
- Латентная (скрытая). ВСД длительное время может себя не проявлять. Но любой провоцирующий фактор (болезнь, переутомление, стресс) приводит к возникновению симптоматики патологии.
Достаточно распространена в медицине классификация по нарушениям сердечно-сосудистой системы. Согласно ей, выделяют следующие виды:
- Сосудистая дистония по гипотоническому типу. Патология сопровождается очень низким артериальным давлением. Показатели могут опускаться даже до отметки 90/45 мм рт. ст. У пациента присутствует слабость, вялость, быстрая утомляемость. Такой человек сталкивается с тошнотой, одышкой, повышенной потливостью. Нередко у него случаются обмороки.
- Сосудистая дистония по гипертоническому типу. В этом случае у пациента наблюдается повышенное давление, доходящее даже до показателей 175/95 мм рт. ст. У больного учащается сердцебиение, возникает озноб, появляется ощущение внезапного возбуждения. Часто проявляются панические атаки. При этом давление повышается не только в результате эмоционального напряжения. Высокие показатели могут отмечаться даже в состоянии покоя.
- Вегето-сосудистая дистония сердечного типа. Такая разновидность патологии не зависит от давления. Она определяется расстройствами сердцебиения. У пациента может замедляться ритм либо учащаться. Характерной симптоматикой для такого типа является ощущение перебоев в функционировании сердца и его замирание. Патология сопровождается болевым дискомфортом в грудине.
- Смешанный тип. В этом случае патология сочетает в себе несколько признаков и симптомов, характеризующих разные виды болезни.
Причины заболевания
Почему возникает сердечно-вегето-сосудистая дистония? Причин, провоцирующих расстройство системы, множество.
Врачи приводят следующие факторы, вызывающие сердечную дистонию:
- Наследственный фактор. Это самая главная причина, приводящая к развитию патологии.
- Гормональные нарушения. В этом случае отмечается двусторонняя связь. Гормональный сбой может стать источником дистонии. Но у некоторых пациентов наблюдается обратная закономерность. Функциональные нарушения вегетативной системы приводят к гормональному дисбалансу.
- Патология беременности. Различные нарушения, такие как родовые травмы, гипоксия плода, могут лежать в основе развития нейроциркуляторной дистонии у ребенка.
Кроме вышеназванных причин патологию могут спровоцировать следующие факторы:
- психоэмоциональное состояние;
- перенесенные черепно-мозговые травмы, нейроинфекции;
- патологии эндокринной системы;
- психотравматирующие ситуации в коллективе, семье, на работе;
- смена климата;
- стресс, спровоцированный переменой обстановки;
- остеохондроз;
- сахарный диабет;
- митохондриальные патологии.
Характерная симптоматика
Признаки сердечно-сосудистой дистонии многогранны. Речь идет о широком комплексе симптоматики. При этом больной не всегда может точно сказать, что его беспокоит, хотя во время сбора анамнеза высказывает множество жалоб. Как правило, человека беспокоят разнообразные боли и достаточно неприятные ощущения.
Особое внимание следует обратить на следующие, если подозревается сердечно-сосудистая дистония, симптомы:
- Боль в районе сердца. Она может быть колющей, ноющей. Ее продолжительность различна. У некоторых пациентов наблюдается мгновенное «прокалывание». У других отмечается монотонный дискомфорт, который может продолжаться часами, иногда сутками. Возникает неприятный симптом после переутомления, волнения, употребления алкоголя. Нередко пациент так реагирует на изменения погоды. Боль обычно сопровождается сердцебиением, снижением настроения, ощущением тревоги. Может повышаться давление. Интенсивная приступообразная боль сопровождается чувством страха. Нередко она вызывает ощущение недостатка воздуха, внутреннюю дрожь. У пациента наблюдается повышенная потливость. Употребление препарата «Нитроглицерин» боль не устраняет.
- Поверхностное учащенное дыхание. У некоторых пациентов возникает ощущение неполноты вдоха. Иногда человек чувствует «ком» в горле. Такие люди не могут находиться в душном помещении. Они ощущают потребность открыть окно. Это достаточно характерные признаки, которыми может проявляться сердечно-сосудистая дистония. Симптомы, сопровождающие данное состояние: головокружение, чувство тревоги, боязнь задохнуться. Но иногда данные признаки могут указывать на сердечную или дыхательную недостаточность.
- Ощущение сердцебиения. Некоторые пациенты жалуются на усиленное функционирование главного органа-«насоса». Человек ощущает пульсацию сосудов головы, шеи. Такая симптоматика характерна для периодов волнения или нагрузки. Иногда ощущение усиленного сердцебиения возникает ночью. Это приводит к пробуждению пациента. Данное состояние может быть спровоцировано приемом алкоголя, волнением, физической нагрузкой.
- Астенический синдром. Больные жалуются на снижение работоспособности, повышенную утомляемость. У таких людей возникает ощущение хронической слабости.
- Периферические расстройства. Мучает головная боль. Часто перед глазами мелькают «мушки». Пациент жалуется на головокружение и похолодание конечностей.
- Колебания давления. Может наблюдаться и снижение, и повышение. Как правило, высокие показатели кратковременны.
- Изменение температуры тела. Некоторые пациенты могут отмечать отклонение от нормы. Температура тела поднимается до 37,2-37,5 С. При этом показатели термометра в левой и правой подмышечных впадинах будут различными. Кроме того, конечности (руки, ноги) зачастую холодные.
- Вегетативные кризы. Они проявляются ознобом, дрожью, потливостью, безотчетным страхом, головокружением, ощущением недостатка воздуха. Подобные явления зачастую возникают ночью. Их продолжительность может варьироваться от 20 минут до 3 часов. Завершаются они чаще всего жидким стулом либо обильным мочеиспусканием. Неприятное состояние проходит самостоятельно или при помощи медикаментов (бета-адреноблокаторов, седативных лекарств).
Патология у подростков
Неприятное заболевание часто наблюдается у детей. Первые симптомы заметны с раннего детства. Ребята, у которых диагностируется сердечно-сосудистая дистония, часто болеют, капризны, конфликтны. Они плохо переносят интеллектуальные, физические, эмоциональные нагрузки. У таких детей наблюдаются резкие перепады настроения.
Сердечно-сосудистая дистония у подростков требует особого внимания и своевременного лечения. Симптомы патологии нельзя списывать на возраст. Самостоятельно они не пройдут.
Внимания требуют следующие особенности:
- ребенок обильно потеет;
- подросток отличается эмоциональной неустойчивостью;
- он легко краснеет или бледнеет;
- у тинэйджера часто случаются приливы жара и наблюдаются скачки давления.
Такая симптоматика зачастую характеризует нарушения в вегетативной системе. Чтобы облегчить состояние подростка, необходимо срочно принимать меры.
Диагностика недуга
Изначально тщательно собирается анамнез. Если у пациента присутствуют характерные признаки, то врач подозревает наличие сердечно-сосудистой дистонии. Как правило, во внимание берут следующие симптомы:
- Сильная потливость. При этом у пациента холодные конечности.
- Учащенное сердцебиение в результате перевозбуждения. Ощущается слабость в ногах, трясущиеся руки. Плохое самочувствие провоцирует навязчивые мысли о смерти и повышенное беспокойство о здоровье.
Однако диагноз может быть установлен только после обследования. Начинают изучать организм с беспокоящих пациента органов и систем.
Для диагностики используют:
- анализы мочи, крови;
- электрокардиограмму;
- электроэнцефалографию;
- эхокардиограмму;
- эхоэнцефалографию;
- УЗИ почек, сердца.
Кроме того, исследуют органы ЖКТ, дыхательной системы, щитовидку, надпочечники.
Если комплексная диагностика не подтвердила наличие патологических изменений в функционировании организма, то заболевание подтверждается
Методы борьбы с патологией
Как лечить сердечно-сосудистую дистонию? Борьба с патологией носит комплексный характер. В первую очередь врач порекомендует изменить образ жизни.
Простые правила способны очень быстро улучшить состояние пациента, облегчить его симптоматику, повысить жизненный тонус. При такой патологии, как сердечно-сосудистая дистония, симптомы и лечение тесно взаимосвязаны. Поэтому врач остановится на тех рекомендациях, которые позволят снизить интенсивность проявлений патологии.
Доктора советуют придерживаться следующих правил:
- соблюдение режима дня;
- ежедневные силовые тренировки, адекватные кардионагрузки;
- ночной сон — не менее 8 часов;
- отказаться от алкоголя, табака;
- питьевой режим — не меньше 2 л жидкости в сутки;
- сбалансировать питание;
- обязательно гулять не менее 30 минут на свежем воздухе;
- избегать эмоционального перенапряжения;
- ограничение соли для гипертоников (6 г в день);
- снизить по возможности потребление кофе, крепкого чая;
- гипотоникам ограничить прием микроэлементов: натрия, калия, йода;
- ежедневно практиковать закаливание организма: обливание водой, контрастный душ;
- пить травяные отвары, чаи, обладающие успокоительным эффектом.
Кроме вышеназванных рекомендаций, врач назначит специальное медикаментозное лечение. Он подробно объяснит пациенту, как вылечить сердечно-сосудистую дистонию.

Больному часто назначаются физиотерапевтические процедуры. Наиболее популярны следующие методики:
- озонотерапия;
- иглоукалывание;
- массаж;
- электрофорез с успокоительными средствами;
- циркулярный душ.
Такие курсы рекомендуется проходить дважды в год.
Медикаментозное лечение
Назначение определенных препаратов значительно облегчит симптоматику, которую провоцирует сердечно-сосудистая дистония. Лечение должно быть назначено только врачом и строго им контролироваться.
В медикаментозную терапию включаются следующие средства:
- Седативные препараты. Хорошим эффектом обладают лекарственные настои. Пациенту рекомендуются валериана, трава пустырника.
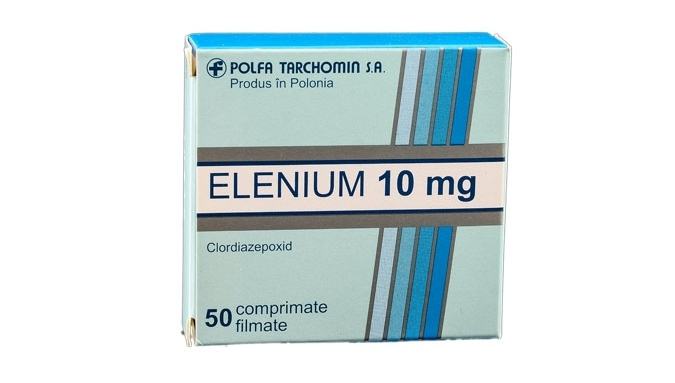
- Транквилизаторы. Такие лекарства устраняют ощущение страха, тревожности, эмоциональной напряженности. Наиболее эффективными медикаментами являются «Элениум», «Напотон», «Сибазон», «Реланиум», «Диазепам», «Хлозепид», «Седуксен», «Фенозепам», «Тазепам», «Нозепам», «Оксазепам», «Грандаксин». Однако такие средства следует употреблять только по назначению врача, и в тех дозах, которые будут прописаны. Следует запомнить, что транквилизаторы в большом количестве пользы не принесут. Передозировка ими способна сделать человека пассивным, безынициативным.
- Комбинированные лекарства. Пациенту могут быть назначены препараты «Белласпон», «Беллоид». Эти медикаменты являются своеобразными «корректорами». Они способны нормализовать функционирование вегетативной системы. Однако данные лекарства противопоказаны при глаукоме, церебральном атеросклерозе, беременности.
- Антидепрессанты. Необходимый медикамент и дозировка подбираются для каждого пациента индивидуально. Последствия неправильной терапии могут быть достаточно удручающими. Выбор препарата зависит от протекания и вида депрессии. Позволяют купировать неприятное состояние следующие лекарства: «Триптизол», «Имизин», «Терален», «Азафен», «Мелипрамин», «Ципрамил», «Прозак», «Пиразидол», «Рексетин».
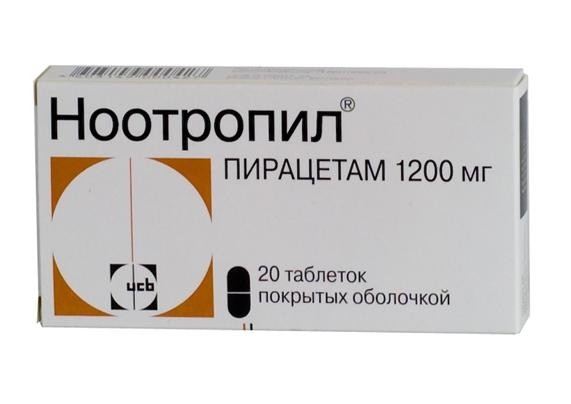
- Ноотропы. Эти медикаменты улучшают кровоснабжение мозга, активируют интеллектуальную деятельность, восстанавливают память. Эффективными средствами являются «Ноотропил», «Пирацетам», «Пантокальцин», «Пикамилон», «Фенотропил».
- Цереброангиокорректоры. Данные препараты нормализуют кровообращение. Их назначают при шейном остеохондрозе, головокружениях, головных болях. Востребованы в лечении следующие лекарства: «Кавинтон», «Винпоцетин», «Циннаризин», «Стугерон», «Инстенон форте».
- Бета-адреноблокаторы. Они позволяют снижать повышенную активность симпатоадреналовой системы. Чаще всего используют такие препараты, как «Анаприлин», «Обзидан», «Индерал».
Однако следует напомнить еще раз: как лечить сердечно-сосудистую дистонию, расскажет только лечащий доктор. Не стоит предпринимать самостоятельных попыток борьбы с патологией.
Народные рецепты
Необходимо комплексно подходить к борьбе с такой патологией, как сосудистая дистония. Лечение народными средствами может дать прекрасные результаты. Но обязательно прежде чем применять такую терапию, согласуйте ее с врачом.
Пациентам рекомендованы следующие рецепты:
- Необходимо отжать свежий сок из репчатого лука. Его понадобится 1 стакан. К нему следует добавить такое же количество меда. Все тщательно смешивается. К таким ингредиентам добавьте кожуру 1 лимона, перемолотую в мясорубке. Приготовленный состав принимают трижды в день за 1 час до употребления еды. Дозировка — 1 дес. ложка. Состав обязательно хранится в закрытом виде в холодильнике. Курс лечения продолжается до тех пор, пока лекарство не закончится.
- Следует измельчить 5 головок чеснока. К ним добавить сок, полученный из 5 лимонов, и один стакан меда. Смесь должна настаиваться на протяжении 7 дней. Данное средство употребляется по 1 ч. ложке на протяжении 2 месяцев натощак.
- Вам понадобится по 200 г кураги, изюма (без косточки), вяленого инжира. Кроме того, необходимо запастись ядрами 25 грецких орехов. Все компоненты измельчите и смешайте. Полученная смесь принимается по 1 ст. ложке раз в день. Этот состав необходимо запивать стаканом кефира. Лечение продолжается 1 месяц. После перерыва в 1 неделю терапию можно повторить.
Теперь вы знаете, чем лечится от сердечно-сосудистой дистонии человек. Но важно, чтобы такую терапию контролировал доктор.

Заключение
Важно осознать, что исключительно комплексная терапия принесет облегчение пациенту при такой болезни, как сердечно-сосудистая дистония. Лечение будет эффективным только в том случае, если человек избавится от вредных привычек и станет вести здоровый образ жизни.
Источник
