Кардиостимулятор код по мкб
Аритмия — нарушение частоты и ритма сердечных сокращений. Чаще наблюдается у пожилых людей. Факторы риска зависят от формы аритмии. Пол значения не имеет.
У здорового человека частота сердечных сокращений составляет 60-80 ударов в минуту. При аритмии нарушаются как частота, так и ритм сокращений желудочков и предсердий. Существует две формы аритмии: тахикардия (повышенная частота сердечных сокращении) и брадикардия (пониженная частота сердечных сокращений). Тахикардия может начинаться в желудочках или предсердиях и бывает как регулярной, так и хаотической. Самая тяжелая форма желудочковой аритмии — желудочковая фибрилляция, которая может закончиться остановкой сердца. Причиной брадикардии может быть синдром слабости синусового узла; наиболее опасное его проявление — полная блокада сердца. Большинство форм аритмии вызвано болезнями сердца и его сосудов. Повышенная частота сердечных сокращений не всегда является причиной для беспокойства.
При большой физической нагрузке или во время беременности частота сердечных сокращений повышается, а у людей в хорошей физической форме она, наоборот, ниже нормальной. Аритмия нарушает работу сердца, вызывая прилив крови к головному мозгу. Вне зависимости от тревожных ощущений, таких как тяжелые удары сердца, тяжесть состояния зависит от формы аритмии.
Причины большинства форм аритмии — болезни сердца и его сосудов, в основном ишемическая болезнь сердца. При этом ухудшается кровоснабжение сердца, в том числе и его проводящей системы, которая контролирует частоту сокращений сердца. Реже аритмию вызывают различные нарушения сердечных клапанов и воспаление сердечной мышцы. Некоторые формы аритмии вызваны врожденными пороками сердца, такими как нарушение проводимости между предсердиями и желудочками. Но эти нарушения развиваются только с возрастом.
Внесердечные причины аритмии — нарушение работы щитовидной железы или изменение биохимического состава крови (избыток калия). Некоторые лекарства — бронходилататоры, препараты дигиталиса также могут вызывать аритмию, как и табак или кофе.
Не всегда аритмия сопровождается симптомами, но их появление всегда внезапно. В их составе:
— неровное сердцебиение;
— головокружение, которое может закончиться потерей сознания;
— одышка;
— боль в груди и шее.
Возможными осложнениями являются инсульт и сердечная недостаточность.
При развитии аритмии следует обратиться к врачу. На приеме будет проверен пульс и выслушаны жалобы пациента. Для установления диагноза будет снята ЭКГ, которая покажет электрическую активность сердца. Поскольку некоторые формы аритмии проявляются периодически, пациента направят на непрерывную ЭКГ в течение 24 часов или он будет носить портативный кардиомонитор. Кроме того, необходимо провести исследование электрической проводимости сердца.
В некоторых случаях для лечения используют антиаритмические лекарства. Иногда назначают электрическую дефибрилляцию для восстановления нормальной работы сердца. Патологические источники возбуждения в сердце могут быть разрушены с помощью радиочастотной абляции, которую проводят параллельно с физиологическими исследованиями. При сниженной частоте сердечных сокращений вживляют искусственный водитель ритма, который восстанавливает нормальный сердечный ритм.
Прогноз зависит от формы аримии: наджелудочковая аритмия — не тяжелое заболевание, которое вряд ли повлияет на продолжительность жизни, но желудочковая фибрилляция — опасное для жизни состояние, при котором требуется срочная медицинская помощь.
Источник
Включен: острый перикардиальный выпот
Исключен: ревматический перикардит (острый) (I01.0)
Исключены:
- некоторые текущие осложнения острого инфаркта миокарда (I23.-)
- посткардиотонический синдром (I97.0)
- травма сердца (S26.-)
- болезни, уточненные как ревматические (I09.2)
Исключен:
- острый ревматический эндокардит (I01.1)
- эндокардит БДУ (I38)
Исключены: митральная (клапанная):
- болезнь (I05.9)
- недостаточность (I05.8)
- стеноз (I05.0)
при неустановленной причине, но с упоминанием ее
- болезни аортального клапана (I08.0)
- митральном стенозе или обструкции (I05.0)
поражения, уточненные как врожденные (Q23.2-Q23.9)
поражения, уточненные как ревматические (I05.-)
последние изменения: январь 2015
Исключены:
- гипертрофический субаортальный стеноз (I42.1)
- при неустановленной причине, но с упоминанием о болезни митрального клапана (I08.0)
- поражения, уточненные как врожденные (Q23.0, Q23.1, Q23.4-Q23.9)
- поражения, уточненные как ревматические (I06.-)
последние изменения: январь 2015
Исключенs:
- без уточнения причины (I07.-)
- поражения, уточненные как врожденные (Q22.4, Q22.8, Q22.9)
- уточненные как ревматические (I07.-)
последние изменения: январь 2005
Исключены:
- поражения, уточненные как врожденные (Q22.1, Q22.2, Q22.3)
- нарушения, уточненные как ревматические (I09.8)
последние изменения: январь 2005
I38
Эндокардит, клапан не уточнен
Включены:
Эндокардит (хронический) БДУ
Клапанная(ый):
Вульвит (хронический) неуточненного клапана | БДУ или уточненной причины, кроме ревматической или врожденной |
Исключены:
- эндокардиальный фиброэластоз (I42.4)
- случаи, уточненные как ревматические (I09.1)
- врожденная недостаточность клапанов аорты БДУ (Q24.8)
- врожденный стеноз аортального клапана БДУ (Q24.8)
последние изменения: январь 2005
Включены: поражение эндокарда при:
- кандидозной инфекции (B37.6†)
- гонококковой инфекции (A54.8†)
- болезни Либмана-Сакса (M32.1†)
- менингококковой инфекции (A39.5†)
- ревматоидном артрите (M05.3†)
- сифилисе (A52.0†)
- туберкулезе (A18.8†)
- брюшном тифе (A01.0†)
Исключены:
- кардиомиопатия, осложняющая:
- беременность (O99.4)
- послеродовой период (O90.3)
- ишемическая кардиомиопатия (I25.5)
Исключены:
- кардиогенный шок (R57.0)
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
Исключен:
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- тахикардия:
- БДУ (R00.0)
- синоаурикулярная БДУ (R00.0)
- синусовая БДУ (R00.0)
последние изменения: январь 2006
последние изменения: январь 2013
Исключены:
- брадикардия:
- БДУ (R00.1)
- синоатриальная (sinoatrial) (R00.1)
- синусовая (sinus) (R00.1)
- вагальная (vagal) (R00.1)
- состояния, осложняющие:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- нарушение ритма сердца у новорожденного (P29.1)
последние изменения: январь 2006
Исключены:
- состояния, осложняющие:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- состояния, обусловленные гипертензией (I11.0)
- заболеванием почек (I13.-)
- последствия операции на сердце или при наличии сердечного протеза (I97.1)
- сердечная недостаточность у новорожденного (P29.0)
Исключены:
- любые состояния, указанные в рубриках I51.4-I51.9, обусловленные гипертензией (I11.-)
- любые состояния, указанные в рубриках I51.4-I51.9, обусловленные гипертензией
- с заболеванием почек (I13.-)
- осложнения, сопровождающие острый инфаркт (I23.-)
- уточненные как ревматические (I00-I09)
Исключены: сердечно-сосудистые нарушения БДУ при болезнях, классифицированных в других рубриках (I98*)
Источник
В скобках указан код по МКБ-10
Нарушение образования импульса
Нарушения синусового ритма (I49.8):
• синусовая тахикардия;
• синусовая брадикардия;
• синусовая аритмия.
Остановка (отказ) синусного узла (I45.5).
Выскальзывающие комплексы и ритмы (I49.8):
• предсердные;
— медленные,
— ускоренные,
• из АВ-соединения;
— медленные,
— ускоренные,
• желудочковые;
— медленные,
— ускоренные.
АВ-диссоциации (I45.8).
Миграция наджелудочкового водителя ритма (I49.8).
Экстрасистолия
— предсердная (I49.1);
— предсердно-желудочковая (AV) (I49.2);
— желудочковая (I49.3);
• одиночная (до 30 эктопических комплексов в 1 ч);
• частая (30 эктопических комплексов и более в 1 ч);
• аллоритмия (би-, три -, квадригеминия);
• полиморфная;
• парная;
• ранняя (R на Т).
Тахикардии (I47.1)
• реципрокные:
— хронические;
— пароксизмальные;
• очаговые (эктопические):
— хронические;
— пароксизмальные.
Наджелудочковые тахикардии:
• синопредсердная (синоатриальная);
• предсердная (атриальная);
• предсердно-желудочковая (AV);
• узловая:
— обычного типа;
— необычного типа;
• с дополнительными путями проведения:
— ортодромная;
— антидромная.
Желудочковые тахикардии:
• нестойкая (от 3 желудочковых комплексов до 30 с) (I47.2);
— мономорфная;
— полиморфная;
• стойкая (более 30 с) (I47.2):
— мономорфная;
— полиморфная;
• постоянно-возвратная (I47.0):
— мономорфная;
— полиморфная.
Фибрилляция и трепетание предсердий (I48):
• впервые возникший пароксизм:
— брадисистолический вариант (частота желудочковых сокращений менее 60 в минуту);
— тахисистолический вариант (частота желудочковых сокращений более 90 в минуту );
• пароксизмальная (ритм восстанавливается самостоятельно в пределах 48 ч):
— брадисистолический вариант (частота желудочковых сокращений менее 60 в минуту );
— тахисистолический вариант (частота желудочковых сокращений более 90 в минуту );
• персистирующая (когда для восстановления синусового ритма необходимо вмешательство):
— брадисистолический вариант (частота желудочковых сокращений менее 60 в минуту );
— тахисистолический вариант (частота желудочковых сокращений более 90 в минуту );
• постоянная (когда синусовый ритм восстановить невозможно или нецелесообразно):
— брадисистолический вариант (частота желудочковых сокращений менее 60 в минуту );
— тахисистолический вариант (частота желудочковых сокращений более 90 в минуту ).
Фибрилляция и трепетание желудочков (I49.0)
Нарушения проведения импульса (I45.5)
• Синоаурикулярные блокады.
• АВ-блокады:
— I степени (I44.0);
— II степени (I44.1):
— I типа;
— II типа;
— III степени (I44.2).
• Внутрижелудочковые блокады.
Однопучковые блокады:
• блокада правой ножки пучка Гиса (I45.0);
• блокада передней ветви левой ножки пучка Гиса (I44.4);
• блокада задней ветви левой ножки пучка Гиса (I44.5):
— постоянная;
— преходящая.
Двухпучковые блокады (I45.2):
• блокада левой ножки пучка Гиса;
• блокада правой ножки пучка Гиса и передневерхнего разветвления левой ножки пучка Гиса;
• блокада правой ножки пучка Гиса и задненижнего разветвления левой ножки пучка Гиса.
Трехпучковые блокады (I45.3).
Комбинированные нарушения образования и проведения импульса.
Парасистолия (I49.4):
• предсердная;
• из АВ-соединения;
• желудочковая.
Заболевания, синдромы и феномены
Идиопатические формы аритмий (I49.8).
• Синдромы и ЭКГ-феномены преждевременного возбуждения желудочков:
— WPW-синдром;
— синдром укороченного интервала P-R (Лауна-Ганонга-Лейна).
• Синдром ранней реполяризации желудочков
• Синдром удлиненного интервала Q-T:
— врожденный;
— приобретенный.
• Аритмогенная дисплазия ПЖ
• Синдром Бругада.
• Синдром слабости синусного узла (I49.5.)
• Синдром Морганьи-Адамса-Стокса (I46.9).
• Синдром Фредерика (I49.0).
• Внезапная сердечная смерть (аритмическая) (смерть, наступившая на протяжении 1 ч после появления первых симптомов заболевания или существенного ухудшения состояния больного на фоне стабильного хронического течения заболевания):
— с восстановлением сердечной деятельности:
— фибрилляция желудочков;
— асистолия;
— электромеханическая диссоциация (указывается по возможности);
— внезапная сердечная смерть (необратимая):
— фибрилляция желудочков;
— асистолия;
— электромеханическая диссоциация (указывается по возможности);
— остановка сердца (смерть, наступившая более чем через 1 ч после появления или увеличения выраженности симптомов заболевания):
— с восстановлением сердечной деятельности (146.0);
— остановка сердца необратимая (146.9).
Аритмии при нормальной или нарушенной функции кардиостимуляторов различного типа
В диагнозе нужно указать кардиохирургическое вмешательство и устройства, использованные для лечения аритмий и нарушений проводимости сердца (с указанием метода и даты вмешательства), — катетерные (радиочастотные и пр.) деструкции, имплантации водителей ритма и кардиовертеров-дефибрилляторов, проведение кардиоверсии или дефибрилляции (отмечается дата последней) и т.п..
Оцените статью:
(6 голосов)
Статьи из раздела Кардиология на эту тему:
Атриовентикулярная (узловая) непароксизмальная тахикардия
Атриовентрикулярные блокады
Внутрижелудочковые блокады
Внутрипредсердные блокады
Диагностика атриовентикулярных блокад
Источник
Февраль 03, 2018
Нет комментариев

Иногда электрические сигналы генерируемые сердцем могут потерять правильную картину. При фибрилляции предсердий многие части предсердий, две верхние камеры сердца, начинают генерировать нескоординированные электрические сигналы. Электрические импульсы приводят к неправильному, неустойчивому и неестественно быстрому сердцебиению. По статистике, у около 1 миллиона россиян имеется фибрилляцией предсердий, что делает его наиболее одним из самых распространенных видов аритмий (ненормальным сердечным ритмом), представляющим собой серьезное нарушение.
Признаки и симптомы фибрилляции предсердий
Аномальный сердечный ритм – это изменение либо скорости, либо ритма сердцебиения. При аритмии сердце может биться слишком медленно, либо слишком быстро или нерегулярно. Когда сердце бьется слишком медленно, слишком мало крови перекачивается в остальную часть тела. Когда сердце бьется слишком быстро, оно не может полностью заполняться для полного снабжения организма необходимым объемом крови, требующимся для нормального функционирования.
Медленный сердечный ритм называется брадикардией. Быстрые сердечные ритмы называются тахикардиями.
Сердце состоит из четырех камер. В верхние камеры, называемые предсердиями, поступает кровь. Нижние камеры, называемые желудочками, перекачивают кровь из сердца в весь организм. Работая вместе, камеры сердца перемещают жизненно важную кровь по всему телу.
Существует несколько типов ненормальных сердечных ритмов, некоторые из них встречаются в одном из камер, которые называются предсердиями, другие встречаются в желудочках и называются желудочковыми аритмиями.
Фибрилляция предсердий может приводить к возникновению следующих симптомов:
- Давление или боль в груди;
- Обмороки, потеря сознания;
- Усталость;
- головокружение;
- Сердцебиение, которое можно отдаваться в груди;
- Сбивчивое дыхание.
Диагностика фибрилляции предсердий
Если ваш лечащий врач подозревает наличие у вас аритмии, он должен будет назначить один или несколько из следующих диагностических исследований и тестов для определения источника возникновения ваших симптомов.
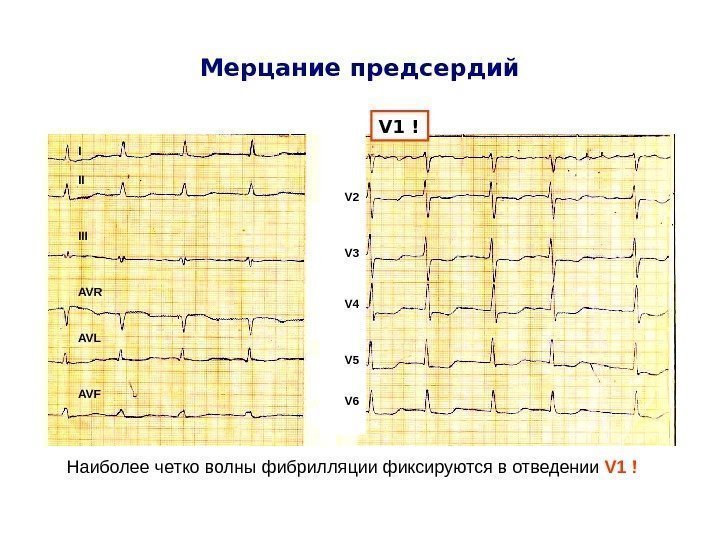
Электрокардиограмма – электрокардиограмма (ЭКГ или ЭКГ) – метод диагностики, регистрирующий электрическую активность сердца. Небольшие электроды помещаются на грудь, руки и ноги обследуемого и соединяются электропроводами электрокардиографа. Электрические импульсы генерируемые вашим сердцем преобразуются в волнистую линию на полосе движущейся бумаги, что позволяет врачам устанавливать структуру электрического тока в сердце и диагностировать аритмии и нарушения работы сердца.
О методах отведения ЭКГ смотрите статью.
Суточное мониторирование ЭКГ с помощью монитора Холтера (Holter) – небольшая портативная машина, которую носит обследуемый в течение 24 часов. Что позволяет сделать непрерывную запись ЭКГ, во время того, как человек занимается обычной повседневной деятельностью. Больному предлагается вести дневник о всех выполнемых действиях и наблюдаемых симптомах. Монитор Холтера позволяет обнаруживать нарушения сердечного ритма (аритмии), которые могут не отображаться при стандарном ЭКГ, который записывается только в течение нескольких секунд.
Кардиологический стресс-тест – исследование, выполняемое во время физической активности под нагрузкой (беговая дорожка), позволяет врачам регистрировать электрическую активность сердца, которая может не возникать в состоянии покоя.
Кардиорегистратор событий (рекордер) – небольшой переносной транстелефонный монитор, который можно использовать в течение нескольких недель. Данный тип регистратора (рекордера) полезен для больных, которые испытывают нечастые симптомы. Прибором ведется двухминутная запись в свою встроенную память, которая постоянно перезаписывается. Когда больной испытывает симптомы, он нажимает кнопку «запись» на мониторе, в которой хранится корреляционная полоска материала ЭКГ. Запись отправляется автоматически на круглосуточную станцию мониторинга и отправляется на компьютер или факсом непосредственно запрашивающему врачу.
Визуализация магнитных полей – Магнитное изображение источника (MSI) используется в качестве наложения на магнитно-резонансную томографию (МРТ). Устройство распознает слабые магнитные поля, генерируемые сердечной мышцей, и локализует аритмию, неинвазивно, для экономии времени во время инвазивного исследования.
Тестирование сердечной деятельности во время наклона. Данный вид диагностики используется для установления обморочных или других состояний (вазовагального обморока), путем попытки воспроизведения эпизодов обморока. Человек наклоняется вертикально до 60 градусов на специальном столе в течение определенного периода времени при непрерывной регистрации ЭКГ и артериального давления.
Электрофизиологические исследования (ЭФИ) – исследование позволяет врачам получать более точную, детальную информацию и в большинстве случаев сразу же выполнять лечение (например, абляцию катетера).
Лечение фибрилляции предсердий
В зависимости от типа и тяжести аритмии, а также результатов проведенных диагностических исследований, в том числе электрофизиологического исследования, существует несколько вариантов лечения. Какой из них наиболее подходит больному решает лечащий врач, посоветовавшись с больным.
Лекарственная терапия
Отдельные антиаритмические лекарственные препараты видоизменяют электрические сигналы в сердце и помогают предотвратить появление неестественных ритмов, в частности нерегулярных или учащенных сердечных ритмов.
Повторное электрофизиологическое исследование
Для того чтобы убедиться, что лекарственный препарат действует надлежащим образом через два или более дней в больнице, больного могут направить на повторное электрофизиологическое исследование. Задача врача состоит в том, чтобы найти лекарственное средство, которое лучше всего подходит для больного.
Имплантируемое устройство (кардиостимулятор)
Имплантируемые устройства или кардиостимуляторы используются для лечения медленных сердечных ритмов. Это небольшие устройства, которые имплантируются под кожу под ключицей и соединяются с зонд-электродом, проведенным в полость сердца через венозный катетер. Кардиостимулятор обеспечивает небольшой электрический импульс для стимулирования сердца в тех случаях, когда оно бьется слишком медленно.
Радиочастотная катетерная абляция
Абяация радиочастотного катетера разрушает или повреждает части проводящих электрических путей, вызывающих аритмии, позволяя помочь больным, которым не помогло лекарственное лечение, или которые предпочли не принимать лекарственные препараты.
Катетерная абляция заключается в пунктировании (прокалывании) под анестезией с помощью крошечного металлического наконечника с катетером через вену или бедренную артерию в ноге и введение электродов в полость сердца. Флюороскопия, позволяющая кардиологам просматривать на мониторе катетер, проходящий через сосуд, обеспечивает дорожную карту. Другие катетеры, которые обычно помещаются через шею, содержат электрические датчики, помогающие найти область, вызывающую короткое замыкание. Катетер с металлическим наконечником затем маневрирует на каждом проблемном участке, а радиочастотные волны – та же самая энергия, используемая для радио- и телевизионной передачи – аккуратно сжигают каждую нежелательную нить ткани. Когда впервые была выполнена аблация катетера, использовались прямые токовые удары, но впоследствии исследователи разработали использование радиочастотных волн – более точной формы энергии. При радиочастотной катетерной абляции пациенты обычно выходят из больницы через один день.
Для таких заболеваний, как синдром Вольфа-Паркинсона-Уайта, при котором тонкая ткань создает дополнительный электрический путь между верхней и нижней камерами сердца, радиочастотная абляция позволяет обеспечить эффективное лечение. Абляция стала вариантом лечения для больных, страдающих данным расстройством, которые плохо реагируют на лекарственную терапию или склонны к учащенному сердечному ритму.
Было обнаружено, что даже при аритмиях, которые могут контролироваться с помощью лекарственных средств, это обоснованно с точки времени и средств, поскольку не требует госпитализации. Также катетерная абляция является хорошим вариантом терапии для пожилых больных, имеющих склонность испытывать серьезные побочные эффекты от лекарственной терапии и женщин детородного возраста, которые не могут принимать лекарства из-за потенциального риска для здоровья плода.
Исследования продемонстрировали, что абляция катетера более эффективна, чем медикаментозная терапия или хирургия, и больные, прошедшие эту процедуру, также испытывают значительное улучшение качества жизни. Недавнее исследование у почти 400 больных с опасно учащенными ритмами сердца (почти треть из которых считалось кандидатом на операцию на открытом сердце) показало, что через месяц после процедуры абляции 98 процентов более не нуждались в медикаментах, а 95 процентов сообщили, что их общее состояние здоровья заметно улучшилось. Исследование также показало улучшение способности проходивших исследование работать, выполнять физическую деятельность.
Кардиоверсия мерцательной аритмии
Внутренняя кардиоверсия для преобразования фибрилляции предсердий и трепетания предсердий в нормальный синусовый ритм была разработана учеными в 1991 году. Внутренняя кардиоверсия представляет собой удар электрическим током (от 1 до 10 джоулей), подаваемый внутри сердца через два катетера, вставленных в вену через бедро и небольшой электродной подушечке, приложенной к груди. Эта процедура проводится электрофизиологом.
Во время внутренней кардиоверсии вводятся успокаивающие средства короткого действия для успокоения больного. В настоящее время трепетание предсердий успешно лечится с помощью радиочастотного катетера; но лечение для восстановления фибрилляции предсердий в синусовом ритме было традиционным применением медикаментов и внешней кардиоверсии. Внешняя кардиоверсия – это передача высоких энергетических ударов от 50 до 300 джоулей через две подушки дефибриллятора, прикрепленные к сундуку. В некоторых случаях внешняя кардиоверсия неэффективна, потому что электрический ток должен сначала проходить через грудную мышцу и скелетные структуры до достижения сердца. Внутренняя кардиоверсия выполнялась, когда медикаменты и внешняя кардиоверсия не смогли восстановить ритм больного до нормального синусового ритма.
Чем меньше времени у больного при фибрилляции предсердий, тем легче вернуться к нормальному ритму, но даже больным с длительной хронической фибрилляцией предсердий может быть успешно возвращен нормальный сердечный ритм с помощью внутренней кардиоверсии.
Имплантируемый дефибриллятор кардиовертера
Имплантируемый дефибриллятор кардиовертера является устройством для больных, у которых наблюдается представляющий опасность для жизни быстрый ритм сердца. Он немного больше, чем кардиостимулятор, и обычно имплантируется под кожу под ключицей. Он связан с дефибрилляционным проводом, расположенным внутри сердца через вену. Он способен подавлять электрический удар в сердце, когда он определяет частоту сердечных сокращений как слишком быструю. Он также способен стимулировать сердце, когда его ритм слишком медленный.
Бивентрикулярная электрокардиостимуляция
Недавно стал применяться новый тип кардиостимулятора, который задействует оба желудочка сердца для координирования их сокращения и улучшения их откачивающих способностей.
Согласно результатам испытаний, кардиальная ресинхронизирующая терапия:
- Увеличивает количество ежедневных действий, которые больной может выполнять без симптомов сердечной недостаточности;
- Увеличивает работоспособность больных с сердечной недостаточностью, измеряемых расстоянием, которое они могут пройти в течение 6 минут;
- Улучшает общее качество жизни, о чем свидетельствуют стандартные измерения;
- Способствует изменениям в сердечной анатомии для улучшения сердечной функции;
- Сокращает количество дней пребывания пациентов в больнице и общее количество госпитализаций.
Устройства ЭЛТ работают, одновременно проводя левый и правый желудочки, что приводит к ресинхронизации мышечных сокращений и повышению эффективности ослабленного сердца. В нормальном режиме сердечная электрическая проводящая система подает электрические импульсы в левый желудочек в высокоорганизованном виде сокращений, которые очень эффективно выкачивают кровь из желудочка. При систолической сердечной недостаточности, вызванной увеличенным сердцем (расширенная кардиомиопатия), эта электрическая координация теряется. Нескоординированная функция сердечной мышцы приводит к неэффективному выбросу крови из желудочков.
Фибрилляция предсердий мкб 10
Код по МКБ международной классификации болезней (МКБ-10) I48
Загрузка…
Похожие материалы:
Митральный стеноз: патофизиология, причины, диагностика, лечение
Синдром верхней полой вены: патофизиология, причины, симптомы, диагностика, лечение
Миопатия: патофизиология, причины, диагностика, лечение
Источник
