Как забеременеть при гипоталамическом синдроме
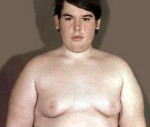
Симптомы гипоталамического синдрома у беременной
- Нарушения аппетита: от чрезмерной прожорливости до полного отсутствия аппетита.
- Изменение массы тела: от быстрого ее нарастания до резкой потери массы.
- Гиперсаливация (избыточная выработка слюны).
- Немотивированная слабость, повышенная утомляемость.
- Повышенная температура тела.
- Чувство жара, прилива к голове и лицу.
- Повышение артериального (кровяного) давления выше 140/90 мм.рт.ст. или резкие его колебания.
- Ощущение перебоев в сердце, боли за грудиной.
- Нарушение стула: чаще всего жидкий стул (диарея).
- Перепады настроения, угнетенное эмоциональное состояние (депрессия).
- Приступы страха, необъяснимой тревоги.
- Снижение полового влечения.
- Головная боль.
- Бессонница, сонливость.
- Образование стрий на коже — сине-багровых полос на животе, бедрах.
- Чрезмерное оволосение (гипертрихоз) лица, ушных раковин.
Формы гипоталамического синдрома у беременной
В зависимости от преобладания тех или иных симптомов различают следующие формы гипоталамического синдрома:
- вегетативно-сосудистая форма: преобладают жалобы на гиперсаливацию (чрезмерная выработка слюны), приступы тревоги, сердцебиения, приливы к лицу и голове и т.п.;
- нарушение терморегуляции: преобладают жалобы на повышение температуры тела;
- гипоталамическая эпилепсия: у таких пациентов бывают эпизоды немотивированной тревоги, сопровождающиеся чрезмерным слюноотделением, потливостью, учащенным сердцебиением, жидким стулом;
- нервно-мышечная форма: преобладают жалобы на мышечную слабость, повышенную утомляемость и снижение физической выносливости;
- расстройства сна и бодрствования: преобладают жалобы на нарушение сна (бессонница или сонливость);
- психопатологическая форма: преобладают признаки нарушения эмоционального состояния (подавленное настроение) или поведения (например, апатия (отсутствие мотивации к выполнению действий)).
Причины гипоталамического синдрома у беременной
- Черепно-мозговая травма.
- Нейроинфекции (инфекционное повреждение головного мозга): последствия энцефалитов (воспаление вещества головного мозга), менингитов (воспаление оболочек головного мозга).
- Опухоли гипоталамуса.
- Отравления токсичными веществами (например, угарным газом).
- Нарушение развития гормонального фона в результате наследственной предрасположенности.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика гипоталамического синдрома у беременной
Анализ жалоб и анамнеза заболевания:
- как давно появились жалобы на немотивированную слабость, увеличение массы тела, учащенное сердцебиение, изменение аппетита и т.п.;
- предшествовало ли появлению этих жалоб какое-то событие (черепно-мозговая травма, тяжелая инфекция с вовлечением головного мозга (энцефалит), отравление и т.п.);
- наблюдался ли пациент у эндокринолога;
- были ли случаи подобного заболевания у кого-то в семье.
- Измерение температуры тела в 2 местах: подмышечная впадина и прямая кишка.
- Анализ крови: возможно повышение “ печеночных” ферментов.
- Тест толерантности к глюкозе: пациенту измеряют уровень глюкозы в крови, затем дают выпить сладкую воду, после чего снова измеряют уровень глюкозы через 2 часа. При эндокринологических нарушениях уровень глюкозы через 2 часа может быть выше, чем в норме.
- Определения уровня гормонов в крови:
- гормоны щитовидной железы (Т4, Т3);
- гормоны надпочечника (кортизол);
- гормоны гипофиза (ФСГ – фолликулостимулирующий гормон, ТТГ – тиреотропный гормон, АКТГ – адренокортикотропный гормон, пролактин);
- гормоны половых желез: тестостерон, эстрадиол.
- УЗИ (ультразвуковое исследование) щитовидной железы, надпочечников: позволяет обнаружить структурные изменения в этих железах, которые могут обуславливать имеющиеся симптомы.
- МРТ (магнитно-резонансная томография) головного мозга: метод позволяет послойно изучить головной мозг и обнаружить прямые и косвенные признаки повреждения области гипоталамуса.
- МРТ надпочечников — в случае, если при УЗИ надпочечников не получилось их хорошо изучить.
- ЭЭГ (электроэнцефалография): метод оценивает электрическую активность разных участков головного мозга, которая может меняться при различных его заболеваниях.
- Необходима консультация акушера-гинеколога.
- Возможна также консультация невролога, нейрохирурга.
Лечение гипоталамического синдрома у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
- Удаление причины заболевания (в случае, если таковая имеется): удаление опухоли, остатков сгустков крови в мозге после черепно-мозговой травмы.
- Коррекция эндокринных нарушений с помощью лекарственных препаратов (гормональные препараты — при их недостатке, препараты, подавляющие функцию эндокринной железы, — при избытке гормонов).
- Дезинтоксикационная терапия при отравлениях (применение препаратов-сорбентов).
- Антидепрессанты (препараты, нормализующие эмоциональное состояние) — при нарушениях настроения.
- Применение ноотропов (препаратов, улучшающих питание и восстановление головного мозга), витаминов группы В.
- Противовоспалительные препараты при последствиях инфекций.
- Режим сна (7-8 часов в сутки).
Осложнения и последствия гипоталамического синдрома у беременной
- Течение гипоталамического синдрома может резко утяжеляться, так как при беременности и так происходят гормональные перестройки.
- Осложнениями беременности при гипоталамическом синдроме могут быть фетоплацентарная недостаточность (нарушение функции плаценты, отвечающей за питание и удаление вредных веществ у плода) и нарушения развития плода.
Профилактика гипоталамического синдрома у беременной
Специфических мер профилактики не существует. Профилактика сводится к ведению здорового образа жизни:
- полноценное питание: ограничение употребления животных жиров, увеличение количества свежих овощей и фруктов в рационе;
- умеренные физические нагрузки, прогулки на свежем воздухе;
- употребление достаточного количества йода: йодированная соль, морепродукты;
- ограничение физических и эмоциональных нагрузок.
Также беременным необходимо:
- регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре);
- своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
Дополнительно гипоталамического синдрома у беременной
В норме гипоталамус отвечает за:
- регуляцию цикла “ сон-бодрствование” (т.е. за наступление и поддержание сна и за пробуждение);
- регуляцию аппетита (чувство голода и насыщения);
- поддержку постоянной температуры тела;
- образование полового влечения (либидо);
- регуляцию работы эндокринных органов (вырабатывающих гормоны, которые поступают в кровь) — щитовидной железы, надпочечников.
Источник

Гипоталамический синдром – комплекс эндокринных, обменных, вегетативных расстройств, обусловленных патологией гипоталамуса. Характеризуется изменением (чаще увеличением) массы тела, головными болями, неустойчивостью настроения, гипертензией, нарушением менструального цикла, повышенным аппетитом и жаждой, усилением или снижением либидо. Для диагностики гипоталамического синдрома проводится расширенное гормональное исследование, ЭЭГ, МРТ головного мозга, при необходимости УЗИ щитовидной железы, надпочечников. Лечение гипоталамического синдрома заключается в подборе эффективной стимулирующей или ингибирующей гормональной терапии, проведении симптоматического лечения.
Общие сведения
Гипоталамический синдром – комплекс эндокринных, обменных, вегетативных расстройств, обусловленных патологией гипоталамуса. Характеризуется изменением (чаще увеличением) массы тела, головными болями, неустойчивостью настроения, гипертензией, нарушением менструального цикла, повышенным аппетитом и жаждой, усилением или снижением либидо. Прогноз зависит от тяжести поражения гипоталамуса: от возможности полного выздоровления до прогрессирования заболевания (развитие выраженного ожирения, стойкой гипертонии, бесплодия и т. д.).
Патология гипоталамической области часто встречается в эндокринологической, гинекологической, неврологической практике, вызывая сложности в диагностике из-за многообразия форм проявления. Гипоталамический синдром чаще развивается в подростковом (13-15 лет) и репродуктивном (31-40 лет) возрасте, преобладая у лиц женского пола (12,5–17,5% женщин).
Проблема медицинской и социальной значимости гипоталамического синдрома определяется молодым возрастом пациентов, быстро прогрессирующим течением заболевания, выраженными нейроэндокринными нарушениями, нередко сопровождающимися частичным снижением или полной утратой трудоспособности. Гипоталамический синдром вызывает серьезные нарушения репродуктивного здоровья женщины, вызывая развитие эндокринного бесплодия, поликистоза яичников, акушерские и перинатальные осложнения.
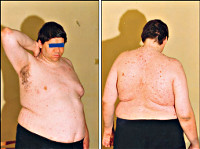
Гипоталамический синдром
Причины развития гипоталамического синдрома
Гипоталамический отдел головного мозга отвечает за регуляцию гуморальных и нервных функций, обеспечивающих гомеостаз (стабильность внутренней среды). Гипоталамус выполняет роль высшего вегетативного центра, регулирующего обмен веществ, терморегуляцию, деятельность кровеносных сосудов и внутренних органов, пищевое, половое поведение, психические функции. Кроме того, гипоталамус управляет физиологическими реакциями, поэтому при его патологии нарушается периодичность тех или иных функций, что выражается вегетативным кризом (пароксизмом).
Вызывать нарушения деятельности гипоталамуса и развитие гипоталамического синдрома могут следующие причины:
- опухоли головного мозга, сдавливающие гипоталамическую область;
- черепно-мозговые травмы с прямым повреждением гипоталамуса;
- нейроинтоксикации (токсикомания, наркомания, алкоголизм, производственные вредности, экологическое неблагополучие и т. д.);
- сосудистые заболевания, инсульт, остеохондроз шейного отдела позвоночника;
- вирусные и бактериальные нейроинфекции (грипп, ревматизм, малярия, хронический тонзиллит и др.);
- психогенные факторы (стрессы, шоковые ситуации, умственные нагрузки);
- беременность и сопряженные с ней гормональные перестройки;
- хронические заболевания с вегетативными компонентами (бронхиальная астма, гипертония, язвы желудка и двенадцатиперстной кишки, ожирение);
- конституциональная недостаточность гипоталамической области.
Классификация гипоталамического синдрома
Клиническая эндокринология насчитывает большое число исследований по изучению гипоталамического синдрома. Результаты этих исследований легли в основу современной расширенной классификации синдрома.
По этиологическому принципу гипоталамический синдром подразделяется на первичный (вследствие нейроинфекций и травм), вторичный (вследствие конституционального ожирения) и смешанный.
По ведущим клиническим проявлениям выделяют следующие формы гипоталамического синдрома:
- вегетативно-сосудистую;
- нарушения терморегуляции;
- гипоталамическую (диэнцефальную) эпилепсию;
- нейротрофическую;
- нервно-мышечную;
- псевдоневрастеническую и психопатологическую;
- расстройство мотиваций и влечений;
- нейроэндокринно-обменные расстройства.
Выделяют клинические варианты гипоталамического синдрома с преобладанием конституционального ожирения, гиперкортицизма, нейроциркуляторных нарушений, герминативных расстройств.
Тяжесть проявления гипоталамического синдрома может быть легкой, средней и тяжелой формы, а характер развития – прогрессирующий, стабильный, регрессирующий и рецидивирующий. В пубертатном периоде гипоталамический синдром может протекать с задержкой или ускорением полового созревания.
Симптомы гипоталамического синдрома
Проявления гипоталамического синдрома зависят от зоны поражения гипоталамуса (передний или задний отделы) и вызванных нейрогуморальных расстройств в гипоталамо-гипофизарной области. В проявлениях гипоталамического синдрома чаще преобладают следующие нарушения:
- вегетативно-сосудистые – 32%,
- эндокринно-обменные – 27%,
- нервно-мышечные – 10%,
- нарушения терморегуляции и др. — 4% и т. д.
Гипоталамический синдром проявляется общей слабостью, повышенной утомляемостью, физическим и психическим истощением, плохой переносимостью смены метеорологических условий, покалываниями в сердце, склонностью к аллергическим реакциям, неустойчивым стулом, чувством нехватки воздуха, эмоциональными расстройствами (тревогой, приступами панического страха), нарушениями сна, повышенной потливостью. Объективно выявляются тахикардия, асимметрия артериального давления со склонностью к его повышению, тремор пальцев и век.
У большей части пациентов гипоталамический синдром протекает пароксизмально (приступообразно), чаще в виде вагоинсулярных и симпатико-адреналовых кризов. Вазоинсулярные кризы при гипоталамическом синдроме сопровождаются чувством жара, прилива к лицу и голове, головокружением, удушьем, неприятными ощущениями в эпигастрии, тошнотой, замиранием сердца, потливостью, общей слабостью. Может наблюдаться усиленная перистальтика кишечника с послаблением стула, учащенное и обильное мочеиспускание, повторные позывы в туалет. Возможно развитие аллергических проявлений в форме крапивницы и даже отека Квинке. Частота сердечных сокращений урежается до 45-50 уд. в мин., АД снижается до 90/60-80/50 мм рт. ст.
Симпатико-адреналовые кризы при гипоталамическом синдроме могут провоцироваться эмоциональным напряжением, изменением метеоусловий, менструацией, болевыми факторами и др. Пароксизмы обычно возникают внезапно вечером или ночью, иногда им предшествуют предвестники: головная боль, изменение настроения, покалывание в области сердца, вялость. Во время приступа появляется озноб, тремор, «гусиная кожа», сердцебиение, похолодание и онемение конечностей, подъем АД до 150/100-180/110 мм рт. ст., тахикардия до 100-140 уд. в мин. Иногда симпатико-адреналовые кризы сопровождаются повышением температуры до 38-39°С, возбуждением, беспокойством, страхом смерти (паническими атаками).
Продолжительность криза может быть от 15 мин. до 3 и более часов, после чего на протяжении нескольких часов сохраняется слабость и страх повторения подобного приступа. Часто при гипоталамическом синдроме кризы носят смешанный характер, сочетая симптомы вагоинсулярного и симпатико-адреналового кризов.
Нарушение терморегуляции при гипоталамическом синдроме сопровождается развитием гипертермического криза, характеризующегося внезапным скачком температуры тела до 39-40 °С на фоне длительного субфебрилита. Для терморегуляционных нарушений типично утреннее повышение температуры и ее снижение к вечеру, отсутствие эффекта от приема жаропонижающих препаратов. Расстройства терморегуляции чаще наблюдаются в детском и юношеском возрасте и зависят от физического и эмоционального напряжения. У подростков они нередко связаны со школьными занятиями и исчезают в каникулярный период.
Проявлениями терморегуляционных нарушений при гипоталамическом синдроме могут служить постоянная зябкость, непереносимость сквозняков и низких температур. Такие пациенты постоянно кутаются, носят одежду не по погоде, даже в теплое время не открывают форточки и окна, избегают принимать ванну. Расстройство мотиваций и влечений при гипоталамическом синдроме характеризуется эмоционально-личностными нарушениями, различными фобиями, изменением либидо, патологической сонливостью (гиперсомнией) или бессонницей, частой сменой настроения, раздражительностью, гневом, слезливостью и т. д.
Нейроэндокринно-обменные расстройства при гипоталамическом синдроме проявляются нарушением белкового, углеводного, жирового, водно-солевого обмена, булимией, анорексией, жаждой. Нейроэндокринные нарушения могут сопровождаться синдромами Иценко-Кушинга, несахарного диабета с полиурией, полидипсией и низкой относительной плотностью мочи, акромегалией, ранним климаксом у молодых женщин, изменениями в щитовидной железе. Могут наблюдаться дистрофия костей и мышц, нарушения трофики кожи (сухость, зуд, пролежни), изъязвления слизистых внутренних органов (пищевода, 12-перстной кишки, желудка). Для гипоталамического синдрома характерно хроническое или длительное течение с рецидивами и обострениями.
Осложнения гипоталамического синдрома
Диагностика гипоталамического синдрома
Полиморфная клиника гипоталамического синдрома представляет немалые трудности в его диагностике. Поэтому ведущими критериями диагностики гипоталамического синдрома служат данные специфических тестов: сахарной кривой, термометрии в трех точках, ЭЭГ головного мозга, трехдневной пробы Зимницкого.
Глюкозу крови при гипоталамическом синдроме исследуют натощак и с нагрузкой 100 г сахара, определяя уровень глюкозы через каждые 30 минут. При гипоталамическом синдроме встречаются следующие варианты сахарной кривой:
- гипергликемический (подъем уровня глюкозы выше нормы);
- гипогликемический (содержание глюкозы ниже нормы);
- двугорбовый (снижение уровня глюкозы чередуется с новым подъемом);
- торпидный (небольшой подъем глюкозы фиксируется в одной точке).
Термометрию при гипоталамическом синдроме проводят в трех точках: обеих подмышечных впадинах и в прямой кишке. Термометрические нарушения могут выражаться в изотермии (равной температуре в прямой кишке и подмышечных областях, при норме в прямой кишке на 0,5-1°С выше); гипо- и гипертермии (в подмышечных впадинах температура ниже или выше нормы); термоинверсии (температура в прямой кишке ниже, чем в подмышечных впадинах).
Электроэнцефалография выявляет изменения, затрагивающие глубинные структуры мозга. В трехдневной пробе по Зимницкому у пациентов с гипоталамическим синдромом изменяется соотношение выпитой и выделяемой жидкости, ночного и дневного диуреза. Методом МРТ головного мозга при гипоталамическом синдроме выявляется повышенное внутричерепное давление, последствия гипоксии и травм, опухолевые образования.
Обязательным критерием диагностики гипоталамического синдрома является определение гормонов (пролактина, ЛГ, эстрадиола, ФСГ, тестостерона, кортизола, ТТГ, Т4 (свободного тироксина), адренотропного гормона в крови и 17-кетостероидов в суточной моче) и биохимических показателей для выявления эндокринно-обменных нарушений. Дифференцировать гипоталамический синдром с органическим поражением других систем позволяет УЗИ надпочечников, УЗИ щитовидной железы и внутренних органов. При необходимости дополнительно проводится МРТ или КТ надпочечников.
Лечение гипоталамического синдрома
Комплекс мероприятий по лечению гипоталамического синдрома должен осуществляться совместными усилиями эндокринолога, невролога и гинеколога (у женщин). Подбор методов лечения гипоталамического синдрома всегда индивидуален и зависит от ведущих проявлений. Целью терапии гипоталамического синдрома является коррекция нарушений и нормализация функции гипоталамических структур головного мозга.
На первом этапе лечения проводят устранение этиологического фактора: санацию инфекционных очагов, лечение травм и опухолей и т. д. При интоксикациях алкоголем, наркотиками, инсектицидами, пестицидами, тяжелыми металлами проводится активная дезинтоксикационная терапия: внутривенно вводятся солевые растворы, тиосульфат натрия, глюкоза, физиологический раствор и др. Для профилактики симпатико-адреналовых кризов назначаются пирроксан, алкалоиды красавки + фенобарбитал, сульпирид, тофизопам, антидепрессанты (тианептин, амитриптилин, миансерин и др.).
Нейроэндокринные нарушения корректируются заместительными, стимулирующими или тормозящими гормональными препаратами, назначением диеты и регуляторов нейромедиаторного обмена (бромокриптин, фенитоин) курсом до полугода. При развитии посттравматического гипоталамического синдрома проводят дегидратирующую терапию, цереброспинальную пункцию. При нарушениях обмена назначается диетотерапия, анорексанты, витамины.
При гипоталамическом синдроме назначаются средства, улучшающие мозговое кровообращение (пирацетам, гидрализат головного мозга свиней, винпоцетин), витамины группы В, аминокислоты (глицин), препараты кальция. В лечение гипоталамического синдрома включают рефлексотерапию, физиопроцедуры, лечебную гимнастику. В структуре лечения гипоталамического синдрома важная роль отводится нормализации режима отдыха и работы, диете, нормализации массы тела, курортотерапии.
Прогноз и профилактика гипоталамического синдрома
Гипоталамический синдром может приводить к снижению и утрате работоспособности в случаях часто повторяющихся вегетативных пароксизмов. Таким пациентам с учетом их профессиональной деятельности может устанавливаться инвалидность III группы. Резко выраженные нейроэндокринно-обменные формы гипоталамического синдрома также могут приводить к потере трудоспособности с установлением III или II группы инвалидности.
Поскольку кризы при гипоталамическом синдроме, как правило, возникают в определенное время и при изменениях метеоусловий, значительных эмоциональных и физических перенапряжениях, их профилактика заключается в предупреждающем приеме седативных средств, антидепрессантов, транквилизаторов. Также, по возможности, необходимо исключить провоцирующие приступы факторы, нервно-психические и физические нагрузки, работу в ночные смены.
Источник
