Как лечить корешковый синдром грудного отдела

Нервная система — это важнейшая структура организма, отвечающая за передвижение и восприятие окружающего мира. Если ее затрагивают патологические процессы, это резко сказывается на качестве жизни. Корешковый синдром — один из таких процессов.
Он может не сразу проявить себя, или беспокоить человека только легкой болью или онемением конечностей. Если долго игнорировать симптомы корешкового синдрома грудного отдела позвоночника и оттягивать визит к врачу, можно дождаться даже атрофии мышц, а лечение и восстановление потребуют много времени и денег.
Что такое корешковый синдром грудного отдела позвоночника
От спинного мозга к внутренним органам и мышцам отходит 31 пара нервов, 12 из них относятся к грудному (или торакальному) отделу. Корешок — это короткий пучок нервных волокон, выходящий из спинного мозга, но остающийся внутри позвоночника. Они бывают двух типов: чувствительные (передают в мозг ощущения) и двигательные (передают команды от мозга к мышцам). Сплетаясь, эти волокна образуют спинномозговой нерв.
Явление, когда корешок по какой-либо причине сдавливается и не может полноценно функционировать, и называется корешковым синдромом. Он может возникнуть в любом отделе позвоночника — и в шейном, и в грудном, и в поясничном, и в крестцовом, и в копчиковом.
Причины появления заболевания
Сдавливание корешка спинномозгового нерва может быть спровоцировано разными причинами:
- остеохондроз;
- врожденные дефекты позвоночника;
- спондилоартроз (артроз фасеточных суставов);
- травмы и раны;
- онкологические заболевания (и доброкачественные, и злокачественные);
- спинномозговая грыжа;
- постоянное переохлаждение;
- инфекционные заболевания.
Самая распространенная причина синдрома — остеохондроз грудного или иного отдела позвоночника. Это дегенеративно-дистрофическая патология, вызывающая нарушения в структуре суставных хрящей межпозвоночных дисков. Разрушительные процессы, происходящие в позвоночном столбе, приводят к образованию грыжи, которая разрастается и начинает давить на близлежащие корешки. В этом месте зарождается воспалительный процесс, результатом которого и становится корешковый синдром.
Непосредственных причин корешкового синдрома достаточно много, но помимо них есть еще факторы риска, которые повышают вероятность возникновения этого недуга. К ним относятся:
- несбалансированный рацион;
- работа, связанная с регулярным подъемом тяжестей;
- воздействие на организм вредных веществ (в частности, алюминия);
- наследственная предрасположенность;
- ожирение и сидячий образ жизни;
- плоскостопие или частое ношение обуви на высоких каблуках.
Основные симптомы недуга
Наиболее яркое проявление корешкового синдрома — это, конечно, боль. Но как уже упоминалось выше, корешок состоит из сплетения волокон двух типов, отвечающих за восприятие ощущений и работу мышц. Соответственно, при этом недуге нарушается чувствительность кожи, а в мышцах начинается атрофический процесс.
Боль
Неприятной особенностью этой патологии является тот факт, что болевые ощущения возникают не только на месте сдавливания, но и распространяются по так называемой зоне сегментарной иннервации. Дело в том, что спинномозговой нерв разделяется на несколько нервов поменьше, и все эти ответвления направляются в определенную область организма. Эта область и называется зоной сегментарной иннервации, и при корешковом синдроме боль охватывает ее целиком.
Болевые ощущения в груди, как правило, очень сильные. Они могут иметь простреливающий характер или присутствовать постоянно, усиливаясь при резких движениях, подъеме тяжестей, физическом перенапряжении, стрессе, чихании, кашле, глубоком вдохе или переохлаждении.
Еще одним характерным симптомом корешкового синдрома грудного отдела позвоночника является возникновение болей в области внутренних органов, расположенных рядом с пораженным нервом, в частности, сердца или желудка.
Нарушение чувствительности
Следующим характерным признаком недуга является нарушение чувствительности, то есть, в области «обслуживаемой» пораженным нервом (т.е. в зоне сегментарной иннервации) будут хуже ощущаться прикосновения, болевые и температурные воздействия.
Проверить, нарушена ли работа нерва, можно самостоятельно в домашних условиях. Для этого достаточно аккуратно уколоть кожу иглой. В пораженной области боль практически не будет ощущаться. В случае сомнений можно провести аналогичные действия в такой же зоне на противоположной стороне тела и сравнить ощущения.
Нарушение двигательной активности
Из-за сдавливания нерв не может передавать команды от мозга к мышцам, в результате начинается атрофический процесс. В особо запущенных случаях потеря мышечной массы видна невооруженным взглядом.
При этом больной будет испытывать ощущения, похожие на те, которые возникают при онемении конечностей из-за сдавливания сосудов. Конечность становится ватной и с трудом двигается, в ней чувствуются покалывания. Только в этом случае рука или нога быстро приходит в норму, а при корешковом синдроме симптомы более ярко выражены и без лечения не исчезают.
Как проявляют себя повреждения разных корешков
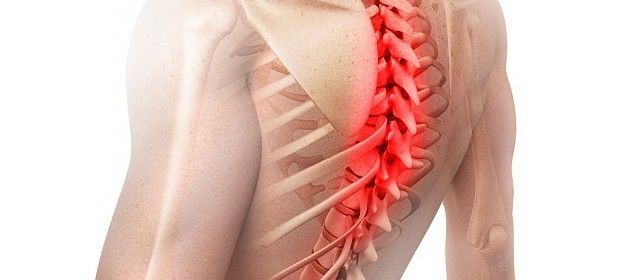
В грудном отделе позвоночника 12 пар корешков, и клиническая картина зависит от того, какой из них поврежден:
- Если затронут самый первый корешок, то симптоматика проявится в области шеи, лопаток, подмышек и на обеих руках.
- При поражении корешков со второго по шестой неприятные ощущения возникнут в зоне лопаток, подмышек или грудины, возможна боль в пищеводе или желудке.
- Патологический процесс в седьмом или восьмом позвонках характеризуется болью и онемением кожи в нижней части лопаток и под ребрами, неприятными ощущениями в сердце, если сдавливание локализуется слева.
- Если пострадали девятый и десятый корешки, симптомы будут распространяться от нижнего края ребер до пупка.
- Зона иннервации последних двух нервов, одиннадцатого и двенадцатого, включает в себя область от пупка до паха, именно здесь будет возникать боль, нарушение мышечного тонуса и онемение кожи.
Опасность корешкового синдрома
Лечение корешкового синдрома лучше начать как можно раньше, а не пытаться избавиться от его симптомов с помощью анальгетиков или антибиотиков.
Отсутствие грамотной терапии приведет только к усилению всех симптомов (особенно болевых ощущений), нарушению кровообращения и сильной атрофии мышц.
Диагностика на ранних сроках
Диагностические мероприятия включают в себя:
- сбор анамнеза;
- осмотр пациента;
- рентгенограмма позвоночного столба;
- магнитно-резонансная томография.
Поставить диагноз по симптомам и назначить лечение должен только опытный врач, поскольку недуг часто маскируется под болезни сердца, желудка и поджелудочной железы.
Как лечить корешковый синдром
Основной метод лечения недуга — консервативный. Как только врач обнаружит патологию позвоночника в шейном отделе, он пропишет медикаменты из следующих групп:
- анальгетики — для снятия болевого синдрома (при сильных болях возможно применение новокаиновой блокады);
- нестероидные противовоспалительные средства (НПВС) — для снятия воспаления;
- миорелаксанты — для устранения мышечного спазма;
- витамины группы В — для нормализации обмена веществ;
- хондропротекторы — для замедления дегенеративных процессов в межпозвоночных дисках и восстановления структуры хряща.
Если прием лекарств не помог или патология была вызвана онкологическим заболеванием, то пациенту проводится операция по удалению грыжи или опухоли, сдавливающей нерв. Чтобы снизить риск возникновения осложнений, предпочтение отдается малоинвазивным методикам (нуклеопластике, микродискэктомии).
Кроме того, для больного полезны некоторые физиотерапевтические процедуры (грязелечение, магнитотерапия, электрофорез) и занятия лечебной физкультурой. Желательно также пересмотреть свой рацион, исключив из него жареные, соленые, копченые и острые блюда. Народные средства (например, отвары из коры березы или дуба) можно использовать только после разрешения врача.
Заключение
Корешковый синдром грудного отдела позвоночника — это та патология, лечение которой нельзя откладывать. Своевременная терапия позволит быстро добиться значительного улучшения самочувствия, купировать боль, не дать межпозвоночным дискам разрушиться, а мышцам — атрофироваться.
Источник
Здравствуйте друзья! Испытывали, вы, боль за грудиной? Я уверена, что наверняка, и не один раз. При общепринятых понятиях, чаще всего, она появляется при сдавлении корешков спинномозговых нервов, что приводит к формированию корешкового синдрома или грудной радикулопатии.
Причины этого состояния разнообразны начиная от банального переохлаждения или неловкого поворота и заканчивая, онкозаболеванием. В зависимости от того, что спровоцировало корешковый синдром грудного отдела, лечение может существенно отличаться. Главное не пропустить основную причину, например, стенокардию, симптомы которой очень даже схожи.
Традиционные рекомендации по лечению
При выявлении корешкового синдрома в грудном отделе, кроме лечения лечащий врач советует обратить внимание на матрас и подушку для сна, чтобы они соответствовали стандартам при данной патологии. А именно следует использовать жесткий матрас, либо положить под него твердое основание, например простые доски. Далее, лечение определяется индивидуально, зависит от сложности симптомов.
Помимо жесткой постели обязательными будут следующие направления:
- блокада, при сильных приступах корешкового синдрома;
- противовоспалительный курс;
- физиотерапевтические методики;
- массаж и ЛФК.
Назначается магнитно-резонансное обследование (МРТ), делают ЭКГ, чтобы исключить сердечно-сосудистые заболевания. А чтобы отличить стенокардию от грудного остеохондроза самостоятельно, прочтите здесь.
В качестве дополнительного лечения допускается народная медицина, только предварительно спросить совета у лечащего врача. И сочетание всех перечисленных методик результат выздоровления позволяет добиться максимального эффекта.

Особенности выбора медикаментозных средств
Лечение признаков корешкового синдрома позвоночника в грудном отделе всегда подразумевает применение лекарств. Именно благодаря им удается избавиться от неприятных проявлений воспаления. Терапия не имеет сходство с выбором препаратов при стенокардии, так как причиной обоих состояний является боль за грудиной.
Корешковый синдром позвоночника есть последствие дегенеративных изменений межпозвонкового диска в результате осложнений при остеохондрозе. На практике показаны следующие группы лекарств.
- Обезболивающие средства для снятия болевого приступа.
- Противовоспалительные препараты, как правило, нестероидной группы. Это могут быть Мовалис, Диклофенак, Нурофен.
- Витамины группы В, для нормализации обменных процессов, особенно важны.
- Миорелаксанты, для устранения спазма и улучшения подвижности.
- Хондропротекторы, для стимуляции регенерации тканей суставов.
При затяжном течении, учитывая тяжелое психоэмоциональное состояние пациентов, рекомендуется использовать антидепрессанты. Острый период с выраженной болью является показанием для назначения паравертебральной блокады.
В видео представлены интересные примеры болевого синдрома очень даже в неожиданных местах.
Массаж и ЛФК при болевом синдроме
После того как с помощью медикаментозной терапии будет снят острый период, в обязательном порядке подключается техника мануальной терапии и лечебная физкультура.
Мануальная терапия допустимо применять в стадии рецидива. Советуют проходить два курса в течение года для поддержания стабильного состояния.
Вне обострения подойдет классический массаж. Выполняется он с использованием жесткой подушки, которая подкладывается под грудь. Продолжительность сеанса не должна превышать 20 минут.
Отличным эффектом обладает точечный массаж триггерных точек. Он быстро снимает боли и расслабляет мышцы. При дегенеративных изменениях в позвоночнике подходит баночный массаж, его вакуумное действие поможет улучшить лимфоток и кровообращение.
Что касается физических упражнений, то благодаря им удается улучшить самочувствие в целом. А также:
- повысить эластичность мышц позвоночника;
- укрепить мышечный корсет и снизить нагрузку на межпозвонковые диски;
- ускорить кровообращение;
- восстановить питание межпозвонкового диска, связок, тканей, улучшается метаболизм;
- позвоночник возвращает свою гибкость и подвижность.
В итоге приступы корешкового синдрома уменьшаются или проходят совсем. Поднимается настроение.
Физические мероприятия могут быть в двух направлениях.
Во-первых, это ежедневная утренняя гимнастика с упражнениями, подобранными специалистом. Они дают возможность разогреть ткани, улучшить кровообращение и подготовить костно-мышечный аппарат к предстоящим нагрузкам в течение дня.
Во-вторых, регулярно назначаются курсы ЛФК в специализированном учреждении (санаториях, реабилитационных центрах). Практика показывает, что выполнение курсов 2 раза в год позволяет укрепить, растянуть мышцы не только в грудном отделе, а в целом. Нормализовать питание тканей, и межпозвонковых дисков, к тому же гимнастика улучшает работу дыхательной системы.
Комплекс платный разработала А. Бонина: «Устраняем грудной остеохондроз»
Альтернативная медицина для позвоночника
Помимо перечисленного, отлично справляются с выраженными симптомами корешкового синдрома в грудном отделе, лечение физиотерапевтическими процедурами. Среди современных методов высоким спросом пользуется лазеротерапия. Благодаря ей удается нормализовать питание тканей, снять боли и воспаление.
Также уместны будут рефлексотерапия, иглоукалывание и остеопатия, но в этих случаях необходимо найти высококвалифицированного специалиста. Последнее время врачи применят криотерапию и методики вакуумного процесса, что тоже дает отличные положительные результаты.
Корешковый синдром грудного отдела лечение альтернативными методами

Сразу стоит отметить, что вся нетрадиционная медицина направлена на устранение признаков патологии. Она не лечит заболевания, поэтому выступает лишь в качестве дополнения, применять их можно с разрешения лечащего врача.
Для лечения корешкового синдрома в области грудного отдела рекомендуются следующие рецепты.
- Два сырых яйца смешиваются со 100 мл уксуса и 30 г масла. Масса используется для растирания проблемной зоны.
- Для уменьшения выраженности воспаления применяется солевой раствор. Необходимо ежедневно на протяжении 10 дней на ночь прикладывать ткань, пропитанную солевым раствором (на 250 мл теплой воды, одна столовая ложка).
- Из народных средств большой популярностью пользуется черная редька в виде компресса. За счет согревающего эффекта удается улучшить кровоток и снять боли.
- Для компрессов можно применять опилки, предварительно распаренные в кипятке. Их заворачивают в холст и прикладывают к спине. Рекомендуется выполнять процедуру в положении лежа на животе, для лучшего прогрева укрывают теплым одеялом.
- В аптеке тоже можно найти препараты для нетрадиционной терапии. Например, скипидар для ванн, который оказывает положительное влияние не только на проблемный участок, но и на весь организм, но следует помнить, что она имеет некоторые противопоказания.
Операция, как метод устранения причины
Хирургическое вмешательство применяется при заболевании крайне редко. Как правило, оно направлено на устранение первопричины патологии, удаление межпозвонковой грыжи, конструкция при смещении и травмах позвонков. В остальных случаях используются вышеописанные методы.
На этом статью заканчиваю, мы разобрали методы лечения корешкового синдрома грудного отдела позвоночника. Но если при назначенном лечении приступы повторяются, обязательно нужна консультация врача и дополнительное обследование. И конечно не забывайте о профилактике, в которую входит, ЛФК, питание и активный образ жизни.
Оставляйте комментарии, я доступна для диалога.
До новых встреч!
Берегите себя и свой позвоночник!
Источник
Сдавливание корешков нервных волокон в спинном мозге провоцирует боль. Она иррадиирует в конечности и в близлежащие к месту зажима органы. Радикулопатия часто дополняет остеохондроз, но может возникать одновременно и с другими патологиями. В связи с этим данное нарушение сложно диагностировать без специального обследования.
Проблема в грудном отделе развивается чаще других. Она характеризуется интенсивными болевыми ощущениями, связанными с защемлением нервов и смещением внутридискового ядра. Симптомы и лечение корешкового синдрома грудного отдела позвоночника взаимосвязаны, поскольку главная цель терапии – избавление от боли и воспаления. Только правильный подход помогает максимально восстановить нормальное состояние и возвратить пациента к привычной жизни.
 Проблемы в области груди
Проблемы в области груди
Причины патологии
Главные причины нарушения – это дистрофические изменения в позвонках и грыжа межпозвоночного дика. Обычно с данной патологией люди незамедлительно обращаются к врачу, потому что боль влияет на органы рядом с очагом поражения, развивается резко, значительно усиливается при любом движении.
Патология в грудной части позвоночника возникает намного чаще, чем в шее. Это можно объяснить особенностями анатомического строения позвоночника.
Радикулит бывает спровоцирован следующими факторами и заболеваниями:
- остеохондрозом;
- стрессами и нервным перенапряжением;
- дегенеративными изменениями в суставах;
- сифилисом;
- опоясывающим лишаем;
- туберкулезом;
- грыжа межпозвоночных дисков крестцового, шейного, грудного, поясничного отдела.
Симптомы
Радикулит в грудном отделе чаще всего сопровождается такой клинической картиной:
- болью в зоне подмышечных впадин, в области локтей и лопаток;
- онемением рук;
- дискомфортными ощущениямию в глотке;
- боль в нижней части грудной клетки, в межреберном пространстве;
- мышечными спазмами;
- усилением болей при резком движении, откашливании и глубоком вдохе.
Перечисленные признаки не всегда проходят сразу после прекращения движения. Иногда они проявляются даже при соблюдении постельного режима, потому что нагрузка на позвонки сохраняется.
Особенности диагностики
Для правильной терапии требуется точно установить место локализации поражения. Для этого организуются современные способы диагностики, помогающие вовремя распознать причину боли. К наиболее информативным методам относятся:
- МРТ поврежденного отдела;
- компьютерная томография позвоночного столба;
- электронейромиографическое обследование;
- рентгенография.
Поражение корешков, сопровождающееся соматическими симптомами, требует организации тщательной диагностики, чтобы исключить возможные поражения внутренних органов.
 Диагностика
Диагностика
Когда врач подтверждает диагноз, назначается консервативная терапия.
Основные методы лечения
У большинства людей заболевание должно лечиться по тому же принципу, что и остеохондроз. Эти два нарушения становятся следствием дегенеративных изменений в позвоночнике, поэтому симптоматика во многом совпадает. Терапия обязательно комплексная, включает такие методы:
- отказ от физических нагрузок во время обострений;
- медикаментозную терапию обезболивающими и противовоспалительными средствами;
- массаж;
- процедуры физиотерапии;
- мануальную терапию;
- лечебную гимнастику.
Консервативное лечение
Способы терапии определяет врач в соответствии с причиной поражения корешков спинномозговых нервов. Пострадавшему назначается строгий режим и покой, пока не будут купированы признаки острого периода болезни. Лежать при этом показано на твердой поверхности.
Дополнительно требуется прием следующих медикаментов:
- Ненаркотические анальгетики – Баралгин, Кеторол – помогают уменьшить интенсивность проявления боли;
 Баралгин от боли при заболевании
Баралгин от боли при заболевании
- НПВС – Диклофенак, Нурофен, Мовалис – купируют воспаление в местах повреждения нервов и облегчают боль, но долгое использование приводит к ряду побочных действий;
- Миорелаксанты помогают купировать спазмы в мышцах, используются только по назначению лечащего врача;
- Витамины группы В нормализуют процессы обмена в нервной ткани;
- Хондропротекторы стимулируют восстановление повреждений, замедляют разрушение хрящей в межпозвонковых суставах.
Препараты НПВС можно использовать и в форме наружных средств – гелей, мазей (Кетонал или Фастум гель). Такой подход снижает риски побочных действий, которые развиваются при системном действии пероральных препаратов. Иногда для купирования острой боли применяются блокады с лидокаином.
Лечебный массаж
Для терапии заболевания применяется несколько видов массажа. Отметим, что лечебный массаж – это процедура, которую допустимо организовывать даже на этапе острой боли. Любую разновидность воздействия должен выполнять квалифицированный специалист со специальными массажными приспособлениями и оборудованием.
Минимальное число курсов – минимум два в год. Массаж проводится и на стадии обострения и когда заболевание в ремиссии. Выделяют следующие основные разновидности манипуляций:
- Классическая техника – терапия состоит из 12 – 15 сеансов. При этом каждый должен длиться не дольше 20 минут. Главное правило организации процедуры – подкладывание под грудную клетку специального валика или хотя бы жесткой подушки.
- Точечный массаж – его суть в точечном воздействии на определенные места на теле человека и точки акупунктуры. На них массажист надавливает с разной силой, но во время процедуры не должно возникать боли.
- Баночный массаж – эта разновидность разрешена не для всех пациентов. Но при соответствующих показаниях она быстрее всего снижает мышечный тонус, купирует патологические рефлексы, нормализует микроциркуляцию крови и лимфы.
Лечебная физкультура
Упражнения комплекса ЛФК пациенты обязательно сначала детально изучают с инструктором или врачом-неврологом. Характер организации занятий зависит от стадии поражения, тяжести патологии, интенсивности болевых ощущений, периода заболевания – обострения или ремиссии.
На этапе ремиссии рекомендуется проводить гимнастические упражнения для растяжения, улучшения гибкости позвоночника, укрепления мышечного корсета спины. Это помогает снять зажимы нервов, восстановить двигательную активность суставов.
Первые несколько раз комплекс выполняется под контролем врача или инструктора. Запрещено делать слишком резкие движения, использовать отягощения, бегать, прыгать и кувыркаться. Примерный комплекс выглядит следующим образом:
- Лечь на спину и вытягивать ноги поочередно, обязательно направляя носки к себе.
- Сгибать колени, лежа на спине, поворачивать их влево и вправо.
- Встав на четвереньки, выгибать и прогибать спину – упражнение «кошка».
- Подтягивать согнутые в коленях ноги к груди, лежа на спине.
- Лежа на животе, поднимать вместе правую руку и левую ногу, затем наоборот.
- Сидя на стуле, выпрямлять ноги – поднимать одновременно правую руку и левую ногу, потом наоборот.
- Выпрямить ноги, поставив на ширине плеч, поочередно наклоняться то к одной, то к другой ноге.
 Упражнения лечебной физкультуры
Упражнения лечебной физкультуры
Организация правильного питания, постоянные умеренные нагрузки на спину, приведение в норму массы тела – эти факторы сильно влияют на течение заболевания. При соблюдении этих простых правил болезнь отступит, обострения будут случаться реже и не такие сильные.
Стул и стол на рабочем месте должны соответствовать анатомии тела. Важно заниматься здоровым спортом, носить только удобную обувь, не пренебрегать советами врача, вовремя проводить профилактику заболеваний позвоночника.
Радикулопатия – опасное нарушение, которое сопровождается нестерпимой болью. Обычно патологическое состояние становится следствием другого заболевания, в связи с чем и симптомы могут несколько различаться. Эффективная терапия возможна только при ее назначении врачом, самолечение народными рецептами без одобрения доктора усугубит ситуацию и может привести к необратимым осложнениям.
Источник
