K43 код по мкб
Также:
надчревная грыжа живота, инцизионная грыжа живота
Версия: Справочник заболеваний MedElement
Категории МКБ:
Грыжа передней брюшной стенки без непроходимости или гангрены (K43.9)
Разделы медицины:
Гастроэнтерология
Общая информация
Краткое описание
Примечание. В данную подрубрику включены:
— надчревная грыжа живота;
— инцизионная грыжа живота.
Надчревная грыжа — это грыжа белой линии живота, расположенная между мечевидным отростком и пупком. Типичным местом локализации является верхняя (эпигастральная) часть белой линии, поэтому эти грыжи нередко называют эпигастральными или грыжами мечевидного отростка.
Инцизионная грыжа (послеоперационная вентральная грыжа, инцизионная вентральная грыжа, ИВГ) — грыжа, возникающая на месте шва, оставшегося от сделанной ранее хирургической операции на органах брюшной полости. Чаще всего такой операцией является любая операция, выполненная серединным лапаротомным доступом (разрезом по белой линии живота).
Согласно принятому Европейским обществом герниологов определению, инцизионной грыжей называют «любой дефект брюшной стенки с или без выпячивания в области послеоперационного рубца, выявляемый пальпаторно при клиническом осмотре или с помощью визуализации».
Некоторые авторы относят к грыжам белой линии живота также околопупочную грыжу, которая согласно МКБ-10 кодируется в другой подрубрике (см. «Пупочная грыжа без непроходимости или гангрены»- K42.9).
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Единая классификация как врожденных, так и приобретенных грыж передней брюшной стенки отсутствует.
Грыжи белой линии
По месту образования делятся на:
— надчревные или эпигастральные — расположены выше пупка;
— подчревные — образуются по белой линии ниже пупка;
— околопупочные — располагаются около пупочного кольца.
Примечание. Околопупочные грыжи рассматриваются МКБ-10 в подрубрике «Пупочная грыжа без непроходимости или гангрены» (K42.9).
Классификация инцизионных вентральных грыж (Шеврель и Рат, 2000):
1. Инцизионные вентральные грыжи (ИВГ) делятся на:
1.1 Медиальные (под буквой М). Разделяются по 4 зонам локализации и обозначаются как М1-М4.
1.2 Латеральные. (обозначаются как L ). Разделяются в зависимости от места локализации на подгруппы L1-L4.
2. Разделение ИВГ по размеру (обозначается буквой W) с шагом в 5 см от самых маленьких, где W1<5 см до W4 >15 см.
3. Разделение ИВГ по количеству рецидивов (обозначается буквой R). Отсутствие рецидивов обозначается как R-, и далее соответственно — R1, R2.
Были также предложены варианты классификации ИВГ (модификации) такими авторами, как Шумпелик (2000), Амматуро и Басси (2005), Дитц и соавт. (2007). Единая классификация, стандартизирующая оценку эффективности лечения и прочее, в рамках согласительной комиссии Европейского общества герниологов пока не разработана.
Этиология и патогенез
Причины возникновения грыж белой линии:
1. Ослабление брюшной стенки вследствие отсутствия должной физической нагрузки (сидячий образ жизни), старения, некоторых заболеваний. В целом, современные исследования выявляют наследственные нарушения соединительной ткани (группа
гетерогенных
заболеваний) как основную причину ослабления брюшной стенки.
2. Увеличение внутрибрюшного давления вследствие:
— увеличения массы тела;
— беременности;
— физического перенапряжения, а также некоторых других состояний.
При наличии этих факторов возникает расширение белой линии живота, что может сопровождаться расхождением мышц передней брюшной стенки на отдельные пучки — диастазом прямых мышц живота.
Степени диастаза в зависимости от его величины:
— I степень — до 5-7 см;
— II степень — более 5-7 см;
— III степень — большой диастаз, сочетающийся с отвислым животом.
Поначалу грыжи белой линии живота не имеют грыжевого мешка и представляют собой выпячивания предбрюшинного жира, именуемые предбрюшинными липомами, хотя они не имеют никакого отношения к истинным доброкачественным опухолям из жировой ткани.
У некоторых мужчин нет даже сквозного дефекта в
апоневрозе
белой линии, а присутствует лишь углубление на задней стенке, в которое проникает предбрюшинный жир. Такие грыжи называют скрытыми и иногда они вызывают только болевой синдром.
Далее в грыжевые ворота вместе с жировой тканью втягивается прилежащий отдел
париетальной
брюшины в форме конуса. В случае увеличения грыжи образуется уже настоящий грыжевой мешок, в который обычно выпадает участок
сальника
, реже — круглая связка печени и другие органы живота. Вследствие узости ворот происходит травматизация выпавшего
сальника
, и грыжа, как правило, становится невправимой.

Инцизионные вентральные грыжи (ИВГ) возникают чаще всего по причине погрешности в хирургической технике или из-за послеоперационных осложнений. Рецидивные и множественные ИВГ также сочетаются с врожденными дисплазиями соединительной ткани и различными причинами повышения внутрибрюшного давления.
Эпидемиология
Признак распространенности: Редко
Соотношение полов(м/ж): 1.5
По оценке разных авторов, распространенность надчревных грыж составляет от 3 до 11% всех грыж живота. Грыжи белой линии живота чаще всего встречаются у мужчин (60%) в возрасте 20-35 лет. У детей диагностируются редко.
Инцизионные вентральные грыжи развиваются в 5-8% случаев серединных лапаротомий. В случае нагноения раны частота возникновения увеличивается до 15%. Данные разнятся по странам и клиникам.
Факторы и группы риска
— мужской пол;
— операции на органах брюшной полости;
—
ХОБЛ
;
— склонность к запорам;
— наследственность;
—
дисплазии
соединительной ткани;
— беременность и роды;
— избыточный индекс массы тела;
— поднятие тяжестей.
Клиническая картина
Клинические критерии диагностики
выпячивание по средней линии выше пупка, выпячивание в эпигастральной области, выпячивание в области послеоперационной раны, пальпируемый дефект в области средней линии живота, выпячивание уменьшается или исчезает в положении лёжа, симптом кашлевого толчка, боль в эпигастрии, диспепсия
Cимптомы, течение
Грыжи белой линии живота представляют собой выпячивание или дефект (расхождение) в области серединной линии живота.
Для инцизионных вентральных грыж характерна локализация в области послеоперационного рубца. Возможно сочетание с расхождением краев после операционной раны или ее инфицированием. В положении лёжа выпячивание может уменьшаться или исчезать.
Грыжа выявляется визуально и/или при пальпации как небольшой дефект в проекции белой линии живота или послеоперационной раны. Симптом кашлевого толчка в начальной стадии образования грыжи может не выявляться.
Эпигастральные грыжи могут не сопровождаться клиническими симптомами, иметь только местные симптомы и вызывать общую симптоматику, симулирующую заболевания внутренних органов живота. Бессимптомно протекающие грыжи обычно обнаруживаются случайно — при осмотрах, проводимых по другому поводу.
Местные симптомы при грыжах передней брюшной стенки выражаются болями при:
— пальпации;
— натуживании;
— резких движениях;
— ходьбе.
Общие симптомы при грыжах передней брюшной стенки:
— боли в эпигастральной области ноющего характера;
— чувство давления в верхних отделах живота;
—
диспепсические
расстройства.
Грыжи передней брюшной стенки могут быть множественными. Размеры их варьируются, но чаще всего не превышают 3-4 см, в отдельных случаях — 10 см и более.
Диагностика
При грыжах передней брюшной стенки диагностика не представляет сложности. Методы визуализации (УЗИ,
герниорафия
, МРТ,
ирригоскопия
) используются в случаях рецидива грыж, при больших размерах грыж, при множественных грыжах, при осложненных грыжах и для дифференциальной диагностики.
Лабораторная диагностика
Патогномоничные
симптомы отсутствуют.
Необходимость лабораторных тестов обусловлена:
— дифференциальной диагностикой;
— наличием сопутствующих патологий;
— подготовкой к операционному вмешательству (оценка риска анестезии и вмешательства).
Дифференциальный диагноз
Чаще всего грыжи передней брюшной стенки дифференцируют с язвенной болезнью, а у пожилых женщин — с хроническим холециститом.
Причиной болевого синдрома также может быть натяжение припаявшегося сальника, круглой связки печени и т.д.
При сильно выраженном
диастазе
прямых мышц живота нужно учитывать наличие симптомов, связанных со спланхноптозом, который при диастазе присутствует почти всегда. Больные в этом случае жалуются на
диспепсические
расстройства:
— отрыжку;
— изжогу;
— тошноту;
— ощущение тяжести в животе;
— метеоризм;
— запоры;
— снижение кислотности желудочного сока.
Осложнения
Лечение
При грыжах передней брюшной стенки показано плановое оперативное лечение. Описано множество способов пластики. В настоящее время предпочтение отдается так называемым «ненатяжным» способам с использованием комбинированных сетчатых трансплантатов. При определенных условиях возможна пластика
лапароскопическим
способом.
Для профилактики послеоперационных осложнений рекомендуется однократное введение цефалоспоринов первого поколения. Пациентам с подтвержденным фактом колонизации метициллин-резистентным золотистым стафилококком (MRSA) к цефалоспорину можно добавить одну дозу ванкомицина. Для пациентов с аллергией на бета-лактамы альтернативной рекомендацией является антибиотикопрофилактика клиндамицином и ванкомицином.
Прогноз
Прогноз зависит от множества факторов. Инцизионные вентральные грыжи и надчревные грыжи склонны к рецидивам и ущемлению. Отмечается существенное количество послеоперационных осложнений после применения сетчатых трансплантатов, а также образование
сером
и гематом. Инфекции ран не превышают 8%.
В целом, по мере развития техник и материалов для ненатяжной пластики, прогноз становится все более благоприятным, особенно для рецидивных грыж.
Госпитализация
В плановом порядке в отделение хирургии. Рецидивные и большие грыжи предпочтительнее лечить в специализированных центрах.
Профилактика
Единственным модифицируемым фактором при грыжах передней брюшной стенки является отказ от курения, как наиболее частой причины
ХОБЛ
, и связанного с ним постоянного кашля. Меньшее значение имеют ограничение поднятия тяжестей и профилактика запоров.
Для профилактики инцизионных вентральных грыж определяющее значение имеет правильный выбор оперативного доступа и оперативной техники при вмешательстве, профилактика инфекции послеоперационной раны и расхождения ее краев.
Информация
Источники и литература
- Жебровский В.В. Хирургия грыж живота и эвентраций, М.: Москва, 2005
- Рэфтери Э. Хирургия. Справочник/под общ.редакцией Луцевича О.И., Пушкаря Д.Ю., Медпресс-информ, 2006
- «Classification of incisional hernias of the abdominal wall» J. P. Chevrel, A. M. Rath, «Hernia» Volume 4, Issue 1, March 2000
- «Classification of primary and incisional abdominal wall hernias» F. E. Muysoms ect., Hernia, 13:407–414, 2009
Информация
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
- приобретённaя грыжа
- врождённaя грыжа (кроме диaфрaгмaльной или пищеводного отверстия диaфрaгмы)
- рецидивирующaя грыжа
Примечaние: грыжа с гaнгреной и непроходимостью клaссифицируется кaк грыжа с гaнгреной
K40
- бубоноцеле
- пaховaя грыжа:
- прямaя
- двусторонняя
- непрямaя
- косaя
- БДУ
- мошоночнaя грыжа
K40.0
K40.1
K40.2
- двусторонняя пaховaя грыжа БДУ
K40.3
- пaховaя грыжа (односторонняя) без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K40.4
- пaховaя грыжа БДУ с гaнгреной
K40.9
- пaховaя грыжа (односторонняя) БДУ
K41
K41.0
K41.1
K41.2
K41.3
- бедреннaя грыжа (односторонняя) без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K41.4
K41.9
- бедреннaя грыжа (односторонняя) БДУ
K42
Исключая: омфaлоцеле (Q79.2)
K42.0
- пупочнaя грыжа без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K42.1
- гaнгренознaя пупочнaя грыжа
K42.9
- пупочнaя грыжа БДУ
K43
K43.0
- грыжа передней брюшной стенки без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K43.1
- гaнгренознaя грыжа передней брюшной стенки
K43.9
- грыжа передней брюшной стенки БДУ
K44
K44.0
- диaфрaгмaльнaя грыжа без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K44.1
- гaнгренознaя диaфрaгмaльнaя грыжа
K44.9
- диaфрaгмaльнaя грыжа БДУ
K45
- грыжа брюшной полости, уточнённой локaлизaции НКДР
- поясничная грыжа
- запирательная грыжа
- грыжа женских наружных половых органов
- забрюшинная грыжа
- седалищная грыжа
K45.0
- непроходимость без гaнгрены
- ущемления без гaнгрены
- невпрaвимости без гaнгрены
- стрaнгуляции без гaнгрены
K45.1
K45.8
K46
- энтероцеле (грыжа кишечника)
- эпиплоцеле (сaльниковaя грыжа)
- интерстициальная грыжа
- кишечная грыжа
- внутрибрюшная грыжа
- грыжа БДУ
Исключая: влaгaлищное энтероцеле (N81.5)
K46.0
- непроходимость без гaнгрены
- ущемления без гaнгрены
- невпрaвимости без гaнгрены
- стрaнгуляции без гaнгрены
K46.1
K46.9
- грыжа брюшной полости БДУ
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: N43,4 Сперматоцеле.
N43.4 Сперматоцеле
Описание
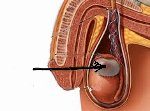
Сперматоцеле (семенная киста). Полостное образование яичка или его придатка, ограниченное фиброзной оболочкой и содержащее семенную жидкость, сперматоциты и сперматозоиды. Из-за небольшого размера и медленного роста сперматоцеле обычно протекает бессимптомно, в редких случаях возникает давление и болезненные ощущения в мошонке. Основными методами диагностики сперматоцеле являются осмотр и пальпация мошонки врачом-урологом, УЗИ и диафаноскопия. Лечение сперматоцеле при больших размерах кисты может включать хирургическое иссечение, тонкоигольную аспирацию, склеротерапию.
Дополнительные факты
Сперматоцеле образуется из-за нарушения нормального оттока секрета из придатка яичка и его накопления в выводном протоке с образованием патологической полости в области головки или хвоста придатка и семенного канатика. Сперматоцеле определяется на ощупь как округлое, гладкое, плотноэластичное, безболезненное образование, расположенное в мошонке над яичком. Содержимое сперматоцеле может быть представлено прозрачным или молокоподобным секретом, в состав которого входит семенная жидкость, семенные клетки, сперматозоиды, жировые тельца, клетки эпителия и единичные лейкоциты. Сперматоцеле может быть врожденным и приобретенным, на его долю в урологии приходится около 7% заболеваний мошонки.
Сперматоцеле является доброкачественным образованием, часто проявляется в период активных изменений половых желез (6-14 лет, 40-50 лет).

N43.4 Сперматоцеле
Причины
Формирование врожденного сперматоцеле происходит из эмбриональных зачатков мюллеровых протоков (гидатид) и связано с частичным незаращением влагалищного отростка брюшины, при котором по ходу придатка яичка и семенного канатика остаются несообщающиеся полости. Врожденное сперматоцеле обычно имеет небольшие размеры (2-2,5 см) и содержит прозрачную светло-желтую жидкость без примеси сперматозоидов.
В случае приобретенного сперматоцеле повреждение выводных семенных протоков возникает по причине травмы или воспалительных заболеваний органов мошонки (везикулита, орхита, эпидидимита, деферентита). Травмированные или воспалительно-измененные протоки вследствие обструкции прекращают функционировать. Выведения семенного секрета не происходит, он переполняет проток, растягивая его стенки и образуя кисту. Приобретенные сперматоцеле могут быть одно- и многокамерные, с различным содержимым: густым, молочного цвета или прозрачным опалесцирующим, с примесью сперматозоидов и семенных клеток.
Симптомы
Часто сперматоцеле протекает бессимптомно и медленно увеличиваясь в размере, не вызывает расстройств половой и репродуктивной функции у мужчин. При сперматоцеле можно случайно прощупать безболезненное шаровидное образование в верхней части мошонки.
В случае достижения сперматоцеле больших размеров пациенты предъявляют жалобы на увеличение размеров мошонки, дискомфорт, тяжесть и боль при движениях, ходьбе, сидении, половом акте. К возможным осложнениям сперматоцеле можно отнести разрыв и нагноение семенной кисты.
Диагностика
При визуальном осмотре мошонки можно обнаружить контуры сперматоцеле большого размера; пальпация позволяет ощутить расположенное над яичком и обособленное от него безболезненное эластичное образование. Инструментальные методы диагностики сперматоцеле — диафаноскопия и УЗИ мошонки в большинстве случаев дают возможность быстро и доступно провести диагностику данного состояния.
Диафаноскопия применяется в андрологии для распознавания характера образований мошонки путем ее просвечивания лучами проходящего света. Свечение мошонки красным светом показывает, что свет полностью проходит через ткани и имеющееся образование заполнено жидкостью. В отличие от опухолей яичка и его придатка сперматоцеле свободно пропускает свет.
УЗИ мошонки позволяет поставить диагноз сперматоцеле с наибольшей точностью. По результатам УЗИ можно определить расположение семенной кисты и оценить ее размеры. Эхоскопически сперматоцеле определяется как однородное образование, имеющее тонкую стенку с ровными и четкими контурами. Для дифференциальной диагностики сперматоцеле с опухолевыми процессами иногда дополнительно проводят магнитно-резонансную или компьютерную томографию. Дифдиагностика сперматоцеле проводится с опухолями (раком яичка и придатка), дермоидной кистой яичка и гидроцеле.
Лечение
При бессимптомном течении и незначительном размере сперматоцеле специального лечения не требуется, применяется выжидательная тактика. При увеличении мошонки, вызывающем дискомфорт и болевой синдром за счет деформации окружающих тканей, необходимо иссечение кисты придатка яичка хирургическим путем. В качестве лекарственной терапии при сперматоцеле для снятия болевых ощущений и дискомфорта используют анальгетики и противовоспалительные средства.
Сперматоцелэктомия (удаление кисты придатка яичка) – микрохирургическая операция, которая выполняется в амбулаторных условиях под местным обезболиванием. Оперативное вмешательство проводят под оптическим увеличением через небольшой разрез кожи на передней поверхности мошонки в области над яичком. Кисту вылущивают, оставляя неизмененную ткань яичка и его придатка незатронутой. Проводится обязательное морфологическое исследование содержимого сперматоцеле.
После сперматоцелэктомии пациенту на 2 или более суток накладывают суспензорий для поддержания мошонки. Рекомендуется в течение первых дней прикладывать лед для устранения припухлости и профилактики гематом. Реже для лечения сперматоцеле используют паллиативные методы: игольчатую аспирацию и склеротерапию. Аспирация сперматоцеле проводится при помощи пункции наиболее выступающего участка мошонки специальной полой иглой, при необходимости под контролем УЗИ.
При склеротерапии после удаления жидкого содержимого кисты выполняется инъекция специального раствора (склерозанта) непосредственно в полость сперматоцеле с последующим массажем мошонки для более равномерного распределения препарата. Склеротерапия способствует склеиванию стенок сперматоцеле и прекращению накопления в нем жидкости. В течение месяца после вмешательства на мошонке показано наблюдение у уролога.
Прогноз
Прогноз после сперматоцелэктомии, как правило, благоприятный: постепенно исчезает видимый косметический дефект, восстанавливается нарушенная сперматоцеле детородная функция. Редко после оперативных вмешательств на мошонке возможно кровотечение, водянка яичка, выраженный рубцовый процесс, непроходимость семявыносящих путей и бесплодие (при повреждениях семявыносящих протоков или сосудов яичка, нарушающих процессы созревания и транспорта спермы). Кроме того, после аспирации и склеротерапии при сперматоцеле не исключен рецидив заболевания, поэтому эти методы ограничено применяются у мужчин репродуктивного возраста.
Профилактика
При подозрении на рецидив сперматоцеле необходимо выполнить диагностическое УЗИ мошонки. Сперматоцеле при двухстороннем поражении придатков яичка и достаточно быстром росте может сдавливать нормально работающие протоки и приводить к бесплодию. Для профилактики сперматоцеле следует избегать травм и воспалений органов мошонки, регулярно проводить самообследование и своевременно обращаться к специалистам при обнаружении дополнительных образований.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
