К42 код по мкб
Содержание
- Синонимы диагноза
- Описание
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: I42,8 Другие кардиомиопатии.

Аритмогенная кардиомиопатия правого желудочка (гистологически)
Синонимы диагноза
Другие кардиомиопатии, детская кардиомиопатия, болезнь кэшань.
Описание
Рестриктивная кардиомиопатия представляет собой редкое заболевание миокарда с частым вовлечением в процесс эндокарда, которое характеризуется нарушением наполнения одного или обоих желудочков с уменьшением их объема при неизмененной толщине стенок. Она может быть идиопатической или обусловленной инфильтративными или системными заболеваниями. К идиопатической рестриктивной кардиомиопатии как болезни миокарда неизвестной этиологии относят фибропластический париетальный эндокардит (или эндомиокардиальную болезнь) Леффлера и эндомиокардиальный фиброз Дэвиса. Фибропластический эндокардит Леффлера сочетается со стойким повышением содержания эозинофилов в периферической крови, не связанным с какой-либо известной причиной или системным заболеванием. Эндомиокардиальный фиброз протекает без эозинофилии. Ввиду сходства морфологических изменений в миокарде, патофизиологических механизмов нарушения кардиогемодинамики и клиники оба заболевания в настоящее время большинство авторов рассматривают как варианты одной и той же патологии миокарда и эндокарда, в обоих случаях, очевидно, вызываемой токсическим воздействием эозинофилов. Широкое распространение для их обозначения получили также термины эндомиокардиальная болезнь с эозинофилией и эндомиокардальная болезнь без эозинофилии.
Эпидемиология. Фибропластический эндокардит Леффлера встречается в основном в странах с умеренным климатом и является очень редким заболеванием. Эндомиокардиальный фиброз поражает почти исключительно жителей тропиков, реже субтропиков, и наиболее распространен в Уганде, Нигерии, южной Индии, Шри-Ланка, где на его долю приходится около 10—15 % случаев смерти от застойной сердечной недостаточности. Хотя в литературе имеется достаточно много сообщений о случаях этого заболевания у жителей Западной Европы и США, большинство таких больных длительное время проживало в тропических странах.
Причины
Причина эндомиокардиальной болезни окончательно не установлена. Предположение об этиологической роли паразитарных и других инфекций не подтвердилось. Имеются данные о связи распространенности эндомиокардиального фиброза с содержанием в почве монацитов и накоплении в миокарде и эндокарде больных отдельных представителей этого семейства химических элементов, в частности тория и церия, способных стимулировать синтез коллагена фибробластами сердца. Главную роль в патогенезе отводят активированным эозинофилам, которые легко подвергаются дегрануляции под воздействием частиц, покрытых иммуноглобулинами G и компонентом СЗ системы комплемента. Освобождающиеся при этом катионные белки вызывают повреждение мио- и эндокарда и стимулируют пролиферацию соединительной ткани. Возможно, эндомиокардиальная болезнь, подобно идиопатической дилатационной кардиомиопатии, представляет собой общую конечную стадию поражения миокарда, вызываемого несколькими различными этиологическими факторами.
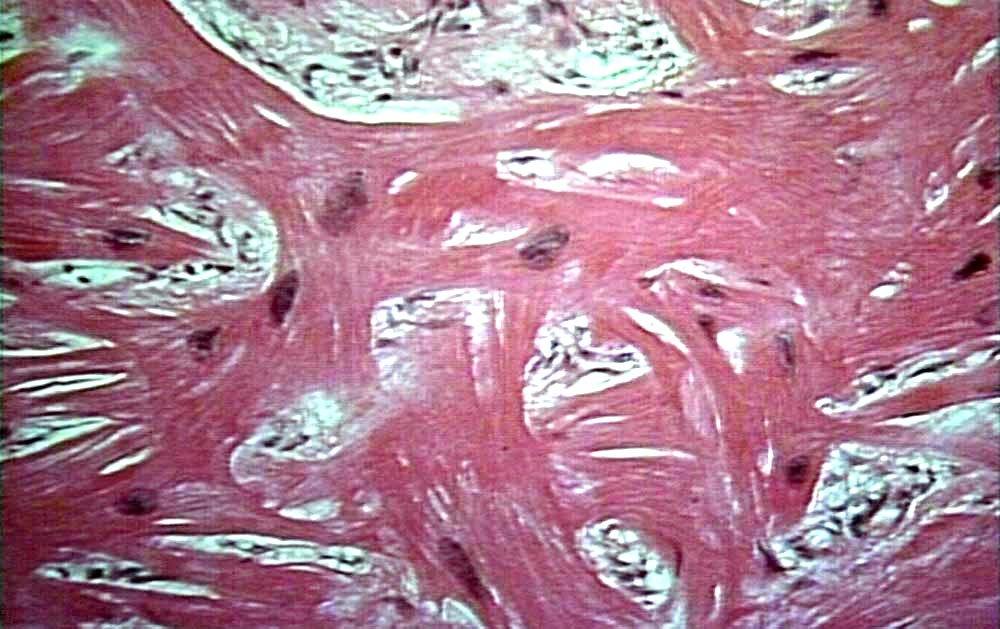
Патологическая анатомия. Макроскопически размеры сердца увеличены незначительно, гипертрофия практически отсутствует. В патологический процесс чаще вовлекается левый желудочек, но может быть и изолированное поражение правого или обоих желудочков. Весьма характерно резкое утолщение эндокарда, преимущественно в области путей притока крови и верхушки, с тромботическими наложениями, что может приводить к уменьшению полости желудочка, подчас значительному (отсюда устаревший термин — облитеративная кардиомиопатия). Фиброз предсердно-желудочковых клапанов, сосочковых мышц и покрывающего их эндокарда приводит к развитию митральной недостаточности и недостаточности трехстворчатого клапана.
При гистологическом исследовании сердца больного фибропластическим эндокардитом выделяют три стадии поражения. Для первой, некротической, характерна выраженная эозинофильная инфильтрация миокарда с развитием миокардита и коронарита. В течение примерно 10 мес эозинофилы постепенно исчезают из очагов воспаления и наступает тромботическая стадия. Она проявляется утолщением эндокарда вследствие фибриноидных изменений и тромботических наложений и тромбозом мелких венечных артерий. В среднем через 24 мес развивается стадия фиброза с характерным значительным утолщением соединительнотканных элементов эндокарда и распространенным интерстициальным фиброзом миокарда, который, несмотря на сопутствующий неспецифический облитерирующий эндартериит интрамуральных венечных артерий, имеет преимущественно некоронарогенное происхождение.
Патогенез
Нарушения кардиогемодинамики характеризуются развитием так называемого синдрома рестрикции, В его основе лежит резкое повышение эластической жесткости желудочка, вследствие чего после короткого периода быстрого наполнения, обеспечиваемого значительным повышением давления, дальнейшее поступление крови в желудочек практически прекращается, так что его объем в течение второй половины диастолы существенно не возрастает. Это сопровождается характерным изменением кривой диастолического давления в желудочках, которая приобретает форму квадратного корня ( 11) со значительным снижением давления в начале диастолы и последующим резким подъемом с переходом в плато. При этом определяется выраженное повышение уровня внутрижелудочкового КДД, давления в системных и легочных венах и систолического давления в легочной артерии. Сократимость миокарда и систолическая функция желудочков обычно сохранены, о чем свидетельствуют неизмененные величины КДО (менее ПО см3/м2) и ФВ (более 50%).
Симптомы
Основные клинические проявления обусловлены синдромом рестрикции, характеризующимся венозным застоем крови на путях притока к левому и правому желудочкам, обычно с преобладанием застоя крови в большом круге кровообращения. Как правило, больных беспокоят выраженная одышка и слабость при малейшей физической нагрузке, связанные с усугублением нарушения диастолического наполнения при тахикардии. Быстро нарастают периферические отеки, гепатомегалия и асцит, часто устойчивые к проводимой терапии. При объективном исследовании отмечаются набухание шейных вен, увеличение ЦВД, которое часто увеличивается на вдохе (признак Куссмауля). Может определяться парадоксальный пульс. Обращает на себя внимание несоответствие между тяжестью проявлений сердечной недостаточности и отсутствием кардиомегалии, что еще до выполнения инструментального обследования позволяет предположить наличие диастолической дисфункции желудочков. При аускультации сердца отмечаются протодиастолический, пресистолический или суммационный ритм галопа и в значительной части случаев — также систолический шум митральной недостаточности или недостаточности трехстворчатого клапана. Заболевание часто осложняется мерцанием предсердий и эктопическими желудочковыми аритмиями, а также тромбоэмболиями в артериях малого и большого круга кровообращения, источниками которых обычно являются тромбы в желудочках.
Фибропластический эндокардит Леффлера часто начинается подостро с системных проявлений — лихорадки, похудения, кожной сыпи, пульмонита, сенсорной полинейропатии, сопровождающихся эозинофилией. Эти проявления отсутствуют при эндомиокардиальном фиброзе, для которого характерны постепенное развитие и прогрессирование застойной сердечной недостаточности.
Диагностика
При рентгенографии грудной клетки размеры сердца не изменены или немного увеличены. Кардиомегалия может наблюдаться только при развитии гидроперикарда. Отмечаются также увеличение одного или обоих предсердий и венозный застой в легких.
Изменения на ЭКГ встречаются часто, но лишены специфичности. Могут регистрироваться признаки гипертрофии предсердий и желудочков, блокада левой или правой (реже) ножки пучка Гиса, неспецифические нарушения реполяризации, различные нарушения сердечного ритма.
При допплерэхокардиографии дилатация и гипертрофия желудочков отсутствуют, сократительная способность их не изменена, У ряда больных полость желудочков уменьшена за счет облитерации верхушечного сегмента, где часто определяются тромбы. Часто выявляется жидкость в полости перикарда, а при допплеровском исследовании — умеренная регургитация крови из предсердий в желудочки, сопровождающаяся дилатацией предсердий, иногда — умеренным фиброзом клапанов. У ряда больных фибропластическим эндокардитом Леффлера обнаруживают признаки вальвулита и вегетации на предсердно-желудочковых клапанах ( F. Cetta и соавт. , 1995, и )- Весьма характерны, но неспецифичны свойственные рестриктивному типу диастолической дисфункции увеличение максимальной скорости раннего диастолического наполнения (Е), которая значительно преобладает над таковой в период систолы предсердий (Е/А > 1,5), и укорочение периода замедления скорости раннего наполнения.
Другие неинвазивные методы визуализации сердца — такие как компьютерная и магниторезонансная томография — используют в основном для исключения констриктивного перикардита, при котором отмечается утолщение перикарда, не характерное для рестриктивной кардиомиопатии.
При катетеризации сердца отмечаются характерные для гемодинамического синдрома рестрикции повышение К ДА, в желудочках и изменение формы кривой диастолического давления в них. При этом вследствие негомогенности поражения миокарда и эндокарда левого и правого желудочков величины их КДД обычно неодинаковы и различаются более чем на 5 мм Нарушение диастолического наполнения желудочков при неизмененных показателях систолической функции определяется также при рентгеноконтрастной вентрикулографии. При этом у большинства больных отмечается та или иная степень регургитации крови из предсердий в желудочки.
При эндомиокардиальной биопсии в ранней воспалительной стадии фибропластического эндокардита Леффлера можно обнаружить характерные эозинофильные инфильтраты, а в поздней стадии заболевания и при эндомиокардиальном фиброзе — неспецифические изменения в виде более или менее распространенного интерстадиального фиброза и дистрофии кардиомиоцитов. При этом основная роль биопсии состоит в исключении констриктивного перикардита и рестриктивной кардиомиопатии вследствие системных и инфильтративных поражений миокарда.
Отличительным лабораторным признаком фибропластического эндокардита Леффлера служит повышение содержания эозинофилов в периферической крови (более 1,5-109/л), что часто сопровождается анемией и неспецифическими воспалительными сдвигами.
Лечение
При наличии активного воспалительного процесса в миокарде и мелких сосудах, о чем косвенно свидетельствуют эозинофилия и системные проявления заболевания, в качестве средств патогенетической терапии используют глюкокортикостероиды в сочетании с цитостатическими иммуносупрессантами, главным образом гидроксимочевиной. После получения клинического эффекта переходят на длительный прием поддерживающих доз. Достаточно рано начатая такая терапия способна несколько улучшать выживаемость. Широко используют симптоматическое лечение диастолической сердечной недостаточности, которое в целом мало эффективно. Оно включает ограничение жидкости и соли и очень осторожное, во избежание ухудшения диастолического наполнения желудочков и снижения МОС, применение мочегонных средств и периферических вазодилататоров — нитратов и ингибиторов АПФ. Сердечные гликозиды эффективны только при мерцательной аритмии. Для профилактики и лечения тромбоэмболии используют антикоагулянты непрямого действия.
При выраженном утолщении эндокарда и наличии признаков облитерации полости желудочка у части больных удается выполнить эндокардэктомию, которая иногда приносит существенное облегчение. При выраженной митральной недостаточности и недостаточности трехстворчатого клапана прибегают к протезированию или пластике этих клапанов, что, однако, сопряжено с высокой летальностью.
Прогноз
Прогноз неблагоприятный. Половина больных умирают в течение 2 лет после появления первых симптомов поражения сердца. Профилактика заболевания не разработана.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
I42,6 Алкогольная кардиомиопатия.
Патогенез алкогольной кардиомиопатии
Описание
Этиловый спирт оказывает мощное токсическое действие на весь организм.
Поскольку этанол тропен к клеткам человеческого организма, то клетки легко откликаются на этанол, становясь мишенью для его разрушительного действия.
Основной продукт распада алкоголя — ацетальдегид — добивает клетки, разрушая их митохондрии и лизосомы. Первыми начинают страдать клетки сердца.
Если посмотреть на сердце систематически пьющего человека, то можно увидеть рыхлые, растянутые кардиоциты, которые не могут восстановить свою прежнюю структуру из-за множества нарушений на клеточном и субклеточном уровне. И тогда развивается алкогольная кардиомиопатия, заболевание, которое в народе называют «пивное» или «бычье» сердце.
Причины
Алкогольная кардиомиопатия — одна из немногих кардиомиопатий, этиология которых ясна. А вот патогенез — то есть, как и от чего именно развивается кардиомиопатия такого типа — не ясен до сих пор.
Ученые нашли определенную связь между токсическими эффектами ацетальдегида, в том числе касающихся транспорта ионов кальция и других веществ, необходимых для нормальной жизнедеятельности кардиомиоцитов, и эпидемиологией алкогольной кардиомиопатии. Но все попытки увидеть, на каком уровне начинается процесс расширения клеток, а следом и камер сердца, пока безуспешны.
Симптомы
«Тихий убийца» — вполне подходящий термин для алкогольной кардиомиопатии. Симптоматика и в самом деле настолько тихая, что через 5—7 лет от начала заболевания, мало-мальски настораживающие признаки появляются лишь у половины больных. Жалуются они на одышку — сначала при физической нагрузке, с течением времени и при выполнении обыденных дел, как-то подъем по лестнице, ношение продуктов, мытье полов.
Примерно половина больных жалуются на периодические подъемы артериального давления, не связанные с внешними поводами. Другие рано начинают замечать, что «сердце замирает», бьется неровно — то «скачет», то замедляет ритм. Это признаки экстрасистолии и других нарушений сердечного ритма.
Правожелудочковая недостаточность развивается примерно к пятому году заболевания, и начинается с жалоб на одышку в положении лежа, странный кашель, отечность лица, рук и ног.
Диагностика
Отягощенный токсикологический анамнез — вот что заставляет врача подумать об алкогольной кардиомиопатии. Для подтверждения диагноза назначают ЭКГ, рентгенографию грудной клетки и ангиографию сосудов сердца. В сомнительных случаях проводят катетеризацию сердца с эндокардиальной биопсией.
Лечение
Лечение — полный отказ от спиртного. Только это увеличивает шансы на выздоровление или стойкую ремиссию более чем в 60% случаев. Остальное лечение симптоматическое: мочегонные, вазодилятаторы, кардиотоники, витамины и минеральные добавки.
Прогноз
Прогноз. Умеренно благоприятный — при условии отказа от спиртного,соблюдения режима жизни и работы, физических и психологических нагрузок,и адекватного медикаментозного лечения. В течение пяти лет в живых остаются более 75% больных.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: L42 Питириаз розовый [Жибера].
![L42 Питириаз розовый [Жибера]](https://kiberis.ru//img_full/p/33686.jpg)
L42 Питириаз розовый [Жибера]
Описание
Розовый лишай Жибера (розеола шелушащаяся). Острое дерматологическое заболевание, характеризующееся появлением на коже туловища и конечностей розовых пятен, располагающихся по линиям Лангера и постепенно приобретающих вид медальонов. Типично начало заболевания с возникновения на коже туловища одной материнской бляшки и его завершение в течение 1-1,5 месяцев. Розовый лишай Жибера диагностируется с применением дерматоскопии, соскоба на патогенные грибы, люминесцентной диагностики, исследования крови на сифилис и биопсии. Лечение заключается в исключении раздражающих воздействий на кожу, применении антигистаминных средств, кортикостероидных мазей и индифферентных «болтушек».
Дополнительные факты
Розовый лишай Жибера входит в группу полиэтиологических заболеваний кожи, которых объединяет единое название — «лишай». К данной группе относятся красный плоский лишай, опоясывающий лишай, стригущий и отрубевидный лишай. Типичными элементами при этих заболеваниях являются зудящие пятна, отличающиеся своей формой, расположением, морфологическими особенностями и характером течения.
Розовый лишай Жибера наиболее часто встречается среди людей 20-40 лет. У лиц пожилого возраста и детей младше 10 лет случаи заболевания крайне редки. Для розового лишая Жибера типично значительное повышение уровня заболеваемости в весенний и осенний периоды. Подобная сезонность характерна и для простудных заболеваний, на фоне которых обычно возникает розовый лишай Жибера.
![L42 Питириаз розовый [Жибера]](https://kiberis.ru//img_full/p/33686_1.jpg)
L42 Питириаз розовый [Жибера]
Причины
Точные причины и патогенез розового лишая Жибера пока не определены. Предполагается инфекционно-аллергическая природа заболевания, в связи с чем современная дерматология относит его к группе инфекционных эритем. Подтверждает инфекционную теорию выявление у пациентов с розовым лишаем Жибера положительной реакции на внутрикожное введение стрептококковой вакцины. Однако большинство авторов склоняется к вирусному генезу заболевания, поскольку его случаи наиболее часто возникают после перенесенной ОРВИ. Отдельные исследователи утверждают, что розовый лишай Жибера вызывает герпевирус 7 типа.
Диагностика
В типичных клинических случаях розового лишая Жибера для диагностики достаточно осмотра дерматолога и дерматоскопии. В случаях, когда высыпания розового лишая Жибера сохраняются дольше 6 недель, берут биопсию кожи и выполняют ее гистологическое исследование для исключения парапсориаза. При инфекционных осложнениях берут соскоб или отделяемое из очага поражения и производят его бакпосев.
Для дифференциальной диагностики розового лишая Жибера от отрубевидного лишая проводят люминесцентную диагностику и исследование соскоба кожи на патогенные грибы. Проявления розового лишая могут быть схожи с вторичным сифилисом. В таких случаях для исключения последнего проводят RPR-тест на сифилис.
Лечение
Розовый лишай Жибера в большинстве случаев проходит самостоятельно и может не нуждаться в лечении. Во избежания осложнений пациентам на время заболевания рекомендуется придерживаться гипоаллергенной диеты, ограничить водные процедуры, исключить трение кожи мочалкой, избегать использования косметических средств для тела, носить только хлопчатобумажное нательное белье.
При выраженном зуде назначают антигистаминные препараты внутрь, кортикостероидные и противозудные мази наружно. Применяют индифферентные водно-взбалтываемые наружные средства (оксид цинка). По данным некоторых дерматологических исследований хороший эффект при розовом лишае Жибера дает применение с первых дней заболевания эритромицина и ацикловира. Такое лечение способствует более быстрому выздоровлению без развития осложнений.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
