Этиология и патогенез геморрагических синдромов


Геморрагический синдром – сложный симптомокомплекс, обусловленный дисфункцией системы гемостаза, которая в норме сохраняет жидкое состояние крови, поддерживает структурную целостность сосудистой стенки и обеспечивает ее быстрое тромбирование при повреждении. Синдром является клиническим проявлением различных заболеваний и отличается многообразием этиопатогенетических факторов. У больных при нарушении гемостаза повышается кровоточивость, возникают наружные и внутренние кровотечения. Самой частой разновидностью последних является кровоизлияние – выход крови из сосуда и ее скопление в тканях, органах и полостях. Синдром в острой и хронической форме имеет существенные отличия в отношении диагностических критериев, принципов оказания медицинской помощи и прогноза на выздоровление.
Развитию геморрагического синдрома подвержены лица любого возраста — как новорожденные дети, так и пожилые люди. Синдром поражает женщин значительно чаще, чем мужчин. Причинами его развития являются внутренние заболевания и внешние воздействия. Кровь вытекает из кровеносного сосуда через поврежденную зону. У больных на коже появляются геморрагии, начинают кровоточить слизистые оболочки, возникают внутренние кровотечения. Симптоматика аномалии определяется местом локализации имеющегося дефекта.

Острая форма требует экстренного лечения, а хроническая – комплексного подхода. Основная цель терапевтических мероприятий – улучшение процесса свертывания крови. Когда больные теряют много крови, необходимо оказать срочную медицинскую помощь.
Этиопатогенез
Геморрагический синдром — результат нарушения звеньев системы гемостаза. Обычно поражаются стенки сосудов, изменяется строение и число тромбоцитов, нарушаются процессы коагуляции.

Согласно этиопатогенетической классификации существуют две основные формы синдрома:
- Наследственная или первичная форма является генетически детерминированной: у больного имеется дефектный ген, кодирующий работу всей системы гемостаза или ее отдельных элементов — тромбоцитарных клеток, плазменных факторов и эндотелия сосудов. К наследственным формам относятся тромбоцитопатии, гемофилия, болезнь Виллебранда-Диана.
- Приобретенная или вторичная форма — следствие воспаления аутоиммунного происхождения, поражающего сосудистую стенку, а также различных травм, метаболических расстройств или тяжелой лекарственной интоксикации. У больных чаще всего диагностируют вторичную тромбоцитопению и тромбоцитопатию, ДВС-синдром. Сюда же относят лекарственную и психогенную формы. Первая связана с приемом препаратов, подавляющих процесс агрегации тромбоцитов и их коагуляции — слипания мелких частиц в более крупные. Вторую форму больные сами вызывают у себя вследствие расстройства психики.
Существует целый ряд заболеваний, проявляющихся признаками синдрома. К ним относятся:
- гепатит,
- онкопатология,
- острые инфекции вирусной этиологии,
- цирроз печени,
- лейкозы,
- васкулиты,
- геморроидальный синдром.
Спровоцировать развитие патологии могут частые гемотрансфузии, травматическое повреждение, шок.
У новорожденных детей недуг развивается в результате следующих причин:
- применение беременной женщиной лекарств из группы салицилатов, фенобарбитала, антибиотиков, противотуберкулезных средств,
- патологическая беременность,
- кислородное голодания плода в утробе матери,
- недоношенность,
- неопластическое поражение соединительнотканных волокон,
- недостаток витамина К,
- синдром мальабсорбции,
- наличие у матери заболеваний из группы риска.
Геморрагический синдром у новорожденного может проявиться клинически в первый день жизни, но чаще симптомы возникают на 5-7 сутки.
Патогенез
Патогенетические основы синдрома:
- Вазопатии возникают преимущественно у подростков, характеризуются поражением стенки сосудов и сопровождаются вторичным развитием тромбоцитарных нарушений и дисфункции всей свертывающей системы.
- Гипокоагуляция — патологическое состояние, обусловленное пониженной выработкой плазменных факторов и повышенной активностью системы фибринолиза. Этот процесс лежит в основе синдрома, возникающего при наследственных коагулопатиях.
- Тромбоцитопения и тромбоцитопатия — результат интенсивной деструкции тромбоцитов или дисфункции костного мозга. Такой механизм развития синдрома характерен для приобретенных гематологических болезней, аутоиммунных расстройств, бактериальных и вирусных инфекций, онкопатологии, последствий радиационного излучения. При тромбоцитопатии нарушаются функции тромбоцитов, а их количество не изменяется. Тромбоцитопеническая форма возникает при резком падении тромбоцитарных клеток в крови. При этом функции их остаются неизменными.
В основе патогенеза геморрагического синдрома может лежать один или несколько патологических процессов:
- нарушение свертываемости,
- изменение строения коллагенового волокна и свойств фибриногена,
- угнетение трофической функции ЦНС,
- подавление продукции новых тромбоцитарных клеток или их чрезмерная деструкция,
- разжижение крови,
- изменение нормальной структуры и функции стенок микрососудов,
- гипопродукция факторов плазмы или их избыточное потребление,
- увеличение активности системы фибринолиза.
Симптоматика
Клиника патологии включает признаки, объединенные в несколько синдромов:
- Кожный синдром характеризуется появлением на коже мелких точечных красных кровяных высыпаний — петехий, крупных кровоподтеков — экхимозов и гематом.
- Внутренние и наружные кровотечения — носовые, десневые, пищеводные, маточные, желудочно-кишечные.
- Кровоизлияния в суставную полость и межмышечное пространство, частично или полностью обездвиживающее больного.
- Болевой синдром различной степени выраженности.
- Анемический синдром — результат кровопотери.
Существуют различные клинические варианты патологии: гематомный, петехиально-синячковый, смешанный и другие. Все они имеют разную симптоматику и этиологию.
-
 Гематомный вариант очень тяжело переносится больными. Он возникает при гемофилии и характеризуется обильным излитием крови в мышцы и суставы. Происходит это самопроизвольно или под воздействием даже незначительного травмирующего фактора. В наибольшей степени поражаются тазовые, коленные, плечевые и локтевые суставы. Основными проявлениями недуга являются: резкая боль, отек околосуставных тканей, деформация и дисфункция сустава, ограничение физической активности больного. Во время диагностики определяется положительный симптом флюктуации, указывающий на наличие жидкости в замкнутой суставной полости — крови. Гемартроз всегда сопровождается появлением больших гематом на коже. Последствия гематомной формы – хронический синовит, деструкция хрящей и костей, деформирующий артроз.
Гематомный вариант очень тяжело переносится больными. Он возникает при гемофилии и характеризуется обильным излитием крови в мышцы и суставы. Происходит это самопроизвольно или под воздействием даже незначительного травмирующего фактора. В наибольшей степени поражаются тазовые, коленные, плечевые и локтевые суставы. Основными проявлениями недуга являются: резкая боль, отек околосуставных тканей, деформация и дисфункция сустава, ограничение физической активности больного. Во время диагностики определяется положительный симптом флюктуации, указывающий на наличие жидкости в замкнутой суставной полости — крови. Гемартроз всегда сопровождается появлением больших гематом на коже. Последствия гематомной формы – хронический синовит, деструкция хрящей и костей, деформирующий артроз. -
 Петехиально-пятнистый вариант развивается, когда изменяется структура и число тромбоцитарных клеток. Деформированные тромбоциты или их дефицит — причины нарушения свертываемости крови. Данный тип расстройства проявляется небольшими ярко-красными пятнами, возникающими на любом участке тела и не исчезающими при давлении. Даже незначительное травмирование больного приводит к внутрикожным кровоизлияниям и точечным геморрагиям.
Петехиально-пятнистый вариант развивается, когда изменяется структура и число тромбоцитарных клеток. Деформированные тромбоциты или их дефицит — причины нарушения свертываемости крови. Данный тип расстройства проявляется небольшими ярко-красными пятнами, возникающими на любом участке тела и не исчезающими при давлении. Даже незначительное травмирование больного приводит к внутрикожным кровоизлияниям и точечным геморрагиям. - Смешанный вариант характеризуется кровоизлияниями в межмышечное пространство и внутрь кожи с появлением на ней крупных гематом и точечных петехий. При этом внутрисуставные кровоизлияния и признаки гемартроза отсутствуют. Синяки обычно обширные, болезненные и плотные.
-
 Васкулитно-пурпурный вариант сопровождается появлением ярко-красной или синюшной сыпи на пигментированной коже ног. Ее элементы имеют небольшие размеры и плотную консистенцию. Они окружены пигментированным ободком, возвышаются над кожным покровом, постепенно отмирают и покрываются корками. Эта форма обусловлена аутоиммунным или инфекционным воспалением эндотелия микрососудов — капилляров, артериол и венул.
Васкулитно-пурпурный вариант сопровождается появлением ярко-красной или синюшной сыпи на пигментированной коже ног. Ее элементы имеют небольшие размеры и плотную консистенцию. Они окружены пигментированным ободком, возвышаются над кожным покровом, постепенно отмирают и покрываются корками. Эта форма обусловлена аутоиммунным или инфекционным воспалением эндотелия микрососудов — капилляров, артериол и венул. -
 Ангиоматозный вариант обусловлен поражением сосудистой стенки и имеет специфическую симптоматику. Отличительные черты этого типа – повторяющийся, упорный характер кровотечений, дисплазия сосудов, отсутствие подкожных кровоизлияний. Чаще всего больные жалуются на течение крови из носа, которое считается в данном случае опасным для жизни. Возможны желудочные, кишечные, легочные кровотечения.
Ангиоматозный вариант обусловлен поражением сосудистой стенки и имеет специфическую симптоматику. Отличительные черты этого типа – повторяющийся, упорный характер кровотечений, дисплазия сосудов, отсутствие подкожных кровоизлияний. Чаще всего больные жалуются на течение крови из носа, которое считается в данном случае опасным для жизни. Возможны желудочные, кишечные, легочные кровотечения. - Отечно-геморрагический вариант синдрома развивается у новорожденных, испытывавших внутриутробно гипоксию, и характеризуется изменениями в легочной ткани. У только что родившихся детей появляются признаки дыхательной недостаточности в виде выделения кровавой пены из респираторного тракта. Больные дети погибают сразу после рождения.
Приобретенная форма синдрома – проявление различных заболеваний. Именно поэтому его клиническая картина включает неспецифические симптомы, характерные для первичного патологического процесса.
У новорожденных синдром проявляется:
- гематурией,
- выделением крови из влагалища,
- постоянным появлением крови из пупочной ранки,
- частыми носовыми кровотечениями,
- кровоизлиянием в мозг.
Диагностические мероприятия
Диагностика синдрома направлена на установление его причины для ее дальнейшего устранения в ходе лечения. Она заключается в правильной оценке клинических признаков и результатов лабораторно-инструментальных исследований. Специалисты начинают диагностику с тщательного сбора анамнеза, выслушивания жалоб пациента и внимательного осмотра его кожных покровов.

- Во время опроса врачи интересуются наличием и характером кровотечений, а во время осмотра изучают сыпь на коже и гематомы около суставов.
- Сбор анамнеза необходим для выяснения первичного или вторичного характера заболевания, наличия сопутствующих патологий, времени возникновения основных симптомов.
- В коагулограмме определяют факторы свертывания, тромбоцитарный и коагуляционный компоненты гемостаза, уровень фибриногена и протромбина.
- В общем анализе крови подсчитывают число тромбоцитов, выявляют признаки воспаления, а в иммунограмме — уровень иммуноглобулинов каждого вида.
- Ультразвуковое исследование, стернальная пункция и гистологический анализ биоптата костного мозга проводятся по показаниям.
Если больной поступает в стационар с острой формой патологии, ему требуется неотложная помощь – остановка кровотечения и восстановление гемостаза. Таким больным диагностику проводят после экстренного лечения, когда их состояние станет стабильным.
Лечебный процесс
Чтобы справиться с геморрагическим синдромом, необходимо определить его причину. Тактику лечения синдрома выбирают в зависимости от его варианта, стадии, степени тяжести процесса и наличия сопутствующих расстройств.
Всех больных госпитализируют в медицинское учреждение, останавливают кровотечение, восполняют недостаток витамина K, а затем приступают к медикаментозному лечению, целью которого является восстановление полноценной работы свертывающей системы крови. Лечащий врач назначает лекарства и подбирает терапевтические манипуляции индивидуально каждому больному. Во время проведения медицинских процедур необходим непрерывный мониторинг показателей давления, температуры, пульса и дыхания.

Схема лечения гемофилии:
- Гемотрансфузионная терапия – переливание крови напрямую от донора, введение свежезамороженной плазмы;
- Коагулянты прямого действия – хроматографически очищенные лиофилизированные препараты человеческой плазмы крови, содержащие фактор свертывания VIII и комплексный фактор IX, а также рекомбинантный препарат фактора VII;
- Кровоостанавливающие препараты — прямые гемостатики «Фибриноген», «Тромбин», косвенные коагулянты «Менадион»;
- Введение кортикостероидов «Кеналога» или «Дипроспана» в полость сустава после аспирации крови;
- Во время ремиссии — ЛФК, магнитотерапия, электрофорез и прочие рассасывающие физиотерапевтические процедуры,
- При осложнениях – хирургическое вмешательство.
Общая схема лечения коагулопатии:
- Антигеморрагические средства – «Викасол», «Дицинон», «Контривен»;
- Ингибиторы фибринолиза – «Апротинин», «Аминокапроновая кислота», «Транексамовая кислота»;
- Стимулятор адгезии и агрегации тромбоцитов – «Этамзилат»;
- Инфузионное введение плазмы, тромбоцитарной или эритроцитарной массы, кровезаменителей, коллоидных и кристаллоидных растворов;
- «Соматотропный гормон».
Лечение ДВС-синдрома:
- «Гепарин» в стадии гиперкоагуляции,
- «Контрикал» в стадии гипокоагуляции.
При тромбоцитопенической пурпуре назначают больным:
- Гормонотерапию кортикостероидами – «Преднизолоном»,
- Химиотерапию цитостатиками – «Циклоспорином»,
- Плазмаферез,
- Удаление селезенки.
Геморрагические телеангиэктазии лечат консервативно путем проведения малоинвазивных методик — склеротерапии или озонотерапии, а также оперативно — с помощью лазерной коррекции, электрокоагуляции, криодеструкции жидким азотом или радиоволновой хирургии.
Всем больным, независимо от варианта синдрома и его первопричины, назначают железосодержащие препараты – «Тардиферон», «Хеферол», «Ферронат».
Профилактика и прогноз
Мероприятия, позволяющие избежать развития синдрома:
- Употребление продуктов с высоким содержание белка и витамина К,
- Исключение травматических повреждений,
- Генетическое консультирование супружеских пар перед зачатием,
- Регулярное обследование больных,
- Диспансеризация здоровых людей.
Геморрагический синдром легкой степени имеет благоприятный прогноз при условии, что будет проведено своевременное и правильное лечение. Если синдром обнаружили поздно и сразу не стали лечить, возникают тяжелые осложнения, нередко приводящие к смерти больного. К ним относятся: обильные кровопотери, кровоизлияния в головной мозг, нарушение работы сердца и почек, дисфункция надпочечников, гиповолемический шок. Чтобы избежать развития негативных последствий синдрома, следует при первых симптомах патологии сразу же обратиться к врачу.
Видео: специалист о геморрагическом синдроме
Источник
Геморрагический синдром, или склонность к кожной геморрагии и кровоточивости слизистых оболочек, возникает как следствие изменений в одном или нескольких звеньях гемостаза. Это может быть поражение сосудистой стенки, нарушение структуры, функции и количества тромбоцитов, нарушение коагуляционного гемостаза. При определении причин кровоточивости необходимо учитывать, что одни виды патологии часты, другие — редки, а третьи — крайне редки. Из наследственных нарушений гемостаза наиболее часто в терапевтической практике встречаются тромбоцитопатии, гемофилия A, болезнь Виллебранда, гемофилия В, из сосудистых форм — телеангиэктазия. Причиной приобретенных форм геморрагического синдрома наиболее часто становятся вторичная тромбоцитопения и тромбоцитопатии, ДВС-синдром, дефицит факторов протромбинового комплекса и геморрагический васкулит. Другие формы редки или очень редки. Следует учитывать, что в последние годы все чаще нарушения гемостаза и, как следствие, геморрагический синдром связаны с приемом лекарственных препаратов, нарушающих агрегацию тромбоцитов (антиагреганты) и свертываемость крови (антикоагулянты), а также психогенные формы — невротическая кровоточивость и синдром Мюнхгаузена.
Клиническая характеристика[править | править код]
Различают 5 типов геморрагического синдрома.
- Гематомный. Наблюдается дефицит VIII,IX,XI факторов свёртывания крови. Типичен для гемофилии А и В, характеризуется возникновением болезненных напряженных кровоизлияний в мягкие ткани и суставы, постепенным развитием нарушений функции опорно-двигательного аппарата. Характерно позднее кровотечение после нескольких часов после травмы.
- Петехиально-пятнистый (синячковый). Наблюдается дефицит II,V,X факторов свёртывания крови. Возникает при тромбоцитопении, тромбоцитопатии, нарушении свертывающей системы (гипо- и дисфибриногенемия, наследственном дефиците факторов свертывания).
- Смешанный (микроциркуляторно-гематомный). Развивается при тяжелом дефиците факторов протромбинового комплекса и фактора XIII, болезни Виллебранда, ДВС-синдроме, передозировке антикоагулянтов и тромболитиков, появлении в крови иммунных ингибиторов факторов VIII и IX и характеризуется сочетанием петехиально-пятнистых кожных геморрагии с отдельными большими гематомами в забрюшинном пространстве, стенке кишечника. В отличие от гематомного типа, кровоизлияние в полость суставов возникает крайне редко. Синяки могут быть обширными и болезненными. А также дефицитом 7 фактора свёртывания крови.
- Васкулито-пурпурный тип. Наблюдается при инфекционных и иммунных васкулитах, легко трансформируется в ДВС-синдром и характеризуется геморрагией в виде сыпи или эритемы на воспалительной основе, возможным присоединением нефрита и кишечного кровотечения.
- Ангиоматозный тип. Развивается в зонах телеангиэктазий, ангиом, артериовенозных шунтов и характеризуется упорными локальными геморрагиями, связанными с зонами сосудистой патологии.
С определённой долей вероятности предположить патологию сосудисто-тромбоцитарного или коагуляционного звена гемостаза можно по особенностям геморрагических проявлений.
Признаки нарушения сосудисто-тромбоцитарного и коагуляционного гемостаза
| Клинический признак | Изменения коагуляционного гемостаза | Изменения сосудисто- тромбоцитарного |
|---|---|---|
| Петехии | Редки | Характерны |
| Расслаивающие гематомы | Характерны | Редки |
| Поверхностные экхимозы | Чаще большие одиночные | Обычно небольшие множественные |
| Гемартрозы | Характерны | Редки |
| Запаздывающая кровоточивость | Обычна | Редка |
| Кровотечение из порезов и царапин | Минимальное | Длительное, часто интенсивное |
| Пол пациентов | 80-90 % у мужчин | Несколько чаще у женщин |
| Указание на семейный анамнез | Часто | Крайне редко |
Начальным этапом дифференциальной диагностики геморрагического синдрома всегда является подсчет тромбоцитов периферической крови и простейшие коагуляционные тесты.
Литература[править | править код]
- «Руководство по внутренним болезням для врача общей практики» под ред. Ф. И. Комаров, 2007, ISBN 5-89481-367-0
Ссылки и источники[править | править код]
- Геморрагический синдром у детей (недоступная ссылка)
Источник
ГЕМОРРАГИЧЕСКИЕ
ЗАБОЛЕВАНИЯ И СИНДРОМЫ
Геморрагические
заболевания и синдромы — патологические
состояния, характеризующиеся повышенной
кровоточивостью в результате
недостаточности одного или нескольких
элементов гемостаза (рис. 68—1).
Выделяют
наследственные и приобретённые формы
геморрагических заболеваний и синдромов.
Наследственные
формы связаны с генетически
детерминированными патологическими
изменениями сосудистой стенки, аномалиями
мегакариоцитов, тромбоцитов, адгезивных
белков плазмы крови и плазменных
факторов свёртывающей системы крови.Приобретенные
формы в большинстве случаев обусловлены:
поражением
кровеносных сосудов иммунной,
иммунокомплексной, токсикоинфекционной
и дисметаболической этиологии;поражением
мегакариоцитов, тромбоцитов различной
этиологии;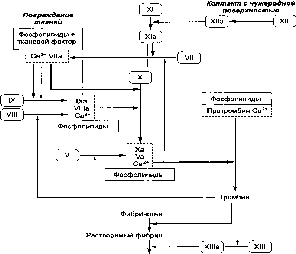
Фибрин
Рис.
68-1. Гемокоагуляционный
каскад. Активация фактора XII запускает
внутренний механизм; высвобождение
тканевого фактора и активация фактора
VII запускают наружный механизм
коагуляции. Оба пути приводят к активации
фактора X (Д М.
Зубаиров,
1995).патологией
адгезивных белков плазмы крови и
факторов свёртывающей системы крови;многофакторными
нарушениями свёртывающей системы
крови (острые синдромы ДВС).
Классификация
По
патогенезу различают следующие группы
геморрагических заболеваний и
синдромов.
• Обусловленные
первичным поражением сосудистой стенки
с возможным вторичным развитием
коагуляционных и тромбоцитарных
нарушений. К этой группе относят
наследственную геморрагическую
телеангиэктазию Рандю—Ослера,
синдром Элерса—
Данло,
синдром Марфана,
гигантские гемангиомы при синдроме
Казабаха—Мерритт,
геморрагический васкулит Шёнляйна—
Геноха,
эритемы, геморрагические лихорадки,
гиповитаминозы С и В и др.
Обусловленные
первичным поражением
мегакариоцитарно-тромбоцитар-
ного
ростка.
Тромбоцитопении:
перераспределение тромбоцитов и их
депонирование в селезёнке; повышенное
разрушение (например, при СКВ; к этой
группе также относят идиопатическую
тромбоцитопеническую пурпуру);
повышенное потребление тромбоцитов
и образование тромбов (ДВС, тромботическая
тромбоцитопеническая пурпура); применение
некоторых JIC.Тромбоцитопатии:
состояния, характеризующиеся аномальными
тромбоцитам и/или нарушением их
функций. Наиболее распространённые
среди них — тромбастения Глянцманна
и болезнь фон
Виллебранда.
Обусловленные
нарушениями свёртывания крови
(коагулопатии):
наследственные
коагулопатии: гемофилия А, гемофилия
В, болезнь фон
Виллебранда,
дефицит факторов свёртывания крови;приобретённые
коагулопатии: витамин К-зависимые
коагулопатии (возникают при
недостаточности функции печени,
нарушении всасывания витамина К,
алиментарной недостаточности витамина
К, приёме JIC,
таких, как
кумарин), ДВС, патология печени (приводит
к дефициту многих факторов свёртывания),
патологические ингибиторы свёртывания
(«волчаночный» антикоагулянт;
специфические ингибиторы свёртывания
— АТ, специфичные к отдельным
коагуляционным белкам);нарушения
стабилизации фибрина, повышенный
фибринолиз, в том числе при лечении
прямыми и непрямыми антикоагулянтами,
фибри- нолитиками (стрептокиназой,
урокиназой, алтеплазой и др.);другие
приобретённые расстройства свёртывания:
дефицит факторов свёртывания крови
может возникать при соматических
заболеваниях (например, при амилоидозе
— дефицит фактора X).
Обусловленные
комплексными нарушениями различных
звеньев свёртывающей системы крови
(острые синдромы ДВС).
Как
особую группу выделяют различные формы
так называемой артифици- альной
кровоточивости, вызываемой самими
больными (например, при психических
расстройствах) путём механической
травматизации тканей (нащипывание или
насасывание синяков, травмирование
слизистых оболочек и т.д.), приёмом JIC
геморрагического
действия (чаще всего антикоагулянтов
непрямого действия: кумаринов, фенилина
и пр.), самоистязанием или садизмом.
ТИПЫ
КРОВОТОЧИВОСТИ
Различают
следующие типы кровоточивости.
Капиллярный,
или микроциркуляторный
(петехиально-синячковый), тип кровоточивости
характеризуется петехиальными
высыпаниями, синяками и экхимозами на
кожных покровах и слизистых оболочках.
Часто сочетается с повышенной
кровоточивостью слизистых оболочек
(носовые кровотечения, меноррагии).
Возможно развитие тяжёлых кровоизлияний
в головной мозг. Этот тип кровоточивости
характерен для тромбоцитопений и
тромбоцитопатий, болезни фон
Виллебранда,
недостаточности факторов протромбинового
комплекса (VII, X, V и II), некоторых вариантов
гипо- и дисфибриногенемий, умеренной
передозировки антикоагулянтов. При
наследственных тромбоцитопатиях
обычно отмечают синячковый тип
кровоточивости, петехиальная сыпь
не характерна.Гематомный
тип кровоточивости характеризуется
болезненными, напряжёнными
кровоизлияниями в подкожную клетчатку,
мышцы, крупные суставы, в брюшину и
забрюшинное пространство. Гематомы
могут привести к сдавлению нервов,
разрушению хрящей и костной ткани,
нарушению функций опорно-двигательного
аппарата. Иногда развиваются почечные
и желудочно-кишечные кровотечения.
Характерны длительные кровотечения
при порезах, ранениях, после удаления
зубов и хирургических вмешательств,
часто приводящие к развитию анемии.
Этот тип кровоточивости наблюдают при
некоторых наследственных нарушениях
свёртывания крови (гемофилии А и В,
выраженная недостаточность фактора
VII), приобретённых коа- гулопатиях,
сопровождающихся появлением в крови
ингибиторов факторов VIII, IX, VIII+V,
и при
передозировке антикоагулянтов, а также
при наследственной тромбоцитопатии
с отсутствием 3-го пластиночного фактора.Смешанный
капиллярно-гематомный тип кровоточивости
характеризуется петехиально-синячковыми
высыпаниями, сочетающимися с обширными
плотными кровоизлияниями и гематомами.
Наблюдают при наследственных (выраженная
недостаточность факторов VII и XIII, тяжёлая
форма болезни фон
Виллебранда)
и приобретённых (острые синдромы ДВС,
значительная передозировка прямых
и непрямых антикоагулянтов) нарушениях.Васкулитно-пурпурный
тип кровоточивости характеризуется
геморрагическими или эритематозными
(на воспалительной основе) высыпаниями,
возможно развитие нефрита и кишечных
кровотечений; наблюдают при инфекционных
и иммунных васкулитах.Ангиоматозный
тип кровоточивости характеризуется
упорными, строго локализованными и
привязанными к локальной сосудистой
патологии кровотечениями. Наблюдают
при телеангиэктазах, ангиомах,
артериовенозных шунтах.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
