Эпилепсия судорожный синдром мкб 10 код
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Классификация
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Эпилепсия у детей.
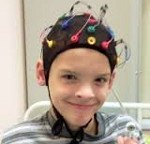
Эпилепсия у детей
Описание
Эпилепсия у детей. Хроническое церебральное расстройство, характеризующееся повторяющимися, стереотипными припадками, возникающими без явных провоцирующих факторов. Ведущими проявлениями эпилепсии у детей служат эпилептические припадки, которые могут протекать в виде тонико-клонических судорог, абсансов, миоклонических судорог с нарушением сознания или без его нарушения. Инструментальная и лабораторная диагностика эпилепсии у детей включает проведение ЭЭГ, рентгенографии черепа, КТ, МРТ и ПЭТ головного мозга, биохимического анализа крови и спинномозговой жидкости. Общие принципы лечения эпилепсии у детей предполагают соблюдение охранительного режима, терапию антиконвульсантами, психотерапию; при необходимости – нейрохирургическое лечение.
Дополнительные факты
Эпилепсия у детей – хроническая патология головного мозга, протекающая с периодически повторяющимися неспровоцированными судорогами или их вегетативными, психическими, сенсорными эквивалентами, обусловленными гиперсинхронной электрической активностью нейронов мозга. Согласно имеющейся в педиатрии статистике, эпилепсия встречается у 1-5% детей. У 75% взрослых, страдающих эпилепсией, дебют заболевания приходится на детский или подростковый возраст.
У детей, наряду с доброкачественными формами эпилепсии, встречаются злокачественные (прогрессирующие и резистентные к проводимой терапии) формы. Нередко эпилептические припадки у детей протекают атипично, стерто, а клиническая картина не всегда соответствует изменениям на электроэнцефалограмме. Изучением эпилепсии у детей занимается детская неврология и ее специализированный раздел – эпилептология.
Эпилепсия у детей
Симптомы
Потливость. Раздражительность. Судороги. Тонические судороги. Тошнота.
Причины
Фактором эпилептогенеза в детском возрасте выступает незрелость мозга, характеризующаяся преобладанием процессов возбуждения, необходимых для формирования функциональных межнейронных связей. Кроме этого, эпилептизации нейронов способствуют преморбидные органические поражения мозга (генетические или приобретенные), вызывающие повышенную судорожную готовность. В этиологии и патогенезе эпилепсии у детей немалую роль играют наследственная или приобретенная предрасположенность к заболеванию.
Развитие идиопатических форм эпилепсии у детей в большинстве случаев связано с генетически обусловленной нестабильностью мембран нейронов и нарушением нейромедиаторного баланса. Известно, что при наличии идиопатической эпилепсии у одного из родителей, риск развития эпилепсии у ребенка составляет около 10%. Эпилепсия у детей может быть ассоциирована с наследственными дефектами обмена веществ (фенилкетонурией, лейцинозом, гиперглицинемией, митохондриальными энцефаломиопатиями), хромосомными синдромами (болезнью Дауна), наследственными нейрокожными синдромами (нейрофиброматозом, туберозным склерозом) и тд.
Чаще в структуре эпилепсии у детей встречаются симптоматические формы заболевания, развивающиеся вследствие пренатального или постнатального поражения головного мозга. Среди пренатальных факторов ведущую роль играют токсикозы беременности, гипоксия плода, внутриутробные инфекции, фетальный алкогольный синдром, внутричерепные родовые травмы, тяжелая желтуха новорожденных. Раннее органическое поражение мозга, приводящее к манифестации эпилепсии у детей, может быть связано с врожденными аномалиями мозга, перенесенными ребенком нейроинфекциями (менингитами, энцефалитами, арахноидитами), ЧМТ; осложнениями общих инфекционных заболеваний (гриппа, пневмонии, сепсиса и тд ), поствакцинальными осложнениями и пр. У детей с ДЦП эпилепсия выявляется в 20-33% случаев.
Криптогенные формы эпилепсии у детей имеют предположительно симптоматическое происхождение, однако их достоверные причины так и остаются невыясненными даже при использовании современных методов нейровизуализации.
Классификация
В зависимости от характера эпилептических припадков, выделяют:
1. Фокальную эпилепсию у детей, протекающую с фокальными (локальными, парциальными) приступами:
• простыми (с двигательными, вегетативными, соматосенсорными, психическими компонентами).
• сложными (с нарушением сознания).
• с вторичной генерализацией (переходящими в генерализованные тонико-клонические приступы).
2. Генерализованную эпилепсию у детей, протекающую с первично-генерализованными приступами:
• абсансами (типичными, атипичными).
• клоническими припадками.
• тонико-клоническими припадками.
• миоклоническими припадками.
• атоническими припадками.
3. Эпилепсию у детей, протекающую с неклассифицируемыми припадками (повторными, случайными, рефлекторными, эпилептический статус и пр. ).
Локализационно-обусловленные и генерализованные формы эпилепсии у детей с учетом этиологии подразделяются на идиопатические, симптоматические и криптогенные. Среди идиопатических фокальных форм заболевания у детей чаще всего встречается доброкачественная роландическая эпилепсия, эпилепсия с затылочными пароксизмами, эпилепсия чтения; среди генерализованных идиопатических форм – доброкачественные судороги новорожденных, миоклоническая и абсансная эпилепсия детского и юношеского возраста и тд.
Диагностика
Современный подход к диагностике эпилепсии у детей основывается на тщательном изучении анамнеза, оценке неврологического статуса, проведении инструментальных и лабораторные исследований. Детскому неврологу или эпилептологу необходимо знать частоту, продолжительность, время возникновения приступов, наличие и характер ауры, особенности течения припадка, постприступного и межприступного периодов. Особое внимание обращается на наличие перинатальной патологии, раннего органического поражения мозга у детей, эпилепсии у родственников.
С целью определения участка повышенной возбудимости в головном мозге и формы эпилепсии проводится электроэнцефалография. Типичным для эпилепсии у детей служит наличие ЭЭГ-знаков: пиков, острых волн, комплексов «пик-волна», пароксизмальных ритмов. Поскольку эпилептические феномены не всегда обнаруживаются в покое, нередко возникает необходимость записи ЭЭГ с функциональными пробами (световой стимуляцией, гипервентиляцией, депривацией сна, фармакологическими пробами ) ночного ЭЭГ-мониторинга или длительного ЭЭГ-видеомониторинга, увеличивающих вероятность выявления патологических изменений.
Для определения морфологического субстрата эпилепсии у детей проводится рентгенография черепа, КТ, МРТ, ПЭТ головного мозга; консультация детского окулиста, офтальмоскопия. С целью исключения пароксизмов кардиогенного происхождения выполняется электрокардиография и суточное мониторирование ЭКГ ребенку. Для выяснения этиологического характера эпилепсии у детей может потребоваться исследование биохимических и иммунологических маркеров крови, проведение люмбальной пункции с исследованием цереброспинальной жидкости, определение хромосомного кариотипа.
Эпилепсию необходимо дифференцировать с судорожным синдромом у детей, спазмофилией, фебрильными судорогами и другими эпилептиформными приступами.
Лечение
При организации режима ребенка, больного эпилепсией, следует избегать перегрузок, волнений, в отдельных случаях – длительной инсоляции, просмотра телевизора или работы за компьютером.
Детям, страдающим эпилепсией, необходима длительная (иногда пожизненная) терапия индивидуально подобранными противосудорожными препаратами. Антиконвульсанты назначаются в режиме монотерапии с постепенным наращиванием дозы до достижения контроля над приступами. Традиционно для лечения эпилепсии у детей используются различные производные вальпроевой кислоты, карбамазепин, фенобарбитал, бензодиазепины (диазепам), а также антиконвульсанты нового поколения (ламотриджин, топирамат, окскарбазепин, леветирацетам и тд ). При неэффективности монотерапии по назначению врача подбирается дополнительный противоэпилептический препарат.
Из немедикаментозных методов лечения эпилепсии у детей может применяться психотерапия, БОС-терапия. Положительно зарекомендовали себя при эпилепсии у детей, резистентной к противосудорожным препаратам, такие альтернативные методы, как гормональная терапия (АКТГ), кетогенная диета, иммунотерапия.
Нейрохирургические методы лечения эпилепсии у детей пока не нашли широкого применения. Тем не менее, имеются сведения об успешном хирургическом лечении резистентных к терапии форм эпилепсии у детей посредством гемисферэктомии, передней темпоральной лобэктомии, экстратемпоральной неокортикальной резекции, ограниченной темпоральной резекции, стимуляции блуждающего нерва с помощью имплантируемых устройств. Отбор пациентов для оперативного лечения проводится коллегиально с участием нейрохирургов, детских неврологов, психологов с тщательной оценкой возможных рисков и предполагаемой эффективности вмешательства.
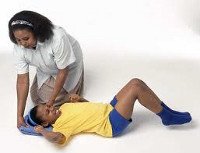
Родители детей, страдающих эпилепсией, должны уметь оказать ребенку неотложную помощь при эпилептическом припадке. При возникновении предвестников приступа следует уложить ребенка на спину, освободив от тесной одежды и обеспечив свободный доступ воздуха. Во избежание западания языка и аспирации слюны голову ребенка необходимо повернуть набок. С целью купирования длительных судорог возможно ректальное введение диазепама (в виде суппозиториев, раствора).
Прогноз
Успехи современной фармакотерапии эпилепсии позволяют добиться полного контроля над приступами у большинства детей. При регулярном приеме противоэпилептических препаратов дети и подростки с эпилепсией могут вести обычный образ жизни. При достижении полной ремиссии (отсутствии приступов и нормализации ЭЭГ) через 3-4 года врач может постепенно полностью отменить прием антиэпилептических препаратов. После отмены у 60% пациентов приступы в дальнейшем не возобновляются.
Менее благоприятный прогноз имеет эпилепсия у детей, характеризующаяся ранним дебютом приступов, эпилептическими статусами, снижением интеллекта, отсутствием эффекта от приема базовых лекарственных препаратов.
Профилактика
Профилактика эпилепсии у детей должна начинаться еще во время планирования беременности и продолжаться после рождения ребенка. В случае развития заболевания необходимо раннее начало лечения, соблюдении схемы терапии и рекомендованного образа жизни, наблюдение ребенка у эпилептолога. Педагоги, работающие с детьми, страдающими эпилепсией, должны быть информированы о заболевании ребенка и о мерах оказания первой помощи при эпилептических приступах.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Возникновение судорог у взрослого или у ребенка является сигналом серьезного патологического процесса в организме. При постановке диагноза врач использует код судорожного синдрома по МКБ 10 для правильного оформления медицинской документации.
Международная классификация болезней используется врачами самых разных специальностей по всему миру и содержит в себе все нозологические единицы и преморбидные состояния, которые разделены на классы и имеют собственный шифр.
Механизм возникновения судорожного припадка
Судорожный синдром возникает на фоне неблагоприятных факторов внутренней и внешней среды, особенно часто встречается при идиопатической эпилепсии (эпилептическом приступе). Спровоцировать развитие судорожного синдрома также могут:
- черепно-мозговые травмы;
- врожденные и приобретенные заболевания центральной нервной системы;
- алкогольная зависимость;
- доброкачественные и злокачественные опухоли ЦНС;
- высокая лихорадка и интоксикация.
Нарушения в работе головного мозга проявляются пароксизмальной активностью нейронов, из-за которой у больного отмечаются повторные приступы клонических, тонических или клонико-тонических судорог. Парциальные приступы возникают, когда поражены нейроны в одной зоне (локализовать их можно при помощи электроэнцефалографии). Подобные нарушения могут возникнуть при любой из вышеперечисленных причин. Однако в некоторых случаях при постановке диагноза не удается точно выявить причину этого тяжелого патологического состояния.
Особенности в детском возрасте
Чаще всего проявлением судорожного синдрома у детей являются фебрильные судороги. Больше всего подвержены риску развития приступа новорожденные и дети до 6 лет. Если припадки повторяются у детей старшего возраста, то необходимо заподозрить эпилепсию и обратиться к специалисту. Фебрильные судороги могут возникнуть при любом инфекционном или воспалительном заболевании, которое сопровождается резким повышением температуры тела.
В международной классификации болезней десятого пересмотра эта патология находится под шифром R56.0.
Если у вашего малыша на фоне лихорадки появились судорожные подергивания мышц, то нужно:
- вызвать бригаду скорой помощи;
- уложить ребенка на ровную поверхность и повернуть голову на бок;
- после прекращения припадка дайте жаропонижающее средство;
- обеспечьте приток свежего воздуха в помещении.
Не следует пытаться открыть ротовую полость ребенка во время приступа, так как вы можете нанести и себе, и ему травму.
Особенности диагностики и лечения
В МКБ 10 судорожный синдром также находится под шифром R56.8 и включает в себя все патологические состояния, которые не относятся к эпилепсии и приступам другой этиологии. Диагностика заболевания включает в себя тщательный сбор анамнеза, объективный осмотр, проведение электроэнцефалограммы. Однако данные этого инструментального исследования не всегда точные, поэтому врач должен также ориентироваться на клиническую картину и анамнез заболевания.
Лечение следует начинать с устранения всех возможных предрасполагающих к болезни факторов. Необходимо прекратить злоупотребление алкоголем, удалить хирургическим путем опухоли ЦНС (если это возможно). Если точно установить причину появления припадков невозможно, то врач назначает симптоматическую терапию. Широко применяются противосудорожные препараты, седативные, транквилизаторы, ноотропные средства. Раннее обращение за квалифицированной медицинской помощью позволяет значительно увеличить эффективность лечения и улучшить прогноз для жизни больного.
Оцените статью
(1 оценок, среднее: 1,00 из 5)
Загрузка…
Источник
