Эндобронхит код мкб 10
Редактор
Мария Богатырева
Врач высшей категории, преподаватель
Под бронхитом понимают воспаление одной или нескольких оболочек бронхиального дерева. Если воспалительный процесс локализован в слизистой (внутренней) оболочке стенки бронхов, диагностируют эндобронхит.
Заболевание может носить острый и хронический характер. Острый бронхит представлен в Международном классификаторе болезней 10-го пересмотра (МКБ-10) под кодом J20, хроническая форма описана в рубрике J40.
Согласно МКБ-10
Согласно МКБ-10 бронхиты подразделяют на:
- Острый – воспаление верхних оболочек бронхиального древа с кашлем и отхождением мокроты.
- Хронический – прогрессирующее поражение бронхиального дерева с развитием патологии, сопровождающейся гиперсекрецией мокроты, нарушением очистительной и защитной функции бронхов. Сюда же можно отнести рецидивирующие бронхиты.
Также можно выделить затяжную форму бронхита, которая является удлиненной разновидностью острой формы. Длительное течение может быть обусловлено отсутствием лечения, неправильно подобранными лекарствами или низким иммунным статусом пациента.
Справка! Другой общепринятой методологии подразделения бронхитов на разновидности не существует.
В клинической практике используется классификация по следующим признакам:
- по глубине проникновения;
- этиологии (причинам);
- по глубине поражения оболочек;
- патогенезу (механизму развития);
- локализации пораженного очага;
- степени тяжести;
- развитию или отсутствию осложнений;
- наличию или отсутствию функциональных изменений;
- консистенции и характеру трахеобронхиального секрета (выделяемой мокроты).
По глубине проникновения
- Дистальные, сопровождающиеся изменениями в крупных и средних бронхах.
- Проксимальные, при которых поражены бронхиолы.
По этиологическому фактору
На основании причин, вызвавших болезнь, бронхиты разделяют на:
- инфекционные:
- вирусные,
- бактериальные (в том числе микоплазменные и хламидийные),
- грибковые,
- вызванные условно-патогенной микрофлорой,
- смешанные;
- неинфекционные:
- аллергические,
- эозинофильные,
- профессиональные (пылевые, токсические),
- с астматическим компонентом,
- бронхиты курильщика.
Провоцирующими факторами выступают:
- переохлаждение и внезапный перепад температур;
- вдыхание загазованных воздушных масс;
- злоупотребление спиртными напитками, курение;
- недостаточный кровоток в малом круге кровообращения при сердечно-сосудистых заболеваниях;
- хронические инфекционные заболевания верхних отделов респираторного тракта;
- воздействие аллергенов.
По глубине поражения
- Эндобронхит – поражение самых верхних слоев слизистой бронхов.
- Мезобронхит – воспалительным процессом охвачены верхние слои и часть мышечных тканей.
- Панбронхит – глубокое поражение оболочек бронхов.
По механизму развития
Согласно тому, где изначально стартовал воспалительный процесс, бронхиты бывают:
- первичными (очаг воспаления формируется и ограничивается только слизистой бронха);
- вторичными (первоначально инфекция поражает иные отделы респираторного тракта).
По локализации
В зависимости от расположения и объема очага воспаления подразделяют на следующие виды бронхита у взрослых:
- в зависимости от стороны воспаления бронхов (право- , лево- , двусторонний);
- очаговый (патологический процесс сосредоточен в отдельных долях и сегментах бронхов);
- диффузный (воспаление имеет разлитой характер и охватило большую площадь бронхов двух легких);
- трахеобронхит (воспалительный процесс охватывает бронхи и трахею);
- прикорневой (локализация у корней бронха).
По степени тяжести
Выделяют 3 степени тяжести течения заболевания на основании выраженности клинических симптомов. Разделение по данному критерию отлично для острой и хронической форм.
Тяжесть течения острой формы:
- эндобронхит 1 степени (легкий) – температура в пределах нормы или субфебрилитет, эпизоды умеренного кашля, секрет слизистый, самочувствие больного – легкое недомогание;
- эндобронхит 2 степени (умеренный) – субфебрилитет или фебрилитет, признаки интоксикационного синдрома, приступы кашля возникают часто, мокрота имеет слизисто-гнойную консистенцию, при физической нагрузке возникает одышка, явления астении;
- эндобронхит 3 степени (тяжелый) – фебрилитет, мучительные приступы кашля, одышка без физической нагрузки, возможен феномен обструкции (непроходимости), недостаток функции дыхания, астенический статус.
Тяжесть течения хронической формы:
- легкая – рецидивы возникают периодически, не чаще 1 раза в год, эпизод обострения не длительный, в период ремиссии симптомы отсутствуют или выражены минимально, кашель возникает крайне редко;
- средняя – рецидивы до 3 раз в год, длительность эпизода обострения больше 1 месяца, присутствует дыхательная недостаточность;
- тяжелая – частые рецидивы, длительное течение фазы обострения, выраженные нарушения функции дыхания, наличие осложнений.
По виду осложнения
По наличию или отсутствию функциональных изменений в слизистой бронхов выделяют бронхиты:
- необструктивный (нарушения отсутствуют);
- обструктивный (сужение просвета бронха).
По характеру секрета
Какой бывает бронхит у взрослых? На основании того, какая выделяется мокрота (секрет) разделяют виды:
- Катаральный (слизистый). Данный вид характеризует незначительная отечность, покраснение слизистой, непродуктивный кашель (или выделяется минимальный объем экссудата).
- Слизисто-гнойный. Сопровождается гиперпродукцией секрета и обильным выделением мокроты.
- Гнойный. Имеет признаки: значительная гиперемия и отечность слизистой, вероятно образование глубоких язвенных дефектов, обильное выделение секрета. Выраженная астения. Фебрильная температура тела.
- Гнилостный. Является результатом внедрения в очаг экссудативного воспаления представителей анаэробных микроорганизмов.
- Фибринозный. Отличается значительным образованием фибринозной ткани в бронхиальном дереве.
- Геморрагический. Характеризуется уменьшением свертываемости крови, образуются тромбы, развивается нагноение и ткани начинают разрушаться.
По изменению слизистой
В соответствии с тем, какие изменения произошли в оболочке стенки бронха, выделяют:
- Атрофический. Проявляется покраснением и истончением слизистой. Отчетливо наблюдается рисунок хрящей. При прогрессировании недуга возможно снижение кашлевого рефлекса и ухудшение эвакуации небольшого количества мокроты из дыхательных путей.
- Гипертрофический. Характеризуется утолщением слизистой. Хрящевая ткань почти не просматривается. Сужен бронхиальный просвет.
- Деформирующий (деструктивный). Описывается нарушением структуры стенки бронхов. Часто сопровождается нарушением вентиляции легких и наличием гнойной мокроты.
- Спастический. Проявляется спазмом мышц бронхов и набуханием слизистой, чаще вирусного происхождения.
Справочные материалы (скачать)
Выберите раздел с нужными материалами о бронхите:
- Клинические рекомендации, протоколы, методики, алгоритмы, стандарты, приказы МЗРФ, учебные пособия
- Свежие статьи и исследования из научно-практических журналов
- Истории болезней
Заключение
Бронхиты – распространенные воспалительные заболевания нижних дыхательных путей во всех возрастных категориях. Очаговое или диффузное воспаление бронхов в большинстве случаев обусловлено инфекционными агентами (вирусами и бактериями). Заболевание может протекать в разной степени тяжести и требовать использования различных групп препаратов. Своевременное комплексное лечение катарального бронхита и иных форм позволяет добиться полного выздоровления и предупреждает развитие осложнений.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Гнойный бронхит.

Гнойный бронхит
Описание
Гнойный бронхит. Воспалительные изменения в бронхиальном дереве, протекающие с образованием и выделением гнойного секрета. Этиология гнойного бронхита всегда связана с наслоением бактериальной инфекции. При гнойном бронхите больных беспокоит влажный кашель с густой мокротой желто-зеленого цвета, субфебрилитет, потливость, одышка. Диагноз устанавливается по данным рентгенографии легких, бронхоскопии, исследования промывных вод бронхов и мокроты. Лечение гнойного бронхита включает курсы противомикробной терапии, прием муколитических и отхаркивающих средств, санационные бронхоскопии, ЛФК и дыхательную гимнастику, физиопроцедуры.
Дополнительные факты
Гнойный бронхит – клиническая разновидность острого или хронического бронхита, характеризующаяся откашливанием мокроты гнойного характера. В зависимости от типа воспалительного процесса в пульмонологии выделяют катаральный и гнойный бронхит, а также редко встречающиеся варианты воспаления (геморрагический и фибринозный бронхит). При этом гнойный бронхит может выступать как первичным, самостоятельным заболеванием, так и вторичным, возникающим на фоне сопутствующей воспалительной патологии дыхательных путей (бронхоэктатической болезни, туберкулеза органов дыхания, хронической пневмонии и тд ). Ввиду последнего обстоятельства судить об истинной распространенности гнойного бронхита не представляется возможным.
Гнойный бронхит
Причины
В развитии гнойного бронхита имеет значение сочетание неинфекционных и инфекционных, экзогенных и эндогенных факторов. Среди неинфекционных экзогенных воздействий в первую очередь выделяют бытовые и производственные поллютанты, загрязненность атмосферного воздуха, ингаляции табачного дыма при активном и пассивном курении, климато-погодные условия (перегревания, переохлаждения). Перечисленные факторы оказывают раздражающее и повреждающее действие на слизистую оболочку бронхов, открывая тем самым путь к проникновению микробной флоры. Нарушению местной реактивности способствуют рецидивирующие острые респираторные инфекции (грипп, парагрипп, риновирусная и респираторно-синцитиальная инфекция). К эндогенным причинам, предрасполагающим к развитию гнойного бронхита, относятся пожилой возраст, злоупотребление алкоголем, ожирение, гиповитаминозы, иммунодефициты.
Вместе с тем, ведущая роль в возникновении гнойного бронхита отводится бактериальной инфекции, главным образом, пневмококку, синегнойной и гемофильной палочке. Поддерживать течение гнойно-воспалительного процесса в бронхах могут очаги инфекции в носоглотке (синуситы, хронический тонзиллит), ХНЗЛ (бронхоэктазы, хронический абсцесс, бронхит курильщика, хроническая пневмония) и специфические процессы (туберкулез легких). Гнойный бронхит может развиться вследствие неправильного лечения острого бронхита (при неадекватном подборе антибиотиков и нечувствительности к ним микрофлоры), однако чаще данная клиническая форма встречается при хроническом течении бронхита.
Длительное раздражение бронхиального дерева механическими, физическими или химическими агентами либо адгезия вирусных возбудителей к эпителиальным клеткам бронхов вызывают нарушение секреторной функции и самоочищения (мукоцилиарного клиренса) последних. Вследствие гиперфункции секреторных клеток изменяется характер бронхиальной секреции; возникает гиперкриния (увеличение образования слизи) и дискриния (изменение ее вязкости и состава). Такие метаморфозы способствуют снижению защитных свойств бронхиального секрета, задержке и размножению бактериальной флоры в бронхах. При микробном воспалении претерпевает изменения клеточный состав содержимого бронхиального дерева – в нем увеличивается количество нейтрофильных лейкоцитов; мокрота становится гнойной, вязкой и плохо откашливаемой.
Симптомы
Первому эпизоду острого гнойного бронхита или обострению хронического процесса обычно способствует простудное заболевание, охлаждение, аллергическая реакция, стресс, активации хронического очага инфекции Поскольку бронхиальная инфекция носит, как правило, нисходящий характер, появлению симптоматики гнойного бронхита нередко предшествуют явления ринита, ангины, трахеита.
В клинической картине гнойного бронхита ведущую роль играют интоксикационный синдром, кашель и одышка. В остром периоде появляется субфебрилитет, слабость, потливость. Беспокоит влажный кашель с выделением густой мокроты желтого или зеленоватого цвета, иногда с неприятным запахом. При хроническом бронхите гнойная мокрота может выделяться постоянно или эпизодически (в периоды обострения воспалительного процесса). В острую фазу ее количество может достигать 250 мл в сутки. При выполнении физических нагрузок у больного гнойным бронхитом возникает одышка, быстрая утомляемость. В анамнезе части пациентов имеются указания на кровохарканье, что объясняется повышенной ранимостью слизистой оболочки бронхов.
Боль в груди слева. Боль в груди справа. Боль в грудной клетке. Боль за грудиной. Влажный кашель. Высокая температура тела. Гнойная мокрота. Горький привкус во рту. Изменение аппетита. Кашель. Кровохарканье. Лейкоцитоз. Ломота в теле. Мокрота. Одышка. Потливость. Фебрильная температура тела.
Диагностика
Диагностика гнойного бронхита строится на оценке анамнеза, симптомов (главным образом, характера мокроты), физикальных и инструментальных данных. Нередко больные четко связывают гнойное воспаление в бронхах с перенесенным эпизодом ОРВИ или указывают на наличие в анамнезе хронического бронхита. Характерно выслушивание влажных хрипов, которые могут пропадать после продуктивного откашливания мокроты.
Показатели общего анализа крови изменяются в сторону умеренного лейкоцитоза, сдвига лейкоцитарной лейкоформулы влево, ускорения СОЭ. При биохимическом исследовании в сыворотке крови обнаруживается гипер-α1- и α2-глобулинемия, повышение СРБ, серомукоида, гаптоглобина и сиаловых кислот.
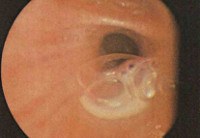
Данные рентгенографии легких в вопросе диагностики гнойного бронхита не показательны. На рентгенограммах может определяться усиление рисунка и расширение корней легких, признаки эмфиземы и перибронхиального пневмосклероза. Гораздо большее значение придается результатам бронхоскопии. Во время эндоскопического исследования бронхов выявляются признаки гнойного эндобронхита: гиперемия и отечность слизистой, обилие гнойного содержимого в бронхах (после аспирации гнойный секрет вновь заполняет просвет бронхов).
Проведение бронхоскопии в обязательном порядке дополняется забором бронхиального секрета для последующего микроскопического, цитологического и бактериологического исследования. Это особенно ценно, когда больные (особенно дети) по каким-либо причинам не могут самостоятельно сдать мокроту на анализ. Инструментальные и лабораторные исследования позволяют отличить гнойный бронхит от вторичного бронхита при БЭБ, туберкулеза, эндобронхиального рака, пневмонии.
Лечение
В остром периоде необходимо соблюдать постельный режим, исключить курение и другие раздражающие бронхи факторы. Госпитализация целесообразна при выраженной интоксикации и дыхательной недостаточности, особенно у пациентов пожилого возраста.
Основным методом терапии гнойного бронхита является эмпирическая антибиотикотерапия препаратами группы аминопенициллинов (ампициллин, амоксициллин), комбинированными препаратами амоксициллина с клавулановой кислотой и ампициллина с сульбактамом, макролидами (азитромицин, кларитромицин), фторхинолонами (спарфлоксацин, левофлоксацин), цефалоспоринами III поколения (цефотаксим, цефепим). Эти препараты обладают активностью в отношении наиболее распространенных возбудителей гнойного бронхита (S. Pneumoniae, Н. Influenzae, М. Catarrhalis) и способностью создавать высокую концентрацию действующего вещества в бронхиальном секрете.
С целью повышения гидратации мокроты и улучшения ее эвакуации из бронхиального дерева назначаются муколитики и отхаркивающие средства (ацетилцистеин, амброксол, бромгексин и тд ), лекарственные ингаляции. Скорейшей ликвидации гнойного процесса в бронхах способствует проведение санационных бронхоскопий с бронхоальвеолярным лаважем, местным введением противомикробных и секретолитических препаратов.
Патогенетическое лечение сочетают с применением биостимуляторов и поливитаминов, ЛФК и дыхательной гимнастикой. После стихания острых проявлений гнойного бронхита добавляется массаж грудной клетки, физические методы терапии (индуктотермия, микроволновая терапия, электрофорез). При тяжелых формах гнойного бронхита может быть востребована экстракорпоральная гемокоррекция (УФО крови, гемосорбция, плазмаферез).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Острый бронхит, вызванный другими уточненными агентами (J20.8)
Разделы медицины:
Пульмонология
Общая информация
Краткое описание
Утвержден
протоколом заседания Экспертной комиссии
по вопросам развития здравоохранения МЗ РК
№18 от 19.09.2013 года
Определение:
Острый бронхит – ограниченное воспаление крупных дыхательных путей, основным симптомом которого является кашель [1]. Острый бронхит продолжается, как правило, 1-3 недели. Однако у ряда больных кашель может быть затяжным (до 4-6 недель) ввиду особенностей этиологического фактора [1, 2, 3].
Острый бронхит может быть выставлен у пациентов с кашлем, продуктивным или нет, без хронических бронхо-легочных заболеваний, и не объясняемый другими причинами (синусит, астма, ХОБЛ).
Название протокола: Острый бронхит у взрослых
Код протокола:
Код(ы) МКБ-10
J20 Острый трахеобронхит
J20.0 Острый бронхит, вызванный Mycoplasma pneumoniae
J20.1 Острый бронхит, вызванный Haemophilus influenzae (палочкой Афанасьева-Пфейффера)
J20.2 Острый бронхит, вызванный стрептококком
J20.3 Острый бронхит, вызванный вирусом Коксаки
J20.4 Острый бронхит, вызванный вирусом парагриппа
J20.5 Острый бронхит, вызванный респираторным синцитиальным вирусом
J20.6 Острый бронхит, вызванный риновирусом
J20.7 Острый бронхит, вызванный эховирусом
J20.8 Острый бронхит, вызванный другими уточненными агентами
J20.9 Острый бронхит неуточненный
J21 Острый бронхиолит включен: с бронхоспазмом
J21.0 Острый бронхиолит, вызванный респираторным синцитиальным вирусом
J21.8 Острый бронхиолит, вызванный другими уточненными агентами
J21.9 Острый бронхиолит неуточненный
J22 Острая респираторная инфекция нижних дыхательных путей неуточненная.
Сокращения
IgE immunoglobulinE – иммуноглобулин Е
АКДС ассоциированная коклюшно-дифтерийно-столбнячная вакцина
БК бацилла Коха
ВДП верхние дыхательные пути
О2 кислород
ОБ острый бронхит
СОЭ скорость оседания эритроцитов
ТЭЛА тромбоэмболия легочной артерии
ХОБЛ хроническая обструктивная болезнь легких
ЧСС число сердечных сокращений
Дата разработки протокола: 2013 год.
Категория пациентов: взрослые.
Пользователи протокола: врачи общей практики, терапевты, пульмонологи
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клиническая классификация острого бронхита
Эпидемиология острого бронхита связана с эпидемиологией гриппа и других респираторных вирусных заболеваний. Чаще всего возникает в осенне-зимний период. Основной этиологический фактор острых бронхитов (80-95%) – вирусная инфекция, что подтверждается многими исследованиями [1, 2, 3, 4, 5, 6]. Наиболее частые вирусные агенты – грипп А и В, парагрипп, риносинцитиальный вирус, менее частые – короновирусы, аденовирусы и риновирусы. Среди бактериальных патогенов определенная роль в этиологии острого бронхита отводится таким патогенам, как микоплазма, хламидии, пневмококк, гемофильная палочка. Специальных исследований по эпидемиологии острого бронхита в Казахстане не проведено. По международным данным острый бронхит – пятое по частоте острое заболевание, дебютирующее кашлем [1, 2, 3].
Острый бронхит классифицируется на необструктивный и обструктивный [1, 4, 5]. Кроме того, выделяют затяжное течение острого бронхита, когда клиника сохраняется до 4-6 недель [1, 2, 3, 4, 5, 6].
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
Общий анализ крови по показаниям:
· кашель более 3-х недель
· возраст старше 75 лет
· подозрение на наличие пневмонии
· фебрильная лихорадка более 38,0 С
· с целью дифференциальной диагностики
Флюорография по показаниям:
· кашель более 3-х недель
· возраст старше 75 лет
· подозрение на наличие пневмонии
· с целью дифференциальной диагностики.
Перечень дополнительных диагностических мероприятий:
· общий анализ мокроты (при наличии)
· микроскопия мокроты с окраской по Грамму
· бактериологическое исследование мокроты
· микроскопия мокроты на БК
· спирография
· рентгенография органов грудной клетки
· электрокардиография
· консультация пульмонолога (при необходимости проведения дифференциальной диагностики и неэффективности проводимого лечения)
Диагностические критерии
Жалобы и анамнез:
В анамнезе факторами риска могут быть:
· контакт с больным вирусной респираторной инфекцией,
· сезонность (зимне-осенний период),
· переохлаждение,
· наличие вредных привычек (курение, употребление алкоголя),
· воздействие физических и химических факторов (вдыхание паров серы, сероводорода, хлора, брома и аммиака).
Основные жалобы:
· на кашель сначала сухой, затем с отделением мокроты, мучительный, надсадный (чувство «царапания» за грудиной и между лопаток), который проходит при появлении мокроты.
· общая слабость, недомогание,
· озноб,
· боли в мышцах и в спине.
Физикальное обследование:
· температура тела субфебрильная или нормальная
· при аускультации – жесткое дыхание, иногда рассеянные сухие хрипы.
Лабораторные исследования
· в общем анализе крови возможен незначительный лейкоцитоз, ускорение СОЭ.
Инструментальные исследования
При типичном течении острого бронхита назначение лучевых методов диагностики не рекомендуется. Проведение флюорографии или рентгенографии органов грудной клетки показано при затяжном кашле (более 3-х недель), физикальном обнаружении признаков легочного инфильтрата (локальное укорочение перкуторного звука, появление влажных хрипов), пациентам старше 75 лет, т.к. у них зачастую пневмония имеет стертые клинические признаки.
Показания для консультации специалистов:
· пульмонолог (при необходимости дифференциальной диагностики и неэффективности проводимой терапии)
· оториноларинголог (для исключения патологии верхних дыхательных путей (ВДП))
· гастроэнтеролог (для исключения гастроэзофагеального рефлюкса у пациентов с гастродуоденальной патологией).
Дифференциальный диагноз
Дифференциальный диагноз:
Дифференциальная диагностика острого бронхита проводится по симптому «Кашель».
| ДИАГНОЗ | Диагностические критерии |
| Острый бронхит | — Кашель без учащения дыхания — Насморк, заложенность носа — Повышение температуры тела, лихорадка |
| Внебольничная пневмония | — Фебрильная лихорадка свыше ≥ 38,0 — Озноб, боль в груди — Укорочение перкуторного звука, бронхиальное дыхание, крепитация, влажные хрипы — Тахикардия > 100 в мин — Дыхательная недостаточность, ЧДД >24 в мин, снижение сатурации O2< 95% |
| Бронхиальная астма | — Аллергоанамнез — Приступообразный кашель — Наличие сопутствующих аллергических заболеваний (атопический дерматит, аллергический ринит, проявления пищевой и лекарственной аллергии). — Эозинофилия в крови. — Высокий уровень IgE в крови. — Наличие в крови специфических IgE к различным аллергенам. |
| ТЭЛА | — Остро возникшая тяжелая одышка, цианоз, ЧДД более 26-30 в мин — Предшествующая длительная иммобилизация конечностей — Наличие злокачественных новообразований — Тромбоз глубоких вен голени — Кровохарканье — Пульс свыше 100 в мин — Отсутствие лихорадки |
| ХОБЛ | — Хронический продуктивный кашель — Признаки бронхообструкции (удлинение выдоха и наличие свистящих хрипов) — Развивается дыхательная недостаточность — Выраженные нарушения вентиляционной функции легких |
| Застойная сердечная недостаточность | — Хрипы в базальных отделах легких — Ортопноэ — Кардиомегалия — Признаки плеврального выпота, застойная инфильтрация в нижних отделах легких на рентгенограмме — Тахикардия, протодиастолический ритм галопа — Ухудшение кашля, одышки и свистящих хрипов в ночное время, в горизонтальном положении |
Кроме того, причиной затяжного кашля могут быть коклюш, сезонная аллергия, постназальный затек при патологии ВДП, гастроэзофагеальный рефлюкс, инородное тело в дыхательных пут
ях.
Лечение
Цели лечения:
· облегчение тяжести и снижение продолжительности кашля;
· восстановление трудоспособности;
· устранение симптомов интоксикации, улучшение самочувствия, нормализация температуры тела;
· выздоровление и профилактика осложнений.
Тактика лечения:
Немедикаментозное лечение
Лечение неосложненного острого бронхита обычно проводится в домашних условиях;
Для уменьшения интоксикационного синдрома и облегчения выделения мокроты — поддержание адекватной гидратации (обильное питье до 2-3 л воды, морсов в сутки);
Прекращение курения;
Устранение воздействия на больного факторов окружающей среды, вызывающих кашель (дыма, пыли, резких запахов, холодного воздуха).
Медикаментозное лечение:
Так как инфекционный агент в подавляющем большинстве случаев имеет вирусную природу, антибиотики рутинно назначать не рекомендуется. Зеленый цвет мокроты при отсутствии других признаков инфицирования нижних дыхательных путей, указанных выше, не является поводом для назначения антибактериальных препаратов.
Эмпирическая противовирусная терапия у больных с острым бронхитом обычно не проводится. Только в первые 48 ч от момента появления симптомов заболевания, при неблагоприятной эпидемиологической ситуации, возможно использование противовирусных препаратов (ингавирин, умифеновир) и ингибиторов нейраминидазы (занамивир, озельтамивир) (уровень С).
Ограниченной группе пациентов назначение антибиотиков показано, однако четких данных по выделению данной группы нет. Очевидно, в эту категорию входят пациенты с отсутствием эффекта и сохранением симптомов интоксикации более 6-7 дней, а также лица старше 65 лет с наличием сопутствующих нозологий.
Выбор антибиотика базируется на активности против наиболее частых бактериальных возбудителей острого бронхита (пневмококк, гемофильная палочка, микоплазма, хламидии). Препаратами выбора являются аминопенициллины (амоксициллин), в том числе защищенные (амоксициллин/клавуланат, амоксициллин/сульбактам) или макролиды (спирамицин, азитромицин, кларитромицин, джозамицин), альтернативой (при невозможности назначения первых) являются цефалоспорины 2-3 генерации per os. Ориентировочная средняя продолжительность антибактериальной терапии – 5-7 дней.
Принципы патогенетического лечения острого бронхита:
· нормализация количества и реологических свойств трахеобронхиального секрета (вязкости, эластичности, текучести);
· противовоспалительная терапия;
· ликвидация надсадного непродуктивного кашля;
· нормализация тонуса гладкой мускулатуры бронхов.
Если острый бронхит вызван вдыханием известного токсического газа, необходимо выяснить существование его антидотов и возможности их применения. При остром бронхите, вызванном парами кислот, показаны ингаляции парами 5% раствора натрия гидрокарбоната; если после вдыхания щелочных паров, то показаны ингаляции паров 5% раствора аскорбиновой кислоты.
При наличии вязкой мокроты показаны мукоактивные препараты (амброксол, бизолвон, ацетилцистеин, карбоцистеин, эрдостеин); возможно назначение препаратов рефлекторного действия, экспекторантов (обычно, отхаркивающие травы) внутрь.
Бронходилататоры показаны больным с явлениями бронхиальной обструкции и гиперреактивности дыхательных путей. Наилучшим эффектом обладают короткодействующие бета-2-агонисты (сальбутамол, фенотерол) и холинолитики (ипратропия бромид), а также комбинированные препараты (фенотерол+ипратропия бромид) в ингаляционной форме (в том числе через небулайзер).
Возможно применение внутрь комбинированных препаратов, содержащих экспекторанты, муколитики, бронхолитики.
При сохранении затяжного кашля и появлении признаков гиперреактивности дыхательных путей возможно применение противовоспалительных нестероидных препаратов (фенспирид), при неэффективности их – ингаляционные глюкокортикостероидные препараты (будесонид, беклометазон, флютиказон, циклесонид), в том числе через небулайзер (суспензия будесонида). Допустимо применение фиксированных комбинированных ингаляционных препаратов (будесонид/формотерол или флютиказон/сальметерол).
При отсутствии мокроты на фоне проводимой терапии, навязчивом, сухом надсадном кашле применяются противокашлевые средства (супрессанты кашля) периферического и центрального действия: преноксдиазин гидрохлорид, клоперастин, глауцин, бутамират, окселадин.
Другие виды лечения: нет
Хирургическое вмешательство: нет
Дальнейшее ведение:
После купирования общих симптомов в дальнейшем наблюдении и диспансеризации не нуждается.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
· устранение клинических проявлений в течение 3-х недель и возвращение к трудовой деятельности.
Госпитализация
Показания для госпитализации:
Острый неосложненный бронхит лечится амбулаторно.
Показаниями для госпитализации (экстренная) являются появление осложнений:
· признаков распространения бактериальной инфекции в респираторные отделы легких с развитием пневмонии;
· признаков дыхательной недостаточности;
· отсутствие эффекта от терапии, необходимость проведения дифференциальной диагностики;
· обострение серьезных сопутствующих заболеваний с признаками функциональной недостаточности (сердечно-сосудистая, почечная патологии и др.).
Профилактика
Профилактические мероприятия:
С целью профилактики острого бронхита следует устранить возможные факторы риска острого бронхита (переохлаждение, запыленность и загазованность рабочих помещений, курение, хроническая инфекция ВДП). Рекомендуется вакцинация против гриппа, особенно лицам с повышенным риском: беременные, пациенты старше 65 лет с сопутствующими заболеваниями.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- Список использованной литературы
1) Wenzel R.P., Flower A.A. Acute bronchitis. //N. Engl. J. Med. — 2006; 355 (20): 2125-2130.
2) Braman S.S. Chronic cough due to bronchitis: ACCP evidence-based clinical practice guidelines. //Chest. – 2006; 129: 95-103.
3) Irwin R.S. et al. Diagnosis and management of cough. ACCP evidence–based clinical practice guidelines. Executive summary. Chest 2006; 129: 1S–23S.
4) Ross А.H. Diagnosis and treatment of acute bronchitis. //Am. Fam. Physician. — 2010; 82 (11): 1345-1350.
5) Worrall G. Acute bronchitis. //Can. Fam. Physician. — 2008; 54: 238-239.
6) Clinical Microbiology and Infection. Guidelines for the management of adult lower respiratory tract infections. ERS Task Force. // Infect.Dis. – 2011; 17 (6): 1-24, E1-E59.
7) Утешев Д.Б. Ведение больных с острым бронхитом в амбулаторной практике. //Русский медицински
- Список использованной литературы
