Экзантема неуточненная код по мкб

Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Внезапная экзантема.
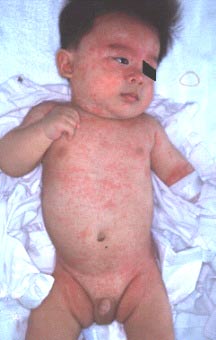
Внезапная экзантема у младенца
Описание
Внезапная экзантема — острая вирусная инфекция младенцев или детей раннего возраста, обычно первоначально проявляется высокой лихорадкой с отсутствием местных симптомов и последующим появлением краснухоподобных высыпаний (пятнистой папулезной сыпи). Внезапная экзантема наиболее распространена среди детей от 6 до 24 месяцев, средний возраст составляет около 9 месяцев. Менее часто, могут быть инфицированы дети старшего возраста, подростки и взрослые. Внезапная экзантема имеет ряд других названий: детская розеола, псевдокраснуха, шестая болезнь, 3-х дневная лихорадка, roseola infantum, exanthema subitum, pseudorubella Она официально называется внезапная экзантема, поскольку сыпь появляется внезапно (сразу после лихорадки), эта болезнь обычно называется внезапной кожной сыпью. Чтобы отличить внезапную экзантему от других детских болезней с присутствием кожной сыпи, ее когда-то называли «шестой болезнью» (так она, как правило, становилась шестым заболеванием у маленьких детей и продолжалась около шести дней), но это название уже почти забыто.
Причины
Внезапная экзантема вызывается вирусом герпеса 6 (ВГЧ-6), который был выделен в 1986 году из крови людей страдающих лимфопролиферативными заболеваниями. И реже вирусом герпеса 7 (ВГЧ-7). HHV-6 впервые обнаружен Salahuddin и соавт. В 1986 году у взрослых больных лимфоретикулярными заболеваниями и зараженных вирусом иммунодефицита человека (ВИЧ). Через два года Yamanishi и соавт. Изолировали тот же вирус из крови четырех младенцев с врожденной розеолой. Хотя этот новый вирус был найден изначально в B-лимфоцитах иммуноскомпрометированных взрослых больных, впоследствии выяснилось, что он имеет первоначальное сродство к T-лимфоцитам, и его оригинальное название — человеческий В-лимфотропный вирус (HBLV) — было изменено на HHV-6. HHV-6 входит в состав рода Roseolovirus, подсемейства beta-Herpesvirus Подобно другим вирусам герпеса, HHV-6 обладает характерным электронно-плотным ядром и икосаэдральным капсидом, окруженным оболочкой и внешней мембраной, местом расположения важных гликопротеинов и протеинов мембраны. Главный компонент клеточного рецептора для HHV-6 — CD46, который присутствует на поверхности всех ядерных клеток и позволяет HHV-6 инфицировать широкий ряд клеток. Главная цель HHV-6 — это зрелая клетка CD4+, но вирус может инфицировать естественные киллеры (NK), гамма-дельта T-лимфоциты, моноциты, древоподобные клетки, астроциты и разнообразные линии T и B клеток, мегакариоцитов, ткань эпителия и другие. HHV-6 представлен двумя близко связанными вариантами: HHV-6A и HHV-6B, которые отличаются по клеточному тропизму, молекулярным и биологическим особенностям, эпидемиологии и клиническим ассоциациям. Розеола и другие первичные инфекции HHV-6 обусловлены исключительно вариантом B. Случаи первичной инфекции, связанной с вариантом А, еще подлежат анализу. HHV-6A и HHV-6B наиболее близки к человеческим герпесвирусам 7 типа (HHV-7), но некоторые аминокислоты сходны с человеческим цитомегаловирусом (CMV).
Патогенез
Внезапная экзантема распространяется от человека к человеку, чаще всего, воздушно-капельным путем или при контакте. Пик заболеваемости — весна и осень. Приобретенная HHV-6 инфекция встречается преимущественно у младенцев 6-18 месяцев жизни. Почти все дети инфицируются в возрасте до трех лет и сохраняют иммунитет на всю жизнь. Наиболее показательным является то, что инфекция HHV-6, приобретенная в детском возрасте, приводит к высокой частоте серопозитивности у взрослых. В Соединенных Штатах Америки и многих других странах почти все взрослые серопозитивны. Основные механизмы передачи HHV-6 недостаточно изучены. HHV-6 персистирует после первичного инфицирования в крови, дыхательном секрете, моче и других физиологических секретах. По-видимому, источником заражения младенцев становятся тесно контактирующие с ними взрослые, носители HHV-6; также возможны другие способы передачи Относительная защита новорожденных от первичной инфекции до тех пор, пока есть материнские антитела, указывает на то, что антитела сыворотки обеспечивают защиту против HHV-6. Первичная инфекция отличается виремией, которая стимулирует продукцию нейтрализующих антител, что приводит к прекращению виремии. Специфические антитела IgM появляются в течение первых пяти дней от начала клинических симптомов, в последующие 1-2 месяца IgM снижаются и в дальнейшем не определяются. Специфические IgM могут присутствовать при реактивации инфекции и, как указывают многие авторы, в небольшом количестве — у здоровых людей. Специфические IgG повышаются в течение второй и третьей недели, с возрастанием их авидности в дальнейшем. IgG к HHV-6 персистируют всю жизнь, но в более низких количествах, чем в раннем детстве. Уровни антител могут колебаться после перенесенной первичной инфекции, возможно, в результате реактивации латентного вируса. Существенное возрастание уровня антител, по данным некоторых ученых, наблюдается в случае заражения другими вирусами с похожими DNA, например, HHV-7 и CMV. В наблюдениях некоторых исследователей указывается, что у детей в течение нескольких лет после первичной инфекции может снова происходить четырехкратное нарастание титра IgG к HHV-6, иногда вследствие острого заражения другим агентом, нельзя исключить и возможной реактивации латентного HHV-6. В литературе описано, что возможна реинфекция другим вариантом или штаммом HHV-6. Клеточный иммунитет является важным в контроле первичной инфекции HHV-6 и впоследствии в поддержании латентного состояния. Реактивация HHV-6 у иммунологически скомпрометированных больных подтверждает важность клеточного иммунитета. Острая стадия первичной инфекции связана с увеличенной клеточной активностью NK, возможно, через IL-15 и индукцию IFN. В изучениях in vitro отмечалось снижение репликации вируса под влиянием экзогенного IFN. HHV-6 также индуцирует IL-1 и TNF-, это свидетельствует о том, что HHV-6 может модулировать иммунный ответ в течение первичной инфекции и реактивации посредством стимуляции продукции цитокинов. После первичной инфекции сохраняется персистенция вируса в латентном состоянии или в виде хронической инфекции с продукцией вируса. Компоненты иммунного ответа, важного в контроле хронической инфекции, неизвестны. Реактивация латентного вируса происходит у иммунологически скомпрометированных больных, но может наблюдаться и у иммунокомпетентных людей по неизвестным причинам. HHV-6 DNA часто обнаруживается после первичной инфекции в моноядерных клетках периферической крови и секретах здоровых людей, но главное местоположение латентной инфекции HHV-6 неизвестно. Экспериментальные исследования, проведенные учеными, свидетельствуют, что HHV-6 латентно инфицирует моноциты и макрофаги разных тканей, а также стволовые клетки костного мозга, из которых впоследствии происходит его реактивация.
Симптомы
Болезнь не очень заразна, инкубационный период заболевания составляет 9-10 дней. Признаки и симптомы ВГЧ-6 (или ВГЧ-7) инфекции могут варьировать в зависимости от возраста пациента. У детей младшего возраста обычно внезапно повышается температура, отмечается раздражительность, увеличение шейных и затылочных лимфатических узлов, насморк, отек век, диарея, небольшая инъекция в зеве, иногда экзантема в виде мелкой макулопапулезной сыпи на мягком небе и язычке, гиперемия и отечность конъюнктивы век. В течение 12-24 часов после повышения температуры появляется сыпь. Дети более старшего возраста, у которых развивается ВГЧ-6 (или ВГЧ-7) инфекция, чаще всего имеют такие симптомы, как высокая температура в течение нескольких дней, возможен, насморк и/или диарея. У детей старшего возраста реже появляется сыпь. Температура при лихорадке может быть довольно высокой, в среднем 39,7 С, но может подниматься и выше до 39,4-41,2 С. Несмотря на высокую температуру ребенок обычно активен. Температура падает критически обычно на 4-й день. Экзантема появляется при снижении температуры. Иногда сыпь наблюдается перед тем, как снижается лихорадка, иногда после того, как в течение дня у ребенка отсутствовала температура. Высыпания розеолезного, макулезного или макулопапулезного характера, розовой окраски, до 2-3 мм в диаметре, они бледнеют при надавливании, редко сливаются, не сопровождаются зудом. Высыпания обычно сразу появляются на туловище с последующим распространением на шею, лицо верхние и нижние конечности, в некоторых случаях они расположены преимущественно на туловище, шее и лице. Высыпания сохраняются несколько часов или в течение 1-3 дней, исчезают бесследно, иногда отмечается экзантема в виде эритемы. Первичная инфекция HHV-6 у новорожденных проявляется также внезапной экзантемой. Она может наблюдаться у детей первых трех месяцев жизни, включая новорожденных, ее клинические проявления в общем подобны таковым у старших детей, но протекают легче. Лихорадочное состояние без локальных симптомов — это самая частая форма, но повышение температуры обычно ниже, чем у детей старшего возраста. По данным литературы, более частым проявлением первичной HHV-6 инфекции являются случаи бессимптомной инфекции, при которой обнаруживают DNA HHV-6 в моноядерных клетках периферической крови после рождения или в неонатальном периоде. У некоторых больных HHV-6 DNA персистирует в клетках периферической крови некоторое время с последующим развитием манифестной первичной инфекции HHV-6. HHV-6 инфекцию связывают с целым рядом проявлений. Некоторые ученые предполагают HHV-6 как причину развития синдрома хронической усталости, другие — рассеянного склероза, синдрома полиорганной недостаточности, розового лишая, гепатита, вирусного гемофагоцитоза, идиопатической тромбоцитопенической пурпуры, синдрома чрезмерной чувствительности к лекарственным препаратам, особенно антибактериальным. Однако, эти данные спорные и требуют дальнейшего глубокого изучения. Осложнения внезапной экзантемыОсложнения встречаются при внезапной экзантеме довольно редко, за исключением детей со сниженной иммунной системой. Люди со здоровой иммунной системой, в целом, развивают пожизненный иммунитет к ВГЧ-6 (или ВГЧ-7).
Заложенность носа. Кашель. Лимфоцитоз. Отсутствие аппетита. Понос (диарея). Судороги. Тошнота.
Диагностика
Анализ крови: лейкопения с относительным лимфоцитозом Серологические реакции: выявление IgM, IgG к ВГЧ типа 6 (ВГЧ -6) ПЦР сыворотки на ВГЧ -6.
Дифференциальная диагностика
Дифференциальный диагноз:краснуха, корь, инфекционная эритема, энтеровирусная инфекция, отиты, менингиты, бактериальная пневмония, лекарственная сыпь, сепсис.
Лечение
Нужно ли обращаться к врачу, если ребенок заболел внезапной экзантемой?Да, это хорошая идея. Ребенок с лихорадкой и сыпью не должен контактировать с другими детьми до того, как будет осмотрен врачом. После исчезновения сыпи и лихорадки ребенок может вернуться к обычной жизни. Лечение лихорадкиЕсли температура не доставляет ребенку неудобства, то лечение не нужно. Нет необходимости будить ребенка для лечения лихорадки, если нет указаний врача. Ребенок с лихорадкой должен находиться в комфортных условиях и не должен быть слишком тепло одет. Лишняя одежда может вызвать повышение температуры. Купание в теплой воде (29,5 С) может помочь уменьшить лихорадку. Никогда не растирайте ребенка (или взрослого) алкоголем; алкогольные пары могут при вдыхании создать многочисленные проблемы. Если ребенок дрожит в ванне, температура воды в ванне должна быть увеличена. Высокая температура при внезапной экзантеме может инициировать судороги. Фибрильные судороги распространены среди детей от 18 месяцев до 3 лет. Они возникают у 5-35% детей с внезапной экзантемой. Судороги могут выглядеть очень пугающе, но, как правило, не опасны. Фибрильные судороги не связаны с продолжительными побочными эффектами, повреждениями нервной системы или мозга. Противосудорожные препараты редко назначаются для лечения или профилактики при повышении температуры тела. Что делать, если у ребенка судороги, вызванные лихорадкой при внезапной экзантеме: — Сохраняйте спокойствие и попытайтесь успокоить ребенка, ослабьте одежду вокруг шеи. — Уберите острые предметы, которые могут причинить вред, переверните ребенка на бок, так слюна может вытекать изо рта. — Положите под голову ребенка подушку или свернутое пальто, но не следует ничего помещать в рот ребенка. — Ожидайте, когда судороги пройдут. Дети часто сонливы и могут спать после судорог, что вполне нормально. После судорог нужно обратиться к врачу, чтобы ребенок обязательно был осмотрен. Сыпь при внезапной экзантеме появляется, когда снижается повышенная температура (лихорадка). Сыпь появляется на шее и туловище, особенно в области живота и спины, но также может появляться на руках и ногах (конечностях). Кожа приобретает красноватый цвет и временно бледнеет при надавливании. Сыпь не зудится, и не болит. Она не заразна. Сыпь проходит через 2-4 дня и не возвращается. Прогноз благоприятный.
Источник
Рубрика МКБ-10: B08.2
МКБ-10 / A00-В99 КЛАСС I Некоторые инфекционные и паразитарные болезни / B00-B09 Вирусные инфекции, характеризующиеся поражениями кожи и слизистых оболочек / B08 Другие вирусные инфекции, характеризующиеся поражениями кожи и слизистых оболочек, не классифицированные в других рубриках
Определение и общие сведения[править]
Внезапная экзантема
Синонимы: розовая сыпь новорождённых, exanthema subitum, roseola infantum, шестая болезнь, детская розеола
Внезапная экзантема — широко распространенное заболевания детей в возрасте от 3 мес до 3 лет, доказана этиологическая роль HHV-6 (герпетический вирус 6-го типа) в развитии внезапной экзантемы.
Этиология и патогенез[править]
Герпетический вирус 6-го типа — типичный представитель семейства герпесвирусов; вызывает большинство случаев внезапной экзантемы, обладает тропизмом к лимфоцитам, в которых может находиться в латентном состоянии. Поражает преимущественно Т-лимфоциты-хелперы. Инфекция имеет тотальное распространение. К 3-5 годам жизни этим вирусом заражаются почти все дети. Передается контактно-бытовым путем, в том числе через слюну при поцелуе или при общем пользовании зубной щеткой и другими предметами обихода. При этом вирус не передается через грудное молоко.
Клинические проявления[править]
Инкубационный период заболевания длится 5-15 дней. Exanthema subitum характеризуется острым началом, высокой лихорадкой (38,5-40 °С) и умеренно выраженной интоксикацией. На 4-й день болезни температура снижается, и одновременно или через несколько часов появляется макулёзная сыпь. Обычно высыпания локализуются на спине, животе, груди, разгибательных поверхностях конечностей. На лице сыпь встречается редко. Через 2-3 дня сыпь исчезает, не оставляя следов. Обычно заболевание заканчивается без осложнений, но описаны клинические случаи манифестной инфекции с различными симптомами: лихорадка выше 40 °С, воспаление барабанной перепонки, респираторные и гастроинтестинальные симптомы, неврологические осложнения. В редких случаях первичная HHV-6-инфекция протекает с гепатоспленомегалией, фатальным фульминантным гепатитом, фатальной диссеминированной инфекцией.
Экзантема внезапная (шестая болезнь): Диагностика[править]
При исследовании периферической крови определяют лейкопению, нейтропению, относительный лимфоцитоз и моноцитоз.
Для диагностики HHV-6-инфекции используют иммунологические методы, метод электронной микроскопии и ПЦР.
Дифференциальный диагноз[править]
Экзантема внезапная (шестая болезнь): Лечение[править]
Этиотропной терапией являются препараты производных нуклеозидов, которые в зараженной клетке конкурируют с «нормальными» нуклеозидами за встраивание в ДНК, тем самым тормозя репликацию вируса: ацикловир, ганцикловир, фоскарнет натрия, рибавирин, зидовудин и др.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Инфекционные болезни [Электронный ресурс] / Под ред. Н.Д. Ющука, Ю.Я. Венгерова — М. : ГЭОТАР-Медиа, 2010. — https://old.rosmedlib.ru/book/ISBN9785970415832.html
Инфекционные болезни. Атлас [Электронный ресурс] : руководство / Учайкин В.Ф., Харламова Ф.С., Шамшева О.В., Полеско И.В. — М. : ГЭОТАР-Медиа, 2010. — https://old.rosmedlib.ru/book/ISBN9785970418109.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Всем аллергическим реакциям присваивается специальный код по МКБ 10. Это необходимо для унификации данных по лечению заболевания. В основном они обозначены кодом Т78. Но могут быть и исключения. Аллергия – реакция иммунитета человека на действие внешних раздражителей. Среди основных факторов, которые могут ее спровоцировать, выделяют: продукты питания, растения, медикаменты, укусы насекомых, пух и шерсть животных, бытовая и строительная пыль, чистящие средства и многие другие агрессивные компоненты. В зависимости от того, какой раздражитель спровоцировал иммунный ответ, аллергические реакции по МКБ разделены на разные коды.
Аллергическая реакция, по МКБ 10
Иногда иммунная система способна давать сбой. В таких случаях организм может некорректно отвечать на внешние раздражители, принимая их за угрозу и пытаясь избавиться от них. При этом происходит выработка антител – веществ, главной задачей которых становится уничтожение опасного агента. Если провокатор попадает в организм повторно, происходит резкий выброс гистамина. Это вещество и провоцирует развитие симптомов аллергии.
Причины патологии точно не известны. Медики называют такие факторы, способствующие развитию негативной реакции:
- генетическая предрасположенность;
- перенесенный стресс;
- нерациональное питание;
- курение
- злоупотребление спиртными напитками;
- проживание в экологически-загрязненном регионе;
- малоактивный способ жизни.

Дети, родители которых страдают от любого вида аллергии, более других подвержены ее возникновению. Нарушить работу иммунной системы способен неправильный образ жизни. Ежегодно медики фиксируют увеличение количества людей, подверженных негативным реакциям иммунитета на раздражители аллергены.
У аллергических реакций кодом по МКБ-10 стало обозначение Т78 4. При этом каждая реакция обозначена своим универсальным кодом.
Виды аллергий и их кодировка
Согласно МКБ, аллергия разделена на разные реакции, в зависимости от характера ее развития и имеющихся симптомов. Абсолютно любой диагноз имеет свою терапию, поэтому каждому из них решено было присвоить отдельный код.
Для того чтобы поставить точный диагноз, врач должен полностью исключить другие болезни, имеющие схожую симптоматику. Для этого проводится комплексное обследование.
Контактный дерматит

По МКБ 10, для такой патологии, как аллергический контактный дерматит, выделен код L23. Его причина заключается в тесном контакте с определенным веществом. Скорость проявления реакции может быть разной. У одних первые признаки заметны уже через 30 минут. В других случаях, только через несколько недель. Контактный дерматит может протекать в острой и хронической формах.
Острый наблюдается после единичного взаимодействия с аллергеном. Например, при пересадке цветов человек голыми руками дотронулся до стебля, а спустя 24 часа заметил в месте контакта покраснение или зуд.
Хроническая форма предполагает длительный контакт с одним и тем же агрессивным веществом. В основном, такая реакция носит профессиональный характер. К примеру, страдают ею сотрудники животноводческих ферм, которые регулярно контактируют с пухом или шерстью. На патологию указывают:
- Наличие зуда и сыпи, что провоцирует частое расчесывание таких мест. Допускать этого нельзя, так как в рану могут попасть вредоносные микроорганизмы, что еще больше усложнит состояние.
- Появление отеков.
- Шелушение кожи и ее чрезмерная сухость, из-за чего могут возникать трещины.
- Покраснения. В основном они проявляются на животе, коленях или коже рук. Но могут выявляться и в других местах.
По типу крапивницы
Заболевание дерматит L23 крапивница отмечен в МКБ кодом L50. Причиной развития крапивницы становится прямой контакт с веществом, которое имело агрессивное воздействие. Появляются симптомы внезапно и так же быстро исчезают. В редких случаях проявления патологии могут оставаться до 2 месяцев. В том случае, если за этот период симптомы не исчезли, болезнь может переходить в хроническую стадию. К основным проявление относят:
- Возникновение волдырей на поверхности кожи. Их размер может варьироваться от 1 мм до 10 см.
- Лихорадочное состояние, озноб и высокая температура.
- Головная боль, слабость, ухудшение состояния больного.
- Нарушение пищеварения.

Если патология перешла в хроническую форму, возможны:
- психологическая нестабильность;
- нарушение сна;
- гормональные изменения.
Ринит

Под аллергической реакцией по МКБ 10 код J30 подразумевают воспалительные процессы слизистых оболочек носа. Такое заболевания разделяют на:
- поллиноз (сенная лихорадка) – реакция на пыльцу цветущих растений;
- сезонный ринит;
- вазоматорный ринит способен возникать на фоне вегетативных изменений и при воздействии аллергенов;
- прочие риниты, среди которых реакция на химическую косметику, чистящие средства, яд от укусов насекомых;
- неуточненный – диагноз ставят в том случае, если обследование не дало ответа относительно возбудителя реакции.
Некоторые медики еще выделяют риниты, возникающие у беременных.
К основным признакам заболевания относят:
- зуд в носу;
- чихание;
- отечность слизистых оболочек;
- сложности с дыханием;
- чрезмерное выделение слизи из носа;
- отек глаз;
- сухой кашель.
Дисбактериоз К92.8
В классификаторе код аллергии по МКБ 10 K92.8 указывает на развитие у пациента дисбактериоза. Аллергии имеют тесную взаимосвязь с нарушением пищеварения. Люди, у которых имеются проблемы с ЖКТ, более других подвержены негативной реакции на внешние возбудители со стороны иммунитета. К примеру, у таких людей признаки дерматита проявляются ярче, чем у тех, кто не имеет проблем с пищеварением. И наоборот, те, кому часто ставят диагноз аллергия, нередко сталкиваются с нарушением баланса кишечной микрофлоры.

К основным проявлениям недуга относятся:
- рвота и тошнота;
- метеоризм;
- запор или диарея;
- болезненные ощущения в животе;
- мигрени и частые головные боли;
- кожные высыпания (чаще встречаются на спине или лице);
- слабость.
Прежде чем назначить лечение, важна комплексная диагностика, так как схожие симптомы могут иметь и ряд других заболеваний.
Неуточненная аллергия
У аллергии неясной этиологии код по МКБ 10 T78. Такое уточнение указывает на то, что диагноз пациенту выставлен, однако определить, что вызвало подобную реакцию, не удалось. Медики отмечают, что любое состояние, которое можно сюда отнести, является опасным для человека. В эту группу относят такие реакции:
- анафилактический шок, причиной которого стала реакция на пищевые продукты;
- другие состояния, причиной которых стали пищевые продукты;
- анафилактический шок неуточненный;
- отек Квинке;
- неуточненные реакции.
Самые распространенные виды невыясненных реакций принадлежат пищевой и аллергии на медикаменты.
Пищевая реакция имеет огромное количество симптомов, которые напрямую связаны с характером аллергена. Симптомы отмечаются не только со стороны ЖКТ, но и нервной, дыхательной систем, кожные реакции. Они могут проявиться уже через 1-5 минут, а могут спустя несколько суток. В сложных случаях может случиться анафилактический шок. Самой распространенной причиной становится сенсибилизация на любые орехи.
Лекарственная аллергия способна развиться, как ответ на:
- медикаменты группы анальгетики;
- антибиотики любых групп;
- препараты с противовоспалительным действием;
- витамины группы В;
- лекарство, в составе которого есть йод.
Но не исключена индивидуальная реакция и на любое другое лекарственное средство. У детей встречается аллергия на компоненты вакцин.
К проявлениям аллергии у взрослых и маленьких пациентов относят:
- различные отеки;
- конъюнктивит;
- различные риниты;
- реакции на коже;
- анафилактический шок;
- нарушение дыхательной функции;
- болезненные ощущения в животе.
Скорость развития симптомов – от нескольких секунд до нескольких дней.
Холинергический иммунный ответ
Такое название имеет реакция иммунной системы человека на производимое организмом вещество ацетилхолин, главной задачей которого является корректная передача нервных импульсов. Повлиять на его чрезмерное производство способны стрессы и физические нагрузки, некоторые инфекционные заболевания, загрязненная окружающая среда.
Аллергическая реакция неясного происхождения
До того момента, пока не удалось выяснить конкретный аллерген, выставляется диагноз по МКБ 10 аллергия с шифром Т78. То же самое относится и к реакциям, если после исследования его определить не удалось или выявлено сразу несколько аллергенов.
Классификация МКБ 10 является нормативным документом, включающим в себя перечень абсолютно всех исследованных на данный момент заболеваний. Цифра 10 указывает на то, что список был пересмотрен. Чтобы узнать больше о конкретном диагнозе, используется его кодировка.
Источник
