Эко код по мкб 10 у детей

Женская болезнь «бесплодие» — что это?
На сегодняшний день наблюдается стремительное развитие разных отраслей медицины, в том числе эндокринологии, акушерства, гинекологии и ВРТ, поэтому женское бесплодие в России можно без проблем вылечить.
С помощью современных технологий и диагностических мероприятий можно быстро определить причину женского бесплодия, что является решающим вопросом в назначении терапии и ее эффективности.
Женское бесплодие – статистика
По примерным подсчетам количество бесплодных пар составляет 15%. Подобная проблема случается с каждой седьмой парой в возрасте менее 35 лет. Чем старше женщина, тем меньше шансов забеременеть. Таким образом, каждая третья женщина после 35-ти лет не может забеременеть естественным путем.
Если женское и мужское бесплодие будет стремительно расти, то могут образоваться медико-социальные и демографические проблемы.
Каким может быть женское бесплодие – код по МКБ 10
Женское бесплодие может классифицироваться по разным критериям. Сначала стоит определить, что эта патология может быть:
- Первичной формы – беременности не было вообще по определенным причинам;
- Вторичной формы – беременность уже была в прошлом, но зачатие не происходит на данный момент.
Бесплодие может подразделяться по причинным признакам:
- Абсолютное – беременность не может наступить из-за необратимых физиологических особенностей, например, это может быть отсутствие матки и прочие проблемы врожденного характера;
- Женское бесплодие трубного происхождения – 97.1 код по МКБ 10. Этот диагноз ставится, если обнаруживаются проблемы с проходимостью маточных труб. В 40% случаях именно этот фактор становится причиной бесплодия;
- Эндокринное бесплодие возникает, если имеются нарушения овуляции. То есть яйцеклетка в таком случае не созревает. Эта патология также диагностируется в 40% случаях;
- Бесплодие может объясняться маточными проблемами. Другими словами, создаются условия, при которых сперматозоиды не проникают в маточную трубу и не происходит имплантация эмбриона;
- Иммунологическое бесплодие в МКБ 10 может иметь такой код n 97. 9 – женское бесплодие неуточненное. Такой диагноз часто ставится, если выявляется биологическая несовместимость партнеров, а также по причине наличия антиспермальных антител;
- Женское бесплодие неуточненное 97.9 может объясняться психогенным фактором.
Женская болезнь «бесплодие» – основные причины патологии
Только после постановки точного диагноза врач сможет назначить корректное лечение конкретной проблемы. Все диагностические мероприятия направлены на выявления таких причин:
- Воспаление органов малого таза возникают из-за ИППП. Инфекции могут спровоцировать развитие пиосальпинкса, пельвиоперитонита, эндоцервицита, эндометрита, сальпингита и сальпингоофорита. Такие заболевания могут протекать без явных симптомов, поэтому сразу обнаружить и устранить патологическое состояние сложно;
- Недостаточное функционирование органов эндокринной системы. Если нарушается работа яичников, то женщина может столкнуться с такими проблемами, как рост опухоли или возникновение синдрома поликистозных яичников. Нарушение функций щитовидной железы и надпочечников может вызвать развитие гипертиреоза или гипотиреоза;
- Хирургические манипуляции и операции в области живота и на органах малого таза. Негативные последствия могут быть после проведения лапароскопии или многократных абортов, в частности это касается выскабливания и прочих процедур;
- Эрозия и дисплазия шейки матки также являются предрасполагающим фактором. Такое состояние могут спровоцировать внутриматочные спирали, по причине которых часто развиваются воспалительные болезни и спайки в фаллопиевых трубах;
- Патологическое строение матки врожденного или приобретенного характера и некоторые серьезные заболевания могу быть преградой для успешного зачатия. К таким состояниям относят наличие миомы и полипов, изменение состава цервикальной слизи, а также эндометриоз матки и придатков;
- Регулярные стрессы также влияют на процесс зачатия. На фоне постоянных переживаний нарушается менструальный цикл и функциональность маточных труб.
Женское бесплодие МКБ 10 код 97 лечится?
Для успешного лечения бесплодия нужно сначала выявить ее причину. Практически всегда сначала проводится терапия, направленная на снятие воспалительного процесса. Женщине назначаются препараты для подавления роста инфекционных возбудителей, а также средства для повышения защитных сил организма.
При необходимости врач назначает пациентке прием антибиотиков и антисептиков. Положительно результата от лечения можно добиться, если дополнить его физиотерапевтическими процедурами.
В зависимости от выявленной причины, лечение может иметь несколько направлений:
- Восстановление проходимости маточных труб посредством хирургического вмешательства;
- Гормональное лечение или коррекция;
- Стимуляция овуляции с помощью специальных медикаментозных препаратов;
- Лечение, направленное на устранение дисплазии шейки матки, полипоза, эндометриоза и миоматоза;
- Психотерапевтическое лечение.
МКБ 10 – бесплодие женское и ЭКО
ЭКО врачи рекомендуют делать, если нет положительного результата после медикаментозного и хирургического лечения бесплодия.
Суть этого метода лечения заключается в оплодотворении яйцеклетки женщины сперматозоидом ее мужа в лабораторных условиях, то есть в пробирке. После нескольких дней наблюдения осуществляется подсадка сразу нескольких эмбрионов в матку женщины.
Экстракорпоральное оплодотворение является весьма сложным и затратным процессом, поэтому процедуру ЭКО могут позволить себе далеко не все бездетные пары. Если есть показания к проведению этой процедуры, то можно попробовать сделать ее по ОМС. Если первая попытка не будет успешной, то последующие процедуры будут делаться платно.

Автор статьи:
Врач репродуктолог, акушер-гинеколог
Опыт работы 7 лет
Подробнее
Образование
- В 2013 г. окончила Витебский государственный ордена Дружбы народов медицинский университет по специальности «лечебное дело».
- В 2012 г. обучалась в субординатуре на кафедре «акушерства и гинекологии», занималась изучением вопроса: «Иммунологическое механизмы патогенеза эндометриоза, лечение» под руководством профессора Радецкой Л.Е.
- В 2014 г. закончила интернатуру по специальности «акушерство и гинекология» на базе Витебского областного клинического родильного дома.
Достижения
- Является членом Ассоциации Репродукции Человека (РАРЧ).
- Регулярный участник конгрессов по репродуктивной медицине.
Источник
Связанные заболевания и их лечение
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Патогенез
- Подготовка
- Классификация
- Диагностика
- Прогноз
- Профилактика
- Список литературы
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Осложнения ЭКО.

Осложнения ЭКО
Описание
Это патологические состояния, непосредственно вызванные реализацией программы экстракорпорального оплодотворения. Формы осложнений зависят от этиологического фактора и включают синдром гиперстимуляции яичников, кровотечение, инфекцию, внематочную беременность, тромбоз, плацентарную недостаточность, преждевременное прерывание беременности, преждевременные роды. Диагнозы включают анамнез, общие и гинекологические обследования, УЗИ, кульдоцентез, анализы крови. Лечение чаще всего консервативное; хирургическое вмешательство необходимо в случае неотложных гинекологических состояний.
Дополнительные факты
Вспомогательные репродуктивные технологии предполагают агрессивную гормональную терапию, инвазивное вмешательство и, следовательно, связаны с рядом нежелательных побочных эффектов. Осложнения могут возникать на разных этапах экстракорпорального оплодотворения — с пункцией фолликула (у 0,5% женщин), после взятия яйцеклетки (у одной трети пациентов), после трансплантации эмбриона в полость матки (эктопия яйцеклетки развивается через 2-10 % пациентов). После ЭКО, в 30–40 раз чаще, чем в популяции, регистрируется многоплодная беременность, что сопровождается значительным увеличением вероятности осложнений беременности и родов, что дает основание отнести многоплодную беременность к патологическим состояниям.
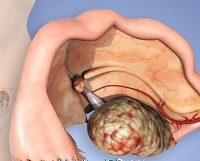
Осложнения ЭКО
Симптомы
Одышка. Тромбоцитоз.
Причины
Осложнения in vitro связаны с ятрогенными эффектами — прием высоких доз гонадотропных гормонов, травмы, инфицирование кровеносных сосудов и тканей при трансвагинальной пункции яичников, одновременная трансплантация нескольких эмбрионов с целью повышения вероятности успешной операции. Существует также ряд факторов риска побочных эффектов (в первую очередь, это патологии, вызвавшие бесплодие):
• Гинекологический и соматический статус. Синдром поликистозных яичников, склонность к аллергическим реакциям, тромбофилия увеличивают вероятность развития системной патологии. Грубые рубцы, спайки в области таза, воспалительные заболевания половых органов являются факторами риска травматических повреждений, инфекций во время сбора яиц и нарушения имплантации.
• Физиологические характеристики. Синдром гиперстимуляции яичников (OHSS) чаще наблюдается у молодых женщин (до 30 лет) при наличии восьми или более антральных фолликулов на второй день после менструации (астеническое строение). Однако тромботические осложнения ЭКО (как на фоне OHSS, так и изолированного) чаще встречаются у пациентов старше 35 лет.
• Использованные лекарства. Стимуляция яичников или поддержка лютеиновой фазы хорионическим гонадотропином человека (ХГЧ) часто приводит к системным осложнениям. Считается, что именно этот экзогенный гормон запускает патологический процесс.
Патогенез
Механизм осложнений ЭКО, связанных со стимуляцией гиперовуляции, до конца не изучен. Ранее считалось, что OHSS был вызван аномально высокой концентрацией эстрогена в фолликулярной фазе, но теперь эта гипотеза опровергнута. Считается, что гиперстимулированные яичники вызывают фактор, который вызывает повышенную проницаемость сосудов и потоотделение в брюшной и плевральной полостях, а неизвестный фактор тесно связан с иммунной системой, такой как фолликулярная жидкость, плазма крови и В перитонеальном выпоте пациентов содержится большое количество цитокинов.
Под влиянием активации системы «ренин-ангиотензин» с участием цитокинов проницаемость сосудов яичника увеличивается, что приводит к экстравазации. В связи с усилением фильтрации жидкой части крови развиваются гиповолемия и связанные с ней нарушения: нарушение водно-электролитного обмена, артериальная гипотензия, гемоконцентрация, гиперкоагуляция, олигурия. Яичники увеличиваются за счет образования множественных кист, отеков, что влечет за собой их гипермобильность. Если произошла имплантация эмбриона, все расстройства усугубляются вследствие выработки эндогенного ХГЧ яичником.
Контролируемая стимуляция яичников приводит к дефициту лютеиновой фазы, формирующейся на основе обратной связи, гиперэстрогенизму, дефициту прогестерона и, как следствие, к неадекватной структурно-рецепторной гравидарной трансформации эндометрия. В результате происходит нарушение имплантации, а по мере развития беременности ухудшается инвазия трофобласта, фетоплацентарная недостаточность.
Подготовка
Последствия могут быть результатом длительной интенсивной гормональной терапии или травматического воздействия во время пункции яичников:
• Осложнения гормональной терапии. Наиболее распространенным побочным эффектом является OHSS, который проявляется в увеличении яичников, асците, гидротораксе и полиорганной недостаточности. Легкое течение патологии встречается у 20-30% пациентов, умеренное и тяжелое — у 2-3%. Тромботические осложнения (обычно тромбоз вен верхних конечностей, головы, шеи) наблюдаются с частотой 0,1% (в сочетании с OHSS — 0,4%). Повышенная подвижность яичников может привести к перекруту, апоплексии.
• Осложнения фолликулярной аспирации. Чрезвычайно редкие проблемы, связанные с травмой во время прокола. Они включают внешнее или внутреннее кровотечение (0,2-0,5%), инфекцию или обострение инфекции (0,02%).
Классификация
Классификация.
Лечение бесплодия ЭКО состоит из ряда компонентов, которые могут иметь нежелательные эффекты. Патология может появиться сразу после процедуры или затянуться. Поэтому беременность, возникающая после применения техники искусственного оплодотворения, относится к группе высокого риска. Таким образом, побочные эффекты можно разделить на осложнения, связанные с:
Диагностика
Диагностическое исследование проводится под руководством гинеколога-репродуктолога, акушера-гинеколога. Исследование начинается с клинического обследования, во время которого можно заподозрить OHSS, разрыв, перекрут яичника, внематочную беременность по данным экстракорпорального оплодотворения, анализ жалоб пациента, результаты пальпации, перкуссию. Для уточнения диагноза назначается серия инструментальных лабораторных исследований: УЗИ органов малого таза позволяет выявить внематочную беременность, что предполагает наличие OHSS для увеличенных яичников. С помощью ультразвука ОБП и плевральной полости свободная жидкость может быть обнаружена при умеренных и тяжелых формах осложнений стимуляции яичников.
• Лабораторный тест. Клинический анализ крови (высокий гематокрит, гемоглобин, тромбоцитоз), биохимическое исследование (электролитный дисбаланс, гипопротеинемия), показатели коагулограммы косвенно подтверждают OHSS. Увеличение субъединицы бета-ХГЧ в крови и моче указывает на внематочную беременность.
• Прокол пространства Дугласа. Culodocentesis используется для диагностики внутренних кровотечений (раны сосудов с аспирацией фолликулов, апоплексия, перекручивание яичников). Цитологический анализ пункции устраняет аденокарциному яичника.
При необходимости рекомендуется эхокардиография, МРТ таза. Дифференциальная диагностика осложнений ЭКО проводится при самопроизвольном аборте, кистозной кисте, остром аднексите. Тяжелая OHSS отличается патологиями почек, легких, желудка, сосудов и другими заболеваниями, которые клинически сходны с синдромом системного воспалительного ответа — сепсисом, острым аппендицитом, острым панкреатитом. Может потребоваться консультация врача-онкогинеколога, абдоминального хирурга, а также кардиолога, нефролога.
Прогноз
Прогноз для осложнений ЭКО для женщины, как правило, благоприятный, с серьезными последствиями менее 0,1%; фатальный исход (обычно связанный с OHSS) происходит в одном случае из нескольких десятков тысяч. Профилактические меры начинаются на этапе подготовки к беременности: не менее чем за 2-3 месяца до внедрения программы ЭКО проводится тщательное обследование пары, затем лечение инфекционных заболеваний, коррекция гормональных нарушений и нарушений свертываемости крови. ,.
Профилактика
Чтобы предотвратить скручивание и разрыв яичника, физическая активность должна быть ограничена в первой половине беременности. При угрозе OHSS перенос эмбрионов откладывается до следующего цикла. Во избежание многоплодной беременности, согласно современным российским репродуктивным стандартам, один или два, в исключительных случаях, три матки переносятся в матку. Вторичная профилактика заключается в тщательном наблюдении акушера-гинеколога во время беременности.
Список литературы
1. Течение и исход беременности после лечения бесплодия методами вспомогательной репродукции (МВР)/ В. М. Здановский, И. И. Витязева // Проблемы репродукции. – 2000 – №3.
2. Синдром гиперстимуляции яичников в программах экстракорпорального оплодотворения / Е. Н. Маясина, Т. А. Обоскалова// Уральский медицинский журнал. – 2010 – №3(68).
3. Синдром гиперстимуляции яичников в программах экстракорпорального оплодотворения / Е. Н. Маясина, Т. А. Обоскалова // Уральский медицинский журнал. – 2010 – №3(68).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
В наше время никого не удивишь достижениями медицины: недавно еще боялись переливать кровь, а сейчас уже с легкостью пересаживают донорские органы и помогают зачать ребенка вне тела.
ЭКО стало спасением множества женщин со всех уголков планеты, сохранило целостность семей и сделало счастливыми тысячи людей. Рассмотрим, что это значит, каковы особенности такой беременности и ее ведения.
Что это такое, в чем суть метода?
ЭКО (код МКБ-10 — N98) — экстракорпоральное оплодотворение — для некоторых пар является единственным возможным способом стать родителями. Суть метода заключается в искусственном соединении сперматозоида отца и яйцеклетки матери, после чего оплодотворенная яйцеклетка отправляется в инкубатор на несколько дней. В процессе деления ее переносят в матку.
Не стоит пугаться слова «искусственный»: процесс оплодотворения проходит в лабораторных условиях, и, по сути, врач просто помогает не очень активным сперматозоидам или проблемным яйцеклеткам выполнить свою работу. Чаще всего в ЭКО нуждаются женщины зрелого возраста — от 35 и старше, у которых возникают проблемы с естественным зачатием.
Особенности и риски
Обычно женщины, которые прибегли к ЭКО, испытывали трудность с зачатием в прошлом. Если признаки беременности мало чем отличаются от естественной, то сам процесс немного разнится.
- Если девушка долгое время готовилась и мечта забеременеть, реакция организма на нее будет проявляться ярче.
- Необходимо чаще и интенсивнее наблюдать за состоянием и развитием плода, особенно в первом триместре. Методы поддержания беременности более агрессивные, а терапия — более насыщенная.
- Вероятность неудачного исхода (выкидыша, неправильного развития плода) значительно выше у девушек старше 30 лет, забеременевших методом ЭКО.
- Высокая вероятность многоплодной беременности, которая тоже представляет угрозу для здоровья женщины и протекания беременности в целом.
До того, как наступила беременность, существуют немалые риски для здоровья женщины. К ним относят попадание инфекции в органы репродуктивной системы, кровотечения, повреждения внутренних органов (кишечника, мочевого пузыря) или сосудов в результате пункции яичников.
Во время беременности существуют также нижеприведенные риски.
Внематочная
При естественном зачатии вероятность этой ситуации выше, но и при ЭКО тоже имеет место быть.
- Дискомфорт в нижней части живота, чаще сконцентрированная с одной стороны.
- УЗИ показывает увеличение маточной трубы.
- При проверке темпа развития плода с помощью гормона хорионического гонадотропина устанавливается его пониженное содержание.
Наиболее опасный исход в случае несвоевременной диагностики — разрыв трубы. В этом случае женщина испытывает сильную боль вплоть до обморока, происходит кровотечение в полость матки и брюшины.
Замершая
Вероятность такого исхода при ЭКО — около 15%, а это каждый пятый случай.
Остановка развития может случиться на любом сроке, но чаще случается на 3-4 и 8-11 неделях беременности. Наибольшую опасность представляет не проявляющаяся замершая беременность, т.е. когда плод находится в матке и не выходит.
К причинам замершей беременности относят:
- Неправильное развитие плода.
- Гормональные сбои в материнском организме.
- Вероятность наследственных заболеваний.
- Инфекции, от гриппа до ЗППП.
- Отторжение плода.
- Тромбы сосудов плаценты.
- Возраст (старше 35 лет).
- Наличие абортов в прошлом.
- Сахарный диабет.
- Неправильный образ жизни матери (курение, употребление алкоголя, неправильное питание).
Многоплодная
Характеризуется развитием 2-х и более плодов одновременно. При ЭКО случается в 35-55% случаев. Опасность этого «диагноза» в основном связана с теми женщинами, которые решают часть эмбрионов удалить. При этом она рискует всеми эмбрионами.
Биохимическая
Это ситуация, при которой нарушается гормональный фон женщины, но беременность прерывается на ранних сроках и начинаются критические дни. Чаще всего биохимическая беременность наступает из-за гормонального сбоя в организме женщины. Причинами называют также хромосомные аномалии эмбриона, иммунные отклонения матери, болезни крови.
Выделения после процедуры
При наступлении беременности допустимы прозрачные, желтоватые, коричнево-бежевые, розоватые и другие выделения, при условии, что они не имеют запаха. Ненормальными считаются выделения с неприятным запахом, имеющие зеленоватый оттенок, слишком обильные, а так же темно-коричневые или кровянистые. При обнаружении таких выделений стоит немедленно обратиться к врачу.
Кровотечение
Обильные кровотечения являются опасным сигналом, свидетельствующим о неблагоприятном исходе (прерывание беременности, разрыв маточной трубы, воспалительные процессы).
Естественное зачатие после процедуры
При неблагоприятном исходе ЭКО шансы зачать ребенка естественный путем увеличиваются. Также после рождения ребенка при ЭКО вероятность родить второго и третьего ребенка от естественного зачатия достигает 20%. Причина этому — восстановление функций репродуктивной системы.
Первые признаки, что женщина забеременела
Признаки удачно развивающегося эмбриона при ЭКО не отличаются от естественного зачатия, но обычно проявляются ярче.
- Ноющая боль внизу живота.
- Выделения с прожилками крови, мажущие на 2-3 или 8-9 день после подсадки эмбриона.
- Болевые ощущения и увеличение груди (молочных желез).
- Повышение температуры тела до 37 градусов и чуть выше.
- Увеличение количества выделений.
- Признаки начинающегося ОРВИ (сонливость, слабость, тошнота, озноб).
- Головокружение.
- Пониженное систолическое давление.
Где и как ведут?
Беременность при ЭКО наблюдается особенно тщательно — в женской консультации по месту жительства или в частной клинике.
Как установить сроки?
Существует несколько способов определить срок беременности при ЭКО:
- Акушерский. К первому дню последних месячных прибавляется 9 месяцев и отнимается 2 недели.
- Эмбриональный. 9 месяцев отчитывается со дня слияния сперматозоида и яйцеклетки.
- Гинекологический. Срок устанавливается после осмотра матки на гинекологическом кресле.
- УЗИ. Метод эффективен в первом триместре. Врач проводит специальные измерения, которые позволяют установить «возраст» плода.
- Самостоятельное определение срока. В этом случае он определяется приблизительно. Когда женщина впервые чувствует толчки и шевеление ребенка, это считается примерно 20-ой неделей для 1й беременности.
ХГЧ динамика
После оплодотворения необходимо отслеживать уровень гормона ХГЧ (хорионический гонадотропин). Это определяется врачом в диагностическом центре. Делать это самостоятельно не рекомендуется, потому что врачи опираются не только на таблицу нормального уровня гормона, но и на индивидуальные особенности женского организма.
В норме уровень ХГЧ от 3-4 до 13-14 недели от зачатия увеличивается от показателя 1500 до 100000 мМЕ/мл. С 15-ой недели показатели уменьшаются в несколько раз.
Через сколько дней проводить тест?
Достоверно установить беременность можно с помощью анализа на гормоны, обычные тесты не всегда показывают реальный исход. Тем не менее, через 14 дней после оплодотворения можно сделать тест.
Когда делают УЗИ?
На 14-ый день после подсадки эмбриона можно проводить первое УЗИ при условии, что анализ на ХГЧ оказался положительным. УЗИ проводится как трансабдоминально (внешнее обследование), так и трансвагинально.
Как сохранить ребенка?
- Медикаментозными препаратами по назначению лечащего врача (гормональные, для укрепления иммунитета).
- Контроль и поддержка уровня разных гормонов.
- Постоянный контроль врача.
- Бережное отношение к своему организму во время беременности.
- Правильный образ жизни.
Роды и кесарево сечение
При ЭКО не всегда можно определить точную дату родов, поэтому женщине нужно лечь на сохранение на 37-38 неделе беременности. Врач проводит обследование, в результате которого устанавливает более-менее точную дату родов и определяется со способом родоразрешения.
Как и при естественной беременности, женщина может родить сама. Но существуют показания для Кесарева сечения. К ним относят:
- Бесплодие длится более 5 лет.
- Возраст женщины — старше 35 лет.
- Наличие хронических заболеваний.
- Прерывание беременности до родов.
- Осложнения во время беременности (повышенное давление, высокое содержание белка в моче).
Анализируя все вышесказанное, хочется сказать, что ЭКО для многих пар становится настоящим чудом и проходит удачно, несмотря на большие риски. Риски связаны, в первую очередь, не со способом оплодотворения, а с состоянием здоровья женщины. При правильном ведении и тщательном контроле со стороны врача, оплодотворение закончится беременностью, а беременность — успешными родами.
Время чтения: мин.
Женская болезнь «бесплодие» – что это?
На сегодняшний день наблюдается стремительное развитие разных отраслей медицины, в том числе эндокринологии, акушерства, гинекологии и ВРТ, поэтому женское бесплодие в России можно без проблем вылечить.
С помощью современных технологий и диагностических мероприятий можно быстро определить причину женского бесплодия, что является решающим вопросом в назначении терапии и ее эффективности.
Женское бесплодие – статистика
По примерным подсчетам количество бесплодных пар составляет 15%. Подобная проблема случается с каждой седьмой парой в возрасте менее 35 лет. Чем старше женщина, тем меньше шансов забеременеть. Таким образом, каждая третья женщина после 35-ти лет не может забеременеть естественным путем.
Если женское и мужское бесплодие будет стремительно расти, то могут образоваться медико-социальные и демографические проблемы.
Каким может быть женское бесплодие – код по МКБ 10
Женское бесплодие может классифицироваться по разным критериям. Сначала стоит определить, что эта патология может быть:
- Первичной формы – беременности не было вообще по определенным причинам;
- Вторичной формы – беременность уже была в прошлом, но зачатие не происходит на данный момент.
Бесплодие может подразделяться по причинным признакам:
- Абсолютное – беременность не может наступить из-за необратимых физиологических особенностей, например, это может быть отсутствие матки и прочие проблемы врожденного характера;
- Женское бесплодие трубного происхождения – 97.1 код по МКБ 10. Этот диагноз ставится, если обнаруживаются проблемы с проходимостью маточных труб. В 40% случаях именно этот фактор становится причиной бесплодия;
- Эндокринное бесплодие возникает, если имеются нарушения овуляции. То есть яйцеклетка в таком случае не созревает. Эта патология также диагностируется в 40% случаях;
- Бесплодие может объясняться маточными проблемами. Другими словами, создаются условия, при которых сперматозоиды не проникают в маточную трубу и не происходит имплантация эмбриона;
- Иммунологическое бесплодие в МКБ 10 может иметь такой код n 97. 9 – женское бесплодие неуточненное. Такой диагноз часто ставится, если выявляется биологическая несовместимость партнеров, а также по причине наличия антиспермальных антител;
- Женское бесплодие неуточненное 97.9 может объясняться психогенным фактором.
Женская болезнь «бесплодие» – основные причины патологии
Только после постановки точного диагноза врач сможет назначить корректное лечение конкретной проблемы. Все диагностические мероприятия направлены на выявления таких причин:
- Воспаление органов малого таза возникают из-за ИППП. Инфекции могут спровоцировать развитие пиосальпинкса, пельвиоперитонита, эндоцервицита, эндометрита, сальпингита и сальпингоофорита. Такие заболевания могут протекать без явных симптомов, поэтому сразу обнаружить и устранить патологическое состояние сложно;
- Недостаточное функционирование органов эндокринной системы. Если нарушается работа яичников, то женщина может столкнуться с такими проблемами, как рост опухоли или возникновение синдрома поликистозных яичников. Нарушение функций щитовидной железы и надпочечников может вызвать развитие гипертиреоза или гипотиреоза;
- Хирургические манипуляции и операции в области живота и на органах малого таза. Негативные последствия могут быть после проведения лапароскопии или многократных абортов, в частности это касается выскабливания и прочих процедур;
- Эрозия и дисплазия шейки матки также являются предрасполагающим фактором. Такое состояние могут спровоцировать внутриматочные спирали, по причине которых часто развиваются воспалительные болезни и спайки в фаллопиевых трубах;
- Патологическое строение матки врожденного или приобретенного характера и некоторые серьезные заболевания могу быть преградой для успешного зачатия. К таким состояниям относят наличие миомы и полипов, изменение состава цервикальной слизи, а также эндометриоз матки и придатков;
- Регулярные стрессы также влияют на процесс зачатия. На фоне постоянных переживаний нарушается менструальный цикл и функциональность маточных труб.
Женское бесплодие МКБ 10 код 97 лечится?
Для успешного лечения бесплодия нужно сначала выявить ее причину. Практически всегда сначала проводится терапия, направленная на снятие воспалительного процесса. Женщине назначаются препараты для подавления роста инфекционных возбудителей, а также средства для повышения защитных сил организма.
При необходимости врач назначает пациентке прием антибиотиков и антисептиков. Положительно результата от лечения можно добиться, если дополнить его физиотерапевтическими процедурами.
В зависимости от выявленной причины, лечение может иметь несколько направлений:
- Восстановление проходимости маточных труб посредством хирургического вмешательства;
- Гормональное лечение или коррекция;
- Стимуляция овуляции с помощью специальных медикаментозных препаратов;
- Лечение, направленное на устранение дисплазии шейки матки, полипоза, эндометриоза и миоматоза;
- Психотерапевтическое лечение.
МКБ 10 – бесплодие женское и ЭКО
ЭКО врачи рекомендуют делать, если нет положительного результата после медикаментозного и хирургического лечения бесплодия.
Суть этого метода лечения заключается в оплодотворении яйцеклетки женщины сперматозоидом ее мужа в лабораторных условиях, то есть в пробирке. После нескольких дней наблюдения осуществляется подсадка сразу нескольких эмбрионов в матку женщины.
Экстракорпоральное оплодотворение является весьма сложным и затратным процессом, поэтому процедуру ЭКО могут позволить себе далеко не все бездетные пары. Если есть показания к проведению этой процедуры, то можно попробовать сделать ее по ОМС. Если первая попытка не будет успешной, то последующие процедуры будут делаться платно.
No related posts.
No related posts.
Источник
