Экг при синдроме укороченного интервала pq
Кардиальные патологии представлены крупной категорией диагнозов. Они отражены в международном классификаторе, используются практикующими врачами для описания конкретных ситуаций.
Однако названное состояние самостоятельным диагнозом не считается, также не признается оно полноценным заболеванием. О чем в таком случае речь?
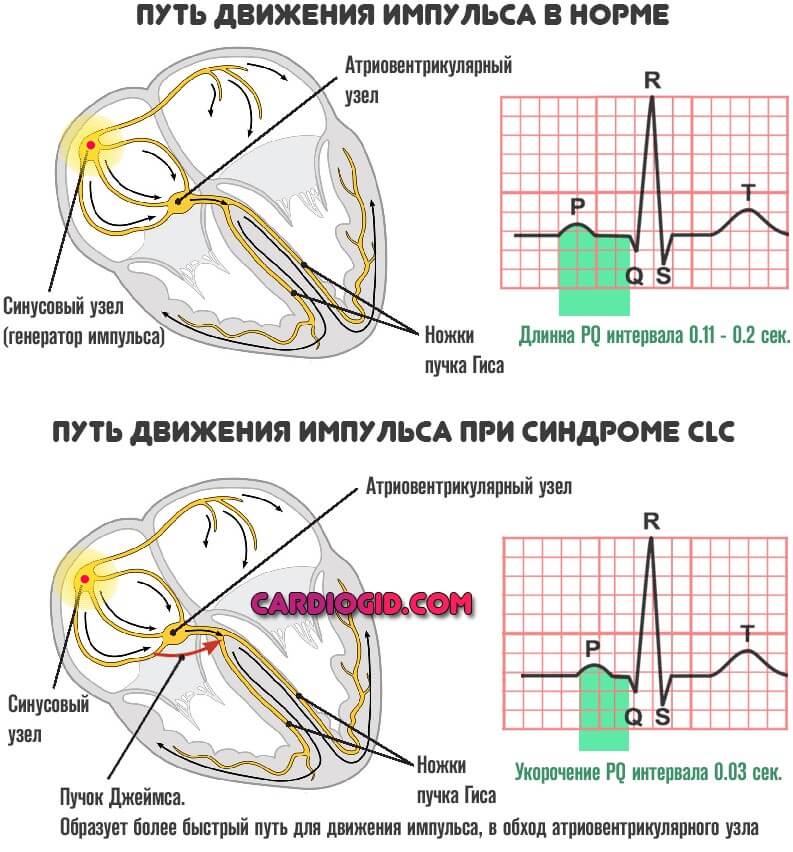
Синдром укороченного PQ — это ускорение передачи биоэлектрического импульса от синусового узла к желудочкам. Названное отклонение находка на электрокардиографии, но не отдельное патологическое состояние.
Показатель может отклоняться в две стороны, говоря условно:
- Укорочение или синдром CLC Клерка-Леви-Кристеско или же ВПВ (Вольфа-Паркинсона-Уайта) — уменьшение периода проведения импульса к желудочкам.
Указывает на наличие дополнительных пучков, которые обеспечивают неадекватно быстрое движение сигнала. Обычно на фоне врожденных патологий.
- Увеличение времени же говорит об обратном явлении, то есть о снижении качества проведения сигнала.
Симптомы присутствуют не всегда, лечение требуется также не во всех случаях. Нужно исходить из конкретной ситуации.
Механизм развития отклонения
В основе развития синдрома лежит врожденное нарушение структур сердечнососудистой системы.
Онтогенез плода сопровождается пороками спонтанно, в результате влияния негативных факторов окружающей среды на организм будущей матери или как итог аномалий хромосомного плана.
Обнаружить синдром можно как в ранний период жизни ребенка, еще в младенчестве, так и много позже.
Проблема не всегда дает знать о себе симптомами в начале. Возможно вялое, латентное течение в перспективе многих лет.
Суть отклонения всегда примерно одинакова у детей и взрослых. Электрические импульсы от естественного водителя ритма (синусового узла) передаются по специальным волокнам, к узлу атривентрикулярному, где происходит небольшая задержка, затем сигнал по пучку Гиса направляется к желудочкам.
Возможно развитие дополнительных проводящих путей (Махейма или Кента при синдроме WPW, и Джеймса на фоне CLC расстройства).

В таком случае обнаруживается риск увеличения количества сердечных сокращений в минуту, развития спонтанной пароксизмальной тахикардии. Она может спровоцировать остановку сердца и смерть пациента, относится к опасным формам аритмии.
Клиническая картина не всегда яркая, выраженная. Да и не во всех случаях явно присутствует.
До определенного момента организм может компенсировать расстройство. Потом наступит дисфункция. Тогда дадут знать о себе и симптомы.
Без лечения постепенно растет вероятность органических изменений в структуре миокарда, остановки сердца и гибели больного в этой связи.
Вероятность не возьмется оценивать ни один врач, прогнозы туманные, течение непредсказуемое. Это может произойти через месяц, год и более.
В случае укорочения интервала PQ на ЭКГ обнаруживается пароксизмальная, опасная тахикардия.
Отличие синдрома от феномена
Грань между двумя этими понятиями довольно тонкая, по крайней мере, для пациента, который не имеет глубоких медицинских познаний. В обоих случаях речь идет о находках, полученных в процессе проведения электрокардиографии.
Синдром представляет собой сочетание двух моментов:
- Первый — наличие выраженного изменения по результатам ЭКГ. Укорочение или удлинение — значения в этом контексте не имеет.
- Второй обязательный момент — присутствие клинической картины. Она свидетельствует в пользу начала декомпенсации, наличии заболевания.
Феномен укороченного PQ представлен только изменениями на электрокардиографии. Симптомов, клинической картины нет. Потому и патологическим процессом рассматриваемое состояние не является. По крайней мере, до определенного момента.
Как было сказано, грань тонкая. Феномен может стать синдромом. Наоборот же такая связь не работает.
Использование подобной терминологии нередко путает пациентов. Чтобы уточнить, что конкретно имеет место, рекомендуется обратиться к кардиологу для уточнения расстройства и расшифровки электрокардиограммы.
Симптомы
Клиническая картина зависит от конкретного заболевания, его тяжести, возраста, пола, образа жизни и множества прочих факторов.
Как было отмечено ранее, короткий PQ интервал — не диагноз. Это всего лишь объективный показатель на кардиограмме.
Изменения представлены двумя расстройствами, которые отражены в международном классификаторе.
Это синдром Вольфа-Паркинсона-Уайта (или ВПВ, сокращено) или Клерка-Леви-Кристеско (CLC). Оба имеют врожденную природу, но могут проявиться не сразу, а в течение определенного времени.
Существует три возрастных пика: первый приходится на младенческие годы, второй — на пубертатный период, с 13 до 18 лет. Последний определяется 40-50 годами.
При развитии синдрома Вольфа-Паркинсона-Уайта речь идет о типичной клинике:
- Увеличение числа сердечных сокращений. Тахикардия сохраняется на протяжении всего периода патологического процесса, проявляется пароксизмами, редкими или частыми приступами. ЧСС может доходить до 200-300 ударов. Это не полноценные сокращения, а отдельные движения миокарда, фиксируются они только с помощью электрокардиографии. Субъективно ощущаются как неравномерное биение при увеличенном ЧСС.
- Потливость. Гипергидроз. Вне зависимости от физической нагрузки. Развивается по причине активизации вегетативной нервной системы. Может входить в состав коллаптоидной реакции или предшествовать ей.
- Одышка. На фоне покоя в момент пароксизма (приступа). Затем все сходит на нет до следующего аномального эпизода и так по кругу, до тех пор, пока не будет начато специфическое лечение.
- Бледность, синюшность кожи.
- Панические атаки. Сопровождаются ощущением сильного необъяснимого страха у пациента. Может ассоциироваться с моторным возбуждением.
- Боли в области грудной клетки. Сердечный дискомфорт имеет давящий, жгучий характер. Это прямое указание на нарушение питания тканей, их вероятную деструкцию, может закончиться плачевно (коронарная недостаточность, ИБС и прочие «прелести»).
- Обмороки. Синкопальные состояния. Возникают не во всех случаях, однако и такое возможно. Чаще встречаются у детей. Указывают на недостаточное питание головного мозга. Могут сопровождаться болями в области затылка, висков (цефалгия), диффузным дискомфортом, нарушением ориентации в пространстве.
Синдром Клерка-Леви-Кристеско сопровождается несколько иными симптомами. Хотя происхождение патологического процесса и схожее.
Принципиального отличия в клинике не отмечается. Все также обнаруживаются боли в грудной клетке, тахикардия, одышка, тошнота, потеря сознания и прочие явления.
Ключевой момент — длительность эпизода. На фоне CLC синдрома продолжительность минимальна, не свыше 10-15 минут. ВПВ может протекать по нескольку часов.
В целом, заболевание (Клерка-Леви-Кристеско) имеет латентное, но опасное течение. Потому как чаще провоцирует наджелудочковую пароксизмальную тахикардию и смерть больного в ранние годы.
Дифференцировать два диагноза можно только по результатам ЭКГ.
Варианты течения
Во всех случаях описывают несколько вариантов клинического течения болезней.
- Скрытый или бессимптомный тип. Встречается у 40% больных. Не обязательно, чтобы патология всегда двигалась таким образом. Возможна трансформация в прочие формы. Обычно, по мере прогрессирования расстройства и декомпенсации состояния.
- Легкий тип. Пароксизмы развиваются раз в месяц-два, или реже. Продолжаются от 5 до 15 минут, полностью проходит без каких-либо следов, самостоятельно.
- Среднее по тяжести течение. Эпизоды разной частоты, не обязательно регулярные. Сопровождаются стойким увеличением числа сердечных сокращений, нарушением самочувствия. Продолжительность составляет 2-4 часа, встречается и большая. Самостоятельный полный регресс не наблюдается почти никогда, требуется применение препаратов или использование электрокардиоверсии для прерывания пароксизма.
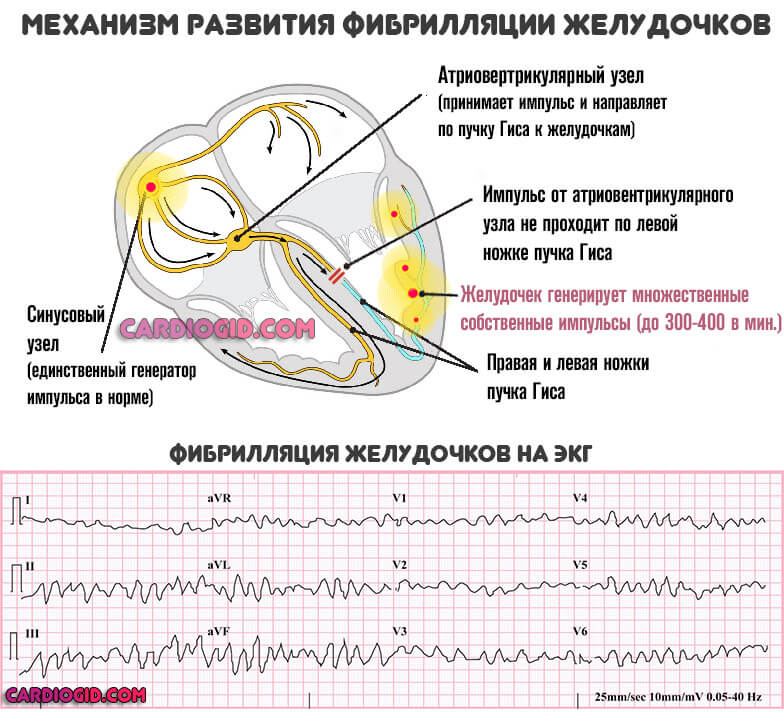
- Тяжелая форма укорочения интервала PQ cопровождается выраженным нарушением: приступ продолжается неопределенно долго. Дополнительно обнаруживаются фибрилляция желудочков, или трепетание предсердий. Вероятность смерти максимальна, требуется срочная госпитализация.
Клиническая картина примерно всегда одна и та же. Но она неспецифична, что не дает докторам однозначно сказать о происхождении.
Причины
Факторы развития укороченного интервала всегда внутриутробные. То есть расстройство или предрасположенность к таковому возникает еще в период беременности матери.
Здесь уже возможно два варианта:
- Первый — спонтанное нарушение в 1-м триместре. Когда закладывается сердечнососудистая система. Это основная причина.
- Второй — хромосомные расстройства, генетические мутации (встречаются исключительно редко).
Далее все зависит от случая. Не всегда анатомический дефект проявляет себя сразу после рождения.
Ребенок может годами жить, казаться здоровым до определенного момента. Пока организм справляется — все нормально. А далее требуется триггерный фактор, который приведет к дисфункции и склонит чашу в другую сторону.
Среди таковых:
- Прием алкоголя, курение, зависимость от наркотиков. Особую опасность в этом отношении несут кокаин, героин, несколько в меньшей степени амфетамин.
- Постоянное употребление кофеина.
- Недостаточный сон.
- Частые стрессы, физические перегрузки. То есть моменты, которые провоцируют увеличение синтеза кортизола, адреналина, гормонов коры надпочечников.
- Применение препаратов без назначения врача. Особенно противовоспалительных средств.
- Наличие в анамнезе гипертоническое болезни, сахарного диабета, эндокринных расстройств.
Перечень неполный. Также повышенный риск присутствует в ранние годы (до 3-х лет.), в период полового созревания и в позднем возрасте. Нужно внимательно смотреть за пациентами из групп опасности.
Диагностика
Основу обследования составляет электрокардиография. Это золотой стандарт в деле оценки рассматриваемых состояний.
Типичная картина, которая обнаруживается в ходе инструментальной методики:
- Отрицательный зубец T.
- Уширение комплекса QRS, что соответствует снижению эффективности сокращения миокарда при формальном избыточном возбуждении кардиальных структур.
- Депрессия ST-участка. Опять же говорит о дисфункциональных расстройствах, неэффективности работы мышечного органа.
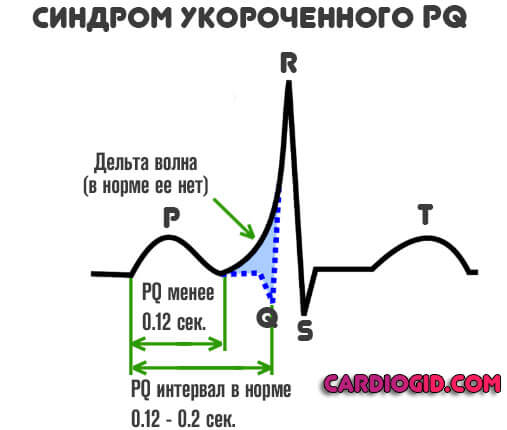
- В обязательном порядке обнаруживается дельта-волна. В норме ее быть не должно. Она отмечается при раннем возбуждении желудочков. Перед полноценной систолой (сокращением). По интенсивности этого показателя можно судить о тяжести патологического процесса. Чем больше дельта-волна, тем хуже обстоит дело на данный момент.
- Интервала PQ короче 0.12 сек.
Далеко не всегда рассматриваемые признаки присутствуют в полном объеме. Тогда можно говорить об усеченном расстройстве.
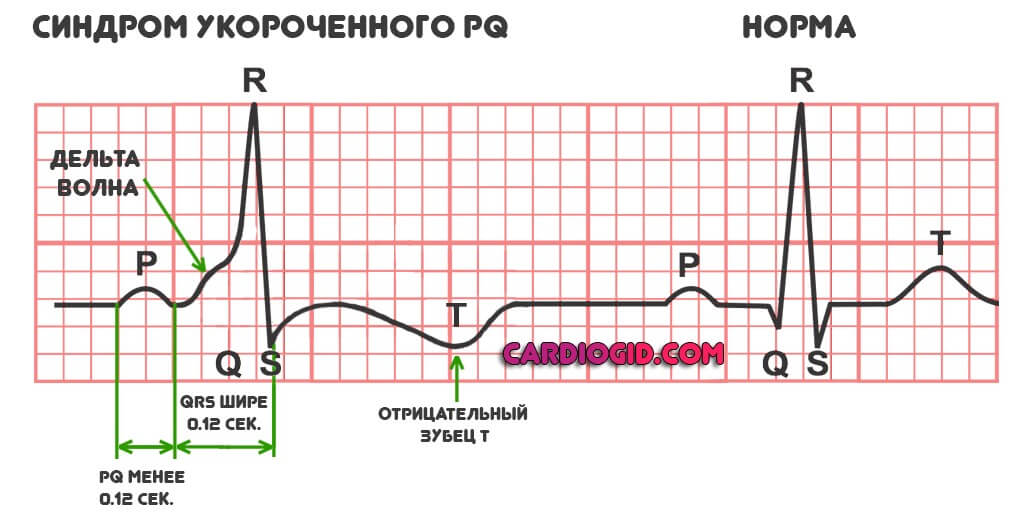
Клиническая картина также развивается не в 100% ситуаций даже на фоне присутствия «набора» отклонений на графике. В таком случае говорят про феномен укороченного PQ.
Но сразу отметать диагноз нельзя. Чтобы сказать об относительно безопасном течении расстройства, нужно наблюдать за пациентом хотя бы пару недель.
Прочие исследования используются реже, они не дают необходимой информации, потому как органических патологий, провоцирующих рассматриваемое состояние, не существует.
В основном требуется консультация кардиолога, опрос пациента или его родителей на предмет жалоб, сбор анамнеза. В целях установления вероятного триггерного фактора, проработки тактики терапии, вторичной профилактики, направленной на предотвращение рецидивов.
Принципиальной разницы у кого обнаружены отклонения от нормы нет. Укороченный интервал PQ у взрослых и у детей говорит об одном и том же.
Поправку делают только на возраст человека, чтобы определиться с нормой по частоты сердечных сокращений (у молодых пациентов показатель изначально выше, в младенчестве — существенно).
Лечение
Способы терапии консервативные и оперативные. Прежде чем прибегать к радикальным мерам проводят медикаментозную коррекцию.
Используются средства двух фармацевтических групп:
- Бета-блокаторы. В основном, Анаприлин, реже прочие. Позволяют купировать патологическое возбуждение в тканях сердца.
- Антиаритмические. Прокаинамид, Пропафенон. С большой осторожностью, чтобы не сделать хуже.
Внимание:
Нельзя применять антагонисты кальция и средства АТФ. Дабы не спровоцировать остановку сердца.
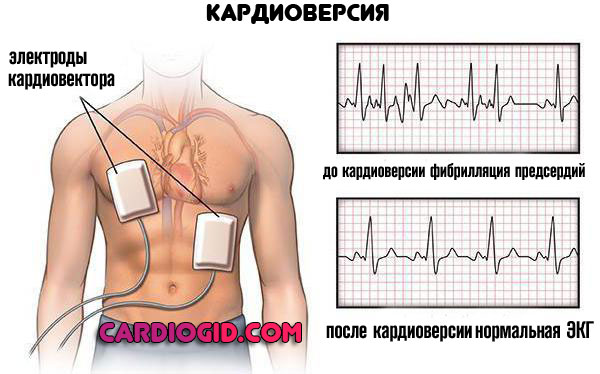
В рамках срочной симптоматической помощи врачи прибегают к электрокардиоверсии. Пропусканию тока в течение долей секунд для восстановления нормальной частоты сокращений сердца.
Это экстренная мера, направленная на спасение жизни пациенту и улучшение самочувствия.
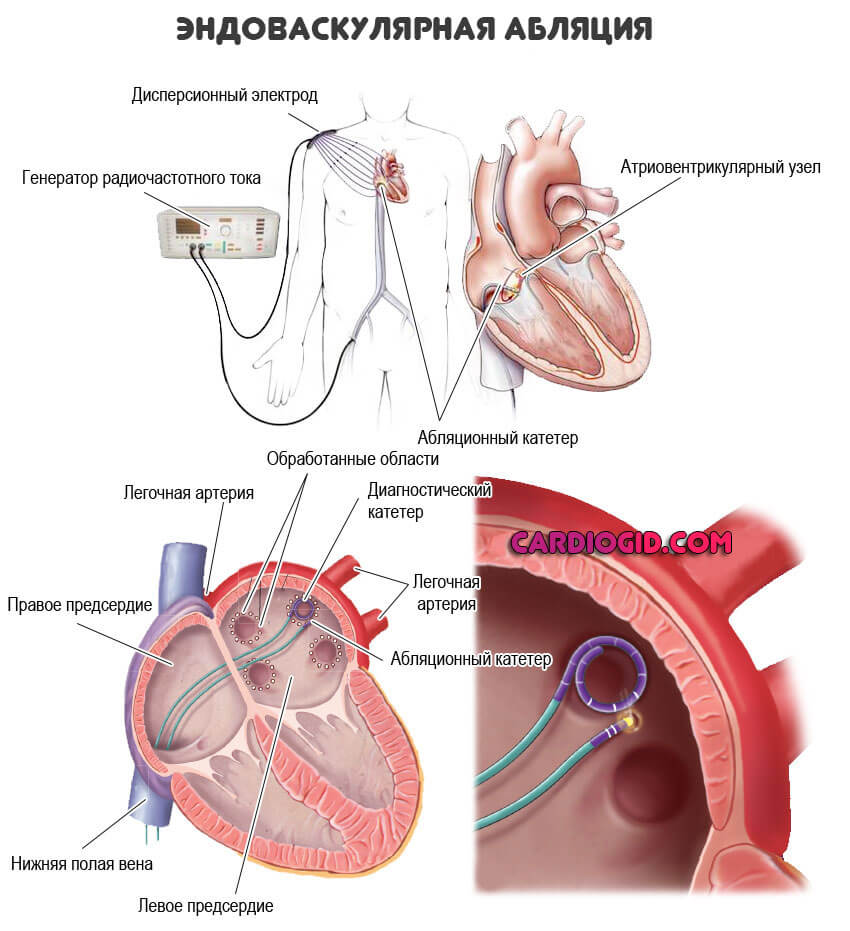
Операция требуется в крайних случаях. То есть почти всегда, как ни странно. Таблетками скорректировать органическое нарушение невозможно.
Способ идентичен — радиочастотная абляция. Это малоинвазивное вмешательство, оно состоит во введении специального миниатюрного излучателя в кардиальные структуры и разрушение аномального проводящего пути бескровным методом.
Процедура безболезненная и практически не вызывает дискомфорта.
В дальнейшем все должно вернуться в норму и без каких-либо дополнительных мероприятий. Если только болезнь не спровоцировала прочие анатомические изменений со стороны сердца, головного мозга.
Прогноз и осложнения
Исход в 95% случаев при условии проведенного лечения благоприятный.
Без терапии негативный всегда. Результат — тяжелая инвалидность или гибель больного в перспективе нескольких лет. А бывает и быстрее.
Точно спрогнозировать, когда наступит роковой час невозможно. Справедливо сказанное для бессимптомного и яркого течения.
Среди последствий CLC или ВПВ синдромов выделяют инфаркт (острое нарушение питания кардиальных структур), остановку сердца также называемую асистолией, инсульт (отмирание нервных волокон в результате слабого питания).
Логичным концом оказывается смерть человека.
В заключение
Укорочение интервала PQ обнаруженное на ЭКГ говорит об ускоренной передаче сигнала от водителя ритма к желудочкам. Это патология в большинстве случаев. В остальных ситуациях она рискует стать таковой довольно быстро.
Требуется тщательная диагностика. Затем по показаниям назначают лечение. В основном оно оперативное, прочими способами радикально скорректировать отклонение не получится.
Источник
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Ощущение учащенного сердцебиения, или тахикардия, сопровождающееся очень высокой частотой сердечных сокращений (более 100 в минуту), может быть обусловлено многими заболеваниями, приводящими к аритмии. Часто такие симптомы вместе со специфичными изменениями на электрокардиограмме, основаны на анатомических особенностях проводящей системы сердца, которая отвечает за правильный сердечный ритм. Совокупность подобных особенностей составляет клинические синдромы, обобщенные понятием укорочения интервала PQ.
Итак, синдромом укороченного интервала PQ называется группа электрокардиологических признаков, основой возникновения которых является уменьшение времени достижения электрическим возбуждением желудочков от предсердий посредством атрио-вентрикулярного соединения. К данной группе относятся синдромы Вольфа-Паркинсона-Уайта (ВПВ-синдром), а также синдром Клерка-Леви-Кристеско (Clerc, Levy, Cristesco – CLC-синдром). Данные синдромы могут возникать в любом возрасте, даже в периоде новорожденности, независимо от половых различий.
Что происходит при синдроме укороченного PQ?
Интервал PQ – это чисто электрокардиографический критерий, позволяющий оценить время передачи электрического импульса от синусового узла в предсердии до сократительных волокон, расположенных в желудочках. Другими словами, он отображает работу атрио-вентрикулярного соединения, своеобразного “переключателя”, перенаправляющего электрическое возбуждение с предсердий к желудочкам. В норме он составляет не менее 0.11 секунд и не более 0.2 секунд:
пример укорочения PQ до 0.03 c
- Увеличение интервала более указанного времени свидетельствует о замедлении проводимости по атрио-вентрикулярному узлу,
- Укорочение – о слишком быстром проведении возбуждения. Фактически, идет более частая импульсация желудочков, с так называемым “сбросом” возбуждения.
Укорочение указанного интервала обусловлено наличием в составе проводящей системы сердца дополнительных пучков проведения. Именно по ним осуществляется дополнительный сброс импульсов. Поэтому в определенные моменты желудочки получают двойную импульсацию – физиологическую в обычном ритме (60-80 в минуту), и патологическую, через пучки.
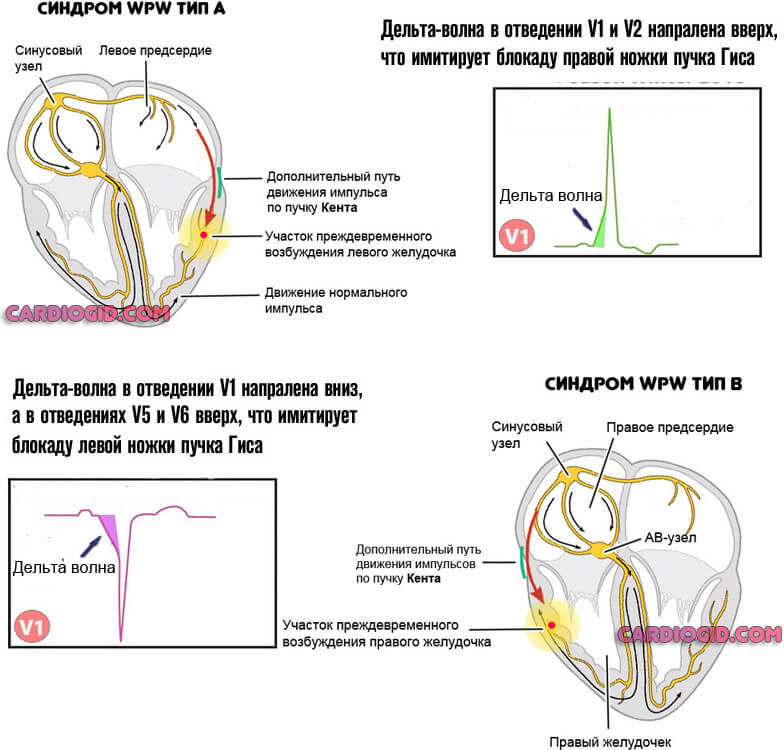
Патологических пучков может быть несколько, и все они названы фамилиями авторов, впервые их открывшими. Так, пучки Кента и Махейма характерны для синдрома ВПВ, а Джеймса – для синдрома CLC. В первом случае патологический сброс импульсов идет от предсердий непосредственно к желудочкам, во втором – пучок Джеймса проходит в составе атрио-вентрикулярного узла, то есть стимулируется вначале узел, а затем уже и желудочки. В силу “пропускной” способности АВ-узла часть импульсов, проведенных к желудочкам, возвращается по этому же пучку к предсердиям, поэтому у таких пациентов велик риск развития пароксизмальной наджелудочковой тахикардии.
основные виды патологических путей дополнительного проведения по сердцу
Чем отличается синдром и феномен?
Многие пациенты, увидев в заключении ЭКГ понятия феномена или синдрома CLC, могут озадачиться, что же из этих диагнозов страшнее. Феномен CLC, при условии правильного образа жизни и регулярного наблюдения у кардиолога, большой опасности для здоровья не представляет, так как феномен – это наличие признаков укорочения PQ по кардиограмме, но без клинических проявлений пароксизмальной тахикардии.
Синдром CLC, в свою очередь – это критерии по ЭКГ, сопровождающиеся пароксизмальными тахикардиями, чаще наджелудочковыми, и могущие стать причиной внезапной сердечной смерти (в относительно редких случаях). Обычно у пациентов с синдромом укороченного PQ развивается наджелудочковая тахикардия, которая довольно успешно может быть купирована еще на этапе скорой медицинской помощи.
Почему возникает синдром укороченного PQ?
Как уже было указано, анатомический субстрат данного синдрома у взрослых является врожденной особенностью, так как дополнительные пучки проведения формируются еще во внутриутробном периоде. Люди с такими пучками отличаются от обычных людей лишь тем, что у них дополнительная мельчайшая “ниточка” в сердце, которая принимает активное участие в проведении импульса. А вот как себя поведет сердце с данным пучком, будет обнаружено по мере роста и взросления человека. Например, у детей синдром CLC может начать проявляться как во младенчестве, так и в подростковом периоде, то есть во время быстрого роста организма. А может не проявляться совсем, так и оставаясь лишь электрокардиографическим феноменом на протяжении всей взрослой жизни до старости.
Причину, по которой синдром все-таки начинает проявляться пароксизмальной тахикардией, не может назвать никто. Однако известно, что у пациентов с органической патологией миокарда (миокардит, инфаркт, гипертрофическая кардиомиопатия, порок сердца и др) приступы тахикардии возникают намного чаще и клинически протекают с более выраженной клиникой и с тяжелым общим состоянием больного.
А вот провоцирующие факторы, способные вызвать пароксизм, можно перечислить:
- Физическая нагрузка, значительно или не очень превосходящая обычную физическую активность пациента,
- Психоэмоциональная нагрузка, стрессовая ситуация,
- Гипертонический криз,
- Употребление большого количества пищи за один прием, питье очень горячей или очень холодной жидкости,
- Посещение бани, сауны,
- Перепад внешних температур, например, выход на сильный мороз из очень жаркого помещения,
- Повышенное внутрибрюшное давление, например, в момент сильного кашля, чихания, акта дефекации, потуг во время родов, поднятия тяжестей и т. д.
Как проявляется синдром укороченного PQ?
Клиническая картина синдрома укороченного PQ обусловлена возникновением пароксизмальной тахикардии, так как в межприступный период никаких жалоб со стороны сердечно-сосудистой системы пациент обычно не предъявляет. Симптомами тахикардии являются следующие признаки:
- Внезапное, резкое начало приступа, вызванное провоцирующими факторами или возникающее без них, само по себе,
- Ощущение сильного сердцебиения, иногда с чувством перебоев в сердце,
- Вегетативные проявления – резкая слабость, гиперемия или побледнение лица, потливость, похолодание конечностей, страх смерти,
- Чувство удушья или нехватки кислорода, ощущение неполноценности вдоха,
- Неприятный дискомфорт в области сердца давящего или жгучего характера.
При появлении вышеописанных симптомов обязательно следует обратиться за медицинской помощью, вызвав бригаду скорой помощи или обратившись в поликлинику.
Диагностика укороченного PQ
Диагноз устанавливается после записи ЭКГ и интерпретации ее данных врачом. Основные ЭКГ-признаки синдрома CLC:
- Увеличенная частота сердечных сокращений – 100-120 в минуту и более, достигающая порой 200 ударов в минуту,
- Укорочение интервала PQ между зубцом P и желудочковым комплексом QRST менее 0.11-0.12 секунд,
- Неизмененные желудочковые комплексы при наджелудочковой тахикардии, и расширенные, деформированные – при желудочковой тахикардии, являющейся жизнеугрожающим состоянием,
- Правильный синусовый ритм при наджелудочковой тахикардии.
После установки диагноза и купирования пароксизма пациенту назначается дообследование с целью исключения грубой кардиологической патологии (пороки сердца, миокардит, инфаркт и др). Из них оправдано использование следующих:
- УЗИ сердца,
- Установка монитора ЭКГ в течение суток,
- Bсследование электрокардиограммы после физической нагрузки (стресс-тесты при помощи велоэргометрии, тредмила, проб с нагрузкой фармакологическими препаратами),
- ЧПЭФИ, или чреспищеводное электрофизиологическое исследование и электрическая стимуляция сердечной мышцы посредством введения зонда в пищевод,
- В особенно неясных клинических случаях – эндоваскулярное, или внутрисосудистое ЭФИ (эндоЭФИ).
План дальнейшего обследования и лечения пациента определяется только лечащим врачом.
Лечение синдрома укороченного PQ
- Феномен укороченного PQ, называемый также феноменом CLC, в лечении не нуждается. Вполне достаточно коррекции образа жизни и регулярного обследования у врача – кардиолога или аритмолога, для ребенка – раз в полгода, для взрослых – раз в год.
- Лечение синдрома укороченного PQ (синдрома CLC – Клерка-Леви-Кристеско) складывается из оказания первой помощи в момент пароксизма тахикардии и дальнейшего приема назначенных препаратов.
Первая помощь может быть оказана пациентом самостоятельно – это использование вагусных проб. Данные манипуляции основаны на рефлекторном воздействии на блуждающий нерв, который замедляет частоту сердцебиения. Вагусные пробы могут быть использованы в момент пароксизма только в том случае, если у пациента приступ тахикардии возник уже не в первый раз, у него установлен диагноз и ранее не было желудочковой тахикардии. Кроме того, вагусные пробы должны быть подробно разъяснены пациенту врачом. Из наиболее эффективных приемов можно отметить следующие:
- Проба с натуживанием (проба Вальсальвы),
- Имитация кашля или чихания,
- Опускание лица в таз с холодной водой, с задержкой дыхания,
- Надавливание пальцами с умеренной силой на закрытые глазные яблоки в течение трех-пяти минут.
Восстановление правильного сердечного ритма оказывается врачом или фельдшером по скорой помощи и осуществляется посредством введения медикаментозных препаратов внутривенно. Как правило, это аспаркам, верапамил или беталок. После госпитализации больного в кардиологический стационар проводится лечение основного заболевания сердца, если таковое имеется.
“прижигание” патологических путей проведения с помощью РЧА
В случае частых приступов тахиаритмии (несколько в месяц, в неделю), а также желудочковых нарушений ритма в анамнезе, наследственной отягощенности по внезапной сердечной смерти или смерти от кардиологических причин у молодых лиц, пациенту показано оперативное лечение. Операция заключается в воздействии радиочастот, лазера или холодового фактора на дополнительный пучок. Соответственно, проводятся радиочастотная аблация (РЧА), лазерная деструкция или крио-деструкция. Все показания и противопоказания определяются аритмологом, кардиологом и кардиохирургом.
Многие пациенты интересуются возможностью постоянной электрокардиостимуляции. ЭКС может быть установлен, если у пациента имеется склонность к пароксизмальной желудочковой тахикардии, к фибрилляции желудочков и имеется высокий риск возникновения клинической смерти с остановкой сердечной деятельности (асистолия). Тогда можно рассматривать вопрос об установке кардиовертера-дефибриллятора, который в отличие от искусственного водителя ритма, не навязывает правильный ритм, а “перезапускает” сердце при возникновении таких фатальных аритмий.
Возможно ли развитие осложнений при укорочении PQ?
Феномен укороченного PQ ни к каким осложнениям привести не может. Из-за того, что проявлением синдрома PQ является приступ тахиаритмии, то и осложнения будут соответствующие. К ним относятся возникновение внезапной сердечной смерти, фатальных аритмий (фибрилляция желудочков), тромбоэмболия артерий головного мозга и легочной артерии, развитие инфаркта миокарда, аритмогенного шока и острой сердечной недостаточности. Разумеется, такие осложнения развиваются далеко не у каждого пациента, но помнить о них нужно любому. Профилактикой осложнений является своевременное обращение за медицинской помощью, а также своевременное проведение операции, если показания для таковой обнаружены врачом.
Прогноз
Определение прогноза для пациентов с синдромом CLC всегда затруднительно, так как заранее спрогнозировать возникновение тех или иных нарушений ритма, частоту и условия их возникновения, а также появление их осложнений, не представляется возможным.
Согласно статистическим данным, продолжительность жизни пациентов с синдромом укороченного PQ довольно высока, а пароксизмальные нарушения ритма чаще всего возникают в виде наджелудочковых, а не желудочковых тахикардий. Однако у пациентов с основной патологией сердца остается достаточно высоким риск внезапной сердечной смерти.
Прогноз относительно феномена укороченного PQ остается благоприятным, а качество и продолжительность жизни таких пациентов не страдают.
Видео: лекция о синдроме укороченного PQ и его рисках
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник
