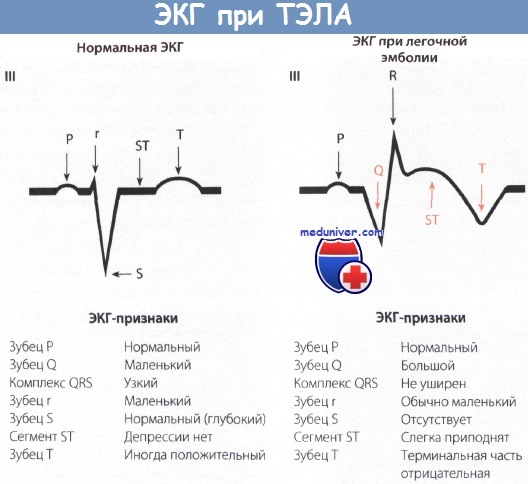
Экг при синдроме s1 q3
- Проявления эмболии легочной артерии могут имитировать инфаркт миокарда с подъемом ST.
- Микрососудистый спазм коронарных сосудов, индуцированный внезапной перегрузкой правого желудочка или гипоксемия приводит к резкому подъему катехоламинов и вторичному по отношению к ТЭЛА, подъема сегмента ST.
- ТЭЛА-индуцированная элевация ST может быть связана с парадоксальной эмболией коронарных артерий
Наиболее распространенные объективные данные легочной эмболии (в порядке убывания встречаемости):
- Тахикардия
- Тахипноэ
- Одышка
- Устойчивое снижение SpO2
- Недавний обморок
- Гипотония
- Цианоз или бледность
- Повышенное потоотделение
- Кровохарканье
- Небольшая лихорадка
- Ослабление везикулярного дыхания
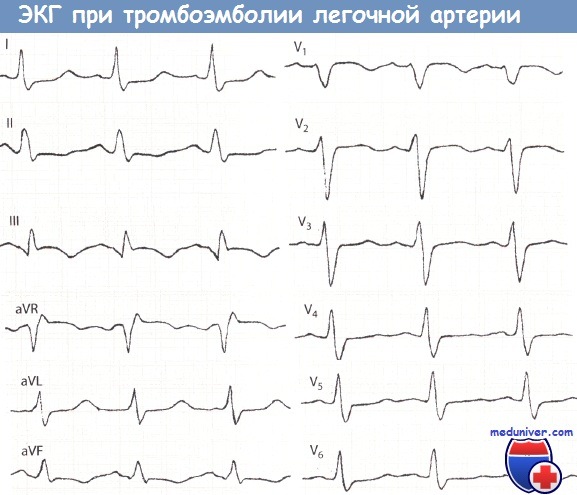
ЭКГ критерии острой легочной эмболии (в порядке распространенности):
- Синусовая тахикардия (8-69%)
- Глубокий зубец S в I (73%)
- Поворот сердца по часовой стрелке/задержка переходной зоны (51%)
- Отрицательные зубцы Т в двух и более грудных отведениях (50%) — признак ассоциируется с высоким давлением в легочной артерии
- Неполная или полная блокада правой ножки п Гиса (6-67%) — ассоциируется с повышениемлетальности
- P-pulmonale (2-31%)
- Поворот оси сердца вправо (23-30%)
- Нет изменений на ЭКГ (9-30%)
- Признак МакДжин-Уайта (S1Q3T3) (10-50%) — мало специфичен для легочной эмболии
- Наджелудочковые аритмии (18-35%)
Признак МакДжин-Уайта (S1Q3T3)
Впервые был описан МакДжин-Уайтом в 1935 году. Является признаком острого легочного сердца. Любая причина острого легочного сердца (ТЭЛА, пневмоторакс, бронхоспазм и др.) может привести к S1Q3T3 на ЭКГ. Зубцы S в отведении I означают полную или чаще неполную блокаду ПНПГ. В отведении III отмечаются зубцы Q, небольшая элевация ST и инверсия зубца Т, эти изменения обусловлены перегрузкой правого желудочек давлением и объемом, которые вызывают нарушения реполяризации. Кроме того, преходящий левый задний гемиблок может вызвать подобные изменения. В отличие от нижнего инфаркта миокарда, зубцы q во II отведении не выявляются.
Признак Косуге (Kosuge sign).
В 2007 году Kosuge и соавт. показали, что когда зубцы Т инвертированы грудных отведениях, а также в отведениях III и V1, легочная эмболия намного более вероятна, чем ОКС. В этом исследовании, отрицательные зубцы Т в отведениях III и V1 наблюдались только у 1% пациентов с ОКС по сравнению с 88% пациентов с ТЭЛА (р менее 0,001). Чувствительность, специфичность, положительная прогностическая ценность и отрицательная прогностическая ценность этой находки для диагностики ТЭЛА составляет 88%, 99%, 97% и 95%, соответственно.
Наличие отрицательных зубцов Т в отведениях III и V1 позволяет легко и точно дифференцировать пациентов ТЭЛА от пациентов с ОКС, имеющих только отрицательные зубцы Т в передних отведениях.
| Синусовая тахикардия, инверсия зубцов Т в передних и нижних отведениях. Неспецифичные изменения ST. |
В исследовании 1997 года, Ferrari и соавт. показали, что инвертированные зубцы Т в правых прекордиальных отведениях являются наиболее частым ЭКГ-признаком массивной ТЭЛА. Они обнаружили, что этот признак также был связан с наибольшей чувствительностью, специфичностью, а также положительными и отрицательными прогностическими ценностями для диагностики легочной эмболии.
Инверсия зубцов Т в передних и III отведениях, особенно на фоне тахикардии, должна заставиь вас думать о легочной эмболии! Тропонин в этом случае не может помочь, так как часто бывает повышен на фоне передней инверсии зубцов Т (причина этого до конца не ясна).
ВАЖНАЯ АКСИОМА
Когда фронтальные отведения (от конечностей) предполагают нижний инфаркт миокарда, а прекордиальные
отведения — передний инфаркт — подумай о легочной эмболии!
- Variable ECG findings associated with pulmonary embolism. Mohsen A, et al. BMJ Case Rep 2013. doi:10.1136/bcr-2013-008. https://casereports.bmj.com/content/2013/bcr-2013-008697.full.pdf
- ECG FINDINGS IN PULMONARY EMBOLISM. Chan TC, Vilke GM, et al. Electrocardiographic manifestations: pulmonary embolism. J Emerg Med. 200; 21(3):263-70.
- Electrocardiographic Differentiation Between Acute Pulmonary Embolism and Acute Coronary Syndromes on the Basis of Negative T Waves. Masami Kosuge, MD. The American Journal of Cardiology. Volume 99, Issue 6, 15 March 2007, Pages 817–821. https://www.sciencedirect.com/science/article/pii/S0002914906023745
- The ECG in pulmonary embolism: predictive value of negative T waves in precordial leads; 80 case reports. Ferrari E, Imbert A, Chevalier T, et al. Chest 1997;111:537-43.
Источник
Признаки ТЭЛА (тромбоэмболии легочной артерии, острого легочного сердца) на ЭКГ• ТЭЛА вызывает острую перегрузку правого сердца, которая, однако, не обусловлена первичной патологией сердца. • Для острой ТЭЛА характерен синдром МакГинна-Уайта, при котором отмечается сочетание SI-QIII и депрессия сегмента ST в отведении V1 с подъемом сегмента ST и отрицательной терминальной частью зубца Т в отведении III, причем в отведении III регистрируется большой зубец Q. • К другим изменениям, выявляемым на ЭКГ при ТЭЛА, относятся неполная или полная блокада ПНПГ, высокий зубец R в отведении V1 и глубокий отрицательный зубец Т в грудных отведениях. • Серьезные нарушения ритма, например, групповые желудочковые экстрасистолы или желудочковая тахикардия, регистрируются в тяжелых случаях, обычно в терминальной стадии. При ТЭЛА возникает внезапная перегрузка правых отделов сердца (острое легочное сердце), которая, однако, не связана с первичным заболеванием сердца, например поражением клапанов. Наиболее частой причиной ТЭЛА бывает тромбоз глубоких вен, например в послеоперационном периоде, после тяжелых родов, а также передозировка диуретиков. ЭКГ-изменения характерны для ТЭЛА и имеют диагностическое значение при своевременной регистрации ЭКГ. Поскольку ТЭЛА при фульминантной форме представляет непосредственную угрозу жизни больного и без лечения обычно приводит к смерти, к изменениям ЭКГ следует отнестись очень внимательно.
На ЭКГ, регистрируемой сразу после появления клинической картины острой ТЭЛА, отмечается так называемой синдром МакГинна-Уайта. Это важный признак острой ТЭЛА. Для него характерно сочетание SI-QIII, которое соответствует повороту электрической оси сердца кзади. В отведении I при этом регистрируется глубокий зубец S, а в отведении III — большой (т.е. глубокий и уширенный) зубец Q. Кроме того, для ТЭЛА характерны также следующие важные изменения. В отведении I, помимо глубокого зубца S, регистрируется депрессия сегмента ST. При блокаде ПНПГ, когда в отведении I также регистрируется глубокий зубец S, такая депрессия ST не наблюдается. В то же время в отведении III, наряду с большим зубцом Q, регистрируются подъем сегмента ST, отрицательная терминальная часть зубца Т. Большой зубец Q может стать причиной ошибочной диагностики ИМ задней стенки. В отведении aVL изменения ЭКГ часто бывают такими же, как в отведении I. Описанные изменения известны как синдром МакГинна-Уайта. Cиндром МакГинна-Уайта является характерной особенностью острой ТЭЛА. Однако его выявляют не всегда, так как он обычно бывает преходящим и уже через несколько часов может исчезнуть. При острой ТЭЛА возможны также другие изолированные изменения: неполная или полная блокада ПНПГ, признаки гипертрофии правого желудочка (ПЖ) (например, высокий зубец R или R’ в отведении V1), позднее появляются также остроконечный отрицательный зубец Т с депрессией сегмента ST в отведениях V1-V4, иногда даже в отведении V6. Известны также случаи, когда, несмотря на то, что диагноз ТЭЛА не вызывал сомнений, на ЭКГ внезапно появлялись признаки, соответствующие правому типу, правопредсердный зубец Р, иногда синусовая тахикардия без соответствующих изменений. Эти изменения быстро исчезают при улучшении клинического состояния больного. Серьезные нарушения ритма сердца, такие как групповые желудочковые экстрасистолы и желудочковая тахикардия или фибрилляция желудочков, часто появляются в терминальной стадии фульминантной ТЭЛА. Особенности ЭКГ при ТЭЛА:
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛАСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. — Также рекомендуем «Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ» Оглавление темы «Расшифровка ЭКГ (электрокардиограммы)»:
|
Источник
NEW!!! Автор Пенделл Мейерс, под редакцией Стива Смита. Оригинал от 12.03.2018 г — см. здесь.
Давайте посмотрим на эту, почти патогномоничную ЭКГ без клинического контекста (потому что, часто клинический контекст не будет таким простым, как в данном случае):
ЭКГ без клинического контекста.
Каким будет Ваш ответ? Не торопитесь. Попробуйте решить задачку сами…
Эта ЭКГ является диагностической для гемодинамически значимой острой перегрузки правых отделов сердца. Заметьте, я не сказал «для легочной эмболии», потому что любая форма выраженной острой перегрузки правых отделов сердца может привести к подобным изменениям на ЭКГ. Это включает, но не ограничивается такими состояниями, как острая ТЭЛА, обострение астмы / ХОБЛ, гипоксической вазоконстрикции при пневмонии, острой легочной гипертензии. Казуистически, такие изменения описаны при остром прекращении или перерывах во введении в/в легочных вазодилататоров.
Соответственные изменения включают синусовую тахикардию, характерную морфологию QRS, наиболее диагностическую в V3, с небольшим R, за которым следует очень глубокий зубец S с выпуклой морфологией сегмента ST. Морфология сегмента ST, характерная для перегрузки правых камер сердца появляется в нижних и передних прекардиальных отведениях в виде глубокого симметричного инвертированного зубца T.
Почему это не Wellens ??? (Морфология Wellens — относится к изменениям ЭКГ при коронарной реперфузии в передних отведениях).
Лучшим ответом будет то, что при целостном подходе к оценке ЭКГ, вместо Wellens мы просто видим острую перегрузку правых отделов сердца, и эти изменения просто не похожи на Wellens, особенно после того, как Вы видели оба этих состояния сотни раз. Да, это верно, что морфология инвертированных зубцов T может быть очень похожа на синдром передней реперфузии (Wellens). Также верно, что передняя и нижняя инверсия зубцов T может хорошо согласовываться с реперфузией окклюзированной до этого ПМЖВ типа III, несмотря на то, что Kosuge и др. продемонстрировали, что в случае отсутствия других дифференцирующих признаков, инверсия зубцов T в III отведении гораздо более вероятна при ТЭЛА, чем при ОКС. Также верно, что при реперфузии (Wellens) во время регистрации ЭКГ острые симптомы отсутствуют. Таким образом, очень важно оценивать ЭКГ вместе с симптомами пациента!
Различия зубцов Т при легочной тромбоэмболии от зубцов T-Wellens:
- Синдром Wellens — это синдром безболезненного периода после ангинальной боли (в груди). Проявления коронарной реперфузии на ЭКГ должны сопровождаться значительным уменьшением или разрешением симптомов. В этом случае, во время формирования инвертированных Т у нас имеется тяжелый пациент с нарушениями жизненно-важных функций!
- Острая коронарная окклюзия (особенно при реперфузии) очень редко сопровождается тахикардией. При тахикардии пациент находится в состоянии кардиогенного шока с очень плохой функцией ЛЖ при УЗИ.
- Зубцы Т Wellens просто выглядят по-другому. Вот пример синдрома Wellens. Мы надеемся, что вы сможете увидеть разницу:
Пример синдрома Wellens.
В частности, обратите внимание на морфологию T в V2-V3, поскольку я считаю, что это особенно полезно для доказательства острой перегрузки правых отделов:
- Как правило, зубец S больше зубцов R;
- Обычно имеется либо изоэлектричная точка J, либо небольшая элевация точки J, за которой следует куполообразный, выпуклый вверх сегмент ST (в виде эстакады), переходящий в инвертированнный зубец T;
- Обычно, имеется некоторые депрессии сегмента ST в боковых отведениях (V4-V6) и нижних отведениях, также с инверсией зубцов T;
- Обратите внимание, что эти характеристики QRS неприменимы при нестандартном сценарии, например, если у пациента вследствие перегрузки ПЖ развивается острая блокада правой ножки.
Вот, отобранные из нескольких источников изображения V2-V3 при острой перегрузке правых отделов сердца (почти все были вызваны легочной эмболией, и только один — тяжелым обострением астмы).
Отведения V2-V3 при перегрузке правых отделов сердца.
Теперь, когда мы запомнили основные изменения, давайте рассмотрим довольно интересный случай:
Женщина в 40 лет
с артериальной гипертонией в анамнезе и ожирением пожаловалась на постепенно усиливающуюся одышку при небольшой физической нагрузке, а последние 4 дня и в состоянии покоя. Она также жаловалась на общую слабость, головокружение, потливость, боль в груди и кашель. На перывичном осмотре она выглядела тяжелобольной, а жизненно важные показатели указывали на тахикардию, гипоксию и пограничную гипотензию.
Вот ее исходная ЭКГ, а затем — повторная ЭКГ примерно через 15 минут:
Исходная ЭКГ 40-летней женщины (собственно, это ЭКГ, показанная вначале).
ЭКГ через 15 минут.
Было выполнено прикроватное Эхо:
Видео: очевидная выраженная перегрузка правого сердца. ЛЖ мал (недозаполняется) с хорошей функцией.
Прежде чем направить на КТ, был введен гепарин.
КТ: В обеих основных легочных артериях имеются дефекты наполнения. Согласно радиологическому отчету, ствол легочной артерии расширен до 35 мм.
Видимые дефекты распространяются двухсторонне, на долевые и сегментарные ветви диффузно по обоим легким. Это очень большой тромб.
Радиолог прокомментировал, что межжелудочковая перегородка выбухает в левой желудочек, соответствуя перегрузке ПЖ (высокому давлению в нем).
Troponin T оказался повышенным до 0,12 нг/мл, а BP — 10,676 пг/мл.
Несмотря на гепарин и поддерживающую терапию, АД снизилось, а психическое состояние пациентки ухудшилось. У нее была диагностирована массивная тромбоэмболия. Внутривенно был введен tPA с быстрым улучшением гемодинамики и психического статуса.
Дальнейшее лечение проходило без осложнений и пациентка быстро поправлялась. Вскоре, она была выписана.
Вот ее ЭКГ на второй день после значительного улучшения гемодинамики и оксигенации:
ЭКГ на 2-й день.
Ее ЭКГ на 4-й день почти полностью вернулась к норме.
Баллы обучения:
- Анамнез и данные физического исследования не всегда будут такими очевидными, но в сложных случаях часто очевидны находки на ЭКГ, конечно, если вы знаете, что искать.
- Миокард правого желудочка не знает, откуда свалилось такое бремя, но он сообщает о своей острой перегрузке посредством ЭКГ. Будет ли это ТЭЛА или тяжелой астмой, клеточная физиология миокарда точно такая же. Поэтому ЭКГ также не проводит различий между причинами острой перегрузки правых отделов.
- Инверсия зубцов T при реперфузии должна выявляться у пациента без боли. Такая инверсия T в передних и нижних отведениях при наличии боли, вероятно, будет вызвана острой перегрузкой правого сердца при ТЭЛА.
Основные литературные сведения касательно изменений ЭКГ при ТЭЛА
Находки на ЭКГ, свидетельствующие об острой перегрузке правого сердца могут быть выявлены в любом состоянии, связанном с быстрым подъемом давления в легочной артерии. Это список включает и гипоксию из-за «легочной гипоксической вазоконстрикции»,
ЭКГ не чувствительна к ТЭЛА, но когда выявляются такие признаки, как S1Q3T3 или инверсия T в передних отведениях, или новая БПНГ, то они имеют (+) отношение правдоподобия, а S1Q3T3 или даже просто T3 могут помочь дифференцировать Wellens от ТЭЛА.
Stein et al. обнаружили нормальную ЭКГ только у 3 из 50 пациентов с массивной ТЭЛА и 9 из 40 с субмассивной. Сегодня, однако, это количество будет выше, потому что мы диагностируем больше субмассивных ТЭЛА, даже имеющих минимальные симптомы.
Это сообщение заслуживает отдельного внимания: Marchik et al. изучали находки на ЭКГ, характерные для ТЭЛА. Из 6049 пациентов у 354 была выявлена ТЭЛА. Ученые обнаружили, что S1Q3T3 имеет коэффициент положительного правдоподобия 3,7, инверсия T в V1 и V2, 1,8; инверсия Т в V1-V3, 2.6; инвертированные T в V1-V4, 3,7; неполная БПНГ — 1,7 и тахикардия, 1.8. Наконец, они обнаружили, что S1Q3T3, инверсия Т в прекардиальных V1-V4 и тахикардия являются независимыми предикторами ТЭЛА.
Что такое S1Q3T3? Очень немногие исследования точно определяют критерии S1Q3T3. Симптом был описан еще в 1935 году, и оба параметра — S1 и Q3 были определены выраженностью 1,5 мм (0,15 мВ). В статье Marchik (при условии, что они определяли ее таким же образом, и методы этого не указывают), S1Q3T3 был обнаружен у 8,5% пациентов с ТЭЛА и 3,3% пациентов без ТЭЛА.
Kosuge et al. показали, что при инверсии Т в прекардиальных отведениях, кроме того если они инвертированы в отведениях III и V1, то эмболия легочной артерии гораздо более вероятна, чем ОКС. В этом исследовании (цитата) «отрицательные T в III и V1 наблюдались только у 1% пациентов с ОКС по сравнению с 88% пациентов с острой ТЭЛА (p менее 0,001). Чувствительность, специфичность, положительная прогностическая ценность и отрицательная прогностическая ценность этих находок для диагностики ТЭЛА составили 88%, 99%, 97% и 95% соответственно. В заключение, наличие отрицательных зубцов T как в III, так и в V1 позволяет дифференцировать ТЭЛА от ОКС у пациентов с отрицательными T в прекардиальных отведениях просто, но точно».
Witting et al. оценили пациентов с ТЭЛА, ОКС или ни с тем и ни с другим. Они выявили, что 11% ТЭЛА приводят к инверсии T в 1 мм как в отведении III, так и в V1, против 4,6% в контрольной группе. Это не противоречит выводам Kosuge et al. что, при наличии инверсии T в правых прекардиальных отведениях и в отведении III, ТЭЛА реально выявляется чаще. По моему опыту, это правда, но нуждается в проверке в исследованиях по аналогичной методологии. Поддерживая Kosuge, Ferrari обнаружила, что передняя инверсия T была наиболее распространенным симптомом ЭКГ при массивной ТЭЛА.
Источник
Стенокардия напряжения
При классической стенокардии напряжения (стенокардия Гебердена) электрокардиографические признаки ограничены изменением конечной части желудочкового комплекса QRS и в отличие от инфаркта миокарда не наблюдается стадийной последовательности изменения сегмента S—Т и зубца Т.
Этой стенокардии свойственны разнообразные изменения конечной части желудочкового комплекса:
а) депрессия сегмента S—Т до 0,2 mV,
б) различные изменения зубца Т — уменьшение амплитуды, изоэлектричность, двухфазность или негативность.
Особо следует отметить, что указанные изменения носят очаговый характер, т.е. регистрируются в одном или двух отведениях, поскольку гипоксия имеет место в бассейне определенной веточки коронарной артерии и носит локальный характер.
К сожалению, указанные изменения ЭКГ могут наблюдаться при многих других заболеваниях и патологических состояниях, что существенно снижает диагностическую ценность ЭКГ в распознавании стенокардии.
Стенокардия Принцметала
Иногда при регистрации ЭКГ у пациентов во время ангинозного приступа или тотчас после него, на электрокардиограмме определяются признаки, свойственные острой или подострой стадии инфаркта миокарда, а именно — горизонтальный подъем сегмента S—Т выше изолинии.
Однако этот подъем сегмента сохраняется секунды или минуты, электрокардиограмма быстро возвращается к нормальной в отличие от инфаркта миокарда, при котором подъем сегмента S—Т сохраняется около месяца.
Такая картина наблюдается при особой форме стенокардии (стенокардия Принцметала) и свидетельствует о повреждении субэпикардиальных слоев миокарда, чаще всего в результате коронароспазма.
Аневризма сердца
Последовательное изменение ЭКГ при инфаркте миокарда в зависимости от стадии этого заболевания строго закономерно.
Однако в практике иногда возникают ситуации, когда ЭКГ признаки острой или подострой стадии инфаркта миокарда сохраняются длительное время и не переходят в стадию рубцевания. Иными словами, на ЭКГ довольно долго регистрируется приподнятость сегмента S—Т выше изолинии.
В этом случае говорят о «застывшей монофазной кривой», которая свидетельствует о возможном формировании постинфарктной аневризмы сердца. Эхокардиографическое исследование помогает подтвердить ее.
Тромбоэмболия легочной артерии
При тромбоэмболии легочной артерии (ТЭЛА) ЭКГ отображает резко изменившиеся условия внутрисердечной гемодинамики, конкретно — перегрузку правых отделов сердца, которая проявляется несколькими электрокардиографическими вариантами:
1. Первый ЭКГ вариант — синдром SI-QIII-TIII.
2. Второй ЭКГ вариант — остро возникшая гипертрофия правых отделов сердца.
3. Третий ЭКГ вариант — остро возникшие наджелудочковые тахиаритмии.
Синдром SI-QIII-TIII
При первом ЭКГ варианте ТЭЛА на электрокардиограмме появляются глубокие зубец S в I стандартном и зубец Q в III стандартном отведениях, а зубец Т в III стандартном отведении становится отрицательным.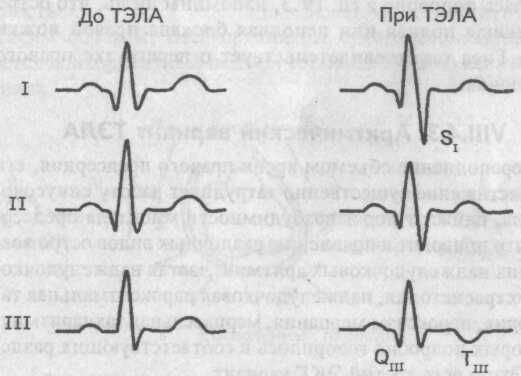
Электрокардиографический синдром SI-QIII-TIII
Особо значимыми становятся указанные изменения ЭКГ при определении их в динамике, т.е. при сопоставлении исследуемой электрокардиограммы с предыдущими, зарегистрированными ранее, до возникновения ТЭЛА.
Появление (или углубление) зубца Q в III стандартном отведении в сочетании с развивающейся негативностью зубца Т здесь же весьма напоминает ЭКГ картину при заднем (нижнем) инфаркте миокарда, что следует иметь в виду при дифференциальной диагностике ТЭЛА.
Острая перегрузка правого сердца
Резкое переполнение объемом крови правых отделов сердца, наблюдаемое при ТЭЛА, проявляется на электрокардиограмме признаками остро возникший гипертрофии этих отделов: правого предсердия и правого желудочка (второй ЭКГ вариант).
Гипертрофия правого предсердия проявляется на ЭКГ феноменом Р-pulmonale — высокий заостренный зубец Р во II стандартном отведении.
Гипертрофия правого желудочка с перегрузкой описывалась подробно выше, напомним лишь, что остро возникшая полная или неполная блокада правой ножки пучка Гиса также свидетельствует о перегрузке правого желудочка.
Аритмический вариант ТЭЛА
Переполнение объемом крови правого предсердия, его перерастяжение существенно затрудняет работу синусового узла, снижает порог возбудимости миокарда предсердия, что приводит к появлению различных видов остро возникших наджелудочковых аритмий: частая наджелудочковая экстрасистолия, наджелудочковая пароксизмальная тахикардия, пароксизм мерцания, мерцательная тахиаритмия, о которых подробно говорилось в соответствующих разделах. Это и есть третий ЭКГ вариант.
Естественно, выделенные нами три различных ЭКГ варианта ТЭЛА не охватывают все многообразие изменений кардиограммы при этой патологии. Могут быть сочетания вариантов, возможно, есть и иные проявления (подъем сегмента S—Т в V1, V2, VЗ, появление глубокого зубца S во всех грудных отведениях), однако рассмотренная нами ЭКГ картина при ТЭЛА встречается наиболее часто.
Фибринозный перикардит
Воспаление перикардиальной сорочки меняет ее электрическое состояние, что приводит к формированию так называемых «токов воспаления», которые направлены от сердца.
Поэтому любой электрод, находящийся над областью сердца, регистрирует эти «токи воспаления», направленные на него, что графически отображается на электрокардиограмме подъемом сегмента S—Т во всех отведениях. Такой содружественный подъем сегмента S—Т во всех, даже противоположных друг другу, отведениях, называется конкордантностью.
Таким образом, ЭКГ-признаком сухого перикардита является конкордантный подъем сегмента S—Т во всех отведениях.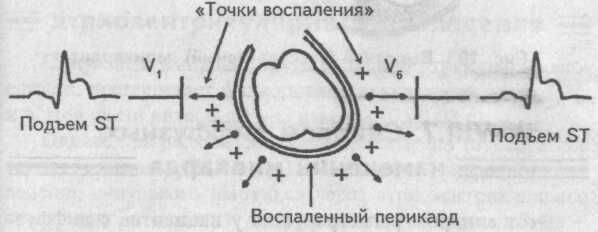
Фибринозный (сухой) перикардит
Симптоматика сухого перикардита (боль в прекардиальной области) в сочетании с ЭКГ изменениями (подъем сегмента S—Т) весьма напоминает картину инфаркта миокарда. Именно конкордантный подъем сегмента S—Т, а не дискордантность его, наблюдаемая при инфаркте, помогает правильно дифференцировать эти два заболевания.
Эксудативный перикардит
При выпотном перикардите между сердцем и его перикардиальной сорочкой накапливается жидкость, которая затрудняет проведение электрического импульса от миокарда к регистрирующим электродам. Электрический импульс доходит к ним заметно ослабленным.
Поэтому ЭКГ признаком экссудативного перикардита является значительное снижение вольтажа всех зубцов предсердно-желудочкового комплекса во всех отведениях.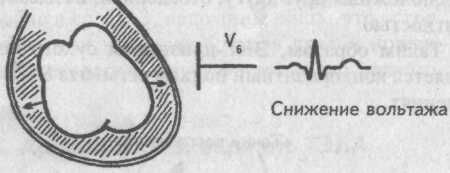
Выпотной (экссудативный) перикардит
Синдром диффузных изменений миокарда
Этот синдром регистрируется у пациентов с диффузными заболеваниями миокарда — миокардитами, дистрофиями миокарда, миокардиосклерозами.
Само название синдрома предполагает, что изменения имеют место в миокарде всех отделов сердца — предсердиях, передней, задней и боковой стенках обоих желудочков, в межжелудочковой перегородке. Следовательно, на ЭКГ эти изменения будут регистрироваться практически во всех отведениях, в отличие от очаговых изменений миокарда, ограниченных одним или двумя конкретными отведениями.
При синдроме диффузных изменений миокарда на электрокардиограмме можно увидеть:
1. Снижение вольтажа зубца R.
2. Депрессию сегмента S—Т.
3. Различные изменения зубца Т:
— снижение вольтажа,
— двухфазность,
— уплощенность,
— негативность,
— умеренное расширение.
4. Нарушения внутрижелудочковой проводимости:
— неспецифические (очаговые блокады),
— неполная блокада правой ножки пучка Гиса,
— синдром удлиненного интервала Q—Т.
Важно подчеркнуть, что эти изменения будут наблюдаться практически во всех отведениях, сохраняться несколько месяцев и далеко не во всех случаях отмечаться в полном перечисленном «ассортименте».
Синдром ускоренного атриовентрикулярного проведения
Синусовый импульс, проходя атриовентрикулярное соединение, претерпевает физиологическую задержку, и в этой связи интервал Р—Q равен 0,10+-0,02 с.
Однако при ряде заболеваний и состояний (пубертатное сердце, климакс, НЦД и др.) наблюдается ускоренное проведение синусового импульса через атриовентрикулярное соединение, что значительно укорачивает интервал Р—Q.
Указанный феномен был описан несколькими исследователями и в их честь назван синдромом Клерка—Леви—Кристеско, сокращенно — CLC (по первым латинским буквам фамилий).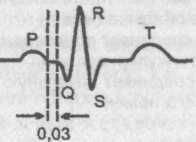
Синдромом Клерка—Леви—Кристеско
Таким образом, ЭКГ признаком синдрома CLC является укорочение интервала Р—Q при нормальной форме и продолжительности желудочкового комплекса QRS (к желудочкам импульс попадает обычным путем).
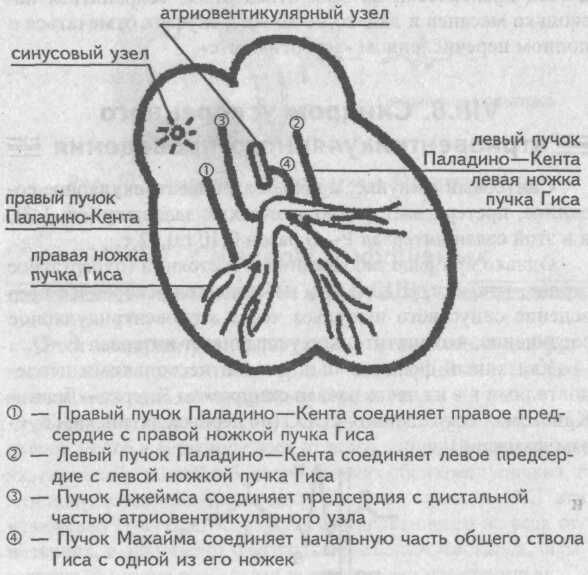
Синдромы преждевременного возбуждения желудочков
Суть различных синдромов преждевременного возбуждения желудочков заключается в том, что синусовый импульс от предсердий к желудочкам проводится одновременно двумя различным путям: по артиовентрикулярному соединению и по дополнительным проводящим пучкам. По этим дополнительным путям синусовый импульс достигает части желудочков быстрее того же импульса, который пойдет обычно — через атриовентрикулярное соединение, претерпевая в нем физиологическую задержку.

Дополнительные проводящие пучки
Иными словами, дополнительный пучок представляет собой «короткую дорогу», по которой синусовый импульс обходит стороной атриовентрикулярный узел и преждевременно активизирует часть желудочков.
Эти дополнительные пучки проводящей ткани, расположенные между предсердиями и желудочками, названы по имени авторов, которые их открыли.
Выделяют пучки Паладино—Кента правый и левый, Махайма и Джеймса. В зависимости от того, по какому из них проходит синусовый импульс к желудочкам, различают несколько синдромов преждевременного их возбуждения.
Синдром Вольфа—Паркинсона—Уайта (WPW), тип А
При этом синдроме синусовый импульс, пройдя по левому пучку Паладино—Кента, возбуждает часть левого желудочка раньше остальных частей желудочков, которые активизируется немного позднее импульсом, пришедшим по нормальному пути — через атриовентрикулярное соединение.
Следовательно, происходит:
во-первых, преждевременное, т.е. раньше, чем в норме, возбуждение желудочков, конкретно части левого желудочка, что проявляется на ЭКГ укороченным интервалом Р—Q (менее 0,10 с),
во-вторых, постепенное возбуждение мышечных слоев левого желудочка, который активируется как бы «послойно», что
приводит к формированию на ЭКГ волны дельта.
Волна дельта — это патологически измененная уширенная и зазубренная начальная часть восходящего колена зубца R,
в-третьих, не одновременное, как обычно, а последовательное возбуждение обоих желудочков — преждевременно активизируются левый желудочек, затем межжелудочковая перегородка и, наконец, правый желудочек, т.е. ход возбуждения напоминает таковой, как при блокаде правой ножки пучка Гиса.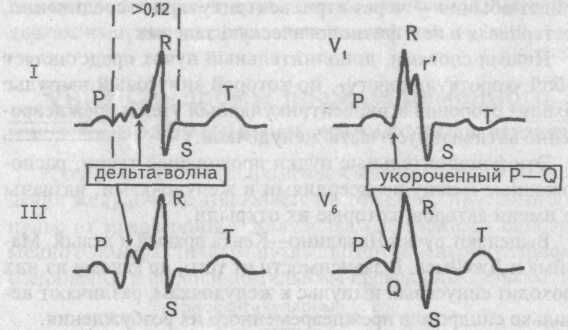
ЭКГ при синдроме WPW, тип А
Таким образом, ЭКГ признаками синдрома WPW типа А являются:
1. Укороченный, менее 0,10 с интервал Р—Q (Р—R).
2. Положительная волна дельта в отведениях от передней стенки и отрицательная дельта-волна в отведениях от задней стенки левого желудочка, напоминающая патологический зубец Q.
3. Уширение комплекса QRS более 0,12 с, деформация его, напоминающая блокаду правой ножки пучка Гиса.
Синдром Вольфа—Паркинсона—Уайта (WPW), тип В
При этом синдроме синусовый импульс, пройдя по правому пучку Паладино—Кента, активизирует часть правого желудочка раньше, чем произойдет обычное возбуждение обоих желудочков от импульса, пришедшего через атриовентрикулярное соединение.
Как и при типе A, происходит:
во-первых, преждевременное возбуждение желудочков, а именно — части правого желудочка (интервал Р—Q укорочен),
во-вторых, постепенная, послойная активация мышечных масс правого желудочка, что приводит к формированию волны дельта,
в-третьих, не одновременное возбуждение обоих желудочков: преждевременная активация сначала части правого желудочка, затем всего его, потом межжелудочковой перегородки и, наконец, левого желудочка. Такой ход возбуждения желудочков напоминает блокаду левой ножки пучка Гиса.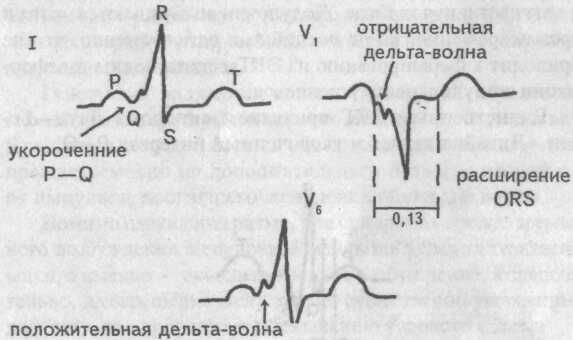
ЭКГ при синдроме WPW, тип В
Подытожим ЭКГ признаки синдрома WPW, тип В
1. Укороченный интервал Р—Q (менее 0,10 с)
2. Отрицательная волна дельта в правых грудных и положительная в левых грудных отведениях.
3. Уширение комплекса QRS более 0,12 с, деформация его, напоминающая блокаду левой ножки пучка Гиса.
Следует отметить, что существует немало как переходных форм синдрома WPW от типа А к типу В, так и их сочетание, называемое A—B типом синдрома WPW. Все это приводит к большому многообразию ЭКГ картины этого синдрома.
Синдром WPW развивается не только при функционировании дополнительных путей Паладино—Кента, но и при одновременном активировании сразу двух пучков — Джеймса и Махайма.
Активация же только одного пучка Джеймса приводит к формированию синдрома LGL.
Синдром Лаун—Геном—Ливайна (LGL)
При данном синдроме синусовый импульс проходит по пучку Джеймса, минуя атриовентрикулярное соединение, и вступает в пучок Гиса. Желудочки возбуждаются, хотя и преждевременно, но не послойно и одновременно, что не приводит к формированию на ЭКГ дельта-волны и деформации желудочкового комплекса.
Единственным ЭКГ признаком синдрома Лаун—Генон—Ливайна является укороченный интервал Р—Q.
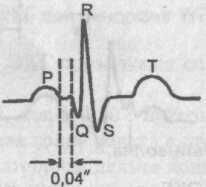
ЭКГ при синдроме Лаун—Генон—Ливайна
Такая же электрокардиографическая картина наблюдается при синдроме Клерка—Леви—Кристеско (CLC), однако суть этих схожих синдромов различна.
При синдроме Лайн—Генон—Ливайна функционирует дополнительный пучок Джеймса, позволяющий «обойти» атриовентрикулярное соединение, а при синдроме CLC синусовый импульс идет именно по атриовентрикулярному соединению, но идет сверхбыстро, не претерпевая физиологической задержки.
При функционировании пучка Махайма синусовый импульс почти проходит атриовентрикулярное соединение и лишь на выходе вступает в этот пучок, что приводит в преждевременной активации части правого или левого желудочков (в зависимости от того, к которому их них подходит этот пучок).
Электрокардиографически при этом наблюдаются:
1. Нормальной продолжительности интервал Р—Q.
2. Наличие дельта-волны.
3. Уширение желудочкового комплекса QRS более 0,12 с.
Клиническое значение синдромов преждевременного возбуждения желудочков состоит в том, что при них довольно часто развиваются наджелудочковые пароксизмальные тахикардии, которые категорически нельзя купировать антагонистами кальция.
Синдром удлиненного Q-T
Генез этих наджелудочковых тахикардии обусловлен механизмом «re-entry» (повторного входа) — желудочки возбуждаются дважды: первый раз от импульса, пришедшего преждевременно по дополнительным путям, а второй раз от импульса, достигшего желудочки обычным путем.
Помимо нарушения ритма, при синдромах преждевременного возбуждения желудочков меняются условия гемодинамики, а именно — преждевременное возбуждение, а следовательно, и сокращение желудочков, существенно укорачивает диастолу, что приводит к уменьшению ударного объема.
Электрокардиографические критерии этого синдрома определены в его наз