Инволюционный витреоретинальный синдром мкб 10

«Витреум» — в переводе с греческого означает стекловидное тело. В глазу стекловидное тело заполняет полость расположенную позади хрусталика и представляет собой прозрачное гелеобразное вещество, состоящее из воды, белков и коллагеновых волокон. С другой стороны стекловидное тело соприкасается с сетчаткой.

У молодых и здоровых людей cтекловидное тело плотно прикреплено к сетчатке. По мере того, как в организме происходят естественные процессы старения или при определенных патологических состояниях (травма, воспалительные процессы в глазу, диабетическая ретинопатия) стекловидное тело отходит от сетчатки. Это состояние называется задняя отслойка сетчатки (ЗОСТ). В некоторых случаях стекловидное тело плотно крепится к центральной зоне сетчатки или макулярной области и при ее неполной отслойке происходит тянущее действие на внутренние отделы сетчатки. Это состояние называется витреомакулярный тракционный синдром (ВМТС). ВМТС может приводить к различным патологическим состояниям, таким как макулярное отверстие, кистовидный макулярный отек.
СИМПТОМЫ
- Метаморфопсии- состояние когда предметы искажаются, прямые линии изломанные, прерывистые

- Снижение остроты зрения
- Микропсии, макропсии состояние когда предметы кажутся меньше или больше их фактического размера
Витреомакулярный тракционный синдром развивается постепенно, поэтому первые симптомы могут быть не замечены и заболевание может быть обнаружено уже на поздних стадиях.
ФАКТОРЫ РИСКА
- Возраст, люди старше 50 лет
- Близорукость высокой степени
- Возрастная макулярная дегенерация, влажная форма
- Диабетическая ретинопатия
- Посттромботическая ретинопатия
ДИАГНОСТИКА
Оптическая когерентная томография (ОКТ) является наиболее информативным и неинвазивным методом диагностики. Эта технология позволяет увидеть все слои сетчатки в поперечном сечении и оценить степень повреждения.

ОКТ в норме

ОКТ ВМТС
ЛЕЧЕНИЕ И ПРОГНОЗ
В настоящее время существует 3 основных метода лечения:
- Выжидательная тактика — наблюдение и частый мониторинг ОКТ пациентов, у которых нет проявлений симптомов, но есть изменения по результатам ОКТ в виде фиксации волокон стекловидного тела без выраженного тянущего действия.
-
 Для пациентов, у которых есть вышеперечисленные симптомы и риск развития макулярного разрыва, показано хирургическое вмешательство — витрэктомия или удаление стекловидного тела и удаление плотных мембран, тянущих внутреннюю поверхность сетчатки.
Для пациентов, у которых есть вышеперечисленные симптомы и риск развития макулярного разрыва, показано хирургическое вмешательство — витрэктомия или удаление стекловидного тела и удаление плотных мембран, тянущих внутреннюю поверхность сетчатки.
 3. Зачастую витрэктомия проводится в комбинации с факоэмульсификацией катаракты с имплантацией интраокулярной линзы, так как данная методика может ускорить развитие катаракты.
3. Зачастую витрэктомия проводится в комбинации с факоэмульсификацией катаракты с имплантацией интраокулярной линзы, так как данная методика может ускорить развитие катаракты.
Единственным способом обнаружить витреомакулярный тракционный синдром на ранних стадиях является регулярное наблюдение офтальмолога и проведения ОКТ раз в год.
Фонд запустил проект «Школа здоровья», целью которого является предупреждение заболеваний глаз у людей. На регулярных бесплатных мероприятиях проекта врачи различных клиник рассказывают о том, какие заболевания приводят к нарушению зрения и как их предотвратить.
Каждый слушатель получает направление на бесплатное исследование заднего отрезка глаза ОКТ.
Источник
Патологические состояния сетчатки неизбежно оказывают влияние на ее функции, что может приводить к нарушениям зрения, а иногда и к слепоте. Синдром витреоретинальной тракции является одной из тех патологий, в которые вовлечена сетчатая оболочка глаза. Это сопровождается риском необратимого снижения зрения.
Тракционный витреоретинальный синдром: механизм развития и опасность для зрения
Витреоретинальным, или витреомакулярным тракционным синдромом (ВМТС) принято называть офтальмопатологию, при которой происходит частичное отслоение гиалоидной мембраны (перегородки между сетчаткой и стекловидным телом) и возникает натяжение сетчатой оболочки.
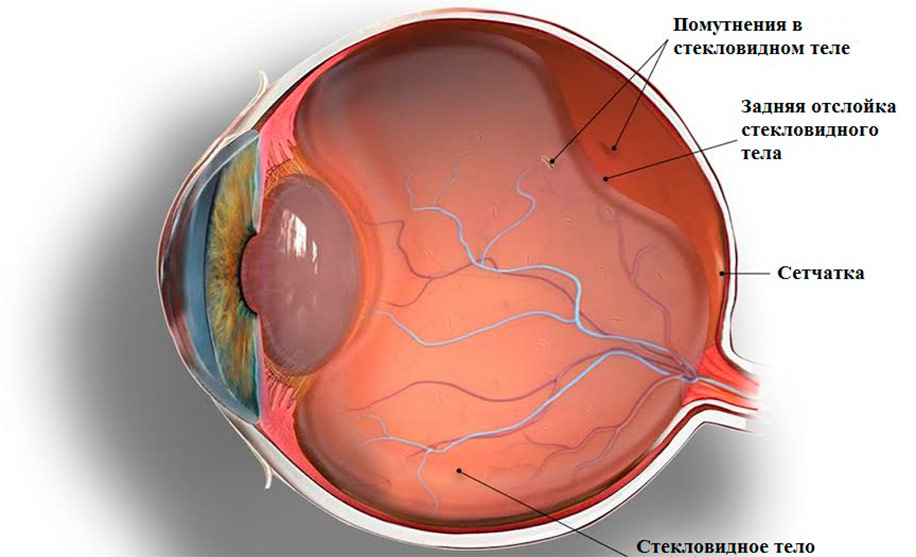
Чтобы лучше представить, как развивается витреоретинальный тракционный синдром, нужно понимать анатомию глазного яблока.
В полости глаза за хрусталиком располагается стекловидное тело, состоящее из воды, протеинов и волокон коллагена. Это прозрачное вещество гелеобразной структуры выполняет функции «наполнителя» и оптической среды — оно придает зрительному органу сферическую форму и обеспечивает преломление световых лучей, в дальнейшем поступающих на сетчатку.
Стекловидное тело граничит с сетчатой оболочкой глаза, которая является «приемником» световых лучей, обеспечивает восприятие изображения с помощью светочувствительных клеток и передачу соответствующих визуальных сигналов в головной мозг посредством нейронов.
Стекловидное тело у здоровых молодых людей плотно крепится к сетчатке так называемой задней гиалоидной мембраной — очень тонкой перегородкой между двумя органами глаза. Однако по мере старения организма или в силу патологических изменений в глазу мембрана может отслаиваться, и в этой ситуации тесная связь между сетчаткой и стекловидным телом нарушается — возникает отслойка последнего.
Если гиалоидная мембрана отделилась от сетчатки полностью, речь идет о полной задней отслойке стекловидного тела (ЗОСТ). И подобный вариант считается наиболее благоприятным, потому что при нем не возникает повреждений сетчатой оболочки.
Гораздо более опасная ситуация — если гиалоидная мембрана отслоилась не полностью, и на некоторых участках желтого пятна (области наивысшей остроты зрения) продолжает плотно крепиться к сетчатой оболочке. Отходящее стекловидное тело тянет за собой сетчатку, которая словно приклеена к нему в тех зонах, которых не коснулась отслойка. Эти участки натяжения называются тракциями, а состояние, при котором они возникают, — синдромом витреомакулярной тракции.
Частичная отслойка мембраны опасна тем, что может повлечь за собой отслоение сетчатки или ее разрывы в местах прикрепления тракций. Если в образовавшееся отверстие попадает жидкость, постепенно развивается полное отслоение сетчатой оболочки, что часто приводит к слепоте.
Таким образом, ВМТС — то состояние, которое требует повышенного внимания со стороны врача-офтальмолога, потому что без своевременного лечения можно потерять зрение.
Наибольшему риску развития этого состояния подвержены люди пенсионного возраста, с высокой степенью близорукости, разными видами ретинопатий и влажной формой макулодистрофии.
Клинические признаки ВМТС

Витреоретинальный тракционный синдром часто начинает развиваться без видимых симптомов. Даже если произошла частичная отслойка гиалоидной мембраны и уже есть натяжения в области макулы или оптического нерва, довольно долго человек может не знать о развитии патологии, поскольку нет ухудшения зрения, болей в глазах или других симптомов. В бессимптомном начале заболевания кроется его главная опасность: патологический процесс прогрессирует, а лечебные меры для его остановки не предпринимаются. Это опасно, поскольку может привести к необратимым изменениям.
Прогрессирующий синдром рано или поздно даст о себе знать такими симптомами, как снижение качества и остроты центрального зрения, а также метаморфопсией — нарушенным восприятием ровных линий. Человеку с ВМТС прямые линии могут казаться изогнутыми, волнистыми. Также люди с данным синдромом часто могут неправильно оценивать размеры предметов: например, большие объекты могут казаться им маленькими — и наоборот. К врачу-офтальмологу часто обращаются с жалобами именно в этот период развития патологии.
Во время диагностического осмотра врач может выявить и другие клинические признаки витреоретинального синдрома:
- макулярную деформацию;
- складки на сетчатке;
- отслоение сетчатой оболочки в центральной области;
- утолщение гиалоидной мембраны.
Иногда формируется также эпиретинальная мембрана — прозрачная пленка из рубцовой ткани над зоной макулы. Может возникать ретиношизис, при котором сетчатка разделяется на несколько слоев, или макулярные отверстия, тогда резко ухудшается центральное зрение.
Тракционный синдром, осложненный эпиретинальной мембраной, ретиношизисом или макулярным отверстием, имеет менее благоприятный прогноз, требует более сложного лечения и сопровождается большими рисками для зрительной функции.
Диагностика патологии
Поскольку ранние симптомы болезни могут быть слабо выраженными или совсем отсутствовать, то в целях ранней диагностики рекомендуется регулярно проходить офтальмологические осмотры, даже если Вас ничего не беспокоит.
Как офтальмолог диагностирует витреоретинальный тракционный синдром? Помимо сбора анамнеза и анализа жалоб пациента, специалист назначает ряд обследований. В частности при тракционном синдроме наиболее информативным методом считается оптическая когерентная томография. Она позволяет увидеть сетчатую оболочку глаза «в разрезе», оценить состояние слоев, структуру тканей. Метод ОКТ является довольно точным и позволяет в считанные минуты поставить правильный диагноз.
Определить наличие зон натяжения помогают ультразвуковые методы исследования, для обнаружения разрывов сетчатки проводят флуоресцентную ангиографию.
В ряде случаев необходимо проведение дифференциальной диагностики с такими патологиями, как эпиретинальная мембрана и доброкачественная опухоль сетчатки.
Способы лечения
Выбор схемы лечения зависит от тяжести протекания болезни, наличия осложнений и других факторов. Последнее слово в выборе лечебного метода должно оставаться за врачом.
Тактика выжидания и консервативное лечение.
Если у человека отсутствуют характерные признаки патологии в виде искаженного восприятия объектов и нарушений центрального зрения, врач может принять решение ограничиться регулярным наблюдением и проведением ОКТ для контроля над состоянием сетчатки. Иногда в качестве консервативной терапии могут быть назначены антиоксиданты, иммуномодуляторы, антиагрегантные препараты. Такой вариант обычно актуален для тех, у кого нет ярко выраженных тракций — зон натяжения.
Хирургические методы.

Если симптомы ВМТС ярко выражены, натяжение сетчатки нарастает, создавая риск разрыва макулы, врач может провести хирургическую операцию. В зависимости от характера и особенностей развития патологии, хирургическим путем могут быть удалены как плотные мембраны, натягивающие внутриглазные оболочки, так и стекловидное тело целиком. Удаление стекловидного тела часто сочетают с лечением катаракты и установкой искусственного хрусталика.
Поскольку частичное отслоение гиалоидной мембраны чревато отслойкой сетчатки, нередко одним из методов лечения является коагуляция сетчатой оболочки лазером. Такая процедура позволяет укрепить и «склеить» ее слои, уменьшить риск отслойки и потери зрения.
Единственным способом профилактики ВМТС может быть регулярное плановое посещение врач-офтальмолога (минимум раз в год) и прохождение обследования на оптическом когерентном томографе.
Источник
Витреоретинальный интерфейс в настоящее время является предметом активной дискуссии в связи с бурным развитием витреоретинальной хирургии, которая позволила акцентировать внимание на особенностях контакта СТ и сетчатки в норме и при различной патологии глаза.
Витреоретинальный интерфейс образован преретинальным СТ и внутренней пограничной мембраной (ВПМ) сетчатки [15,70,71,156,197]. Согласно исследованиям ряда авторов, в здоровом глазу ВПМ граничит с кортикальными слоями СТ, которые представлены коллагеновыми волокнами повышенной плотности, это так называемый задний кортикальный слой [16,124,139]. Стекловидное тело прилежит к сетчатке на всем протяжении, причем плотность в зоне базиса и заднего полюса различна [16,119,121,131,155, 186,223].
Согласно данным литературы преретинальное СТ состоит из 3 частей: основания СТ, переднего и заднего кортекса (Рис.1). Основание СТ представляет собой широкую полосу, располагающуюся у зубчатой линии и распространяющуюся кпереди на ресничное тело на протяжении 2 мм и кзади на периферическую сетчатку на 2-4-х мм, т.е. протяженность основания СТ около 4-6-ти мм. Ориентация волокон СТ в этой области характеризуется направлением в задних отделах под прямым углом к поверхности сетчатки, а в передних отделах — параллельно поверхности ресничного тела. Коллагеновые волокна основания СТ более широкие (45-ть нм) и плотнее упакованы, чем на другихучастках. Такое строение и расположение волокон переднего СТ в условиях травм, воспаления играет решающую роль в развитии передней пролиферативной витреоретинопатии, которая в свою очередь ведет к развитию тракционной отслойки сетчатки, а также обуславливает название витрэктомии в этой зоне «стрижка газона» [16].
Передний кортекс СТ, располагающийся кпереди от основания СТ, граничит с волокнами цинновой связки, капсулой хрусталика, а также с беспигментным эпителием ресничного тела, являющимся продолжением сенсорной части сетчатки. В переднем кортексе СТ различают ретролентарную и надресничную части. Коллагеновые волокна переднего кортекса, диаметром 10-30-ть нм, плотно упакованы в пластины, ориентированные параллельно плоской части цилиарного тела. Изменения в переднем кортексе вследствие травмы, воспаления, дистрофии могут служить основой для дальнейшего образования передней пролиферации, и довольно часто этим объясняется возникновение рецидива отслойки сетчатки после успешно проведенной витреоретинальной хирургии [16].
По мнению большинства современных авторов задняя гиалоидная мембрана (задний кортекс, кора) — это наружный слой стекловидного тела толщиной 100-200-ти мкм, имеющий большую плотность коллагеновых фибрилл и наибольшую концентрацию гиалуроновой кислоты (Рис. 2) [16,124,131,139].
Внутренняя пограничная мембрана сетчатки — это базальная мембрана внутренних отростков мюллеровских клеток, морфологически представляет собой беспорядочно переплетающиеся волокна коллагена IV-го типа, ассоциированные с гликопротеидами (в основном, ламинин и фибронектин) [16,122,132,153,219,220].
R. Foos, (1972) утверждает, что ВПМ сетчатки — это истинная базальная мембрана, схожая по своему строению с базальной мембраной (БМ) эпителия (Рис.3). ВПМ сетчатки, также как БМ эпителия, состоит из собственной базальной пластинки (плотная пластинка) и субмембранной пластинки (светлая пластинка) (Рис.4). Собственная базальная пластинка содержит сеть тонких фибрилл (химически схожих с коллагеном). Субмембранное пространство отделяет клеточную мембрану мюллеровских клееток (МК) от собственной базальной пластинки, оно пронизано нежными фибриллами. В верхней части цитоплазмы МК, примыкающей к клеточной мембране, через равные промежутки обнаруживаются скрепляющие бляшки (местное волокнистое уплотнение) [124].
Главными глиальными элементами сетчатки являются длинные радиальные глиоциты (или Мюллеровские клетки), простирающиеся от внутренней пограничной мембраны до наружной и содержащие ядро овальной формы [16]. МК выполняют трофическую функцию, участвуют в процессах репарации при повреждении сетчатки, также выполняют функцию направления роста нервных отростков клеток сетчатки.
R. Foos (1972) помимо структуры витреоретинального соединения выявил его топографические вариации на 5-ти трупных глазах у лиц возрастом 30-35-ти лет (Рис.5) [124]. Толщина ВПМ зависит от локализации. В базальной зоне она тонкая, около 510-ти А, равномерная, субмембранное пространство пронизано нежными фибриллами, коллагеновые волокна СТ крупные, грубые, многочисленные и часто ориентированы перпендикулярно поверхности ВПМ.
В экваториальной зоне витреальные фибриллы параллельно ориентированных к поверхности сетчатки и прикрепляются к ВПМ, которая здесь имеет толщину около 2600-т А (0.26 мкм) и неровную внутреннюю поверхность, а также субмембранное пространство около 250-ти А (0.025 мкм) и скрепляющие бляшки (местное волокнистое уплотнение). По мнению R. Foos наличие скрепляющих бляшек — это результат тракции со стороны СТ.
Hogan и другие авторы продемонстрировали, что некоторые витреальные фибриллы пенетрируют базальную мембрану и близко подходят к плазматической мембране мюллеровских клеток [10,141,142].
Клинически и патоморфологически установлено, что наибольшую прочность витреоретинальное соединение приобретает в областях истончения ВПМ: основание СТ, область ДЗН, фовеолярная область и по ходу ретинальных сосудов [16,124,141]. Именно в этих зонах при наименьшей толщине ВПМ, по мнению некоторых исследователей, начинается рост пролиферативной ткани [70,71]. Такая прочность витреоретинального соединения в местах истончения ВПМ скорее всего объясняется прохождением волокон СТ через всю толщину ВПМ, вплоть до цитоплазмы МК, где витреальные фибриллы контактируют с волокнами ВПМ и скрепляющими бляшками. Данные особенности витреоретинального соединения необходимо учитывать в хирургии для исключения ятрогенных отслоек сетчатки.
В заднем отделе витреоретинального контакта, где ВПМ имеет наибольшую толщину витреальные фибриллы вплетаются в ВПМ поверхностно, и не пронизывают здесь ее насквозь, тем самым давая возможность механического пилинга витреального кортекса в этой области [124,141]. Но данную манипуляцию не всегда легко сделать при интактном СТ, особенно у молодых лиц, т. к. в молодом возрасте ВПМ тонкая и нежная и, скорее всего, во всех зонах витреоретинального контакта она пронизана волокнами СТ насквозь и связана цитоплазмой МК [190,191]. В доказательство этому Sebag (1989) продемонстрировал, что при механическом отделении задней коры СТ от сетчатки у лиц молодого возраста происходит разрыв цитоплазматической мембраны МК [192].
Относительная податливость витреального кортекса в глазах лиц старшего возраста скорее всего связана с наличием деструкции СТ. Многие авторы, в том числе и R. Foos (1982) определили связь деструкции СТ и ЗОСТ, она имела значительную линейную зависимость. Процент ЗОСТ увеличивался при увеличении деструкции СТ [121]. Физико-химические изменения волокон СТ, такие как: склеивание и укорочение фибрилл, изменение ковалентной связи с гиалуроновой кислотой, приводят к отделению измененных волокон СТ от ВПМ, особенно в местах, где витреальные фибриллы вплетаются поверхностно [24,72,86,107].
Изменение структуры СТ (синерезис геля- фракционирование его на оформленную и жидкую части), уплотнение его каркаса у людей пожилого возраста играет значительную роль в происхождении задней отслойки СТ (ЗОСТ), которая появляется за счет смещения СТ в направлении своего переднего основания [101,159,197].
Полная ЗОСТ таит меньшую опасность тракционного воздействия на центральные отделы сетчатки, хотя при этом сохраняется опасность тракций на периферии. Более опасной с точки зрения возможного возникновения осложнений в центральной зоне сетчатки является неполная ЗОСТ, которая образуется из-за наличия патологических спаек между СТ и сетчаткой [36,63]. Патологические спайки могут разорваться, а могут служить провоцирующим моментом для возникновения кистозного макулярного отека с последующим вскрытием кисты и образованием макулярного отверстия [18,19].
Однако развитие патологических изменений в центральной зоне сетчатки не ограничивается тракциями, возникающими в зонах адгезии СТ к ВПМ. В многочисленных работах указывается на роль эпиретинальной мембраны (ЭРМ), появление и прогрессирование которой наблюдается в 79-92% случаев при полной отслойке стекловидного тела [110, 170].
Удаление (пилинг) ЭРМ является узловым этапом современной виреоретинальной хирургии при самой разнообразной патологии, включая пролиферативный процесс, регматогенную отслойку сетчатки, ламеллярный и полный разрывы, плоскую макулярную отслойку без разрыва [5,25,70,110,112,170,171,174].
Однако само понятие «эпиретинальная мембрана» не имеет общепринятой трактовки. Все многообразие клинико-анатомических проявлений, диагностируемых офтальмоскопически и биомикроскопически, наделяют самыми многообразными терминами: эпиретинальный фиброз [111, 169], преретинальный макулярный фиброз [218], преретинальный глиоз [111], эпиретинальная мембрана [136,177].
По данным гистологических исследований новообразованные клеточные мембраны состоят из клеток ретинального пигментного эпителия (РПЭ), глиальных клеток, фиброцитов и макрофагов, при этом именно клетки РПЭ могут быть основными клеточным компонентом эпиретинальных мембран [106,109,111,113,115,128,136,177]. В своих исследованиях Войно-Ясенецкий В. В. (1979) показал, что при аутотрансплантации клеток пигментного эпителия в стекловидное тело путем инъекции происходит их разрастание и метаплазия. Вначале они приобретают вид макрофагов, затем вид вытянутых и веретеновидных клеток, и в завершении этого процесса трансформации образуются клетки, которые могут синтезировать коллагеновые фибриллы.
Newsome R.A. (1976) отметил способность гиалоцитов синтезировать и основные компоненты СТ — гиалуроновую кислоту, и коллагены I-го и II-го типа, а также ретикулина [172].
Smiddy W.E. с соавт. (2001) провели гистохимические и морфологические исследования коллагена, входящего в состав эпиретинальной фиброзной ткани. Авторы выделили 2-а типа коллагена: «новый», диаметр которого превышал 16-ти нм и «старый», диаметр был менее 16-ти нм. «Старый» коллаген рассматривался авторами как природный коллаген СТ. Данный вид коллагена обнаруживался в подавляющем большинстве случаев, что позволило предположить витреальное происхождение фиброзной ткани. «Новый коллаген» встречался редко и по мнению авторов имеет ретинальное происхождение [201,202,203].
K. Shinoda с соавт. (1999) провели аналогичные исследования, результаты которых отличались от приведенных выше: практически во всех случаях ими был обнаружен «новый» коллаген, что позволило авторам говорить о ретинальном происхождении фиброзной ткани.
Киселев А.В. (2001) при проведении трансмиссионной электронной микроскопии эпиретинальных мембран обнаружил в большинстве случаев коллаген, диаметр которого не превышал 8-10-ти нм, что соответствует понятию «старый» коллаген, т.е. коллаген СТ. (19). Автор утверждает, что коллаген, диаметр которого был 70-90-то нм, имеет ретинальное происхождение и соответствует понятию «новый» коллаген [43,44].
Водовозов А.М. (1992) описал инволюционный витреоретинальный синдром, который характеризуется сочетанием деструкции СТ, своеобразных световых рефлексов глазного дна в центральной зоне сетчатки и периферической хориоретинальной дегенерации у пациентов старше 50-ти лет. Стационарные рефлексы глазного дна — это «патологические» рефлексы, имеющие различную форму: точечные, монетовидные, лоскутные, или, сливаясь отдельные стационарные рефлексы образуют сплошной стационарный рефлекс. При микроскопическом исследовании стационарные рефлексы представляют скопления глиальных волокон, расположенных на ВПМ сетчатки (т.е. глиальные бляшки сетчатки — разрастание глии) (Рис.6) [18,19].
Водовозов А.М. (1992) в своей работе определил единство патологии центральной зоны сетчатки и ее периферических отделов, стекловидного тела и хрусталика, где в 3-ей стадии течения инволюционного витреоретинального синдрома (стадия осложнений) макулярный отек, отверстие в макуле, отслойка сетчатки, пролиферативная витреоретинопатия, ядерная и/или капсулярная катаракта во всех случаях сочетаются с выраженной тотальной деструкцией стекловидного тела и периферическими дистрофиями сетчатки [19].
У всех больных с инволюционным витреоретинальным синдромом на периферии глазного дна отмечались различные по локализации и виду дистрофические изменения сетчатки. Наиболее характерными были параоральные дистрофии, тогда как экваториальные дистрофии встречались значительно реже. Автор отмечает зависимость найденных изменений от стадии и тяжести процесса. В начальных стадиях преобладали нарушения типа «булыжной мостовой», в дальнейшем выявлялись витреоретинальные тракции.
Исследования Тахчиди Х.П., Захарова В.Д., Лыскина П.В. (2008) и др. указывают на наличие дистрофических изменений периферии сетчатки различной степени выраженности у больных с макулярными разрывами, выявленные интраопреационно. Так пигментная эпителиопатия обнаружилась у 23-х больных (54.7%), локальные участки неоваскуляризации у 13-ти больных (30.9%), а единичные или множественные клапанные разрывы у 10-ти пациентов (23.8%). Волокна СТ пенетрировали в сетчатку не только в типичной анатомической зоне фиксации — базисе СТ, прочная фиксация простиралась и за экватор [78]. Данные исследования указывают на важность предоперационной диагностики для определения объема хирургических манипуляций, а также профилактики осложнений после проведенной витрэктомии по поводу патологии центральной зоны сетчатки.
Патологии СТ придается исключительная роль в патогенезе отслойки сетчатки. Известно, что невозможно в эксперименте вызвать отслойку сетчатки, не нарушив целостность СТ [14,27,33,34,80,81,82].
Таким образом, анатомо-морфологические особенности стекловидного тела, его изменения с возрастом и при различной патологии сопровождаются закономерными изменениями витреоретинального интерфейса, охватывая центральные и периферические его отделы. Витреоретинальные контакты, их прочность и локализация в норме и при различных патологических процессах в сетчатке и стекловидном теле являются индуктором разрывов и отслойки сетчатки, а также определяют активность пролиферативного процесса. Тщательность диагностики витреоретинальной патологии лежит в основе определения показаний к витреоретинальной хирургии, классификации тяжести отслойки сетчатки, планированию объема хирургического вмешательства, прогноза возможных осложнений.
Источник
