Инородное тело верхнечелюстной пазухи код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Инородное тело верхнечелюстной пазухи.
Инородное тело верхнечелюстной пазухи
Описание
Инородное тело верхнечелюстной пазухи. Это посторонний предмет, расположенный в верхнечелюстной (верхнечелюстной) пазухе. Его наличие может протекать как бессимптомно, так и с различными клиническими проявлениями: ухудшение общего самочувствия, боль, повышение температуры, заложенность носа, гнойная секреция, носовые кровотечения. Диагноз ставится на основании жалоб, анамнеза, физического осмотра и визуализации методов исследования — рентгенографии, КТ, прямой и эндоскопической риноскопии. Лечение заключается в хирургическом удалении инородного тела, промывании придаточных пазух носа и проведении антибактериальной и противовоспалительной терапии.
Дополнительные факты
Инородное тело верхнечелюстной пазухи является довольно распространенным явлением в современной оториноларингологии. У маленьких детей (до 6-7 лет) обычно встречаются мелкие бусы, семена подсолнечника или арбуза, семена ягод; у взрослых остроконечные фрагменты дерева, куски резины, фрагменты кости и даже пули. Однако чаще всего зубные имплантаты (38,8%), пломбировочный материал (28,6%), металлические штифты (10,2%), фрагменты зубов (6,1%) и зубные боры (4,1%) извлекаются из верхнечелюстных пазух. ), марлевые тампоны и дренажные трубки. Из-за топографических и анатомических особенностей верхнечелюстной пазухи инородные тела попадают в нее гораздо чаще (около 60%), чем другие околоносовые пазухи.
Инородное тело верхнечелюстной пазухи
Причины
У маленьких детей посторонние предметы попадают в верхнечелюстную пазуху из-за каждодневных шуток или любопытства, у взрослых — с домашней или профессиональной травмой, из огнестрельного ранения. Инородные тела также могут попасть в пазуху, если они проходят через задние носовые ходы. Тем не менее, это явление в большей степени касается случая. Наиболее частой причиной инородного тела в молочных железах является ятрогенная и т. Д. Последствия медицинских вмешательств. Львиная доля (более 80%) обусловлена зубными вмешательствами на зубах верхней челюсти — имплантацией, протезированием, пломбами и т. Д.
Различные факторы способствуют проникновению инородных тел в пазухи во время стоматологических процедур. Внутренние факторы включают близость дна верхнечелюстной пазухи к корням зубов и истончение костной ткани вследствие существующих хронических заболеваний (сахарный диабет, кисты верхнечелюстных пазух, остеопороз, гиперпаратиреоз, злокачественные новообразования, множественная миелома). Внешними факторами являются несоблюдение техники работы с корневым каналом и недостаточное оснащение стоматологических клиник необходимым оборудованием и инструментами.
Патогенез
Реакция ткани верхнечелюстной пазухи на посторонний предмет определяется ее характеристиками (материал, всасываемость, острые края, стерильность или инфекция) и иммунологической реактивностью макроорганизма. В редких случаях (с очень маленькими размерами, плоскими краями и низким уровнем инфекции) инородное тело может удалить себя сначала в полости носа через анастомоз, а затем из полости носа. Это возможно благодаря функционированию мерцательного эпителия слизистой оболочки пазухи.
Однако в подавляющем большинстве случаев из-за постоянного раздражающего действия развивается воспалительный процесс той или иной степени. Слизистая оболочка отекает и утолщается, просвет анастомоза с полостью носа блокируется, функция мерцательного эпителия прерывается. При введении кокковой микрофлоры происходит массивная миграция лейкоцитов через стенку сосуда, появляется гнойный экссудат. Если предмет имеет острые края, слизистая оболочка повреждается и возникает кровотечение.
Инородное тело верхнечелюстной пазухи
Симптомы
Клиническая картина разнообразна. При отсутствии сильного воспаления и повреждения слизистой оболочки инородное тело может не появляться годами. Иногда небольшая температура и незначительные прозрачные или желтоватые выделения из носа могут вызывать постоянный кашель.
В некоторых случаях образуется острый гнойный синусит. Общее состояние значительно ухудшается — возникает слабость, нарушается аппетит и сон, температура поднимается до 38-39 градусов. Выделения густые, вязкие, имеют желто-зеленый или зеленый цвет и неприятный запах; если слизистая оболочка повреждена острыми краями объекта, они могут содержать примеси крови. Голос становится носовым, нарушается носовое дыхание, обоняние на пораженной стороне уменьшается. Существует боль или тяжесть в проекции верхнечелюстной пазухи, особенно при пальпации и наклоне головы вперед. Пациент может испытывать неприятный запах из носа.
Заложенность носа. Кашель. Рвота.
Возможные осложнения
Инородное тело верхнечелюстной пазухи с преждевременной диагностикой и лечением может осложняться грибковой инфекцией (аспергиллезом), полипозом и гипертрофическими изменениями слизистой оболочки, иногда вплоть до полного перекрытия просвета молочной железы. Аспергиллез особенно распространен при введении пломбировочного материала, содержащего оксид цинка и сульфат бария, которые ингибируют функцию мерцательного эпителия и являются питательной средой для грибов аспергилл. Также могут развиваться воспаление всех околоносовых пазух (пансинусит), орбитальная флегмона (с инфекцией верхней синусной стенки), остеомиелит верхней челюсти, риногенные внутричерепные патологии (менингит, тромбоз кавернозного синуса), сепсис и септический шок.
Диагностика
При постановке диагноза они основаны на жалобах пациента, на физикальном осмотре (характерна боль с давлением в области пазухи). Особенно важны данные анамнеза — упоминание о зубных процедурах или травмах. При наличии гнойных выделений проводится бактериальная инокуляция с определением чувствительности к антибиотикам. Решающими в диагностике инородных тел являются инструментальные методы:
• Радиационные исследования. При рентгенографии и компьютерной томографии околоносовых пазух обнаруживаются нарушение пневматизации, потемнение синусов, утолщение слизистой оболочки, уровень жидкости и наличие инородного тела. Для лучшей наглядности эти исследования проводятся с контрастом. В этом случае инородное тело выглядит как дефект наполнения пазухи. Экосинусоскопия (УЗИ околоносовых пазух) может обнаружить инородные тела, отрицательные для рентгеновских лучей.
• Эндоскопия ЛОР-органов. При прямой или эндоскопической риноскопии гиперемированная и отечная слизистая оболочка становится видимой, которая покрыта гнойными выделениями и корками. С помощью диагностической эндоскопии пазухи вы можете обнаружить признаки воспаления и непосредственно идентифицировать инородное тело.
Инородное тело в верхнечелюстной пазухе отличается от острого или хронического синусита, кист, полипозов, доброкачественных и злокачественных новообразований. Не исключено сочетание присутствия инородного тела в пазухе и одного из заболеваний, упомянутых выше. Отоларингологи, рентгенологи, эндоскописты и онкологи участвуют в дифференциальной диагностике.
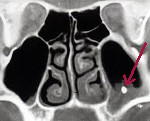
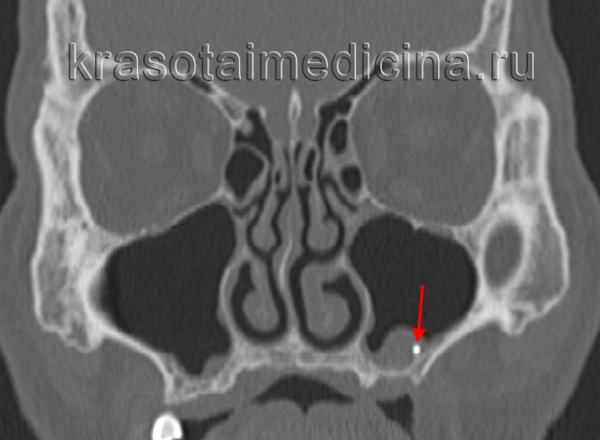
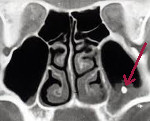
КТ пазух. В полости левого верхнечелюстного синуса плотное инородное тело (пломбировочный материал выходит из корня зуба).
Лечение
Основным лечением является хирургическое удаление инородного тела из околоносовых пазух. В зависимости от размера объекта, оборудования клиники и квалификации врача применяются разные хирургические методы. После удаления инородного тела пазуху промывают. При бактериальной инфекции назначаются антибактериальные препараты. Эффективны антибиотики типа пенициллина — амоксициллин, амоксициллин / клавулановая кислота. Для уменьшения отека слизистой оболочки применяются вазоконстрикторы (противоотечные) — оксиметазолин, ксилометазолин. Методы хирургического удаления инородного тела делятся на две группы: Синусотомия Колдуэлла-Люка проводится под местной или общей анестезией. Во время этой операции десна рассекается по верхнечелюстной пазухе, трепанация косой стенки, прикус и удаление костной пластинки. Затем инородное тело удаляется, а слизистая оболочка очищается. Искусственное отверстие (анастомоз) создается между пазухой и полостью носа. Однако этот метод имеет высокую частоту осложнений в виде нарушения чувствительности верхней губы и рецидива синусита. Это более мягкие методы с использованием эндоскопических инструментов. Они выполняются под местной анестезией. При микрогиротомии разрез и отверстие для трепанации маленькие (около 8 миллиметров). При верхнечелюстной синусотомии троакара делается не разрез, а одновременная пункция слизистой оболочки и кости, из-за которой края раны полностью закрыты, что препятствует попаданию крови в пазухи через рану. Небольшой размер хирургической раны позволяет быстрее заживлять и снизить частоту осложнений. Эндоназальная синусотомия является наименее инвазивной и наиболее травматичной, при которой пункция или трепанация стенки пазухи не выполняются, а инструменты вводятся через естественную связь пазухи и полости носа.
Список литературы
1. Инородные тела верхнечелюстных пазух по данным ЛОР-клиники Клинической Больницы СГМУ им. С. Р. Миротворцева/ Мареев Г. О. , Ермаков И. Ю. , Бебко К. В. — 2017.
2. Анализ хирургических методик лечения одонтогенных верхнечелюстных синуситов, вызванных попаданием в пазуху инородных тел/ Мареев О. В. , Лепилин А. В. , Коваленко И. П. , Мареев Г. О. //Современные проблемы науки и образования. – 2012 – № 5.
3. Одонтогенные верхнечелюстные синуситы, вызванные введением в пазуху пломбировочного материала: Автореферат диссертации/ Коваленко И. П. — 2013.
4. Хирургическое лечение одонтогенных синуситов верхнечелюстных пазух/ Пархимович Н. П. Ленькова И. И. Ермаркевич А. А. // Современная стоматология. — 2016.
Источник
Инородное тело верхнечелюстной пазухи – это посторонний предмет, находящийся в верхнечелюстной (гайморовой) пазухе. Его присутствие может протекать как бессимптомно, так и с разнообразными клиническими проявлениями – ухудшением общего самочувствия, болями, повышением температуры, заложенностью носа, гнойными выделениями, носовыми кровотечениями. Диагноз ставится на основании жалоб, анамнестических данных, физикального осмотра и визуализирующих методов исследования – рентгенографии, КТ, прямой и эндоскопической риноскопии. Лечение заключается в извлечении инородного тела хирургическим способом, промывании пазух, а также в проведении антибактериальной, противовоспалительной терапии.
Общие сведения
Инородное тело верхнечелюстной пазухи – довольно частое явление в современной оториноларингологии. У маленьких детей (до 6-7 лет) обычно обнаруживаются мелкие бусинки, подсолнечные или арбузные семечки, ягодные косточки; у взрослых – заостренные фрагменты дерева, куски, резины, костные отломки и даже пули. Однако чаще всего из гайморовых пазух извлекаются зубные имплантаты (38,8%), пломбировочный материал (28,6%), металлические штифты (10,2%), фрагменты зубов (6,1%), стоматологические боры (4,1%), марлевые тампоны и дренажные трубки. Ввиду топографо-анатомических особенностей верхнечелюстной пазухи, инородные тела в нее попадают намного чаще (около 60%), чем в другие околоносовые пазухи.

Инородное тело верхнечелюстной пазухи
Причины
У детей младшего возраста инородные предметы оказываются в гайморовой пазухе по причине банальной шалости или любопытства, у взрослых ‒ при бытовой или производственной травме, огнестрельном ранении. Также инородные тела могут попасть в пазуху при рвоте через задние отделы носовых ходов, однако данное явление скорее казуистика. Наиболее частая причина нахождения постороннего предмета в пазухе — ятрогения, т.е. последствия медицинских вмешательств. Львиная доля (более 80%) отводится стоматологическим процедурам на зубах верхней челюсти – имплантация, протезирование, пломбирование и т. д.
Попаданию инородных тел в пазуху во время стоматологических манипуляций способствуют различные факторы. К внутренним факторам относятся близкое расположение дна верхнечелюстной пазухи к корням зубов и истончение костной ткани вследствие имеющихся хронических заболеваний (сахарный диабет, кисты гайморовой пазухи, остеопороз, гиперпаратиреоз, злокачественные новообразования, множественная миелома). Внешними факторами являются несоблюдение техники работы с корневым каналом и недостаточная оснащенность стоматологических клиник необходимым оборудованием и инструментарием.
Патогенез
Реакция тканей гайморовой пазухи на посторонний предмет определяется его характеристиками (материал, рассасываемость, наличие острых краев, стерильность или инфицированность) и иммунной реактивностью макроорганизма. В редких ситуациях (при очень маленьких размерах, ровных краях и малой инфицированности) может произойти самоудаление инородного тела сначала в полость носа через соустье, затем из полости носа наружу. Это возможно благодаря функционированию ресничек мерцательного эпителия слизистой оболочки пазухи.
Однако в подавляющем большинстве случаев из-за постоянного раздражающего действия развивается воспалительный процесс той или иной степени выраженности. Отекает и утолщается слизистая оболочка, перекрывается просвет соустья с полостью носа, нарушается функция мерцательного эпителия. При занесении кокковой микрофлоры происходит массивная миграция лейкоцитов через сосудистую стенку, появляется гнойный экссудат. При наличии у предмета острых краев слизистая повреждается, развивается кровотечение.
Симптомы
Клиническая картина разнообразна. При отсутствии серьезного воспаления и повреждений слизистой инородное тело может годами никак себя не проявлять. Иногда могут беспокоить небольшое повышение температуры и незначительные прозрачные или желтоватые выделения из носа, постоянный кашель.
В ряде случаев развивается картина острого гнойного синусита. Значительно ухудшается общее состояние – возникает слабость, нарушается аппетит и сон, температура повышается до 38-39 градусов. Выделения густые, вязкие, имеют желто-зеленую или зеленую окраску и неприятный запах, при повреждении слизистой острыми краями предмета в них могут быть примеси крови. Голос становится гнусавым, нарушается носовое дыхание, снижается обоняние на стороне поражения. Возникает болезненность или тяжесть в проекции гайморовой пазухи, особенно при пальпации и наклоне головы вперед. Возможно ощущение неприятного запаха из носа самим пациентом.
Осложнения
Инородное тело верхнечелюстной пазухи при несвоевременной диагностике и лечении может осложниться грибковой инфекцией (аспергиллез), полипозными и гипертрофическими изменениями слизистой оболочки, иногда вплоть до полного перекрытия просвета пазухи. Аспергиллез особенно часто встречается при попадании пломбировочного материала, содержащего оксид цинка и сульфата бария, которые угнетают функцию реснитчатого эпителия и являются питательной средой для грибков аспергилл. Также может развиться воспаление всех околоносовых пазух (пансинусит), флегмона глазницы (при инфицировании верхней стенки пазухи), остеомиелит верхней челюсти, риногенные интракраниальные патологии (менингит, тромбоз кавернозного синуса), сепсис и септический шок.
Диагностика
При постановке диагноза опираются на жалобы пациента, физикальное обследование (характерна болезненность при надавливании на область пазух). Особенно важны анамнестические данные ‒ упоминание о стоматологических процедурах или травмах. При наличии гнойных выделений производится их бактериальный посев с определением чувствительности к антибиотикам. Решающими в диагностике инородных тел являются инструментальные методы:
- Лучевые исследования. При рентгенографии и КТ околоносовых пазух выявляются нарушение пневматизации, затемнение синуса, утолщение слизистой, уровень жидкости и наличие инородного тела. Для лучшей его визуализации данные исследования проводят с контрастированием. При этом инородное тело выглядит как дефект заполнения пазухи. На эхосинусоскопии (УЗИ придаточных пазух) можно обнаружить рентгенонегативные инородные тела.
- Эндоскопия ЛОР-органов. При проведении прямой или эндоскопической риноскопии визуализируется гиперемированная и отечная слизистая оболочка, покрытая гнойным отделяемым и корками. Диагностическая эндоскопия пазухи позволяет выявить признаки воспаления и непосредственно увидеть инородный предмет.
Инородное тело в верхнечелюстной пазухе дифференцируют с острым или хроническим гайморитом, кистой, полипозом, доброкачественными и злокачественными новообразованиями. Не исключено сочетание наличия инородного тела в пазухе и одного из вышеперечисленных заболеваний. В дифференциальной диагностике принимают участие оториноларингологи, рентгенологи, эндоскописты и онкологи.

КТ придаточных пазух носа. В полости левой в/челюстной пазухи плотное инородное тело (пломбировочный материал, вышедший из корня зуба).
Лечение инородного тела ВЧП
Основное лечение – хирургическое удаление постороннего предмета из околоносового синуса. В зависимости от размеров объекта, оснащенности клиники и квалификации врача применяются разные методики операций. После извлечения инородного тела проводится промывание полости пазухи. При наличии бактериальной инфекции назначаются антибактериальные препараты. Эффективны антибиотики пенициллинового ряда — амоксициллин, амоксициллин/клавулановая кислота. Для уменьшения отека слизистой используются сосудосуживающие средства (деконгенсанты) — оксиметазолин, ксилометазолин. Способы оперативного удаления инородного тела делятся на две группы:
- Радикальные. Гайморотомия по Колдуэллу-Люку выполняется под местной или общей анестезией. При этой операции производится разрез десны над гайморовой пазухой, трепанация косной стенки, скусывание и удаление костной пластинки. Затем удаляется инородное тело и выскабливается слизистая. Между пазухой и полостью носа создается искусственное отверстие (соустье). Однако этот способ имеет большую частоту осложнений в виде нарушения чувствительности верхней губы и рецидивирования синуситов.
- Малоинвазивные. Это более щадящие методы с применением эндоскопического инструментария. Проводятся под местной анестезией. При микрогайморотомии разрез и трепанационное отверстие имеют небольшой размер (около 8 миллиметров). При троакарной гайморотомии выполняется не разрез, а одномоментная пункция слизистой и кости, благодаря чему края раны полностью закрыты, что предотвращает попадание крови из раны в пазуху. Малый размер операционной раны обеспечивает более быстрое заживление и меньшую частоту осложнений. Наименее инвазивным и травматичным является эндоназальная гайморотомия, при которой не производится пункция или трепанация стенки пазухи, а инструменты вводятся через естественное сообщение пазухи и полости носа.
Прогноз и профилактика
В большинстве случаев прогноз благоприятный. При своевременном обращении за медицинской помощью развитие серьезных осложнений происходит крайне редко. Перед выполнением эндодонтических вмешательств на верхней челюсти целесообразно проведение компьютерной томографии для определения толщины альвеолярного отростка между корнем зуба и гайморовой пазухой. Особенно это касается пациентов, страдающих заболеваниями, которые могут привести к истончению костной ткани. В отношении маленьких детей профилактика заключается в родительском контроле за ними, отучении от привычки помещать в нос мелкие предметы.
Источник
