Инороднее тело глаза код мкб

Связанные заболевания и их лечение
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Инородные тела глаза.
Инородное тело в глазу
Описание
Инородные тела глаза. Поверхностно или глубоко расположенные чужеродные предметы различных отделов придаточного аппарата глаза, глазницы и глазного яблока. Инородные тела глаза проявляют себя слезотечением, болью, гиперемией и отеком конъюнктивы, блефароспазмом. Для выявления инородных тел различной локализации может использоваться наружный осмотр глаз с выворотом век, биомикроскопия, офтальмоскопия, рентгенография орбиты, гониоскопия, диафаноскопия глаза и его придатков, УЗИ. Помощь при попадании инородных тел в глаз заключается в хирургической обработке раны, обильном промывании конъюнктивальной полости, направлении пострадавшего в офтальмологический стационар для извлечения попавшего в глаз предмета безоперационным или хирургическим путем.
Дополнительные факты
Инородные тела глаза являются довольно распространенной и серьезной проблемой в офтальмологии. Инородные тела глаза могут вызывать токсические и механические повреждения органа зрения, воспалительную реакцию (блефарит, конъюнктивит, кератит, увеит), кровоизлияния (гемофтальм), вторичные осложнения (глаукому, катаракту, отслойку сетчатки, эндо- и панофтальмит).
В зависимости от места внедрения чужеродных предметов различают инородные тела век, конъюнктивы, роговицы, глазницы и глазного яблока. По характеру инородные тела глаза делятся на магнитные (железосодержащие) и немагнитные (дерево, стекло, земля, песок, содержащие медь, алюминий и другие металлы ).
Инородные тела конъюнктивы.
Инородные тела слизистой глаза чаще всего представлены мелкими предметами: песчинками, частицами земли, металла, угля, камня, волосками, ресницами, жесткими волокнами некоторых растений В зависимости от силы внедрения инородные тела глаза могут оставаться на поверхности конъюнктивы или проникать в слизистую.
При нарушении целостности конъюнктивы инородное тело глаза вызывает образование инфильтрата или грануляции из лимфоцитов, гигантских и эпителиоидных клеток, напоминающей туберкулез конъюнктивы. Своевременно неудаленное инородное тело конъюнктивы может инкапсулироваться. Инородные тела слизистой глаза сопровождаются слезотечением, болью, светобоязнью, дискомфортом, блефароспазмом, конъюнктивитом. Выраженность конъюнктивальной инъекции может быть различной.
Диагностика инородного тела проводится в ходе тщательного наружного осмотра слизистой глаза с выворотом век. Рефлекторные мигательные движения и усиленное слезоотделение способствует перемещению свободно лежащих инородных тел глаз по конъюнктивальной полости; чаще всего частицы и осколки задерживается в бороздке, расположенной вдоль края века.
Поверхностно лежащие инородные тела глаз удаляют с конъюнктивы влажным ватным тампоном, смоченным в антисептическом растворе, или путем струйного промывания конъюнктивальной полости. При внедрении инородных тел глаз в ткани в полость конъюнктивы закапывают 0,5% р-р дикаина, затем посторонний предмет удаляют с помощью иглы, пинцета или желобоватого долотца. После извлечения инородного тела глаза назначают инстилляции раствора и закладывание мази сульфацетамида за веки в течение 3-4 дней.
После удаления инородного тела конъюнктивы явления раздражения глаза довольно быстро регрессируют; зрительная функция не страдает.
Инородные тела роговицы.
Попадающие в глаза инородные тела могут оставаться на поверхности роговицы или внедряться в нее на различную глубину. Это зависит от структуры и величины частиц, наличия у них острых зубцов или граней, силы и скорости попадания в глаз. Залегание инородного тела может быть поверхностным, срединным или глубоким. Среди глубоко проникающих в роговицу инородных предметов обычно встречаются частицы металла.
Инородные тела глаза нередко повреждают эпителий роговицы, способствуя проникновению инфекции и развитию кератита. Уже через несколько часов в тканях роговицы вокруг инородного тела образуется воспалительный инфильтрат, развивается перикорнеальная сосудистая инъекция. Глубоко расположенные инородные тала глаза могут одним концом проникать в переднюю камеру. Неизвлеченные поверхностные или срединно расположенные инородные тела роговицы со временем осумковываются или нагнаиваются. Жалобы включают боль, ощущения инородного тела («песчинки», «соринки») в глазу, слезотечение, светобоязнь, непроизвольное смыкание век, ухудшение зрения.
Характер и глубину залегания инородных тел роговицы глаза уточняют с помощью диафаноскопии, биомикроскопии. Обычно при офтальмологическом осмотре инородное тело роговицы глаза определяется в виде темной или серой блестящей точки, окруженной тонким ободком инфильтрата. Для исключения возможности проникновения инородных тел в переднюю камеру глаза проводится гониоскопия.
Удаление инородного тела роговицы производится после закапывания раствора анестетика: поверхностные частицы осторожно снимают влажным ватным тампоном; внедрившиеся глубоко в роговицу извлекают с помощью специального копья или желобоватого долотца. После извлечения осколка на глаз накладывается стерильная защитная повязка; рекомендуются инстилляции в конъюнктивальный мешок антисептических капель, закладывание за веко антибактериальных мазей. Также может потребоваться выполнение субконъюнктивальных инъекций антибиотиков.
При удалении инородных тел из роговицы глаза существует опасность прободения роговой оболочки или проталкивания извлекаемого предмета в переднюю камеру, поэтому все манипуляции должны проводиться в условиях медицинского учреждения опытным хирургом-офтальмологом.
После извлечения поверхностно расположенных инородных тел роговицы глаза, значимых последствий, как правило, не возникает. Глубокое повреждение роговицы глаза инородным телом в дальнейшем может привести к развитию неправильного астигматизма, помутнений роговой оболочки, снижению остроты зрения.
Инородные тела полости глаза.
Инородные тела полости глаза (внутриглазные инородные тела) встречаются 5-15% случаев всех повреждений глаз. При этом меньшая часть инородных тел задерживается в переднем отделе глаза (передней и задней камере, радужке, хрусталике, ресничном теле); большая часть попадает в задний отдел глаза (стекловидное тело, сосудистую оболочку).
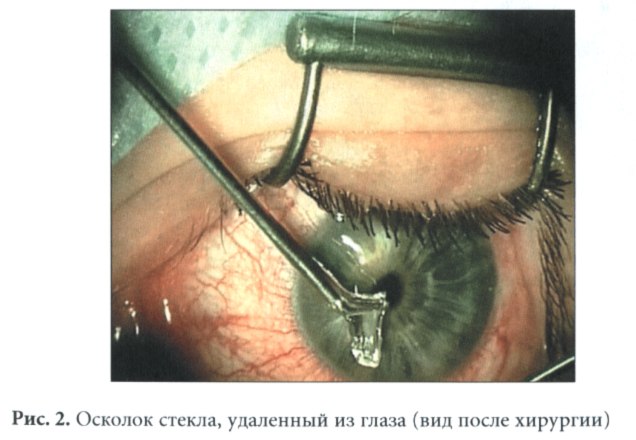
Внутрь глаза чаще проникают металлические инородные тела (около 85%), реже попадают осколки стекла, камня, дерева. В зависимости от величины, химических свойств, микробного загрязнения, локализации и времени нахождения в глазу инородные тала могут вызывать патологические изменения: рецидивирующие иридоциклиты, стойкие помутнения и шварты в стекловидном теле, вторичную глаукому, дистрофию и отслойку сетчатки, халькоз и сидероз глаза. Инертные мелкие частицы могут осумковываться, не вызывая раздражения; инфицированные патогенной флорой предметы могут сопровождаться гнойным эндофтальмитом; ранение крупными осколками нередко приводит к размозжению и гибели глаза.
При попадании инородных тел внутрь глаза осмотр выявляет наличие входного отверстия в роговице, радужке, зрачке или склере – зияющего либо с сомкнутыми краями. При зиянии раны через нее могут выпадать внутренние оболочки, стекловидное тело, хрусталик. Нередко выявляется массивное кровоизлияние в переднюю камеру глаза. При проникновении инородного тела глаза через зрачок нередко отмечается травма хрусталика и его помутнение (вторичная катаракта).
Диагностика инородных тел глаза требует тщательного обследования с выполнением диафаноскопии, офтальмоскопии, биомикроскопии, гониоскопии, рентгенографии, УЗИ глаза, томографии. Для обнаружения металлических соколков проводится электролокация, магнитная проба.
Внутриглазные инородные тела подлежат удалению хирургическим путем. Для профилактики иридоциклита, панофтальмита, эндофтальмита назначаются субконъюнктивальные и внутримышечные инъекции антибиотиков.
Чаще всего инородные тела глаза удаляют через разрез лимба, роговицы или склеры (передним путем) с помощью специального глазного магнита, пинцета или шпателя. При расположении предмета в задней камере глаза производится иридэктомия или иридотомия с последующим извлечением осколка. При набухании хрусталика, развитии халькоза или катаракты показана экстракапсулярная или интракапсулярная экстракция хрусталика вместе с инородным телом. При гемо- и эндофтальмите производят витрэктомию; при крайне тяжелых повреждениях может потребоваться проведение энуклеации глаза.
После извлечения немагнитных или магнитных инородных тел из глаза проводят местное и системное лечение. При инородных телах полости глаза прогноз в отношении зрительной функции и сохранности самого глаза всегда серьезный.
Инородные тела глазницы.
Внедрение инородных тел в глазницу происходит через веки, конъюнктиву, при прободении глазного яблока. Среди попадающих сюда предметов встречаются осколки металла, стекла, камня, дерева, которые могут вызывать асептическое воспаление или гнойный процесс в орбите (флегмону глазницы).
Клиническая картина характеризуется наличием входного раневого отверстия, отечностью век и конъюнктивы, экзофтальмом, офтальмоплегией, локальной потерей кожной чувствительности, нарушением чувствительности роговицы. При повреждении стенок глазницы инородное тело глаза может проникнуть в носовую полость или придаточную пазуху. При повреждении инородным телом прямой мышца глаза возникает диплопия. В случае ранения зрительного нерва отмечается резкое снижение остроты зрения или слепота; при повреждении ветвей тройничного нерва наблюдается снижение чувствительности верхнего века, спастический заворот нижнего века, нейропаралитический кератит.
Основными методами выявления инородных тел глазницы служат рентгенография орбиты, рентгенография придаточных пазух носа, рентгенография костей черепа. При необходимости ведение пациента с инородным телом глаза осуществляется офтальмологом совместно с отоларингологом и неврологом.
Инородные тела глаза, расположенные близко к поверхности входного отверстия, удаляют после первичной хирургической обработки раны. В некоторых случаях может потребоваться проведение орбитотомии, фронтотомии, сфеноидотомии, этмоидотомии, гайморотомии. Обязательно назначается массивная антибактериальная терапия.
Прогноз зависит от локализации, величины и характера инородного тела глазницы, тяжести повреждений. В том случае, если отсутствует повреждение зрительного нерва, прогноз в отношении сохранности зрения благоприятный.
Профилактика
Чаще всего инородные тела попадают в глаза при несоблюдении техники безопасности, поэтому основные меры профилактики заключаются в использовании защитных очков во время проведения столярных, слесарных, сельскохозяйственных и других работ. При попадании инородного тела в глаз не следует пытаться удалить его самостоятельно – это может привести к миграции осколков, повреждению глубоких структур глаза и тяжелым осложнениям.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Инородное тело глаза: классификация, диагностика степени повреждения тканей, лечение.
 Инородное тело глаза, МКБ Т15, внедрившееся в орган зрения при проникающем ранении, является чрезвычайно серьезной и актуальной патологией.
Инородное тело глаза, МКБ Т15, внедрившееся в орган зрения при проникающем ранении, является чрезвычайно серьезной и актуальной патологией.
Статистика утверждает, что около трети всех инвалидностей по зрению присваивается пациентам после перенесенной травмы и ее последствий.
Кроме того, более половины пострадавших с диагнозом инородное тело глаза не старше тридцати лет.
Своевременная качественная диагностика и точный расчет при удалении ранящего предмета – залог сохранения зрения и трудоспособности.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Инородное тело глаза в МКБ-10
Инородное тело глаза (МКБ-10 код Т15) попадает в структуры глазного яблока при различных обстоятельствах. В настоящее время преобладает производственный, бытовой, военный травматизм.
Повреждение глаза с внедрением инородного тела является разновидностью проникающего ранения. Оно может быть причинено разнообразными предметами:
- деревянными щепками и стружками;
- осколками стекла;
- металлической стружкой;
- саморезами, болтами и другими видами крепежа;
- кусками проволоки.
Инородное тело причиняет повреждение не только в момент прохождения через структуры глаза.
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
Нарушение целостности капсулы стекловидного тела вызывает изменения, типичные для передней пролиферативной витреоретинопатии. Формирование фиброзных тяжей вызывает тракционную отслойку сетчатки. На фоне гемофтальма часто возникает гемолитическая глаукома при нарушении оттока в структуры угла передней камеры глаза.
Еще чаще встречается травматическая катаракта. Ткани глаза, в том числе хрусталика, при контакте с инородным телом немедленно окисляются и изменяют свою химическую структуру.
Значительную опасность представляет инфицирование структур глаза флорой конъюнктивального мешка и самого инородного тела.
Кератит, иридоциклит, увеит, эндофтальмит и панофтальмит носят гнойный характер и грозят полным разрушением анатомической структуры органа зрения. Кроме того, воспаление может затронуть здоровый глаз по аутоиммунному механизму (симпатическое воспаление).
Химически агрессивные инородные тела, окисляясь, отравляют ткани глаза. Так, при длительном нахождении железного предмета формируется сидероз, медного – халькоз.
Классификация форм
Инородное тело глаза (код по МКБ-10 Т15) классифицируется на несколько форм:
- по локализации различают инородное тело конъюнктивального мешка, роговицы, переднего и заднего отрезка глаза;
- по характеру – химически агрессивные и инертные тела;
- по способности поглощать излучение различают рентгенопозитивные и негативные предметы;
- по количеству – одиночные и множественные;
- различают намагничиваемые и амагнитные предметы;
- также инородные тела подразделяют на осложненные и неосложненные.
Клиническая картина
Симптомы инородного тела зависят от его локализации и степени повреждения глазного яблока.
Повреждение конъюнктивы сопровождается крайне выраженными светобоязнью и болью, которые усиливаются при мигательных движениях. Инородное тело роговицы (МКБ-10 код Т15.0) проявляется аналогичными симптомами, к которым присоединяются слезотечение и блефароспазм.
Обратите внимание
Минздрав продолжает менять порядок повышения квалификации медицинских и фармработников. Как медработникам повышать квалификацию в 2020 году, разъяснили замминистра здравоохранения Татьяна Семенова и проректор РНИМУ Ольга Природова в журнале «Заместитель главного врача».
Наиболее тяжелая клиника возникает при проникновении ранящего предмета в передний и задний отрезок глаза:
- снижение остроты зрения;
- гифема;
- гипопион;
- гемофтальм;
- гипотония глазного яблока;
- травматическая глаукома и катаракта;
- хемоз;
- гипосфагма.
Диагностика
Инородное тело глаза (МКБ-10 Т15) – повод для проведения комплексного обследования. Оно обычно складывается из оценки способности органа зрения выполнять свою функцию, а также определения положения ранящего предмета и его отношения к структурам сосудистой, фиброзной и сетчатой оболочек.
В первую очередь необходимо выяснить обстоятельства получения травмы, ее давность и по возможности характер инородного тела. Затем в обязательном порядке определяют остроту зрения здорового и пострадавшего глаза по таблицам Сивцева-Головина и методом рефрактометрии.
Кроме того, важно выяснить соответствие полей зрения норме. Важную информацию дают офтальмоскопия, осмотр в щелевой лампе и биомикроскопия глаза. С их помощью легко локализовать инородные тела конъюнктивального мешка и роговицы.
Повышение зарплат врачам предусмотрели в программе госгарантий 2020, подробности – в журнале «Заместитель главного врача».
Помимо вышеперечисленного, эти методы позволяют заподозрить проникающее ранение глаза по наличию ряда специфических признаков:
- сквозной склеральной раны;
- выпадения в рану компонентов сосудистой оболочки глаза;
- мелкой или, наоборот, глубокой передней камеры;
- хемоза с гипосфагмой;
- изменения формы зрачкового отверстия радужки;
- травматической катаракты;
- гипотонии глазного яблока;
- отверстия в радужке.
Для определения положения инородного тела в глазу используются рентгенография, ультразвуковое исследование, компьютерная томография. Эти методики успешно дополняют друг друга.
Рентген орбиты выполняется по бесскелетной методике Фогта в двух проекциях, при этом используются сразу две выкроенные пленки с целью отличить тень осколка от сопутствующих артефактов.
Полученные снимки должны быть дополнены рентгенографией орбиты с протезом Комберга-Балтина. Свинцовые точки создают систему координат, по которой локализуется инородное тело.
График работы в эпидсезон, который поможет своевременно раздать поручения и проконтролировать исполнение, смотрите в журнале «Заместитель главного врача». В статье — чек-лист «Что спросить с руководителей подразделений» и готовые образцы документов по противоэпидемическим мероприятиям, которые инспекторы одобрили при проверке ваших коллег.
Рентгенография как метод обнаружения постороннего предмета имеет ряд существенных недостатков.
Во-первых, таким способом можно локализовать только те инородные тела, которые задерживают излучение. Во-вторых, точность расчетов страдает из-за укладки головы больного и смещения протеза Комберга-Балтина при производстве снимка. Эти недостатки успешно компенсирует ультразвуковое исследование глазного яблока контактным или иммерсионным способом.
На эхограмме при наличии инородного тела возникает ряд феноменов: осколочный эхосигнал, эффект акустической тени и ревербации, симптом редубликации.
Наибольшая точность в определении местоположения осколка принадлежит методу КТ. Снимки производятся с разрешением 15-20 мкм при помощи мини-зонда.
Лечение
Методика извлечения инородного тела зависит от глубины залегания и повреждения структур глаза:
- из конъюнктивы инородный предмет извлекается без анестезии стерильным влажным тампоном;
- из роговицы ранящий агент удаляется после закапывания анестетика инъекционной иглой или специальным копьем;
- из переднего отрезка глаза инородное тело извлекается магнитом или двумя пинцетами. При необходимости рану расширяют;
- из заднего отрезка глаза предмет извлекается с применением интравитреальной хирургии. Вмешательство проводится через рану или дополнительный разрез. Этапы операции: реконструкция цилиарного тела, эписклеральное пломбирование, субтотальная витрэктомия, эндовитреальная тампонада (газ SF6, ПФОС, силикон), эндолазерная коагуляция сетчатки, удаление катаракты с имплантацией интраокулярной линзы, герметизация разрезов.
Пациенту с инородным телом глаза необходимо оказать неотложную помощь: закапать 20% раствор сульфацила натрия, закрыть глаза бинокулярной повязкой, выполнить профилактику столбняка по Безредке, ввести антибиотик широкого спектра действия и обеспечить доставку пострадавшего в специализированный стационар.
ВАЖНО! Инородное тело глаза, МКБ Т15 является чрезвычайно опасной патологией.

Алгоритмы лечения, протоколы первичного приема, новые формы ИДС, памятки для пациентов и врачей — читайте и скачивайте материалы на www.provrach.ru
Источник
