Инфильтративный туберкулез легкого код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
Названия
Название: Инфильтративный туберкулез легких.

Инфильтративный туберкулез легких
Описание
Инфильтративный туберкулез легких. Вторичная туберкулезная инфекция, характеризующаяся распространенным поражением легких с экссудативным типом воспалительной реакции и формированием очагов казеозного распада. В клинической картине преобладает интоксикационный синдром, гипертермия, продуктивный кашель, боли в боку, кровохарканье. В диагностике инфильтративного туберкулеза легких информативны данные физикального, рентгенологического, лабораторного обследования, результаты туберкулиновых проб. Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
Дополнительные факты
Инфильтративный туберкулез легких – клинико-морфологическая форма туберкулеза органов дыхания, протекающая с образованием экссудативно-пневмонических очагов в легких с казеозным распадом в центре. Среди всех форм туберкулеза легких инфильтративная форма встречается наиболее часто — в 60-70% случаев. В этой связи организованное выявление более ранних форм туберкулеза является приоритетной задачей пульмонологии и фтизиатрии. Инфильтративный туберкулез легких относится к числу социально-опасных заболеваний. Болеют в основном взрослые (чаще — лица молодого возраста), имеющие неблагоприятные бытовые условия и низкие гигиенические навыки, страдающие вредными привычками. В структуре смертности от туберкулезной инфекции инфильтративная форма занимает около 1%.
Инфильтративный туберкулез легких
Причины
В основе возникновения инфильтративного туберкулеза легких лежит один из двух механизмов: эндогенная реактивация либо экзогенная суперинфекция. Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. Е. Зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Категорию повышенного риска по развитию инфильтративного туберкулеза легких составляют лица, перенесшие контакт с бацилловыделителем, нервно-психическую травму; страдающие алкоголизмом, никотиновой зависимостью, ВИЧ-инфекцией, наркоманией; ведущие асоциальный образ жизни; имеющие хронические заболевания (сахарный диабет, ХНЗЛ и тд ) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. Д.
Первоначально в легочной ткани образуется инфильтрат диаметром около 3 см, границы которого имеют тенденцию к расширению вплоть до поражения нескольких сегментов или целой доли легкого. Инфильтрат представляет очаг полиморфной экссудации, состоящей из фибрина, мононуклеаров, макрофагов, полиморфноядерных лейкоцитов, альвеолярного эпителия. При слиянии и расширении инфильтратов возникает специфическая долевая пневмония или бронхопневмония. На следующем этапе участки инфильтрации подвергаются казеозному расплавлению. Лечение инфильтративного туберкулеза легких может способствовать полному рассасыванию инфильтрата, рубцеванию участков, инкапсуляции зоны инфильтрата с образованием туберкуломы легкого. В случае дальнейшего прогрессирования инфильтративного туберкулеза возможны два варианта развития: переход в казеозную пневмонию (устар. – «скоротечная чахотка») либо распад легочной ткани с формированием каверн (кавернозный туберкулез).
Классификация
В современной фтизиатрии принято выделять пять клинико-рентгенологических вариантов инфильтративного туберкулеза легких:
• Облаковидный инфильтрат. Рентгенологически определяется в виде слабоинтенсивной гомогенной тени, имеющей расплывчатые контуры. Имеет склонность к быстрому распаду и формированию свежих каверн.
• Круглый инфильтрат. На рентгенограммах имеет вид округлого гомогенного фокуса (иногда с участком распада в виде просветления) с четко очерченными границами; чаще локализуется в подключичной области.
• Дольковый (лобулярный) инфильтрат. При рентгеновском исследовании выявляется негомогенное затемнение неправильной формы, образованное слиянием нескольких очагов, часто с распадом в центре.
• Краевой инфильтрат (перисциссурит). Обширная облаковидная инфильтрация, снизу ограниченная междолевой бороздой. Имеет треугольную форму с углом, обращенным в сторону корня легкого, а основанием – кнаружи. Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита.
• Лобит. Обширный инфильтрат в легком, занимающий целую долю. Рентгенологически характеризуется негомогенным фокусом с наличием в нем полостей распада.
По размеру различают малые (1-2 см), средние (2-4 см), крупные (4-6 см) и распространенные (более 6 см) инфильтраты. Отдельно выделяют казеозную пневмонию, характеризующуюся инфильтративной реакцией с преобладанием некротических процессов. Казеозно-пневмонические очаги поражают долю или все легкое. Казеозная пневмония чаще развивается на фоне сахарного диабета, беременности, легочных кровотечений, сопровождающихся аспирацией крови, обсемененной микобактериями.
Симптомы
Вариант клинического течения инфильтративного туберкулеза легких зависит от типа инфильтрата. Острое начало характерно для лобита, перисциссурита, некоторых случаев облаковидного инфильтрата. Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная — у 52-60%, бессимптомная – в 25% случаев.
В большинстве наблюдений первым неспецифическим симптомом инфильтративного туберкулез легких служит подъем температуры тела до 38-38,5°С, которая держится 2-3 недели. Гипертермия сопровождается потливостью, болезненностью мышц, разбитостью, кашлем с выделением мокроты. В целом клиника напоминает грипп, бронхит или острую пневмонию. Иногда заболевание манифестирует с кровохарканья или легочного кровотечения. Среди наиболее распространенных жалоб следует отметить боли в груди на стороне поражения, снижение аппетита, нарушение сна, общую слабость, сердцебиение. Бессимптомные и малосимптомные формы инфильтративного туберкулеза легких, как правило, выявляют во время диспансеризации или профилактического медосмотра по результатам флюорографии.
Боль в груди слева. Боль в груди справа. Боль в грудной клетке. Влажный кашель. Высокая температура тела. Изменение аппетита. Кашель. Кровохарканье. Мокрота. Ночная потливость у мужчин. Одышка. Отсутствие аппетита. Потливость. Разбитость. Субфебрильная температура.
Диагностика
Поскольку клинические признаки инфильтративного туберкулеза легких малоспецифичны или отсутствуют совсем, основное значение в диагностике имеют объективные, инструментальные и лабораторные данные. Аускультативная картина характеризуется наличием звучных хрипов; перкуссия обнаруживает притупление звука над областью инфильтрата. Особенно эти изменения выражены при лобите и наличии распада инфильтрата с формированием каверны. Воспалительные изменения крови (сдвиги в лейкоформуле, ускорение СОЭ) незначительны.
Туберкулиновая проба у больных инфильтративным туберкулезом легких чаще положительная. Рентгенография легких позволяет не только обнаружить инфильтративные изменения, но и оценить характер тени, проследить динамику лечения. Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии.
Дифференциальная диагностика
Дифференцировать инфильтративный туберкулез легких приходится с очаговым туберкулезом, ОРВИ, неспецифической пневмонией, раком легкого, актиномикозом, эхинококкозом и кистами легкого, лимфогранулематозом.
Лечение
Пациенты с инфильтративным туберкулезом легких немедленно госпитализируются в противотуберкулезное учреждение, где находятся под наблюдением фтизиатра. Больным назначается патогенетическая терапия специфическими химиопрепаратами (изониазид, пиразинамид, рифампицин, этамбутол). Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии — полное рассасывание инфильтративных изменений по рентгенологическим данным. В дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Одновременно назначаются иммуномодуляторы, антиоксиданты, кортикостероиды. В условиях рационального лечения клиническая симптоматика исчезает в среднем через 3-4 недели; бактериовыделение прекращается в сроки от 1 до 4-х месяцев; уменьшение и рассасывание инфильтрации, закрытие полостей происходит к 3-4 месяцу. При инфильтративном туберкулезе легких в фазе распада может ставиться вопрос о хирургическом лечении – оперативной коллапсотерапии.
Прогноз
Вариантом прогноза инфильтративного туберкулеза может быть благоприятный исход — рассасывание инфильтрата с остаточными фиброзноочаговыми изменениями легких; реже – полное рассасывание инфильтративного очага. К неблагоприятным исходам причисляют формирование туберкуломы легкого, переход в казеозную пневмонию или фиброзно-кавернозный туберкулез, смерть от нарастающей туберкулезной интоксикации или других осложнений. В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
Профилактика инфильтративного туберкулеза легких не отличается от мер предупреждения заболеваемости другими формами туберкулезной инфекции. Поскольку больные с инфильтративной формой являются бацилловыделителями, необходимо как можно более раннее их выявление, изоляция и лечение.
Источник
Этиология и патогенез
Туберкулез — медленно развивающаяся бактериальная инфекция, которая, как правило, начинается в легких и может распространяться в другие органы. Чаще наблюдается у детей и взрослых людей старше 60 лет. Факторами риска являются перенаселенность и плохое питание. Пол, генетика значения не имеют.
В настоящее время эффективна терапия антибиотиками, но без лечения он может стать тяжелой хронической болезнью с быстрым развитием летального исхода.
Туберкулез является основной причиной смертности среди взрослого населения по сравнению с другими бактериальными инфекциями. Эта болезнь до сих пор широко распространена в развивающихся странах. В развитых государствах также высока заболеваемость, но в течение XX столетия она неуклонно снижалась благодаря успехам здравоохранения, хорошему питанию и нормальным условиям жизни населения. Однако с 1985 года заболеваемость резко возросла во всем мире. Этот новый рост обусловлен распространением штаммов туберкулезных палочек, которые развили высокую устойчивость к антибиотикам, а также увеличением ВИЧ-инфицированных и больных СПИДом, у которых сильно ослаблена иммунная система, что делает этих людей беззащитными перед инфекцией.
Большинство случаев туберкулеза вызывают бактерии Mycobacterium tuberculosis, которые передаются воздушно-капельным путем после кашля инфицированного человека. Несмотря на то что практически все люди в какой то момент своей жизни бывают инфицированы туберкулезными палочками, болезнь развивается только у малой части населения.
После попадания возбудителя заболевания в дыхательные пути вначале развивается легкая инфекция легких. Выздоровление в этом случае зависит от силы иммунной системы человека. У большинства здоровых людей эта инфекция не прогрессирует. Однако часть туберкулезных палочек откладывается в легочной ткани в латентном состоянии, и болезнь может вспыхнуть позже, при ослаблении иммунитета у данного человека. В некоторых случаях возбудитель заболевания попадает в кровь и разносится по организму. В редких случаях инфекция развивается не в легких, а в других органах.
Очень высока заболеваемость туберкулезом у людей с ослабленной иммунной системой. В эту группу риска входят пациенты, инфицированные ВИЧ, диабетики, больные, принимающие иммуносупрессанты, с хроническими заболеваниями легких, а также недоедающие люди, живущие в перенаселенных и антисанитарных условиях. В основном, самыми предрасположенными к заболеванию туберкулезом группами населения являются люди пожилого возраста и дети.
Симптомы
Могут появиться при развитии первоначальной инфекции (у большинства людей они отсутствуют):
— сухой кашель;
— общее недомогание.
Обычно в течение 2–6 недель появляются другие симптомы, но прогрессирование может идти и намного быстрее.
Поздние симптомы включают:
— персистирующий кашель с зеленоватой или желтоватой мокротой, в которой иногда видны прожилки крови;
— боль в груди при глубоком вдохе;
— одышку;
— повышение температуры;
— плохой аппетит и потерю веса;
— обильную потливость ночью;
— слабость.
Диагностика
При отсутствии лечения легочного туберкулеза возможно распространение инфекции в ткани перикарда. Помимо этого, через кровь она может проникнуть в головной мозг, кости и другие органы.
Нелегочные формы развиваются очень медленно, что сопровождаются неспецифичными проявлениями, потому так трудна диагностика этих форм болезни. Например, симптомы туберкулеза желудочно-кишечного тракта очень похожи на болезнь Крона.
При подозрении на развитие заболевания (по симптомам и результатам общего осмотра пациента) следует сделать флюорографию или компьютерную томографию, чтобы оценить поражение легких. Если кашель продуктивный, необходимо взять образец мокроты для определения вида бактерий и проведения теста на чувствительность к антибиотикам. Пока проводятся анализы, пациенту следует назначить комбинированный курс противотуберкулезных препаратов.
Иногда для получения образца легочной ткани для исследований делают бронхоскопию. Помимо этого, при подозрении на развитие нелегочных форм туберкулеза следует взять образцы тканей из других органов, чтобы исследовать их на наличие инфекции.
Людям, недавно бывшим в контакте с больными и инфицированными, необходимо пройти диспансеризацию. При этом делают флюорографию, реакцию Манту, при которой под кожу вводят вещество, выделяемое туберкулезными палочками. Место инъекции затем осматривают через 2–3 дня. Положительная реакция указывает на инфицирование туберкулезными палочками.
Лечение
При подтвержденном диагнозе больной может лечиться дома при условии удовлетворительного самочувствия. Врач назначит комбинацию противотуберкулезных лекарств, которые придется принимать минимум 6 месяцев.
Благодаря комбинированному лечению, у туберкулезных палочек не развивается резистентность к антибиотикам. Выбор лекарств зависит от тяжести инфекции, чувствительности и резистентности возбудителя к конкретным антибиотикам, а также от обширности поражения других органов помимо легких. Болезнь может поражать такие труднодоступные для лекарств органы, как кости; в этих случаях требуется очень продолжительная терапия.
При туберкулезе необходимо пройти полный курс лечения. Если пациент часто забывает принимать назначенные препараты, то имеет смысл проводить лечение в специализированных центрах под непосредственным наблюдением врача.
Следует регулярно делать флюорографию и анализ крови для мониторинга реакции и определения побочных эффектов назначенной терапии.
При строгом соблюдении режима большинство людей полностью выздоравливают. Однако при инфицировании одним или двумя штаммами резистентных туберкулезных палочек, тяжелом иммунодефиците или в случае обширных поражений туберкулез может закончиться летальным исходом.
Источник
Редактор
Мария Богатырева
Врач высшей категории, преподаватель
Инфильтративная форма туберкулеза легких – это клиническая разновидность вторичной туберкулезной инфекции, особенностью которой является наклонность к быстрому прогрессированию и распространению специфического воспаления. Обнаружение этого вида туберкулеза считается результатом недиагностированного факта первичного инфицирования.
Высокая распространенность инфильтративной формы среди трудоспособной прослойки населения диктует необходимость знания основных проявлений и особенностей диагностики заболевания.
Что такое инфильтративный туберкулез?
Инфильтративный туберкулез развивается после перенесенного ранее первичного туберкулеза легких (бессимптомного или клинически выраженного). На фоне снижения напряженности иммунитета и сопротивляемости организма инфекциям формируются предпосылки для реактивации первичного очага. Чаще всего инфильтративным видом заболевают лица молодого и среднего возраста.
Установлено, что при недостаточной организации работы по выявлению первичных форм туберкулеза легких риск развития инфильтративной разновидности возрастает в разы. Поэтому во фтизиатрии история болезни пациента с инфильтративным туберкулезом легких в подавляющем большинстве случаев подразумевает, что первичная инфекция была перенесена ранее.
Инфильтративный туберкулез наряду с очаговым является самой распространенной формой вторичной разновидности туберкулезной инфекции.
Описываемую форму туберкулеза диагностируют у 65-75% впервые выявленных больных. При этом пациенты с инфильтративной разновидностью составляют 50% среди больных активным туберкулезом.
Туберкулез в фазе инфильтрации представляет собой очаг воспаления с усиленной экссудативной реакцией окружающих тканей, в результате чего патологический процесс быстро распространяется вширь. Инфильтрат может охватывать свежий очаг туберкулеза – являться последовательной стадией очаговой формы, – а также представлять обширную зону перифокального воспаления старого, вновь активировавшегося участка туберкулезной инфекции.
Инфильтративный туберкулез. Верхнедолевой правосторонний бронхолобулярный инфильтрат с деструкцией (стрелка). Вокруг инфильтрата – очаги отсевы.
Инфильтративный туберкулез заразен практически во всех случаях. Пациенты с таким диагнозом представляют опасность для окружающих, в особенности при формировании полости распада.
При определении шифра заболевания опираются на данные бакпосева, результаты бактериоскопии и гистологическое подтверждение патологии. Так, код по МКБ-10 инфильтративного туберкулеза с положительной бактериоскопией и любым результатом посева – А 15.0; при росте культуры – А 15.1; при положительной гистологии – А 15.2. При отрицательных результатах исследований болезни присваивают код А 16.1 или А 16.2.
Заразен или нет?
Особое значение для развития первичной инфекции имеет длительное, прямое и тесное контактирование с больным-бактериовыделителем. Чаще всего инфицирование происходит в семье, в коллективе.
Микобактерии с капельками слюны, мокроты, а также в составе пыли проникают в легкие здорового человека. Макрофаги в альвеолах поглощают палочки Коха. Далее, если иммунные функции макрофагов не нарушены, бактерии погибают внутри клеток. Если макрофаги оказываются неспособными уничтожить микобактерии, развивается первичный туберкулез.
Постепенно в легком формируется очаг, при этом у большинства пациентов развивается достаточная устойчивость, инфекционный процесс подавляется на протяжении всей жизни. Размножение бактерий прекращается, первичный фокус оставляет незначительные остаточные признаки, обнаруживаемые на рентгенограмме.
При недостаточной активности иммунитета туберкулез в месте первичного очага прогрессирует. Инкубационный период от момента воздействия неблагоприятных факторов на организм до реактивации старого очага может длиться несколько месяцев.
В основе патогенеза усиленной экссудации вокруг очага туберкулезного воспаления лежат:
- массивная суперинфекция палочками Коха;
- тяжелые сопутствующие заболевания (сахарный диабет, ВИЧ-инфекция, декомпенсированные эндокринные патологии, вирусные гепатиты, онкология);
- психоэмоциональные стрессы;
- алкоголизм;
- вредные условия труда;
- естественные гормональные перестройки в организме (пубертат, беременность);
- односторонние диеты, недоедание, голодание;
- прием глюкокортикоидов, иммунодепрессантов, цитостатиков;
- дефекты лечебной тактики.
Традиционно инфильтративная форма развивается в 1, 2 или 6 сегментах верхней доли правого или левого легкого, как и другие туберкулезные очаги.
Инфильтративный ТВС претерпевает следующие клинико-рентгенологические стадии развития:
- Бронхолобулярный инфильтрат. Снижение активности клеточного иммунитета ведет к очень быстрому размножению микобактерий, при этом характерно возникновение высокозаразных форм палочек. Тканевые реакции вокруг имеющегося участка туберкулезного воспаления представлены избыточной экссудацией. Процесс выходит за пределы дольки, образуется бронхолобулярный инфильтрат диаметром более 1 см.
- Округлый инфильтрат формируется при относительно нормальном иммунном ответе, который способен в определенной степени ограничивать экссудацию.
- Облаковидный туберкулезный инфильтрат является результатом быстрого прогрессирования экссудативного воспаления при выраженной недостаточности иммунитета. Процесс может охватывать сегмент, несколько сегментов. При данной разновидности патологии образуется полость казеозного некроза. На стадии распада создаются условия для дальнейшего распространения микобактерий по бронхам и лимфе. Так в легком образуются новые очаги туберкулеза.
- Лобарный инфильтрат представляет собой поражение целой доли легкого (лобит).
Инфильтрат на фоне адекватного лечения и нормальной реактивности иммунной системы способен рассосаться, а очаг – зарубцеваться и кальцинироваться. Участки казеозного некроза осумковываются, а полости распада затягиваются рубцом.
Симптомы и признаки
Для инфильтративного туберкулеза типичны стандартные симптомы туберкулезной инфекции. При этом, чем больше по размерам инфильтрат, тем более выражена клиника.
При бронхолобулярном, а также округлом инфильтрате отмечаются симптомы:
- снижение работоспособности, утомляемость;
- подавление аппетита;
- периодическое повышение температуры тела после физических нагрузок, по вечерам до незначительных цифр;
- иногда сухой кашель.
Инфильтративный туберкулез на начальных стадиях относится к тем формам заболевания, которые обнаруживаются случайно при выполнении флюорографии.
Облаковидный инфильтрат в процессе развития характеризуется наиболее яркими клиническими признаками:
- острое начало (гриппоподобное) с выраженной интоксикацией и ухудшением общего самочувствия;
- кашель с отделением мокроты;
- появление прожилок крови и примеси свежей крови в мокроте при казеозном некрозе и распаде;
- боль при дыхании в случае поражения плевры;
- субфебрильная температура.
Диагностика включает проведение физикальных, лабораторных и инструментальных исследований, рентгенографии и КТ, бактериоскопических, микробиологических тестов.
На начальных стадиях при перкуссии и аускультации изменений не обнаруживается. У пациентов с облаковидным инфильтратом можно зафиксировать отставание пораженной стороны грудной клетки в дыхании, а также напряжение и болезненность мышц над плечами. При перкуссии легочной звук укорочен, при аускультации слышны мелкопузырчатые хрипы. Распад сопровождается появлением хрипов на вдохе после кашля. Указанные изменения характерны для верхних долей легких.
Для обнаружения бактериовыделения применяют бактериоскопию, бакпосев, ПЦР. При бронхолобулярном и округлом инфильтрате положительными чаще оказываются посев и люминесцентная микроскопия, а для облаковидного очага характерны позитивные результаты всех типов исследований.
Бронхолобулярный инфильтрат на рентгеновском снимке выглядит как очаговое затенение неправильной формы в верхней доле, интенсивность его небольшая, диаметр составляет не более 3 см. Участок вытянут в сторону корня легкого, контуры его нечеткие. На КТ можно обнаружить экссудативное воспаление вокруг делящихся мелких бронхов, что и формирует инфильтрат.
Округлый инфильтрат представляет собой соответствующее по форме затенение, интенсивность которого средняя, контуры ясные.
Инфильтративный туберкулез легких в фазе распада и обсеменения на рентгенограмме демонстрирует полость – просветление в центре инфильтрата, а в нижних отделах заметны очаги бронхогенного распространения микобактерий.
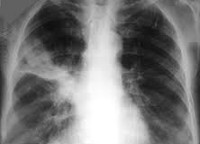
Облаковидный инфильтрат на рентгене имеет вид неравномерного затенения, которое расположено в одном или охватывает несколько сегментов. Контуры нечеткие, в зоне поражения могут присутствовать небольшие полости распада.
Облаковидный инфильтрат. Рентгенограмма
В общем анализе крови за счет экссудативного воспаления повышается уровень лейкоцитов до 15-25*10⁹/л, уровень СОЭ – до 40 мм/ч, возрастает количество палочкоядерных нейтрофилов, моноцитов, а число лимфоцитов снижается.
Лечение
Основа лечения – химиотерапия. В зависимости от чувствительности палочек Коха к антибиотикам назначается определенный терапевтический режим, который подразумевает назначение различного количества препаратов на разный срок лечения. В среднем продолжительность химиотерапии инфильтративного туберкулеза составляет 1,5 года.
Так, например, инфильтративный туберкулез верхней доли правого легкого в виде бронхолобулярного инфильтрата с нормальной чувствительностью микобактерий к антибиотикам можно вылечить за 6-8 месяцев. Облаковидный инфильтрат с распадом и обсеменением в нескольких долях, с устойчивостью палочек к 1-2 антибиотикам придется лечить 2 года.
В 20% случаев выделенные микобактерии оказываются устойчивыми к 1 или нескольким противотуберкулезным антибиотикам.
При формировании каверн применяют хирургическую тактику.
Лечение проходит в стационаре, требуется изоляция больного. После прекращения бактериовыделения при положительной клинико-рентгенологической динамике возможен переход на амбулаторный режим.
Прогноз и осложнения
Прогресс инфильтративного туберкулеза может привести к развитию казеозной пневмонии, кавернозного и фиброзно-кавернозного туберкулеза, к легочным кровотечениям. Прогноз для жизни во многом определяется ответом организма на лечение, соблюдением режима химиотерапии, сопутствующими заболеваниями, активностью иммунитета.
Туберкулез на стадии распада легких дает шанс жить только при своевременном терапевтическом или хирургическом вмешательстве, но при неэффективности лечения продолжительность жизни укорачивается до нескольких месяцев или одного года. Летальный исход при осложненном течении инфильтративного туберкулеза наступает при казеозной пневмонии и легочном кровотечении вследствие распада полостей.
Следует отметить, что в структуре смертности от туберкулеза на инфильтративную форму приходится 1%.
Полезное видео
В видео ниже показана КТ картина инфильтративного tbc в фазе обсеменения и распада.
Справочные материалы (скачать)
Заключение
Инфильтративный туберкулез – наиболее частая из впервые диагностируемых разновидностей болезни — предшествует развитию более распространенных и неблагоприятных видов инфекции. Для профилактики осложненных форм заболевания имеет важное значение регулярное прохождение флюорографии и пристальное внимание к симптомам, подозрительным на туберкулез.
Источник
