Инфекц мононуклеоз код мкб
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Инфекционный мононуклеоз.

Лимфоаденопатия при инфекционном мононуклеозе
Описание
Инфекционный мононуклеоз – это антропонозная инфекция с характерными симптомами и изменениями гемограммы. Заболевание впервые описано Н. Ф. Филатовым в 1885 году.
Причины
В 1938 году было доказано, что возбудителем инфекционного мононуклеоза является вирус, который фильтрируется по типу вируса герпеса. В 1964 году вирус был детально описан Эпштейном и Барром. Болеют этой патологией преимущественно дети, чаще мальчики, и лица молодого возраста. Заболевание передается воздушно-капельным и пероральным путем от больного человека. Лимфатическими путями вирус попадает в региональные лимфатические узлы, являясь причиной гиперплазией тимус-независимых участков. Происходит интенсивная пролиферация в кортикальном слое Т-клеток.
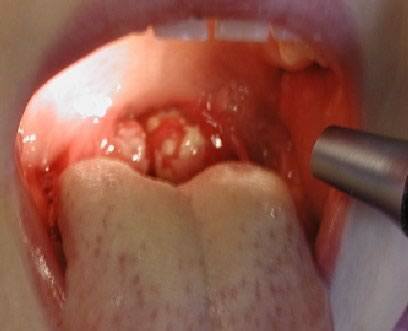
Ангина при инфекционном мононуклеозе
Симптомы
Начало заболевания обычно острое, но иногда отмечаются продромальные признаки, такие как слабость, боль в мышцах, обмороки. Температура повышается внезапно и достигает уровня 39-39,5С за 1-2 дня. Но иногда в первые 8-10 дней температура удерживается на субфебрильных цифрах и лишь спустя это время повышается до указанных фебрильных цифр.
В отдельных случаях температура удерживается на уровне 38-39С до 2 недель, а далее на субфебрильных цифрах до 1-2 месяцев. На фоне повышения температуры развивается ангина и отек лимфоузлов. Однако часто все три симптома возникают одновременно.
Постоянный и главный симптом заболевания – системное увеличение и воспаление лимфатических узлов. Самым типичным является увеличение шейных лимфатических узлов, расположенных по заднему краю грудинно-ключично-сосцевидной мышцы — (в 95% случаев). Но так же часто увеличиваются подчелюстные и затылочные лимфатические узлы. Реже увеличиваются паховые и бедренные лимфоузлы. Их размер составляет от 1 до 3 см в диаметре, они плотные, подвижные, не спаянные между собой, умеренно болезненные при пальпации. Бывают случаи, когда лимфоузлы не увеличиваются. Однако при этом лимфоузлы являются болезненными, что подтверждает их участие в патологическом процессе. Очень редко происходит увеличение лимфоузлов средостения и брюшной полости. Описаны случаи заболевания, клиническая картина при которых имитировала острый аппендицит.
Важнейшим симптомом является ангина. Формы ангины самые разнообразные: от катаральной и фолликулярной до язвенно-некротической и язвенно-дифтеритической. Иногда ангина сопровождается значительной гиперемией слизистой зеваи носоглотки. В отдельных случаях ангина может на 10-12 дней предшествовать характерным изменениям в периферической крови. Очень редко наблюдается петехиальная геморрагическая сыпь на нижних конечностях или носовые кровотечения.
Со стороны внутренних органов в 80-90% характерно увеличение селезенки на 2-3 см ниже реберной дуги, на ощупь она плотная, безболезненная. Печень увеличивается у 65-70 % больных – приблизительно на 1-3 см ниже реберной дуги. Достаточно частым симптомом (20-30% случаев) является гепатит с желтухой. Желтуха развивается за счет прямого билирубина, отмечается высокий уровень трансаминаз, лактатдегидрогеназы. Иногда развивается гепатаргия, которая может привести к смерти больного.
Кроме того, инфекционный мононуклеоз сопровождается явлениями астении. Практически у всех больных наблюдается головная боль, нарушение зрения, слабость, иногда бол в животе с тошнотой и рвотой. В отдельных случаях может возникать фотофобия, боль в глазах, кашель, иногда – эритема кожи, тромбоцитопения, психоз, парез черепных нервов, радикулоневриты.
Кроме острой и подострой стадии, у некоторых больных заболевание приобретает хроническую или рецидивирующую форму. Однако прогноз при инфекционном мононуклеозе благоприятный. Основные симптомы заболевания купируются через 1-3 недели, но астенизация сохраняется достаточно долго.
Картина периферической крови отличается лимфоцитозом, который достигает до 30-40•109, в основном за счет увеличения лимфоцитов (до 50-70%) и моноцитов – от 10-12% в начале заболевания до 40-50% в разгар болезни.
При микроскопическом исследовании ядра в моноцитах имеют губчатую структуру и более базофильную, чем обычно, цитоплазму. Для моноцитов при инфекционном мононуклеозе характерен феномен фрагмента ядра, которое локализируется отдельно в цитоплазме и является следствием деструктивного влияния вируса, который проникает в клетку. Кроме того, имеют место атипичные мононуклеары, присутствие которых является патогномоничным признаком. Такие же клетки наблюдаются в мазках из зева и в спинномозговой жидкости.
Анемия не характерна для инфекционного мононуклеоза, однако в разгар заболевания гемоглобин и количество эритроцитов снижается, особенно это касается случаев, когда основной процесс осложняется аутоиммунной гемолитической анемией. Уровень тромбоцитов обычно остается в пределах нормы, и только в отдельных случаях их количество уменьшается. В пунктате костного мозга обнаруживается умеренное повышение уровня лимфоцитов, моноцитов, плазматических клеток, 10% из которых составляют атипичные мононуклеары.
Боль в горле. Боль в шее. Заложенность носа. Кал желтого цвета. Лейкоцитоз. Лимфоцитоз. Ломота в мышцах. Моноцитоз. Нарушение терморегуляции. Недомогание. Ночная потливость у женщин. Озноб. Отсутствие аппетита. Першение в горле. Потливость. Тонические судороги. Увеличение лимфоузлов. Увеличение подчелюстных лимфоузлов. Фебрильная температура тела. Холодный пот.
Диагностика
Диагностика инфекционного мононуклеоза базируется на исследовании периферической крови и выявлении в ней повышенного количества мононуклеаров в сочетании с лимфоцитозом. Для верификации диагноза проводится серологическая реакция Пауля-Буннеля. Эта реакция основана на том, что в крови человека при инфекционном мононуклеозе повышается уровень гемагглютининов к эритроцитам барана, морской свинки и кролика. Положительной реакцией считается титр, не ниже 1:64. Самый высокий титр антител наблюдается на 6-7-й день заболевания, и удерживается до 21-24-го дня. Титр антител уменьшается, начиная с 6-й недели реконвалисценции, и имеет способность повышаться после любой аденовирусной инфекции. Во время инфекционного мононуклеоза повышается концентрация в сыворотке крови иммуноглобулинов – Ig М (на 100-300%), Ig А (на 100-200%), Ig G (на 50-70%). Данная реакция не является специфической и может быть положительной при вирусном гепатите, острой лейкемии, хронических лимфо- и миелолейкозах, ревматизме, туберкулезе, сифилисе, лептоспирозе и других случаях, но в меньших титрах.
При иммунологическом исследовании в первую неделю заболевания наблюдается диспропорция в соотношении Т- иВ-лимфоцитах. Количество В-лимфоцитов повышается в первую неделю заболевания и уменьшается на 3-4 неделе. Уровень Т-лимфоцитов повышается на 10-14 день болезни, а нормализуется к 5-6 неделе. В разгар болезни у больных инфекционным мононуклеозом может наблюдаться незначительная альбуминурия, уробилинурия, небольшое количество эритроцитов в моче.
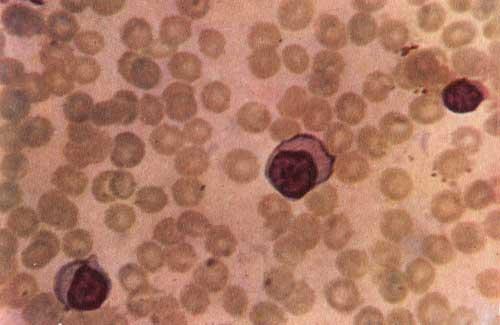
Атипичные мононуклеары при инфекционном мононуклеозе
Лечение
Лечение инфекционного мононуклеоза, которое применялось ранее (жаропонижающие препараты, витамины группы В и витамин С, в тяжелых случаях – антибиотики), теперь носит скорее традиционный характер.
На современном этапе самым эффективным является применение рекомбинантного интерферона альфа-26 (это лаферон, интрон-А, роферон-А, реальдирон, еберон и ) по 3 млн МЕ ежедневно подкожно в течение 15 дней. Кроме того, больных необходимо изолировать на срок 10-15 дней, в особо тяжелых случаях назначается постельный режим. Противопоказаны занятия спортом, физические нагрузки.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: B27.9
МКБ-10 / A00-В99 КЛАСС I Некоторые инфекционные и паразитарные болезни / B25-B34 Другие вирусные болезни / B27 Инфекционный мононуклеоз
Определение и общие сведения[править]
Инфекционный мононуклеоз — полиэтиологическое заболевание, вызываемое вирусами из семейства Herpesviridae, протекающее с лихорадкой, ангиной, полиаденитом, увеличением печени и селезёнки, появлением атипичных мононуклеаров в периферической крови.
Эпидемиология
Источником инфекции служат больные бессимптомными и манифестными (стёртыми и типичными) формами болезни, а также вирусовыделители; 70-90% перенёсших инфекционный мононуклеоз периодически выделяют вирусы с орофарингеальным секретом. Из носоглоточных смывов вирус выделяется в течение 2-16 мес после перенесённого заболевания. Основной путь передачи возбудителя — воздушно-капельный, нередко заражение происходит посредством инфицированной слюны, в связи с чем инфекционный мононуклеоз был назван «болезнью поцелуев». Дети нередко заражаются через игрушки, загрязнённые слюной больного ребёнка или вирусоносителя. Возможны гемотрансфузионный (с донорской кровью) и половой пути передачи инфекции.
Этиология и патогенез[править]
У половины всех больных, поступающих в клинику с диагнозом инфекционного мононуклеоза, заболевание ассоциировано с Эпштейна-Барр вирусной инфекцией, в остальных случаях — с цитомегаловирусом и герпес-вирусом 6-го типа. Клинические проявления заболевания зависят от этиологии.
Патогенез
Входными воротами служат лимфоидные образования ротоглотки. Здесь происходят первичная репродукция и накопление вирусного материала, оттуда вирус гематогенным (возможно, и лимфогенным) путём попадает в другие органы, и в первую очередь в периферические лимфатические узлы, печень, B- и Т-лимфоциты, селезёнку. Патологический процесс в этих органах начинается почти одновременно. В ротоглотке возникают воспалительные изменения с гиперемией и отёком слизистой оболочки, гиперплазией всех лимфоидных образований, приводящие к резкому увеличению нёбных и носоглоточных миндалин, а также всех лимфоидных скоплений на задней стенке глотки («гранулёзный» фарингит). Аналогичные изменения происходят во всех органах, содержащих лимфоидно-ретикулярную ткань, но особенно характерно поражение лимфатических узлов, а также печени, селезёнки, B-лимфоцитов.
Клинические проявления[править]
Классификация
Инфекционный мононуклеоз делят по типу, тяжести и течению.
• К типичным относят случаи заболевания, сопровождающиеся основными симптомами (увеличение лимфатических узлов, печени, селезёнки, ангина, атипичные мононуклеары). Типичные формы по тяжести делят на лёгкие, среднетяжёлые и тяжёлые.
• К атипичным относят стёртые, бессимптомные и висцеральные формы болезни. Атипичные формы всегда расцениваются как лёгкие, а висцеральные — как тяжёлые.
Течение инфекционного мононуклеоза может быть гладким, неосложнённым, осложнённым и затяжным.
Заболевание в большинстве случаев начинается остро, с подъёма температуры тела, заложенности носа, боли в горле, припухания шейных лимфатических узлов, увеличения печени и селезёнки, в крови появляются атипичные мононуклеары.
Полиадения — важнейший симптом инфекционного мононуклеоза, результат гиперплазии лимфоидной ткани в ответ на генерализацию вируса.
Очень часто (до 85%) при инфекционном мононуклеозе на нёбных и носоглоточной миндалинах появляются различные наложения в виде островков и полосок; они сплошь покрывают нёбные миндалины. Наложения беловато-желтоватого или грязно-серого цвета, рыхлые, бугристые, шероховатые, легко снимаются, ткань миндалины после снятия налёта обычно не кровоточит.
В крови отмечают умеренный лейкоцитоз (до 15-30×109/л), количество одно-ядерных элементов крови увеличено, СОЭ умеренно повышена (до 20-30 мм/ч).
Самый характерный признак инфекционного мононуклеоза — атипичные мононуклеары в крови — элементы округлой или овальной формы, размером от среднего лимфоцита до большого моноцита. Ядра клеток губчатой структуры с остатками нуклеол. Цитоплазма широкая, со светлым поясом вокруг ядра и значительной базофилией к периферии, в цитоплазме встречаются вакуоли. В связи с особенностями структуры атипичные мононуклеары получили название «широкоплазменные лимфоциты» или «монолимфоциты».
Инфекционный мононуклеоз неуточненный: Диагностика[править]
В типичных случаях диагностика не вызывает затруднений. Для лабораторного подтверждения имеет значение обнаружение ДНК соответствующего вируса методом ПЦР в крови, носоглоточных смывах, моче, спинномозговой жидкости. В основу серологической диагностики мононуклеоза Эпштейна-Барр положено выявление в сыворотке крови больных гетерофильных антител по отношению к эритроцитам различных животных (эритроциты барана, быка, лошади и др.). Гетерофильные антитела относятся к IgM. Для обнаружения гетерофильных антител ставят реакцию Пауля-Буннелля или ЛАИМ-тест, реакцию Томчика или реакцию Гофа-Баура и др. Кроме того, методом ИФА определяют специфические антитела классов IgM и IgG к вирусам.
Дифференциальный диагноз[править]
Инфекционный мононуклеоз неуточненный: Лечение[править]
Специфического лечения при инфекционном мононуклеозе нет. Назначают симптоматическую и патогенетическую терапию в виде жаропонижающих, десенсибилизирующих средств, антисептики для купирования местного процесса, витаминотерапию, при функциональных изменениях печени — желчегонные препараты.
Антибактериальную терапию назначают при выраженных наложениях в ротоглотке, а также при осложнениях. При выборе антибактериального препарата следует помнить, что пенициллиновый ряд и особенно ампициллин противопоказаны при инфекционном мононуклеозе, так как в 70% случаев его применение сопровождается тяжёлыми аллергическими реакциями (сыпь, отёк Квинке, токсико-аллергическое состояние). Имеются сообщения о положительном действии метронидазола (флагил, трихопол).
В тяжёлых случаях назначают глюкокортикоиды (преднизолон, дексаметазон) из расчёта 2-2,5 мг/кг, коротким курсом (не более 5-7 дней).
Профилактика[править]
Специфическая профилактика инфекционного мононуклеоза не разработана.
Прочее[править]
Источники (ссылки)[править]
Педиатрия [Электронный ресурс] / Под ред. А.А. Баранова — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970410851.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Инфекционный мононуклеоз (синонимы: Эпстайна–Барр инфекционный мононуклеоз, Эпштейн-Барр вирусная инфекция, болезнь Филатова, железистая лихорадка, моноцитарная ангина, болезнь Пфейффера; англ. infectious mononucleosis; нем. infectiose mononukleos).
Антропонозная инфекционная болезнь, вызываемая вирусом Эпштейн-Барр (ЭБВ) с аэрозольным механизмом передачи. Болезнь характеризуется циклическим течением, лихорадкой, острым тонзиллитом, фарингитом, выраженным поражением лимфоидной ткани, гепатоспленомегалией, лимфомоноцитозом, появлением в крови атипичных мононуклеаров.
Код по МКБ -10
B27.0. Мононуклеоз, вызванный гамма-герпетическим вирусом.
Этиология (причины) инфекционного мононуклеоза
Возбудитель Эпштейн-Барр вирусной инфекции (ВЭБ, ЭБВ) относят к группе вирусов герпеса (семейство Herpesviridae, подсемейство Gammaherpesvirinae, род Lymphocryptovirus.), вирус герпеса человека типа 4. Содержит ДНК, имеющую форму двойной спирали, в которой закодировано более 30 полипептидов. Вирион состоит из капсида диаметром 120–150 нм, окружённого оболочкой, содержащей липиды. Капсид вириона имеет форму икосаэдра. Вирус Эпштейн-Барр обладает тропизмом к В-лимфоцитам из-за наличия на их поверхности рецепторов для этого вируса. Вирус может длительное время персистировать в клетках хозяина в латентной форме. Имеет антигенные компоненты, общие с другими вирусами группы герпеса. Антигенно однороден, содержит следующие специфические антигены: вирусный капсидный антиген, ядерный антиген, ранний антиген и мембранный антиген. Антигены вируса Эпштейн-Барр индуцируют продукцию антител — маркёров Эпштейн-Барр вирусной инфекции.
Устойчивость в окружающей среде низкая. Вирус быстро погибает при высыхании, под действием высоких температур (кипячение, автоклавирование), обработке всеми дезинфицирующими средствами.
В отличие от других герпетических вирусов ЭБВ вызывает не гибель, а пролиферацию поражённых клеток, потому его относят к онкогенным вирусам, в частности, его считают фактором риска саркомы Беркитта, назофарингеальной карциномы, В-клеточных лимфом, некоторых иммунодефицитов, волосистой лейкоплакии языка, при ВИЧ-инфекции. Вирус Эпштейн-Барр после первичного инфицирования персистирует в организме пожизненно, интегрируясь в геном поражённых клеток. При нарушениях в иммунной системе и воздействии других факторов возможна реактивация вируса и обострение заболевания.
Эпидемиология инфекционного мононуклеоза
Антропоноз.
Источник возбудителя инфекционного мононуклеоза — больной человек, в том числе со стёртой формой болезни, и вирусоноситель. Эпидемический процесс в популяции поддерживается за счёт вирусоносителей, лиц, инфицированных ЭБВ, которые периодически выделяют вирус в окружающую среду со слюной. В смывах из ротоглотки у серопозитивных здоровых лиц в 15–25% случаев обнаруживают вирус. При заражении добровольцев смывами из зева больных инфекционным мононуклеозом возникали отчётливые лабораторные изменения, характерные для ЭБВ-инфекционного мононуклеоза (умеренный лейкоцитоз, увеличение числа одноядерных лейкоцитов, повышение активности аминотрансфераз, гетерогемагглютинация), однако развёрнутой клинической картины мононуклеоза не было ни в одном случае. Частота выделения вируса резко возрастает при нарушениях в иммунной системе.
Основной путь передачи — воздушно-капельный. Заражение также возможно путём прямого контакта (при поцелуях, половым путём) и непрямого контакта через предметы обихода, игрушки, зараженные слюной, содержащей вирус. Латентная инфекция в В-лимфоцитах периферической крови доноров создаёт опасность заражения при гемотрансфузиях.
Человек легко восприимчив к вирусу Эпштейн-Барр. Сроки первичного инфицирования зависят от социально-бытовых условий. В развивающихся странах и социально неблагополучных семьях большинство детей инфицируются в возрасте от 6 мес до 3 лет, причём, как правило, болезнь протекает бессимптомно; иногда наблюдают картину ОРЗ. В данном случае всё население инфицируется к 18 годам. В развитых странах и социально благополучных семьях инфицирование происходит в более старшем возрасте, чаще в подростковом или юношеском. К 35 годам инфицируется основная масса населения. При инфицировании в возрасте старше 3 лет у 45% развивается типичная картина инфекционного мононуклеоза.
Иммунитет у перенёсших инфекционный мононуклеоз пожизненный, нестерильный, повторные заболевания не наблюдаются, но возможны различные проявления ЭБВ-инфекции, обусловленные реактивацией вируса.
Чаще болеют лица мужского пола. Очень редко болеют лица старше 40 лет. Однако у ВИЧ-инфицированных реактивация вируса Эпштейн-Барр может наступать в любом возрасте.
Патогенез инфекционного мононуклеоза
При попадании вируса Эпштейн-Барр со слюной воротами инфекции и местом его репликации служит ротоглотка. Инфекцию поддерживают В-лимфоциты, имеющие поверхностные рецепторы для вируса, их считают основной мишенью вируса. Репликация вируса происходит также в эпителии слизистой оболочки ротоглотки и носоглотки, протоков слюнных желёз. Во время острой фазы болезни специфические вирусные антигены обнаруживают в ядрах более 20% циркулирующих В-лимфоцитов. После стихания инфекционного процесса вирусы можно обнаружить лишь в единичных В-лимфоцитах и эпителиальных клетках носоглотки. Инфицированные вирусом В-лимфоциты под влиянием мутагенов вируса начинают интенсивно пролиферировать, трансформируясь в плазматические клетки.
В результате поликлональной стимуляции В-системы в крови возрастает уровень иммуноглобулинов, в частности, появляются гетерогемагглютинины, способные агглютинировать чужеродные эритроциты (барана, лошади), что используют для диагностики. Пролиферация В-лимфоцитов также приводит к активации Т-супрессоров и естественных киллеров. Т-супрессоры подавляют пролиферацию В-лимфоцитов. В крови появляются их молодые формы, которые морфологически характеризуют как атипичные мононуклеары (клетки с крупным, как у лимфоцита, ядром и широкой базофильной цитоплазмой). Т-киллеры разрушают инфицированные В-лимфоциты путём антителозависимого цитолиза. Активация Т-супрессоров приводит к снижению иммуно-регуляторного индекса ниже 1,0, что способствует присоединению бактериальной инфекции. Активация лимфатической системы проявляется увеличением лимфатических узлов, миндалин, других лимфоидных образований глотки, селезёнки и печени. Гистологически выявляют пролиферацию лимфоидных и ретикулярных элементов, в печени — перипортальную лимфоидную инфильтрацию. В тяжёлых случаях возможны некрозы в лимфоидных органах, появление лимфоидных инфильтратов в лёгких, почках, ЦНС и других органах.
Клиническая картина (симптомы) инфекционного мононуклеоза
Инфекционный мононуклеоз имеет цикличное течение.
Инкубационный период, по различным данным, варьирует от 4 до 50 дней.
Классификация ВЭБ-инфекции
Выделяют типичные и атипичные формы болезни, по тяжести — лёгкие, средней тяжести и тяжёлые формы болезни. В настоящее время описана хроническая форма инфекционного мононуклеоза.
Основные симптомы инфекционного мононуклеоза
Выделяют начальный период болезни, период разгара и период реконвалесценции (выздоровления).
В большинстве случаев болезнь начинается остро, с повышения температуры тела, появления болей в горле и увеличения лимфатических узлов. При постепенном начале болезненность и увеличение лимфатических узлов предшествуют повышению температуры на несколько дней, затем появляются боли в горле и лихорадка. В любом случае к концу недели начальный период болезни завершается и выявляют весь симптомокомплекс болезни.
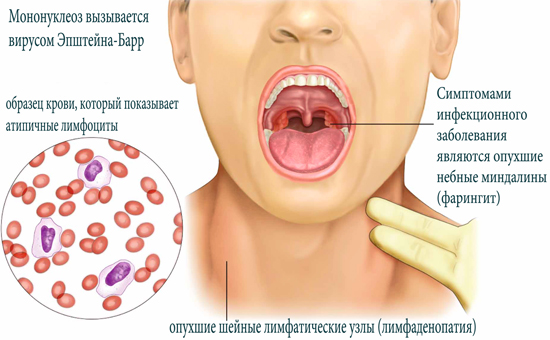
Для периода разгара болезни характерны:
— лихорадка;
— полиаденопатия;
— поражение рото- и носоглотки;
— гепатолиенальный синдром;
— гематологический синдром.
Лихорадочная реакция при инфекционном мононуклеозе многообразна как по уровню, так и по длительности лихорадки. В начале болезни температура чаще субфебрильная, в разгаре может достигать 38,5–40,0 °С в течение нескольких дней, затем снижается до субфебрильного уровня. В некоторых случаях субфебрилитет отмечают на протяжении всей болезни, в редких случаях лихорадка отсутствует. Длительность лихорадки от 3–4 сут до 3–4 нед, иногда больше. При длительной лихорадке выявляют её однообразное течение. Особенность инфекционного мононуклеоза — слабая выраженность и своеобразие интоксикационного синдрома. Больные обычно сохраняют подвижность, аппетит снижен, доминирует миастения, утомляемость, в тяжёлых случаях больные из-за миастении не могут стоять, с трудом сидят. Интоксикация сохраняется несколько дней.
Полиаденопатия — постоянный симптом при инфекционном мононуклеозе. Чаще всего увеличиваются латеральные шейные лимфатические узлы, часто они видны на глаз, размеры их варьируют от фасолины до куриного яйца. В некоторых случаях появляется отёк клетчатки вокруг увеличенных лимфатических узлов, изменяются контуры шеи (симптом «бычьей шеи»). Кожа над лимфатическими узлами не изменена, при пальпации они чувствительные, плотноэластической консистенции, не спаяны между собой и с окружающими тканями. Увеличиваются также и другие группы узлов: затылочные, подчелюстные, кубитальные. В некоторых случаях доминирует увеличение пахово-бедренной группы. При этом отмечают боли в крестце, пояснице, резкую слабость, изменения в ротоглотке выражены слабо. Полиаденопатия регрессирует медленно и, в зависимости от тяжести течения болезни, сохраняется от 3–4 нед до 2–3 мес или принимает персистирующий характер.
Также постоянным симптомом Эпштейн-Барр вирусной инфекции считают увеличение и отёчность нёбных миндалин, которые иногда смыкаются между собой, затрудняя ротовое дыхание.
Одновременное увеличение носоглоточной миндалины и отёчность слизистой оболочки нижней носовой раковины затрудняют носовое дыхание. При этом появляется пастозность лица, гнусавость голоса. Больной дышит открытым ртом. Возможно развитие асфиксии. Задняя стенка глотки также отёчна, гиперемирована, с гиперплазией боковых столбов и лимфоидных фолликулов задней стенки глотки (гранулематозный фарингит). Часто на нёбных и носоглоточных миндалинах появляются грязно-серые или желтовато-белые наложения в виде островков, полосок, иногда они сплошь покрывают всю поверхность миндалин.
Наложения рыхлые, легко снимаются шпателем, растворяются в воде. Редко отмечают фибринозные налёты или поверхностный некроз ткани миндалин. Налёты могут появиться с первых дней болезни, но чаще на 3–7-й день. При этом появление налётов сопровождается болью в горле и значительным повышением температуры тела.
Увеличение печени и селезёнки — почти постоянный симптом инфекционного мононуклеоза, особенно у детей. Печень увеличивается с первых дней болезни, минимально в её разгаре. Она чувствительна при пальпации, плотноватая, спленомегалия сохраняется до 1 мес. Часто выявляют умеренное повышение активности АЛТ и АСТ, реже — потемнение мочи, лёгкую желтуху и гипербилирубинемию. В этих случаях отмечают тошноту, снижение аппетита. Длительность желтухи не превышает 3–7 сут, течение гепатита доброкачественное.
Селезёнка увеличивается на 3–5-е сутки болезни, максимально ко 2-й неделе болезни и перестаёт быть доступной для пальпации к концу 3-й недели болезни. Она становится мало чувствительной при пальпации. В отдельных случаях спленомегалия резко выражена (край определяется на уровне пупка). В этом случае есть угроза её разрыва.
Картина крови имеет решающее диагностическое значение. Для ВЭБ характерен умеренный лейкоцитоз (12–25×109/л). Лимфомоноцитоз до 80–90%, нейтропения со сдвигом влево. Часто обнаруживают плазматические клетки. СОЭ увеличивается до 20–30 мм/ч. Особенно характерно появление атипичных мононуклеаров с первых дней болезни или в её разгаре. Количество их варьирует от 10 до 50%, как правило, они обнаруживаются в течение 10–20 сут, т.е. могут быть выявлены в двух анализах, взятых с интервалом 5–7 сут.
Из других симптомов инфекционного мононуклеоза следует отметить сыпь, обычно папулёзную. Она наблюдается у 10% больных, а при лечении ампициллином — у 80%. Возможна умеренная тахикардия.
Из атипичных форм описывают стёртую форму, при которой отсутствует часть основных симптомов и для подтверждения диагноза необходимы серологические тесты.
В редких случаях наблюдают висцеральную форму болезни с тяжёлыми полиорганными поражениями и неблагоприятным прогнозом.
Описана хроническая форма течения Эпштейн-Барр вирусной инфекции, которая развивается после перенесённого острого инфекционного мононуклеоза. Она характеризуется слабостью, утомляемостью, плохим сном, головными болями, миалгией, субфебрилитетом, фарингитом, полиаденопатией, экзантемой. Постановка диагноза возможна только при использовании убедительных лабораторных тестов.
Осложнения инфекционного мононуклеоза
При инфекционном мононуклеозе осложнения возникают редко, но могут быть очень тяжёлыми. К гематологическим осложнениям относят аутоиммунную гемолитическую анемию, тромбоцитопению и гранулоцитопению. Неврологические осложнения: энцефалит, параличи черепных нервов, в том числе паралич Белла или прозопоплегия (паралич мимической мускулатуры, обусловленный поражением лицевого нерва), менингоэнцефалит, синдром Гийена–Барре, полиневрит, поперечный миелит, психоз. Возможны кардиологические осложнения (перикардит, миокардит). Со стороны органов дыхания иногда отмечают интерстициальную пневмонию.
В редких случаях на 2–3-й неделе заболевания происходит разрыв селезёнки, сопровождаемый резкими, внезапно возникающими болями в животе.
Единственный метод лечения в данном случае — спленэктомия.
Летальность и причины смерти
Причинами смерти при мононуклеозе могут быть энцефалиты, обструкция дыхательных путей и разрыв селезёнки.
Диагностика Эпштейн-Барр вирусной инфекции
Диагностика основывается на комплексе ведущих клинических симптомов (лихорадка, лимфаденопатия, увеличение печени и селезёнки, изменения периферической крови).
Помимо исследования картины крови диагностика основывается на обнаружении гетерофильных антител и специфических антител к ЭБВ.
Гетерогенные антитела. Используют модификацированные реакции гетерогемагглютинации: реакцию Пауля–Буннелля (реакция агглютинации бараньих эритроцитов) в настоящее время в связи с низкой специфичностью не рекомендуют. Реакция Гоффа–Бауэра — агглютинация сывороткой крови больного формалинизированных лошадиных эритроцитов (4% взвесь), реакция проводится на стекле, результаты учитывают через 2 мин; возможно применение для экспресс-диагностики. Титры гетерофильных антител достигают максимума на 4–5-й нед от начала болезни, затем снижаются и могут сохраняться 6–12 мес. Однако эта реакция также может давать ложноположительные и ложноотрицательные результаты.
Наиболее специфичны и чувствительны методы, основанные на определении антительных маркёров антигенов ЭБВ (НРИФ, ИФА), которые позволяют определить форму инфекции.
Таблица 18-27. Диагностическое значение антител к вирусу Эпстайна–Барр
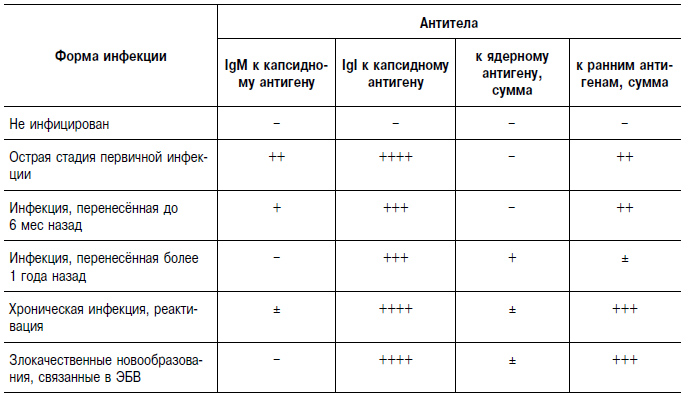
Антитела (IgM) к капсидному антигену при инфекционном мононуклеозе обнаруживаются с конца инкубационного периода, они определяются не более 2–3 мес. IgI к капсидному антигену появляются в остром периоде инфекции и сохраняются пожизненно. Антитела к ранним антигенам (IgM) появляются в разгаре болезни у 70–80% больных и быстро исчезают, а антитела к IgI сохраняются длительно. Повышение титра антител к ранним антигенам характерно для реактивации ЭБВ-инфекции и для опухолей, обусловленных этим вирусом. Антитела против ядерного антигена появляются через 6 мес после инфицирования и сохраняются в невысоких титрах пожизненно.
Дополнительным подтверждением Эпштейн-Барр вирусной инфекции может служить тест по выявлению ДНК вируса в крови или слюне методом ПЦР. Его применение эффективно для обнаружения ЭБВ-инфекции у новорождённых, когда определение серологических маркёров малоэффективно вследствие несформировавшейся иммунной системы, а также в сложных и сомнительных случаях при диагностике ЭБВ у взрослых.
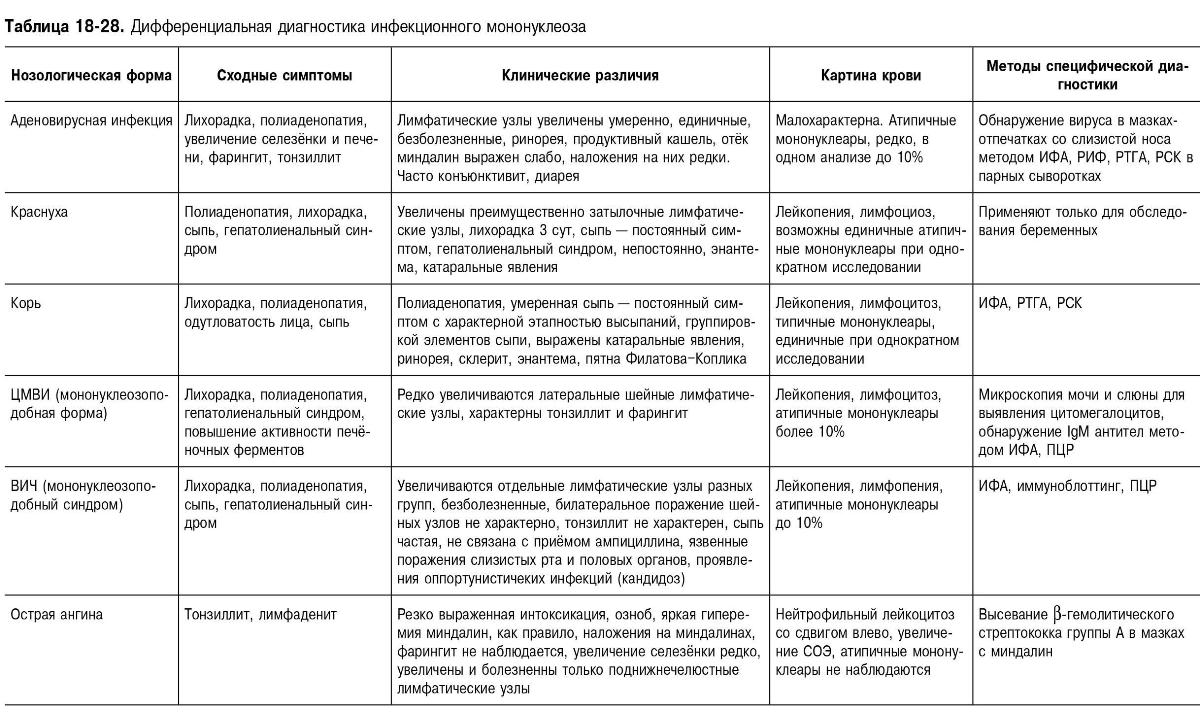
Дифференциальная диагностика инфекционного мононуклеоза
Необходимо дифференцировать с лихорадочными заболеваниями, протекающими с лимфаденопатией и гепатолиенальным синдромом; протекающими с синдромом острого тонзиллита и протекающими с наличием атипичных мононуклеаров в крови.
Таблица 18-28. Дифференциальная диагностика инфекционного мононуклеоза

Показания к консультации других специалистов
Всех больных с диагнозом инфекционного мононуклеоза и при подозрении на него необходимо обследовать на ВИЧ-инфекцию в остром периоде болезни, через 1, 3 и 6 месяцев в периоде реконвалесценции.
При сохранении гематологических сдвигов показана консультация и обследование у гематолога, при появлении болей в животе — консультация хирурга и УЗИ органов брюшной полости.
При появлении неврологической симптоматики необходима консультация невропатолога.
Пример формулировки диагноза
В27.0. Инфекционный мононуклеоз. Среднетяжёлое течение.
Осложнение: сыпь после приёма ампициллина.
Показания к госпитализации
Больных госпитализируют по клиническим показаниям. Основными показаниями для госпитализации и лечения больного в стационаре служат: длительная высокая лихорадка, желтуха, осложнения, диагностические трудности.
Лечение инфекционного мононуклеоза
Режим. Диета
Режим полупостельный. Стол № 5. Лечение инфекционного мононуклеоза чаще всего проводят в амбулаторных условиях. Рекомендуют обильное питьё, полоскание ротоглотки растворами антисептиков, НПВС, симптоматическая терапия.
Медикаментозная терапия
In vitro ацикловир и интерферон альфа подавляют репликацию ЭБВ, однако их клиническая эффективность не доказана. При выраженных некротических изменениях на миндалинах назначают антибактериальные препараты (фторхинолоны, макролиды). Ампициллин противопоказан из-за возникновения у 80% больных сыпи.
Глюкокортикоидные препараты могут существенно сократить длительность лихорадки и воспалительных изменений в ротоглотке, однако их рекомендуют назначать лишь при тяжёлых формах, при обтурации дыхательных путей, при гемолитической анемии и неврологических осложнениях. При разрыве селезёнки необходимо немедленное хирургическое вмешательство. При значительном увеличении селезенки ограничивают двигательный режим, заниматься спортом можно лишь через 6–8 нед после выписки из стационара. При выявлении гепатита — соблюдение диеты № 5 в течение 6 мес после перенесённого ЭБВ-инфекционного мононуклеоза. Ограничение физической нагрузки на 3 мес.
Прогноз
Благоприятный. Летальные исходы казуистически редки (разрыв селезёнки, обструкция дыхательных путей, энцефалит).
Примерные сроки нетрудоспособности 15–30 сут.
Диспансеризация
Не регламентирована. Рекомендуют наблюдение терапевта (педиатра) при персистирующей полиаденопатии.
Памятка для пациента
Соблюдение полупостельного режима в течение всего лихорадочного периода.
Ограничение физической активности.
Обильное питьё, диета № 5.
Своевременное применение лекарственных препаратов.
Исследование периферической крови.
Диспансерное наблюдение у врача – инфекциониста, терапевта.
Источник
