Идиопатический миелит код мкб
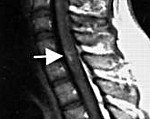
Рубрика МКБ-10: G37.3
МКБ-10 / G00-G99 КЛАСС VI Болезни нервной системы / G35-G37 Демиелинизирующие болезни центральной нервной системы / G37 Другие демиелинизирующие болезни центральной нервной системы
Определение и общие сведения[править]
Острый поперечный миелит
Острый поперечный миелит представляет собой воспалительное демиелинизирующее расстройство спинного мозга, которое может быть либо идиопатическим, либо вторичным по отношению к известной причине.
Ежегодная заболеваемость идиопатическим поперечным миелитом оценивается в пределах от 1/1 000 000 до 1 /250 000 человек. Заболеваемость вторичным варьируется и зависит от основного заболевания.
Этиология и патогенез[править]
Считается, что идиопатический поперечный миелит является иммуно-опосредованным заболеванием из-за позднего иммунного ответа против недавней инфекции, которая непреднамеренно направлена на спинной мозг.
Вторичный поперечный миелит часто является одним из проявлений рассеянного склероза, нейромиелита оптика, системной красной волчанки и синдрома Шегрена, а также может быть вызван бактериальным, паразитарным или вирусным инфекционным заболеванием (ВИЧ-инфекции, сифилиса или лаймской болезни) или возникать после вакцинаций.
Клинические проявления[править]
Клинические проявления, общие для обеих форм, включают двигательное поражение (слабость конечностей, судороги и мышечные спазмы с нарушенной функцией дыхания в случаях с вовлечением верхнего отдела спинного мозга), сенсорные проявления (боль в спине, парестезия, онемение и невропатическая боль) и вегетативные нарушения (сексуальная дисфункция, нарушения мочеиспускания, автономная дисрефлексия и пр.). Другие симптомы зависят от сопутствующих заболеваний при вторичном поперечном миелите. Идиопатический поперечный миелит имеет монофазное течение, тогда как вторичная форма может быть рецидивирующей.
Острый поперечный миелит при демиелинизирующей болезни центральной нервной системы: Диагностика[править]
Диагностика требует МРТ спинного мозга. Лабораторные тесты также необходимы для определения причины вторичного поперечного миелита: анализ цереброспинальной жидкости может выявить наличие олигоклональных полос (обычно наблюдаемых при рассеянном склерозе) или бактериальных / вирусных / паразитарных инфекций; серологическое исследование может выявить наличие аутоантител к аквапоринам-4 (нейромиелит оптика), антителам против двухцепочечных ДНК (СКВ) или антителам против Ro/SS-A (синдром Шегрена).
Дифференциальный диагноз[править]
Дифференциальный диагноз включает острую поперечную миелопатию, связанную с травмой, острыми компрессионными поражениями (такими как метастазы и эпидуральный абсцесс) и инфаркт спинного мозга.
Острый поперечный миелит при демиелинизирующей болезни центральной нервной системы: Лечение[править]
Если поперечный миелит возникает на фоне
инфекции (например, лаймской болезни,
ВИЧ-инфекции или сифилиса) или коллагеноза
(например, СКВ), необходимо лечить основное
заболевание. В случае же поперечного миелита при
рассеянном склерозе, а также постинфекционного,
поствакцинального и идиопатического
поперечного миелита лечение такое же, как при
обострении рассеянного склероза — метилпреднизолон в/в с
последующим переходом на преднизон
внутрь (см. гл. 13, п. I.Г.2).
Профилактика[править]
Прочее[править]
Прогноз
Идиопатический поперечный миелит, так же как и
постинфекционный или поствакцинальный
миелиты, — нерецидивирующее заболевание,
тяжесть которого может быть различной. Прогноз
обычно благоприятный.
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
1. Ropper, A. H., and Poskanzer, D. C. The prognosis of acute and
subacute transverse myelopathy based on early signs and symptoms. Ann. Neurol. 4:51, 1978.
2. Tyor, W. R. Post-infectious Encephalomyelitis and Transverse
Myelitis. In: R. T. Johnson and J. W. Griffin (eds.), Current Therapy for Neurologic
Disease (4th ed.). St. Louis: Mosby-Yearbook, 1993.
Действующие вещества[править]
Источник
Поперечный миелит (код МКБ10: G04 — G05, G37.3): классификация, причины
Миелит (G04 — G05, G37.3) — воспалительное поражение спинного мозга, захватывающее большую часть его поперечника. В зависимости от распространенности патологического процесса выделяют две формы миелита: поперечный миелит (один патологический очаг) и рассеянный миелит (несколько патологических очагов). Как правило, рассеянный миелит встречается в рамках острого или по-дострого энцефаломиелита.
Если же воспалительный процесс ограничивается только спинным мозгом, то обычно речь идет о поперечном миелите, который и будет рассмотрен ниже.
Поперечный миелит (ПМ)— локальное воспалительное поражение поперечника спинного мозга с развитием парезов и параличей, утратой всех видов чувствительности и периферическими вегетативными расстройствами ниже уровня поражения. Выделяют две формы поперечного миелита:
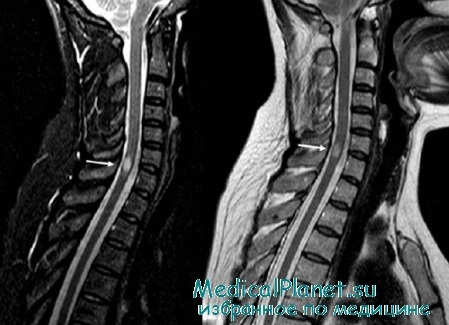
1. Идиопатический поперечный миелит, 2/3 случаев (G04.9).
2. Миелит, ассоциированный с другими заболеваниями — 1/3 случаев.
2.1. Миелит при текущих инфекционных заболеваниях с установленными возбудителями (вирус герпес зостер, вирусы простого герпеса 1 и 2 типов, микоплазма, вирус Эпштейна — Барра, цитомегаловирус, боррелия бург-дорфери, бледная трепонема) — G05.0, G05.1, G05.2.
2.2. Миелит при системных аутоиммунных заболеваниях (сар-коидозе, болезни Бехчета, синдроме Шегрена, системной красной волчанке) — G05.8.
2.3. Миелит как дебют при рассеянном склерозе — G37.3. Кроме того, клиническая картина поперечного миелита (миелопатии) может быть вызвана другими патологическими состояниями, с которыми следует проводить дифференциальную диагностику: компрессия спинного мозга и нарушение спинального кровообращения.
Идиопатический поперечный миелит — редкое заболевание, регистрирующееся с частотой от 1 до 4 случаев на 1 млн населения в год. Поперечный миелит (ПМ) встречается в любом возрасте, однако можно выделить два возрастных пика: 10 — 19 лет и 30 — 39 лет. Четких данных о половой или семейной предрасположенности к развитию поперечного миелита не выявлено.
В области патологического очага развивается некроз, следствием чего является гибель нейронов и замещение их вначале лимфоцитаро-лейкоцитарным инфильтратом, а затем полостью. Причина возникновения некроза при поперечном миелите остается неизвестной. Наиболее вероятна аутоиммунная природа заболевания.
— Рекомендуем ознакомиться далее «Клиника поперечного миелита. Диагностика»
Оглавление темы «Энцефалит»:
- Клиника герпетического энцефалита (код МКБ 10: В00.4, G05.1). Особенности
- Клиника клещевого энцефалита (код МКБ10: А 84(0, 1, 8, 9), G.05.1). Особенности
- Клиника прогрессирующей мультифокальной лейкоэнцефалопатии (код МКБ 10: A.81.2,G.05.1). Особенности
- Клиника коревого энцефалита (код МКБ 10: В01.1). Особенности
- Клиника краснушного энцефалита (код МКБ 10: А.81.8, G.05.1). Особенности
- Клиника подострого склерозирующего панэнцефалита (код МКБ 10: А.81.1, G.05.1). Особенности
- Клиника геморрагического лейкоэнцефалита (код МКБ 10: G05.8). Особенности
- Поперечный миелит (код МКБ10: G04 — G05, G37.3): классификация, причины
- Клиника поперечного миелита. Диагностика
- Бульбарная форма полиомиелита (код МКБ 10: А80). Прогноз
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Миелит.

Миелит
Описание
Миелит. Общее название для любых воспалительных процессов спинного мозга. Симптомы напрямую зависят от уровня и степени поражения; чаще всего это боль (ее иррадиация), параличи, расстройство тазовых функций, нарушение чувствительности и прочие. Диагностика миелита включает в себя неврологическое обследование и оценку параметров спинномозговой жидкости, взятой на анализ путем люмбальной пункции. Также могут назначаться КТ или МРТ спинного мозга, миелография. Лечение включает в себя назначение антибиотиков, противовоспалительных средств, анальгетиков, миорелаксантов, а также ЛФК, массажа и физиотерапевтических процедур.
Дополнительные факты
Миелит – это общее название всех воспалений спинного мозга, которые могут затрагивать как серое, так и белое вещество. То есть, миелитом называется любой спинальный воспалительный процесс. В зависимости от формы и распространенности воспаления выраженность симптомов может значительно различаться, но заболевание все равно остается достаточно тяжелым. Миелит дает высокий процент осложнений и трудно лечится. Это заболевание сложно назвать широко распространенным, оно встречается не более чем в 5 случаях на 1 млн. Человек.
Выделить какие-либо особенности в структуре заболеваемости миелитом нельзя, пол или возраст практически не влияют на риск развития болезни. Некоторые исследователи приводят доказательства того, что чаще всего миелитом заболевают люди в возрасте от 10 до 20 лет и лица пожилого возраста.
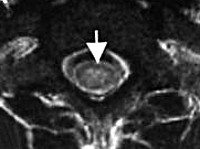
Миелит
Причины
Иногда точно установить причину развития миелита не представляется возможным, но в большинстве случаев, основные «пусковые факторы» все-таки известны. Единственная используемая в клинической неврологии классификация миелита основана именно на этиологии, то есть причине возникновения. Согласно этой классификации, выделяют три варианта заболевания: инфекционный, травматический и интоксикационный.
Инфекционный миелит. Составляет почти половину всех случаев. Этот вид, в свою очередь, разделяется на две группы: первичный (в случае, если инфекция изначально проникла только в спинной мозг) и вторичный (если воспаление возникло после проникновения в спинной мозг инфекции из других очагов). Причинами инфекционного миелита чаще всего оказываются: вирус простого герпеса I и II типа, цитомегаловирусная инфекция, микоплазмы, сифилис, ВИЧ, энтеровирусные инфекции. Несколько реже этиологическим фактором может быть менингококковая инфекция и бореллии. Вторичный инфекционный миелит возникает преимущественно при остеомиелите позвоночника и при заносе инфекции с кровью.
Травматический, интоксикационный и другие виды миелита. Интоксикационный миелит возникает под воздействием ядов, тропных к клеткам спинного мозга. Такое воспаление может возникать как при остром отравлении (к примеру, рядом лекарственных средств и психотропных препаратов), так и при хроническом действии отравляющего вещества (чаще всего это касается вредного производства).
Классификация
Миелит, возникший вследствие травмы позвоночника, имеет два компонента. Во-первых, непосредственное механическое воздействие на спинной мозг неизбежно приводит к нарушению его функций. Во-вторых, при травмировании микроорганизмы могут попасть в спинной мозг через рану. Помимо этого, спинальное воспаление может быть вызвано некоторыми системными заболеваниями. Чаще всего можно встретить миелит на фоне рассеянного склероза (в этом случае миелит правомерно будет назвать симптомом основной болезни), ряда аутоиммунных заболеваний и васкулита. Также миелит часто развивается как компонент паранеопластического синдрома, возникающего на ранних стадиях роста злокачественной опухоли.
Симптомы
Клиническая картина миелита целиком и полностью зависит от места локализации воспаления. Уровень поражения определяют сегментами или отделами спинного мозга (в каждом из которых несколько сегментов). К примеру, миелит может быть грудным, верхнешейным, поясничным Как правило, миелит охватывает сегмент спинного мозга по всему поперечнику, нарушая работу всех проводниковых систем. Это значит, что нарушаются обе сферы: и двигательная, и чувствительная.
Описывать симптомы миелита стоит с учетом времени их появления. От момента начала болезни до разгара клинические проявления заболевания заметно меняются. Первые признаки инфекционного миелита совершенно неспецифичны и мало чем отличаются от прочих инфекционных заболеваний. Острое начало, резкое повышение температуры тела до 38-39˚С, озноб, слабость – все «стандартные» признаки любого воспалительного процесса. Далее заболевание начинает приобретать характерные для него черты. Первым неврологическим симптомом обычно становится боль в спине. Она может быть очень интенсивной (это индивидуально). Болевые ощущения при миелите не локализуются в одной области: боль распространяется и на соседние участки тела. Ее иррадиация (собственно, распространение болевых ощущений) – признак поражения корешков спинного мозга (радикулита). Боль может «отдавать» в спину, область промежности, бедра Все зависит от уровня поражения. Симптомы со временем становятся более выраженными, причем в некоторых случаях такая «эволюция симптомов» может происходить за несколько часов или дней.
Как уже говорилось, клиника миелита разнится в зависимости от уровня воспаления. Миелит верхних сегментов шейного отдела спинного мозга характеризуется спастическим тетрапарезом. Он наиболее опасен: всегда есть вероятность повреждения диафрагмального нерва. Это, в свою очередь, грозит остановкой дыхания. Распространение воспаления с верхнешейных сегментов вверх на структуры продолговатого мозга может привести к бульбарным расстройствам. Миелит на уровне шейного утолщения проявляется сочетанием вялого пареза рук со спастическим парезом ног. Нижние сегменты шейного отдела поражаются чаще, чем верхние, и их воспаление не так опасно. В ряде случаев оно грозит стойкими двигательными нарушениями (опасности для жизни миелит этой локализации, как правило, не несет).
Грудной отдел спинного мозга страдает, пожалуй, чаще всего. Поражение этой области вызывает развитие спастического паралича ног. Последний представляет собой паралич-напряжение. Мышцы при этом приобретают излишний тонус, могут появляться судороги. Ответ на проверку коленных и ахилловых рефлексов при грудном миелите всегда слишком активный. Стоит помнить, что при быстро развившемся поперечном миелите сначала может наблюдаться пониженный тонус мышц, затем, через некоторое время, расстройства приобретают характер спастического паралича.
Пояснично-крестцовый отдел спинного мозга также часто поражается миелитом. Симптоматика миелита этой локализации включает периферический парез в ногах и расстройство тазовых функций по типу недержания мочи и кала. Параллельно с этим мышцы, которые иннервируются пораженными нервами, лишенные нормальной регуляции и питания, постепенно атрофируются.
Озноб. Судороги.
Диагностика
Нетравматичных методов диагностики миелита (разумеется, если нужно установить точную причину, а не предварительный диагноз) нет. Наиболее полную информацию дает люмбальная пункция. При остром процессе назначают КТ или МРТ позвоночника и миелографию.
Как правило, данных анамнеза, знания симптомов и результатов анализа спинномозговой жидкости бывает вполне достаточно для безошибочной постановки диагноза. Ликворная пункция также дает возможность провести дифференциальную диагностику, то есть уточнить диагноз, сравнив полученные данные с признаками похожих по клинике заболеваний. Миелит нужно дифференцировать с синдромом Гийена-Барре, гематомиелией, эпидуритом, опухолями и острым нарушением кровообращения спинного мозга.
Лечение
При выборе лечения невролог должен опираться на информацию о возможной причине возникновения заболевания и особенностях развития миелита у данного больного. Во всех случаях при миелите назначаются антибиотики широкого спектра действия (обычно принимать антибиотики нужно большими дозами), противовоспалительные средства (почти всегда – глюкокортикоиды), анальгетики, жаропонижающие препараты. По необходимости (отталкиваясь от состояния больного) могут назначаться миорелаксанты и уросептики. При задержке мочи применяют антихолинэстеразные препараты, катетеризацию мочевого пузыря и его промывания антисептиками.
Огромное значение в лечении миелита и его последствий имеет лечебная физкультура (в период постельного режима – в постели, а позже – в зале или палате), массаж (перкуссионный) и физиопроцедуры. Для восстановления функции поврежденных нервных клеток (насколько это возможно) обязательно применение витаминных препаратов (группы В). Желательно, чтобы это были инъекционные средства. С целью предупреждения пролежней под крестец и другие костные выступы подкладывают различные приспособления (ватные тампоны, круг), меняют положение тела, протирают кожу камфорным спиртом или мыльно-спиртовым раствором. С этой же целью назначают УФО на крестцово-ягодичную и голеностопную область.
Прогноз
Прогноз при миелите, опять же, зависит от уровня и степени поражения. Верхнешейный миелит нередко становится причиной смерти больных; поясничный и грудной (без своевременного лечения) с высокой долей вероятности могут привести к инвалидизации. При благоприятном течении болезни выздоровление наступает через 2-3 месяца, а полное восстановление – через 1-2 года. В этот период рекомендуется: санаторно-курортное лечение (если оно будет назначено грамотно, то длительность восстановления ощутимо сократится), витаминотерапия, профилактика пролежней, физиотерапевтические процедуры (УФО), лечебная физкультура, назначение антихолинэстеразных препаратов.
Профилактика
С учетом количества причинных факторов развития миелита, специфической профилактики этого заболевания не может быть по определению. В какой-то степени предупредить заболевание помогает вакцинация. К неспецифической профилактике миелита можно отнести своевременное устранение хронических очагов инфекции в организме (например, гайморита или кариеса).
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: G37,3 Острый поперечный миелит при демиелинизирующей болезни центральной нервной системы.

G37.3 Острый поперечный миелит при демиелинизирующей болезни центральной нервной системы
Описание
Миелит. Общее название для любых воспалительных процессов спинного мозга. Симптомы напрямую зависят от уровня и степени поражения; чаще всего это боль (ее иррадиация), параличи, расстройство тазовых функций, нарушение чувствительности и прочие. Диагностика миелита включает в себя неврологическое обследование и оценку параметров спинномозговой жидкости, взятой на анализ путем люмбальной пункции. Также могут назначаться КТ или МРТ спинного мозга, миелография. Лечение включает в себя назначение антибиотиков, противовоспалительных средств, анальгетиков, миорелаксантов, а также ЛФК, массажа и физиотерапевтических процедур.
Дополнительные факты
Миелит – это общее название всех воспалений спинного мозга, которые могут затрагивать как серое, так и белое вещество. То есть, миелитом называется любой спинальный воспалительный процесс. В зависимости от формы и распространенности воспаления выраженность симптомов может значительно различаться, но заболевание все равно остается достаточно тяжелым. Миелит дает высокий процент осложнений и трудно лечится. Это заболевание сложно назвать широко распространенным, оно встречается не более чем в 5 случаях на 1 млн. Человек.
Выделить какие-либо особенности в структуре заболеваемости миелитом нельзя, пол или возраст практически не влияют на риск развития болезни. Некоторые исследователи приводят доказательства того, что чаще всего миелитом заболевают люди в возрасте от 10 до 20 лет и лица пожилого возраста.

G37.3 Острый поперечный миелит при демиелинизирующей болезни центральной нервной системы
Причины
Иногда точно установить причину развития миелита не представляется возможным, но в большинстве случаев, основные «пусковые факторы» все-таки известны. Единственная используемая в клинической неврологии классификация миелита основана именно на этиологии, то есть причине возникновения. Согласно этой классификации, выделяют три варианта заболевания: инфекционный, травматический и интоксикационный.
Инфекционный миелит. Составляет почти половину всех случаев. Этот вид, в свою очередь, разделяется на две группы: первичный (в случае, если инфекция изначально проникла только в спинной мозг) и вторичный (если воспаление возникло после проникновения в спинной мозг инфекции из других очагов). Причинами инфекционного миелита чаще всего оказываются: вирус простого герпеса I и II типа, цитомегаловирусная инфекция, микоплазмы, сифилис, ВИЧ, энтеровирусные инфекции. Несколько реже этиологическим фактором может быть менингококковая инфекция и бореллии. Вторичный инфекционный миелит возникает преимущественно при остеомиелите позвоночника и при заносе инфекции с кровью.
Травматический, интоксикационный и другие виды миелита. Интоксикационный миелит возникает под воздействием ядов, тропных к клеткам спинного мозга. Такое воспаление может возникать как при остром отравлении (к примеру, рядом лекарственных средств и психотропных препаратов), так и при хроническом действии отравляющего вещества (чаще всего это касается вредного производства).
Классификация
Миелит, возникший вследствие травмы позвоночника, имеет два компонента. Во-первых, непосредственное механическое воздействие на спинной мозг неизбежно приводит к нарушению его функций. Во-вторых, при травмировании микроорганизмы могут попасть в спинной мозг через рану. Помимо этого, спинальное воспаление может быть вызвано некоторыми системными заболеваниями. Чаще всего можно встретить миелит на фоне рассеянного склероза (в этом случае миелит правомерно будет назвать симптомом основной болезни), ряда аутоиммунных заболеваний и васкулита. Также миелит часто развивается как компонент паранеопластического синдрома, возникающего на ранних стадиях роста злокачественной опухоли.
Симптомы
Клиническая картина миелита целиком и полностью зависит от места локализации воспаления. Уровень поражения определяют сегментами или отделами спинного мозга (в каждом из которых несколько сегментов). К примеру, миелит может быть грудным, верхнешейным, поясничным Как правило, миелит охватывает сегмент спинного мозга по всему поперечнику, нарушая работу всех проводниковых систем. Это значит, что нарушаются обе сферы: и двигательная, и чувствительная.
Описывать симптомы миелита стоит с учетом времени их появления. От момента начала болезни до разгара клинические проявления заболевания заметно меняются. Первые признаки инфекционного миелита совершенно неспецифичны и мало чем отличаются от прочих инфекционных заболеваний. Острое начало, резкое повышение температуры тела до 38-39˚С, озноб, слабость – все «стандартные» признаки любого воспалительного процесса. Далее заболевание начинает приобретать характерные для него черты. Первым неврологическим симптомом обычно становится боль в спине. Она может быть очень интенсивной (это индивидуально). Болевые ощущения при миелите не локализуются в одной области: боль распространяется и на соседние участки тела. Ее иррадиация (собственно, распространение болевых ощущений) – признак поражения корешков спинного мозга (радикулита). Боль может «отдавать» в спину, область промежности, бедра Все зависит от уровня поражения. Симптомы со временем становятся более выраженными, причем в некоторых случаях такая «эволюция симптомов» может происходить за несколько часов или дней.
Как уже говорилось, клиника миелита разнится в зависимости от уровня воспаления. Миелит верхних сегментов шейного отдела спинного мозга характеризуется спастическим тетрапарезом. Он наиболее опасен: всегда есть вероятность повреждения диафрагмального нерва. Это, в свою очередь, грозит остановкой дыхания. Распространение воспаления с верхнешейных сегментов вверх на структуры продолговатого мозга может привести к бульбарным расстройствам. Миелит на уровне шейного утолщения проявляется сочетанием вялого пареза рук со спастическим парезом ног. Нижние сегменты шейного отдела поражаются чаще, чем верхние, и их воспаление не так опасно. В ряде случаев оно грозит стойкими двигательными нарушениями (опасности для жизни миелит этой локализации, как правило, не несет).
Грудной отдел спинного мозга страдает, пожалуй, чаще всего. Поражение этой области вызывает развитие спастического паралича ног. Последний представляет собой паралич-напряжение. Мышцы при этом приобретают излишний тонус, могут появляться судороги. Ответ на проверку коленных и ахилловых рефлексов при грудном миелите всегда слишком активный. Стоит помнить, что при быстро развившемся поперечном миелите сначала может наблюдаться пониженный тонус мышц, затем, через некоторое время, расстройства приобретают характер спастического паралича.
Пояснично-крестцовый отдел спинного мозга также часто поражается миелитом. Симптоматика миелита этой локализации включает периферический парез в ногах и расстройство тазовых функций по типу недержания мочи и кала. Параллельно с этим мышцы, которые иннервируются пораженными нервами, лишенные нормальной регуляции и питания, постепенно атрофируются.
Диагностика
Нетравматичных методов диагностики миелита (разумеется, если нужно установить точную причину, а не предварительный диагноз) нет. Наиболее полную информацию дает люмбальная пункция. При остром процессе назначают КТ или МРТ позвоночника и миелографию.
Как правило, данных анамнеза, знания симптомов и результатов анализа спинномозговой жидкости бывает вполне достаточно для безошибочной постановки диагноза. Ликворная пункция также дает возможность провести дифференциальную диагностику, то есть уточнить диагноз, сравнив полученные данные с признаками похожих по клинике заболеваний. Миелит нужно дифференцировать с синдромом Гийена-Барре, гематомиелией, эпидуритом, опухолями и острым нарушением кровообращения спинного мозга.
Лечение
При выборе лечения невролог должен опираться на информацию о возможной причине возникновения заболевания и особенностях развития миелита у данного больного. Во всех случаях при миелите назначаются антибиотики широкого спектра действия (обычно принимать антибиотики нужно большими дозами), противовоспалительные средства (почти всегда – глюкокортикоиды), анальгетики, жаропонижающие препараты. По необходимости (отталкиваясь от состояния больного) могут назначаться миорелаксанты и уросептики. При задержке мочи применяют антихолинэстеразные препараты, катетеризацию мочевого пузыря и его промывания антисептиками.
Огромное значение в лечении миелита и его последствий имеет лечебная физкультура (в период постельного режима – в постели, а позже – в зале или палате), массаж (перкуссионный) и физиопроцедуры. Для восстановления функции поврежденных нервных клеток (насколько это возможно) обязательно применение витаминных препаратов (группы В). Желательно, чтобы это были инъекционные средства. С целью предупреждения пролежней под крестец и другие костные выступы подкладывают различные приспособления (ватные тампоны, круг), меняют положение тела, протирают кожу камфорным спиртом или мыльно-спиртовым раствором. С этой же целью назначают УФО на крестцово-ягодичную и голеностопную область.
Прогноз
Прогноз при миелите, опять же, зависит от уровня и степени поражения. Верхнешейный миелит нередко становится причиной смерти больных; поясничный и грудной (без своевременного лечения) с высокой долей вероятности могут привести к инвалидизации. При благоприятном течении болезни выздоровление наступает через 2-3 месяца, а полное восстановление – через 1-2 года. В этот период рекомендуется: санаторно-курортное лечение (если оно будет назначено грамотно, то длительность восстановления ощутимо сократится), витаминотерапия, профилактика пролежней, физиотерапевтические процедуры (УФО), лечебная физкультура, назначение антихолинэстеразных препаратов.
Профилактика
С учетом количества причинных факторов развития миелита, специфической профилактики этого заболевания не может быть по определению. В какой-то степени предупредить заболевание помогает вакцинация. К неспецифической профилактике миелита можно отнести своевременное устранение хронических очагов инфекции в организме (например, гайморита или кариеса).
Источник
