Ибс острый коронарный синдром с подъемом сегмента st история болезни

Æàëîáû áîëüíîãî ñ äèàãíîçîì «îñòðûé êîðîíàðíûé ñèíäðîì» è «íåñòàáèëüíàÿ ñòåíîêàðäèÿ». Ìåòîäû èññëåäîâàíèÿ. Äàííûå ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ ìåòîäîâ. Îáîñíîâàíèå äèàãíîçà. Ñòåíîêàðäèòè÷åñêèé ñèíäðîì. Ñèíäðîì àðòåðèàëüíîé ãèïåðòåíçèè. Ìåòîäû ëå÷åíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÎÔÈÖÈÀËÜÍÛÉ ÀÍÀÌÍÅÇ
Ïîë: æåíñêèé
Âîçðàñò: 51 ãîä.
Ìåñòî ðàáîòû è äîëæíîñòü: òðàìâàéíîå äåïî — âîäèòåëü òðàìâàÿ.
Äèàãíîç êëèíè÷åñêèé:
Îñòðûé êîðîíàðíûé ñèíäðîì. Íåñòàáèëüíàÿ ñòåíîêàðäèÿ: ñòåíîêàðäèÿ ïîêîÿ 3 ñòåïåíè òÿæåñòè, ïîäãðóïïà À. ÑÍ0. Ñòåïåíü áëèæàéøåãî ðèñêà ñìåðòè è ÈÌ — Êëàññ 2. Ãèïåðòîíè÷åñêàÿ áîëåçíü 3 ñòàäèÿ; ìÿãêàÿ àðòåðèàëüíàÿ ãèïåðòåíçèÿ, ïðîãðåññèðóþùèå òå÷åíèå, ðèñê 3 (âûñîêèé)
ÆÀËÎÁÛ ÁÎËÜÍÎÃÎ
Íà ìîìåíò ïîñòóïëåíèÿ
Îñíîâíûå:
1. Âïåðâûå âîçíèêøèé ïðèñòóï èíòåíñèâíûõ áîëåé ëîêàëèçîâàííûõ çà ãðóäèíîé æãó÷åãî, äàâÿùåãî õàðàêòåðà, ñîïðîâîæäàþùåéñÿ õîëîäíûì ïîòîì, îáùåé ñëàáîñòüþ, ñòðàõîì ñìåðòè è ãîëîâîêðóæåíèåì, áîëè íå èððàäèèðóþùèå, äëèòåëüíîñòüþ áîëåå 15 ìèíóò, êóïèðóâàííûé ïîñëå 2 âïðûñêîâ ïðåïàðàòà Èçîêåò.
2. Ïåðèîäè÷åñêè âîçíèêàþùèå áîëè ñæèìàþùåãî, ïóëüñèðóþùåãî õàðàêòåðà, ñðåäíåé èíòåíñèâíîñòè, ëîêàëèçîâàííûå â çàòûëî÷íîé îáëàñòè.
3. Ïåðèîäè÷åñêè âîçíèêàþùèå ãîëîâîêðóæåíèÿ è îùóùåíèÿ øóìà â ãîëîâå.
Äîïîëíèòåëüíûå:
1. Ñíèæåíèå ïàìÿòè, âîçíèêøåå â òå÷åíèè ïîñëåäíèõ 2 ëåò
2. ×óâñòâî òÿæåñòè â ïðàâîì ïîäðåáåðüå, ñâÿçàííîå ñ ïðèåìîì îáèëüíîé æèðíîé ïèùè
3. Ìåòåî÷óâñòâèòåëüíîñòü
ÄÎÏÎËÍÈÒÅËÜÍÛÅ ÌÅÒÎÄÛ ÈÑÑËÅÄÎÂÀÍÈß
ÄÀÍÍÛÅ ËÀÁÎÐÀÒÎÐÍÛÕ È ÈÍÑÒÐÓÌÅÍÒÀËÜÍÛÕ ÌÅÒÎÄÎÂ
Ðåêîìåíäóåòñÿ ïðîâåäåíèå ñëåäóþùèõ èññëåäîâàíèé:
Ïîñòàâëåííûé äèàãíîç ïîäòâåðäèëñÿ, åñëè áû ðåçóëüòàòû ïðîâåäåííûõ èññëåäîâàíèé áûëè òàêèìè:
Êëèíè÷åñêèé àíàëèç êðîâè — Îòêëîíåíèé ìîæåò íå áûòü
Áèîõèìè÷åñêèé àíàëèç êðîâè (ïðè ïîñòóïëåíèè)
Ïîêàçàòåëè â ïðåäåëàõ íîðìû:
Ìèîãëîáèí äî 76 ìêã/ë
ÊÔÊ îáùàÿ äî 90 ME
ÌÂ-ÊÔÊ äî 6 %
òðîïîíèí I äî 0,5 ìêã/ë
òðîïîíèí T äî 0.4 ìêã/ë
Âîçìîæíî óìåðåííîå ïîâûøåíèå äàííûõ ïîêàçàòåëåé:
ÀËÒ äî 40 EU/L
ÀÑÒ äî 45 EU/L
ËÄÃ äî 460 ME (37°)
Âûâîä: Äàííûå ïîêàçàòåëè ñâèäåòåëüñòâóþò î íàëè÷èè èøåìèè ìèîêàðäà, íî îòñóòñòâèè íåêðîçà ñåðäå÷íîé ìûøöû.
Êðåàòèíèí äî 105 ìêììîëü/ë
Ñâèäåòåëüñòâóåò î íåçíà÷èòåëüíîì ñíèæåíèè ôóíêöèè ïî÷åê.
Áèîõèìè÷åñêèé àíàëèç êðîâè (÷åðåç 12 ÷àñîâ)
Ïîêàçàòåëè â ïðåäåëàõ íîðìû:
Ìèîãëîáèí äî 76 ìêã/ë
ÊÔÊ îáøàÿ äî 110 ME
ÌÂ-ÊÔÊ äî 6 %
òðîïîíèí I äî 0,5 ìêã/ë
òðîïîíèí T äî 0.4 ìêã/ë
Âîçìîæíî óìåðåííîå ïîâûøåíèå äàííûõ ïîêàçàòåëåé:
ÀËÒ äî 45 EU/L
ÀÑÒ äî 50 EU/L
ËÄÃ äî 500 ME (37°)
Âûâîä: Äàííûå ïîêàçàòåëè ñâèäåòåëüñòâóþò î íàëè÷èè èøåìèè ìèîêàðäà, íî îòñóòñòâèè íåêðîçà ñåðäå÷íîé ìûøöû.
Âûâîä: ïðè ïîâòîðíîì èññëåäîâàíèè áèîõèìè÷åñêèõ ìàðêåðîâ íåêðîçà êàðäèîìèîöèòîâ íå âûÿâëåíî ïîâûøåíèÿ èõ óðîâíÿ õàðàêòåðíîãî äëÿ èíôàðêòà ìèîêàðäà.
ÝÊÃ
Ñèíóñîâûé ðèòì. Ïðèçíàêè ãèïåðòðîôèè ëåâîãî æåëóäî÷êà: îòêëîíåíèå ÝÎÑ — ëåâîãðàììà — âûñîêèå çóáöû R â 1 ñòàíäàðòíîì îòâåäåíèè, AVR áîëåå 15 ìì; AVL — áîëåå 11 ìì; V5,V6 — áîëåå 25 ìì; óâåëè÷åíèå àìïëèòóäû çóáöà R â ëåâûõ ãðóäíûõ îòâåäåíèÿõV5,V6,è àìïëèòóäû çóáöà S â ïðàâûõ ãðóäíûõ îòâåäåíèÿõ V1,V2.
Äåïðåññèÿ ñåãìåíòà ST áîëåå ÷åì íà 1 ìì â ñìåæíûõ îòâåäåíèÿõ; îòðèöàòåëüíûå çóáöû Ò
ÝõîÊà — ïðèçíàêè óìåðåííîãî óòîëùåíèÿ ñòåíêè ëåâîãî æåëóäî÷êà
Èññëåäîâàíèÿ ãëàçíîãî äíà
Âûÿâëÿåòñÿ óìåðåííîå ñóæåíèå àðòåðèîë, àðòåðèî-âåíîçíûå ïåðåêð¸ñòû, ðåòèíîïàòèè íåò.
ÎÁÎÑÍÎÂÀÍÈÅ ÄÈÀÃÍÎÇÀ ÎÑÍÎÂÍÎÃÎ ÇÀÁÎËÅÂÀÍÈß
1. Ñòåíîêàðäèòè÷åñêèé ñèíäðîì
Íà îñíîâàíèè æàëîá íà ïðèñòóï èíòåíñèâíûõ áîëåé ëîêàëèçîâàííûõ çà ãðóäèíîé æãó÷åãî, äàâÿùåãî õàðàêòåðà, ñîïðîâîæäàþùåéñÿ õîëîäíûì ïîòîì, îáùåé ñëàáîñòüþ, ñòðàõîì ñìåðòè è ãîëîâîêðóæåíèåì, áîëè êóïèðóâàëèñü ïðåïàðàòîì Èçîêåò.
Íà îñíîâàíèè äàííûõ àíàìíåçà çàáîëåâàíèÿ: Âíåçàïíî ïî÷óâñòâîâàëà èíòåíñèâíóþ áîëü â îáëàñòè ãðóäè, õîëîäíûé ëèïêèé ïîò, ãîëîâîêðóæåíèå. Áàëà âûçâàíà áðèãàäà ñêîðîé ïîìîùè, êîòîðîé ïðîèçâåäåíî: 2 âïðûñêà ïðåïàðàòà Èçîêåò ñïðåé ïîä ÿçûê, ïîñëå ÷åãî íàñòóïèëî óëó÷øåíèå ñîñòîÿíèÿ — áîëè ïðîøëè; ñíÿòèå ÝÊà — ïðèçíàêîâ èíôàðêòà ìèîêàðäà íå âûÿâëåíî.
Ôàêòîðîì, ñïîñîáñòâóþùèì ðàçâèòèþ çàáîëåâàíèÿ ÿâëÿåòñÿ íàëè÷èå ãèïåðòîíè÷åñêîé áîëåçíè îêîëî 7 ëåò, ëå÷èëàñü àìáóëàòîðíî, íå ðåãóëÿðíî, çà àðòåðèàëüíûì äàâëåíèåì íå ñëåäèëà.
Íà îñíîâàíèè äàííûõ àíàìíåçà æèçíè: ïðåäðàñïîëàãàþùèì ôàêòîðîì ÿâëÿåòñÿ âîçðàñò ïàöèåíòêè: 52 ãîäà, à òàê æå îòÿãîùåííûé íàñëåäñòâåííûé àíàìíåç ïî çàáîëåâàíèÿì ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû. Ïðîôåññèÿ ñâÿçàíà ñ áîëüøèì êîëè÷åñòâîì ñòðåññîâ, íåáëàãîïðèÿòíûìè óñëîâèÿìè îêðóæàþùåé ñðåäû.
Íà îñíîâàíèè äàííûõ äîïîëíèòåëüíûõ ìåòîäîâ èññëåäîâàíèÿ:
 áèîõèìè÷åñêîì àíàëèçå êðîâè — óìåðåííîå ïîâûøåíèå ïîêàçàòåëåé: ÀËÒ, ÀÑÒ, ËÄà ñâèäåòåëüñòâóåò î íàëè÷èè èøåìèè ìèîêàðäà. Íà ÝÊà — äåïðåññèÿ ñåãìåíòà ST áîëåå ÷åì íà 1 ìì â ñìåæíûõ îòâåäåíèÿõ è îòðèöàòåëüíûå çóáöû Ò ãîâîðÿò î èìåþùèéñÿ èøåìèè ìèîêàðäà.
Îñòðûé êîðîíàðíûé ñèíäðîì
Âíåçàïíûé ïðèñòóï õàðàêòåðíûõ èíòåíñèâíûõ çàãðóäèíûõ áîëåé, äëèòåëüíîñòüþ áîëåå 15 ìèíóò.
Íåñòàáèëüíàÿ ñòåíîêàðäèÿ: ñòåíîêàðäèÿ ïîêîÿ ò.ê. ïðèñòóï áîëåé âîçíèê áåç íàëè÷èÿ ôèçè÷åñêîé íàãðóçêè, âî ñíå (íî÷íàÿ ñòåíîêàðäèÿ ñîîòâåòñòâóåò êðèòåðèÿì èñòèííîé ñòåíîêàðäèè ïîêîÿ), äëèëñÿ áîëåå 15 ìèíóò.  áèîõèìè÷åñêîì àíàëèçå êðîâè — îòñóòñòâèå ïîâûøåíèÿ ìàðêåðîâ íåêðîçà ñåðäå÷íîé ìûøöû (Ìèîãëîáèí, ÊÔÊ îáøàÿ,ÌÂ-ÊÔÊ, òðîïîíèí I è T ) è ïîâûøåíèÿ ïîêàçàòåëåé ÀËÒ, ÀÑÒ, ËÄà íà íå âûñîêèé óðîâåíü (äî 20 %) ïðè ïîâòîðíîì èññëåäîâàíèè ñâèäåòåëüñòâóåò î îòñóòñòâèè èíôàðêòà ìèîêàðäà.
3 ñòåïåíè òÿæåñòè âîçíèêíîâåíèå ñòåíîêàðäèè ïîêîÿ â òå÷åíèè ïîñëåäíèõ 48 ÷àñîâ.
ïîäãðóïïà À ñòåíîêàðäèè ïîêîÿ âîçíèêëà íà ôîíå äëèòåëüíî ïðîòåêàþùåé ãèïåðòîíè÷åñêîé áîëåçíè.
ÑÍ 0 ò.ê. â ïîêîå ïðèçíàêè äåêîìïåíñàöèè îòñóòñòâóþò. Îäûøêè ïðè ôèçè÷åñêîé íàãðóçêå íåò. Ãåìîäèíàìè÷åñêèõ íàðóøåíèé â ïîêîå íåò. Ôóíêöèÿ âíóòðåííèõ îðãàíîâ íå íàðóøåíà.
Ñòåïåíü áëèæàéøåãî ðèñêà ñìåðòè è ÈÌ — Êëàññ 2. (Ãðóïïà áîëüíûõ ïðîìåæóòî÷íîãî ðèñêà.) ò.ê. èìåþòñÿ: ñòåíîêàðäèÿ ïîêîÿ ñ äëèòåëüíîñòüþ ïðèñòóïà ñòåíîêàðäèè áîëåå 15 ìèí, â äàííûé ìîìåíò óæå êóïèðîâàâøèéñÿ; íî÷íàÿ ñòåíîêàðäèÿ; ñòåíîêàðäèÿ ñ äèíàìè÷åñêîé èíâåðñèåé çóáöà Ò; äåïðåññèÿ ñåãìåíòà ST â ïîêîå áîëåå 1 ìì â íåñêîëüêèõ îòâåäåíèÿõ.
2. Ñèíäðîì ãèïåðòðîôèè ëåâîãî æåëóäî÷êà
Íà îñíîâàíèè äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ: Ïðè èññëåäîâàíèè ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû âûÿâëåíî — ñìåùåíèå ëåâîé ãðàíèöû ñåðäöà êíàðóæè;
Íà îñíîâàíèè äàííûõ äîïîëíèòåëüíûõ ìåòîäîâ èññëåäîâàíèÿ:
ÝÊ× îòêëîíåíèå ÝÎÑ — ëåâîãðàììà — âûñîêèå çóáöû R â 1 ñòàíäàðòíîì îòâåäåíèè, AVR áîëåå 15 ìì; AVL — áîëåå 11 ìì; V5,V6 — áîëåå 25 ìì; óâåëè÷åíèå àìïëèòóäû çóáöà R â ëåâûõ ãðóäíûõ îòâåäåíèÿõV5,V6,è àìïëèòóäû çóáöà S â ïðàâûõ ãðóäíûõ îòâåäåíèÿõ V1,V2.
ÝõîÊà — ïðèçíàêè óìåðåííîãî óòîëùåíèÿ ñòåíêè ëåâîãî æåëóäî÷êà
3. Ñèíäðîì àðòåðèàëüíîé ãèïåðòåíçèè
íà îñíîâàíèè æàëîá íà ïåðèîäè÷åñêè âîçíèêàþùèå áîëè ñæèìàþùåãî, ïóëüñèðóþùåãî õàðàêòåðà, ñðåäíåé èíòåíñèâíîñòè, ëîêàëèçîâàííûå â çàòûëî÷íîé îáëàñòè; ïåðèîäè÷åñêè âîçíèêàþùèå ãîëîâîêðóæåíèÿ è îùóùåíèÿ øóìà â ãîëîâå.
Íà îñíîâàíèè äàííûõ àíàìíåçà çàáîëåâàíèÿ: Ñòðàäàåò ãèïåðòîíè÷åñêîé áîëåçíüþ â òå÷åíèè 7 ëåò. Îòìå÷àåò ïîâûøåíèå àðòåðèàëüíîãî äàâëåíèÿ äî 190100 ìì.ðò.ñò, (ðàáî÷åå 14090).
Íà îñíîâàíèè äàííûõ àíàìíåçà æèçíè: íàëè÷èå ôàêòîðîâ ðèñêà: îòÿãîùåííûé íàñëåäñòâåííûé àíàìíåç ïî ãèïåðòîíè÷åñêîé áîëåçíè, ïðîôåññèÿ ñâÿçàíà ñ áîëüøèì êîëè÷åñòâîì ñòðåññîâ.
Íà îñíîâàíèè äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ: ïðè èññëåäîâàíèè ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû âûÿâëåíî ïîâûøåíèå àðòåðèàëüíîãî äàâëåíèÿ, ïåðêóòîðíî — ñìåùåíèå ãðàíèö ñåðäöà âëåâî, âåðõóøå÷íûé òîë÷îê òàê æå ñìåùåí âëåâî; ïðè àóñêóëüòàöèè ñåðäå÷íûõ òîíîâ — àêöåíò 2 òîíà íàä àîðòîé.
3 ñòàäèÿ ò.ê. èìååòñÿ ïîâûøåíèå àðòåðèàëüíîãî äàâëåíèÿ è íàëè÷èå ïðèçíàêîâ ïîðàæåíèÿ îðãàíîâ ìèøåíåé — ãèïåðòðîôèÿ ëåâîãî æåëóäî÷êà è ïðèñòóï ñòåíîêàðäèè.
Ìÿãêàÿ àðòåðèàëüíàÿ ãèïåðòåíçèÿ — ñèñòîëè÷åñêîå àðòåðèàëüíîå äàâëåíèå â ïðåäåëàõ 140-159 ìì ðò ñò;
Ïðîãðåññèðóþùåå òå÷åíèå — â òå÷åíèè 7 ëåò ñòðàäàåò ãèïåðòîíè÷åñêîé áîëåçíüþ, â òå÷åíèè ýòîãî âðåìåíè ëåêàðñòâåííûå ïðåïàðàòû ïðèíèìàëà íå ðåãóëÿðíî, çà àðòåðèàëüíûì äàâëåíèåì íå ñëåäèëà, ÷òî ïðèâåëî ê ïîÿâëåíèþ ãèïåðòîíè÷åñêèõ êðèçîâ, ó÷àùåíèþ ãîëîâíûõ áîëåé è ãîëîâîêðóæåíèé.
Ðèñê 3 ò.ê. Èìååòñÿ 3 ñòàäèÿ àðòåðèàëüíîé ãèïåðòåíçèè, åñòü ôàêòîðû ðèñêà — ñåìåéíàÿ ïðåäðàñïîëîæåííîñòü, îæèðåíèå. Ïðèñóòñòâóåò ïîðàæåíèå îðãàíîâ ìèøåíåé (ãèïåðòðîôèÿ ëåâîãî æåëóäî÷êà è ñòåíîêàðäèÿ)
ÊËÈÍÈ×ÅÑÊÈÉ ÄÈÀÃÍÎÇ
Îñòðûé êîðîíàðíûé ñèíäðîì. Íåñòàáèëüíàÿ ñòåíîêàðäèÿ: ñòåíîêàðäèÿ ïîêîÿ 3 ñòåïåíè òÿæåñòè, ïîäãðóïïà À. ÑÍ0. Ñòåïåíü áëèæàéøåãî ðèñêà ñìåðòè è ÈÌ — Êëàññ 2. Ãèïåðòîíè÷åñêàÿ áîëåçíü 3 ñòàäèÿ; ìÿãêàÿ àðòåðèàëüíàÿ ãèïåðòåíçèÿ, ïðîãðåññèðóþùèå òå÷åíèå ðèñê 3 (âûñîêèé)
ËÅ×ÅÍÈÅ
Ðåæèì ïîñòåëüíûé, ò.ê. äàííàÿ ñòåíîêàðäèÿ ÿâëÿåòñÿ íå ñòàáèëüíîé è ìîæåò ïðèâåñòè ê ðàçâèòèþ èíôàðêòà ìèîêàðäà
Äèåòà ¹10 ñ îãðàíè÷åíèåì ëåãêî óñâàèâàåìûõ óãëåâîäîâ, ïðåîáëàäàíèåì íåíàñûùåííûõ æèðîâ, äîñòàòî÷íûì ñîäåðæàíèåì áåëêîâ è âèòàìèíîâ. Íåîáõîäèìî îãðàíè÷èòü ñîäåðæàíèå ïîâàðåííîé ñîëè.
Ìåäèêàìåíòîçíàÿ òåðàïèÿ:
1. êóïèðîâàíèå îñòðûõ ïðèñòóïîâ ñòåíîêàðäèè:
Rp.: Nitroglycerini 0.0005
D.t.d. ¹ 50 in tabulettis
S.: Ïî 1 òàáëåòêå ïîä ÿçûê ïðè áîëÿõ çà ãðóäèíîé.
2. Àíòèàãðåãàíòû
Rp.: Acidi Acetylsalicilici 0.5.
D.t.d. ¹ 10 in tabulettis
S.: ðàçæåâàòü 1 òàáëåòêó ïîñëå áîëåâîãî ïðèñòóïà.
Rp.: Acidi Acetylsalicilici 0.5.
D.t.d. ¹ 10 in tabulettis
S.: ïðèíèìàòü ïî 12 òàáëåòêå 1 ðàç â ñóòêè åæåäíåâíî.
3. Àíòèêîàãóëÿíòû
Rp.: Heparini 5ml (25000 ed)
D.t.d. ¹ 5
S.: ââåñòè 1 ìë (5000åä) âíóòðèâåííî
áîëþñíî 1 ðàç
ïîä êîíòðîëåì À×ÒÂ.
Rp.: Heparini 5ml (25000 ed)
D.t.d. ¹ 5
S.: Ñîäåðæèìîå ôëàêîíà ðàçâåñòè â 500 ìë èçîòîíè÷åñêîãî ðàñòâîðà íàòðèÿ õëîðèäà è ââåñòè âíóòðèâåííî êàïåëüíî, ñî ñêîðîñòüþ 10 êàïåëü â 1 ìèí (ïî 1250åä â ÷àñ) ïîä êîíòðîëåì À×ÒÂ.
À×Ò ñëåäóåò îïðåäåëèòü ÷åðåç 6 ÷àñîâ è ïîñëå ýòîãî ñêîððåêòèðîâàòü ñêîðîñòü èíôóçèè ïðåïàðàòà. Òàê, ÷òî áû ÷åðåç 6 ÷àñîâ ïîñëå íà÷àëà ââåäåíèÿ À×Ò â 1,5-2 ðàçà ïðåâûøàëî íîðìàëüíûé óðîâåíü (30—40 ñåê.) è çàòåì ñòðîãî óäåðæèâàëîñü íà íåì.
Ïðåïàðàò ââîäèì íåïðåðûâíî â òå÷åíèè 3 ñóòîê.
ñ 3èõ ñóòîê:
Rp.: Neodicumarini 0,1
D.t.d. ¹ 10 in tab.
S.: ïðèíèìàòü ïî 1 òàáëåòêå 1 ðàç â ñóòêè åæåäíåâíî.
ïîä êîíòðîëåì èíäåêñà ïðîòðîìáèíà
4. Áëîêàòîðû ìåäëåííûõ êàëüöèåâûõ êàíàëüöåâ
Rp.: Felodipini 0.01.
D.t.d. ¹ 30 in dragee
S.: ïî 1 òàáëåòêå 2 ðàçà â äåíü ðàñøèðÿåò êîðîíàðíûå è ïåðèôåðè÷åñêèå (ãëàâíûì îáðàçîì àðòåðèàëüíûå) ñîñóäû, îêàçûâàåò îòðèöàòåëüíîå èíîòðîïíîå äåéñòâèå, óìåíüøàåò ïîòðåáíîñòü ìèîêàðäà â êèñëîðîäå.  îòëè÷èå îò âåðàïàìèëà íå îêàçûâàåò óãíåòàþùåãî âëèÿíèÿ íà ïðîâîäÿùóþ ñèñòåìó ñåðäöà è îáëàäàåò ñëàáîé àíòèàðèòìè÷åñêîé àêòèâíîñòüþ.
5. Ëå÷åíèå àðòåðèàëüíîé ãèïåðòåíçèè
Ôèêñèðîâàííàÿ êîìáèíàöèÿ àíòîãàíèñòîâ êàëüöèÿ è ïðåïàðàòîâ ãðóïïû ñàðòàíû.
Rp.: Tab.Valsartani 0.04
D.t.d. ¹ 30
S.: ïî 1 òàáëåòêå 2 ðàçà â äåíü
6. Íà 5-7 ñóòêè ïîñëå ïðèñòóïà ïðè îòñóòñòâèè ïîâòîðíûõ ýïèçîäîâ èøåìèè ìèîêàðäà â ïîêîå ðåêîìåíäóåòñÿ ïðîâåäåíèå íàãðóçî÷íîãî òåñòà. Öåëüþ ýòîãî òåñòà ÿâëÿåòñÿ ïîäòâåðæäåíèå äèàãíîçà ÈÁÑ, à òàê æå âîçìîæíîñòü ïðîãíîçèðîâàòü êîðîíàðíóþ èøåìèþ â áóäóùåì.
ÏÐÎÃÍÎÇ
Ïðè íåñòàáèëüíîé ñòåíîêàðäèè â òå÷åíèè 3 ìåñÿöåâ èíôàðêò ìèîêàðäà ðàçâèâàåòñÿ â 20-30% ñëó÷àåâ ñî ñìåðòíîñòüþ 4-10%. Êðîìå ðàçâèòèÿ èíôàðêòà ìèîêàðäà âîçìîæíà âíåçàïíàÿ ñåðäå÷íàÿ ñìåðòü.
ÝÒÈÎËÎÃÈß È ÏÀÒÎÃÅÍÅÇ ÇÀÁÎËÅÂÀÍÈß
íåñòàáèëüíûé ñòåíîêàðäèÿ êîðîíàðíûé ñèíäðîì
 îñíîâå îñòðîãî êîðîíàðíîãî ñèíäðîìà ëåæàò òàêèå âçàèìîñâÿçàííûå ïðîöåññû, êàê ðàçðûâ áëÿøêè, àêòèâàöèÿ è àãðåãàöèÿ òðîìáîöèòîâ ñ îáðàçîâàíèåì òðîìáà, äèñôóíêöèÿ ýíäîòåëèÿ, ñïàçì è ïåðåñòðîéêà ñîñóäîâ.
Ðàçðûâ áëÿøêè ëåæèò â îñíîâå íåñòàáèëüíîé ñòåíîêàðäèè. Íà ïîâðåæäåííîé áëÿøêå îñåäàþò òðîìáîöèòû, ïðîèñõîäèò èõ àêòèâàöèÿ è àãðåãàöèÿ, àêòèâèðóåòñÿ ñèñòåìà ñâåðòûâàíèÿ è îáðàçóåòñÿ òðîìá. Ðàçðûâó áëÿøêè ñïîñîáñòâóåò âîñïàëåíèå, â òîì ÷èñëå àêòèâàöèÿ ëèìôîöèòîâ è ìàêðîôàãîâ. Ïîâðåæäåííûå áëÿøêè äàæå ïîñëå ñòàáèëèçàöèè ðàñòóò áûñòðåå äðóãèõ. Ïðè êîíòðîëüíîé àíãèîãðàôèè ó 85 áîëüíûõ ñ íåñòàáèëüíîé ñòåíîêàðäèåé, ëå÷èâøèõñÿ òîëüêî ìåäèêàìåíòîçíî, áûëî âûÿâëåíî óâåëè÷åíèå â ðàçìåðàõ (âïëîòü äî îêêëþçèè) 25% ïîâðåæäåííûõ áëÿøåê è ëèøü 7% íåïîâðåæäåííûõ áëÿøåê. Ïðè ýòîì ðîñò áëÿøåê êîððåëèðîâàë ñ ÷àñòîòîé èøåìè÷åñêèõ îñëîæíåíèé.
Êîíòàêò òðîìáîöèòîâ ñ ñóáýíäîòåëèåì ïðèâîäèò ê èõ àäãåçèè, àãðåãàöèè è, â êîíöå êîíöîâ, ê îáðàçîâàíèþ òðîìáà. Ïðè àêòèâàöèè òðîìáîöèòîâ ïðîèñõîäèò èçìåíåíèå êîíôîðìàöèè ãëèêîïðîòåèäà IIb/IIIa íà èõ ìåìáðàíå, ÷òî âåäåò ê äàëüíåéøåé àêòèâàöèè è àãðåãàöèè òðîìáîöèòîâ. Ïðè ýòîì, çàìåòíî óñêîðÿåòñÿ îáðàçîâàíèå òðîìáèíà, ÷òî âëå÷åò çà ñîáîé äàëüíåéøèé ðîñò è ñòàáèëèçàöèþ òðîìáà.
Ñïàçì ñîñóäîâ ìîæåò âîçíèêàòü ïîä äåéñòâèåì ìåñòíûõ ìåäèàòîðîâ, âûñâîáîæäàþùèõñÿ èç ñóáýíäîòåëèÿ èëè ðàñòóùåãî òðîìáà. Ñïàçì íåðåäêî âîçíèêàåò â îáëàñòè íåñòàáèëüíîé áëÿøêè, ÷òî, êàê ñ÷èòàåòñÿ, ìîæåò ñïîñîáñòâîâàòü òðîìáîçó. Ýíäîòåëèàëüíàÿ äèñôóíêöèÿ è ñïàçì ìîãóò âîçíèêàòü äàæå ïðè àíãèîãðàôè÷åñêè íåèçìåíåííûõ êîðîíàðíûõ àðòåðèÿõ.
Îáû÷íî ïðè íåñòàáèëüíîé ñòåíîêàðäèè íà êîðîíàðíîé àíãèîãðàììå îáíàðóæèâàåòñÿ åäèíñòâåííîå ïîðàæåíèå, âûçâàâøåå èíôàðêò, îäíàêî íåðåäêî òàêèõ ïîðàæåíèé áûâàåò íåñêîëüêî, ÷òî óêàçûâàåò íà ñèñòåìíûé õàðàêòåð çàáîëåâàíèÿ.
ÈÑÏÎËÜÇÓÅÌÀß ËÈÒÅÐÀÒÓÐÀ
1. È.Í. Áî÷êàðåâ — Âíóòðåííèå áîëåçíè ó÷. — «ìåäèöèíñêîå èíôîðìàöèîííîå àãåíñòâî» 2009.
2. À.È. Ìàðòûíîâ, Í.À. Ìóõèí — Âíóòðåííèå áîëåçíè. Ìîñêâà ÃÝÎÒÀÐ- ìåäèà 2005.
3. Ëåêöèîííûé ìàòåðèàë
4. Â.Â. Ìóðàøêî, À.Â. Ñòðóòûíñêèé — Ýëåêòðîêàðäèîãðàôèÿ — 1991.
5. Í.Â. Ìåíüêîâ, Â.Â. Êîñòèíà — îáñëåäîâàíèå áîëüíîãî â òåðàïåâòè÷åñêîé êëèíèêå -2009
6. Àðîíîâ Ä.Ì. Ïåðâè÷íàÿ è âòîðè÷íàÿ ïðîôèëàêòèêà ñåðäå÷íî-ñîñóäèñòûõ çàáîëåâàíèé — èíòåðïîëÿöèÿ íà Ðîññèþ// Ñåðäöå.- 2002.- ¹ 3.- Ñ. 109-112.
Ðàçìåùåíî íà Allbest.ru
…
Источник

Îñòðûé êîðîíàðíûé ñèíäðîì, ïàòîãåíåç. Òðàíñìóðàëüíîå (ñóáýïèêàðäèàëüíîå) ïîâðåæäåíèå ìèîêàðäà. Îöåíêà íàëè÷èÿ êëèíè÷åñêèõ ïðèçíàêîâ, ñâèäåòåëüñòâóþùèõ î íåñòàáèëüíîñòè ñîñòîÿíèÿ áîëüíîãî. Ãëàâíûå îñîáåííîñòè ïðîâåäåíèÿ ôèáðèíîëèòè÷åñêîé òåðàïèè.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | ïðåçåíòàöèÿ |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 09.03.2016 |
| Ðàçìåð ôàéëà | 704,9 K |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
HTML-âåðñèè ðàáîòû ïîêà íåò.
Cêà÷àòü àðõèâ ðàáîòû ìîæíî ïåðåéäÿ ïî ññûëêå, êîòîðàÿ íàõîäÿòñÿ íèæå.
Ïîäîáíûå äîêóìåíòû
Ïàòîãåíåç îñòðîãî êîðîíàðíîãî ñèíäðîìà, åãî êëàññèôèêàöèÿ. Âèäû áëÿøåê. Ïàòîãåíåòè÷åñêèå àñïåêòû ÎÊÑ ñ ïîäúåìîì ñåãìåíòà ST, êàðòèíà êîðîíàðíîãî ðóñëà. Îöåíêà íàëè÷èÿ êëèíè÷åñêèõ ïðèçíàêîâ, ñâèäåòåëüñòâóþùèõ î «íåñòàáèëüíîñòè» ñîñòîÿíèÿ áîëüíîãî.
ïðåçåíòàöèÿ [2,2 M], äîáàâëåí 15.10.2015
Êëàññèôèêàöèÿ, ìåõàíèçì ðàçâèòèÿ îñòðîãî êîðîíàðíîãî ñèíäðîìà. Âèäû áëÿøåê. Îöåíêà êëèíè÷åñêèõ ïðèçíàêîâ, ñâèäåòåëüñòâóþùèõ î «íåñòàáèëüíîñòè» ñîñòîÿíèÿ áîëüíîãî. Ïðè÷èíû çàãðóäèííûõ áîëåé. Ëå÷åáíàÿ òàêòèêà ïðè ÎÊÑ. Ìåòîäû âîññòàíîâëåíèÿ êðîâîòîêà.
ïðåçåíòàöèÿ [2,2 M], äîáàâëåí 27.04.2016
Àíàìíåç æèçíè è çàáîëåâàíèÿ ïàöèåíòà, æàëîáû ïðè ïîñòóïëåíèè. Êîìïëåêñíîå èññëåäîâàíèå ñîñòîÿíèÿ áîëüíîãî. Îáîñíîâàíèå äèàãíîçà — îñòðûé êîðîíàðíûé ñèíäðîì, ãèïåðòîíè÷åñêàÿ áîëåçíü, III ñòåïåíü, III ñòàäèÿ. Ïëàí ëå÷åíèÿ ïàöèåíòà è ïðîãíîç äëÿ æèçíè.
èñòîðèÿ áîëåçíè [43,3 K], äîáàâëåí 28.01.2013
Ïðè÷èíû îñòðîãî ñíèæåíèÿ êîðîíàðíîé ïåðôóçèè. Íåäîñòàòî÷íîå îáåñïå÷åíèå ìèîêàðäà êèñëîðîäîì. Îñíîâíûå ôîðìû îñòðîãî êîðîíàðíîãî ñèíäðîìà. Êëàññèôèêàöèÿ ïî ãëóáèíå ïîðàæåíèÿ, ëîêàëèçàöèè, ñòàäèè, òÿæåñòè òå÷åíèÿ. Âïåðâûå âîçíèêøàÿ ñòåíîêàðäèÿ íàïðÿæåíèÿ.
ïðåçåíòàöèÿ [3,6 M], äîáàâëåí 20.02.2017
Èøåìè÷åñêàÿ áîëåçíü ñåðäöà. Ñîñòîÿíèå ìèîêàðäà ïðè ðàçëè÷íûõ âàðèàíòàõ îñòðîãî êîðîíàðíîãî ñèíäðîìà. Âîçíèêíîâåíèå òÿæåëîé ñòåíîêàðäèè. Ïðè÷èíû ïîäúåìà óðîâíÿ òðîïîíèíà. Îïðåäåëåíèå îñòðîãî èíôàðêòà ìèîêàðäà. Óñëîâèÿ ïðîâåäåíèÿ òðîìáîëèòè÷åñêîé òåðàïèè.
ïðåçåíòàöèÿ [2,8 M], äîáàâëåí 18.11.2014
Ñìåðòíîñòü îò îñòðîãî êîðîíàðíîãî ñèíäðîìà â ìèðå. Îöåíêà ðèñêà íåáëàãîïðèÿòíîãî èñõîäà ó ïàöèåíòà, ïîñòóïèâøåãî ñ ïîäîçðåíèåì íà íåãî. Âåäóùèé ïàòîãåíåòè÷åñêèé ìåõàíèçì îñòðîãî êîðîíàðíîãî ñèíäðîìà, åãî ñèìïòîìû, ïàòîãåíåç, ôàêòîðû ðèñêà è äèàãíîñòèêà.
ïðåçåíòàöèÿ [715,3 K], äîáàâëåí 25.02.2016
Ñóùíîñòü ïîíÿòèÿ «èíôàðêò ìèîêàðäà», îñíîâíûå ôîðìû ïî ëîêàëèçàöèè. Ïðîãðåññèðîâàíèå àòåðîñêëåðîòè÷åñêîé áëÿøêè. Îñòðûé êîðîíàðíûé ñèíäðîì, åãî êëèíè÷åñêèå ïðèçíàêè. Ðàííÿÿ ïîñòèíôàðêòíàÿ ñòåíîêàðäèÿ, òðîìáîýìáîëèÿ ëåãî÷íîé àðòåðèè, ðàçðûâû ñåðäöà.
ïðåçåíòàöèÿ [933,8 K], äîáàâëåí 16.05.2012
Ïðîèñõîæäåíèå ðàçíîîáðàçíûõ áîëåâûõ ïðîÿâëåíèé áîëè â ãðóäè. Îöåíêà íàëè÷èÿ êëèíè÷åñêèõ ïðèçíàêîâ, ñâèäåòåëüñòâóþùèõ î «íåñòàáèëüíîñòè» ñîñòîÿíèÿ áîëüíîãî. Ïîÿâëåíèå ýïèçîäîâ ñòåíîêàðäèè de novo. Õàðàêòåð ñåðäå÷íîé áîëè ïðè âðîæäåííîì ïîðîêå ñåðäöà.
ïðåçåíòàöèÿ [2,1 M], äîáàâëåí 27.09.2016
Ðàçâèòèå ó áîëüíîãî ñòåíîêàðäèè, èíôàðêòà ìèîêàðäà. Ïàòîãåíåòè÷åñêèå àñïåêòû îñòðîãî êîðîíàðíîãî ñèíäðîìà. Õàðàêòåðíûå èçìåíåíèÿ íà ýëåêòðîêàðäèîãðàôèè â çàâèñèìîñòè îò ëîêàëèçàöèè. Ìåòîäû âîññòàíîâëåíèÿ êðîâîòîêà. Ìåõàíèçì äåéñòâèÿ àíòèàãðåãàíòîâ.
ïðåçåíòàöèÿ [2,1 M], äîáàâëåí 02.03.2015
Èçó÷åíèå ñîâîêóïíîñòè ïàòîëîãè÷åñêèõ ðåàêöèé îðãàíèçìà, âîçíèêàþùèõ ïðè ðàçâèòèè èíôàðêòà ìèîêàðäà. Èññëåäîâàíèå êîðîíàðíûõ ïðè÷èí âîçíèêíîâåíèÿ áîëåé, êëèíè÷åñêîãî ïðîÿâëåíèÿ ñòåíîêàðäèè. Õàðàêòåðèñòèêà ìåòîäîâ äîãîñïèòàëüíîãî è ñòàöèîíàðíîãî ëå÷åíèÿ.
ïðåçåíòàöèÿ [157,7 K], äîáàâëåí 27.12.2011

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Источник
Острый коронарный синдром (ОКС) – сочетание клинических симптомов, позволяющих заподозрить у больного обострение ИБС. Все виды обострения ИБС на начальных этапах имеют сходную клинику, этиологию, патогенез, принципы лечения.
Термин ОКС дает возможность врачу начать лечение до постановки окончательного диагноза, что существенно в условиях крайнего дефицита времени. Особенно важно на этом этапе правильно выбрать тактику ведения больного. Если ОКС сопровождается подъемом сегмента ST-на ЭКГ необходимо как можно быстрее полностью восстановить коронарный кровоток.
Виды
Различают две основных формы ОКС, имеющие различные ЭКГ признаки:
- ОКСП ST;
- ОКСБП ST.
ОКС с подъемом ST
ОКС с подъемом ST – длительная ишемия, связанная с полной непроходимостью одной из венечных артерий. Ишемия вызывает дисбаланс между клеточным и внеклеточным содержанием калия, в результате возникают импульсы, повышающие изолинию.
 ОКС c подъемом сегмента ST
ОКС c подъемом сегмента ST
ОКСП ST – тяжелая патология, заканчивающаяся, без врачебного вмешательства, трансмуральным ИМ. Если же проходимость пораженной артерии будет быстро восстановлена, некроза сердечной мышцы не возникает.
ОКС без подъема ST
ОКСБП ST характеризуется развитием ишемии в условиях сохраненного, но недостаточного коронарного кровотока.
В этом случае возможны следующие патологии:
- нестабильная стенокардия (НС);
- ИМ без зубца Q.
Нестабильная стенокардия
НС – транзиторное состояние. При отсутствии лечения НС часто приводит к острому инфаркту, тяжелым аритмиям, внезапной смерти, может перейти в стабильную стенокардию, но с более высоким функциональным классом.
Различают следующие виды НС:
- впервые возникшая стенокардия;

- прогрессирующая стенокардия;
- стенокардия Принцметала (вариантная)
ИМ без зубца Q
При этом варианте заболевания отсутствуют классические изменения ЭКГ, однако, о гибели кардиомиоцитов говорит повышение специфических показателей крови.
Стадии и степени
Все виды ОКС – различные клинические проявления единого патологического процесса – тромбоза коронарной артерии разной степени выраженности.
ОКС – это процесс, стадии которого различаются сменяющими друг друга патологическими изменениями в миокарде и соответствующими им ЭКГ-признаками.
- Острейшая стадия. В эту стадию происходит обтурация тромбом ствола или крупной ветви одной из венечных артерий. Миокард, в результате острой ишемии, становится гибернирующим и оглушенным. Однако клетки сердца на этом этапе еще живы, и процесс полностью обратим. На ЭКГ наблюдается подъем ST и высокие, часто превышающие зубец R, зубцы T.
- Острая стадия. Кардиомиоциты в центре зоны ишемии начинают погибать. На периферии, за счет коллатерального кровообращения, миокард еще некоторое время сохраняется в оглушенном состоянии, однако, если процесс продолжается, и клетки на периферии вскоре начинают гибнуть, расширяя зону некроза. На ЭКГ появляется зубец Q, увеличивающийся по мере разрастания зоны некроза. Сегмент ST постепенно начинает снижаться к изолинии, зубец T становится отрицательным.
- Подострая стадия. Расширение зоны некроза прекращается. Разграничиваются погибшие участки миокарда от выживших зон. Сегмент ST возвращается на изолинию. Заканчивается эта стадия, когда перестает углубляться зубец T.
- Стадия формирования рубца. Погибшие кардиомиоциты замещаются фиброзной тканью. Окружающие рубец клетки миокарда гипертрофируются. Зубец T становится менее глубоким, зубец Q обычно сохраняется, иногда он становится менее выраженным.
Симптомы
ОКС при подъеме сегмента ST, чаще всего проявляется типичным ангинозным приступом.
Для него характерно:
- тяжелые боли, давящего или сжимающего характера в ретростернальной области, усиливающиеся при незначительной нагрузке.
- иррадиация боли чаще в область левого плечевого пояса;
- тахикардия и аритмия разной степени тяжести;
- подъем или снижение АД;
- резкая слабость, холодный пот;
- часто присутствует психическое возбуждение, страх смерти.
Кроме типичной симптоматики возможны следующие варианты развития заболевания, в зависимости от ведущего синдрома:
- абдоминальный тип;
- аритмический тип;
- астматический тип;
- цереброваскулярный тип;
- малосимптомный тип.

Клиника ОКС определяется степенью ишемии миокарда, локализацией патологического процесса, сопутствующей патологией, возрастом пациента.
Причины появления
Основная причина ОКС – образование тромба в месте разрыва атеросклеротической бляшки. Разрыву подвергаются атеросклеротические бляшки с крупным растущим липидным ядром и тонкой соединительнотканной оболочкой. Содержимое атеросклеротической бляшки активизирует тромбоциты и каскад коагуляции, результатом чего становится острый тромб.
ОКС с подъемом ST свидетельствует о прекращении кровотока в одной из венечных артерий за счет тромба. В подавляющем большинстве случаев такое состояние заканчивается тяжелым трансмуральным инфарктом миокарда. Только в небольшом проценте случаев исходом подобного состояния является НС. Поэтому, чтобы избежать развития ИМ этим больным необходимо срочно восстановить коронарный кровоток.
В основе возникновения ОКС при НС и ОКСБП ST лежит формирование пристеночного, не закрывающего полностью просвет венечной артерии тромба, в результате возникает субэндокардиальная ишемия миокарда.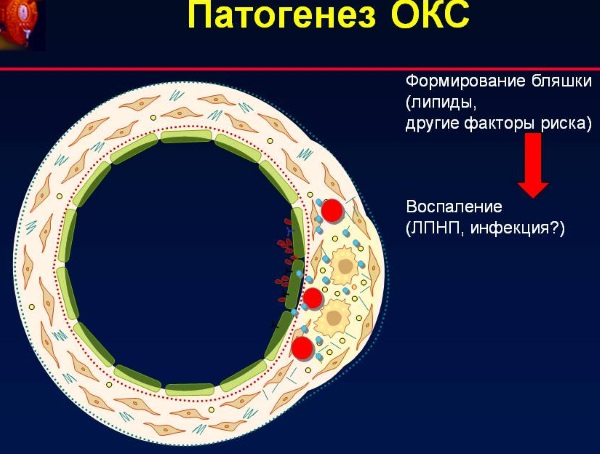
Если кислородное голодание не ведет к гибели кардиомиоцитов, говорят о НС, если же разовьется некроз сердечных тканей, то речь идет о ИМБП ST. Различаются эти два состояния биохимическими методами.
Диагностика
При подозрении на ОКС состояние больного начинает рассматриваться как ургентное, а лечебные и диагностические мероприятия должны быть строго выполнены согласно протоколу. Вся ургентная диагностика и лечение выполняются бесплатно.
Электрокардиография
ЭКГ – регистрация электрических потенциалов, возникающих при работе сердца. Во время записи ЭКГ используют наложение электродов по специальной схеме. Электроды фиксируют силу и направление электрических импульсов, а записывающее устройство регистрирует их на носителе, на бумаге или в электронном виде (цена исследования 1800 руб.)
ЭКГ наиболее важный диагностический тест на догоспитальном этапе, способный определить дальнейшую лечебную и диагностическую тактику. ЭКГ обязательно проводится в 12 стандартных отведениях, при необходимости, количество отведений увеличивают.
Если на ЭКГ определяется подъем ST или острая полная блокада левой ножки пучка Гиса, врач должен определить дальнейшую лечебно-диагностическую тактику:
- Если есть возможность в течение 120 мин от первого контакта с больным доставить его в учреждение, где есть кардиографическое оборудование и персонал, способный выполнить КАГ и первичную ЧКВ (чрескожное коронарное вмешательство), больного срочно направляют на первичное стентирование.
- Если такой возможности нет, на догоспитальном этапе начинают тромболитическую терапию, а проведение КАГ откладывают.
Коронароангиография (КАГ)
КАГ – прижизненная визуализация коронарных сосудов.
Бедренную или лучевую артерию прокалывают толстой иглой, через просвет которой вводят тонкий катетер. Используя визуальный контроль, катетер проводят максимально близко к коронарным артериям, а затем через него вводят контрастное вещество (Омнипак, Ультравист). После введения контраста делают серию снимков. Стоимость процедуры в Москве 11-70 тысяч руб.
КАГ при ОКС выполняет и лечебные задачи. После коронарографии выполняется стентирование поврежденной артерии. Восстановление коронарного кровотока фактически прерывает развитие инфаркта миокарда, что снижает смертность и улучшает долгосрочные результаты.
После проведения КАГ выставляется окончательный диагноз, речь уже идет не об ОКС, а о конкретной форме ИБС. Дальнейшая диагностика направлена на решения вопроса о функциональном состоянии всей кардиальной системы у конкретного больного, определяется тактика его дальнейшего лечения и реабилитации.
Если же после проведенной коронарографии выясняется, что болевой приступ был вызван не венечной патологией, то диагностика направлена на выяснение его причин.
Лабораторные исследования крови
- Анализ периферической крови (цена 650-670 руб.). Хотя рутинные анализы не являются значимыми для диагностики, но по изменению этих показателей можно судить о воспалительной реакции в миокарде, вызванной длительной ишемией.
- Коагулограмма крови (цена 250-1300 руб.). С помощью анализа определяется состояние свертывающей системы крови.
- Липидный профиль плазмы крови (цена 1050-1100 руб.).
- Кровь на маркеры повреждения миокарда (КФК-МВ, тропонины I и T, миоглобин) в динамике (цена 1650- 1900 руб.).
Холтеровское мониторирование ЭКГ
Постоянный контроль необходим для предупреждения повторного ангинозного приступа, (цена 2300-3900 руб.).
Эхокардиография сердца
С помощью сонографии определяет размеры сердца, состояние клапанного аппарата, наличие сердечной недостаточности, определяют зоны гиподинамии (цена 2500 руб.).
Магниторезонансная томография сердца
Методика позволяет выявить даже незначительные зоны некроза в миокарде, (цена 6000-38000 руб.).
Сцинтиграфия миокарда
Исследование проводится с помощью радионуклидных веществ, с целью верификации зон некроза и ишемии в миокарде, (цена 5800 руб.).
Когда необходимо обратиться к врачу
Если у больного на высоте физической, психической нагрузки или в покое появляются:
- резкие давящие, режущие боли в ретростернальной (или любой другой) области;
- сердцебиение, аритмии;
- резкий подъем (или снижение) АД;
- одышка, слабость, холодный пот;
- психическое возбуждение.

Необходимо срочно:
- уложить больного;
- дать нитроглицерин (если позволяет АД) под язык;
- попросить разжевать таблетку аспирина;
- вызвать бригаду скорой помощи.
Профилактика
| Виды профилактики ОКС | Профилактические мероприятия |
| Первичная профилактика ОКС |
|
| Вторичная профилактика ОКС |
|
Методы лечения
ОКС с подъемом ST или с острой ПБЛНПГ – неотложное состояние, результативность лечения которого определяется быстротой постановки диагноза и начала терапии.
Лечение, начинающееся одновременно с установлением диагноза, направлено:
- устранение болевого синдрома;
- восстановление проходимости коронарного русла;
- устранение ишемии.
Ургентная терапия
Обезболивание
- Наркотические аналгетики: морфин в/в 2 мг, затем по 2 мг каждые 15 мин до купирования боли.
- Нитроглицерин 1-2 таблетки сублингвально, спрей – 1-2 ингаляции, при отсутствии противопоказаний (резкое снижение ад) внутривенное введение нитроглицерина в дозе 20-200мкг/мин (дозу подбирают индивидуально).

Кислородная поддержка – ингаляции увлажненного кислорода со скоростью 2-4 л/мин.
Бета-адреноблокаторы
При ОКС необходимо максимально раннее назначение бета-блокаторов. Они снижают ЧСС, АД, сократимость миокарда, тем самым уменьшают потребность миокарда в кислороде.
Применяются только препараты с доказанной эффективностью:
- бисопролол 10 мг;
- метопролол 50 мг;
- карведилол 12,5 мг.
Антиагрегантная терапия
Для предотвращения повторного тромбообразования всем больным назначается двойная антиагрегантная терапия: аспирин без кишечнорастворимого покрытия 150-300мг + тикагрелор (Брилинта) 180 мг.
В отсутствии тикагрелора используют клопидогрел (Плавикс) 300-600 мг.
Антикоагулянтная терапия
Антикоагулянтная терапия назначается всем пациентам с ОКСП ST, независимо от основной тактики лечения:
- фондапаринукс (Арикстра) — 2,5 мг/сутки
- эноксапарин – подкожно 1мг/кг массы тела каждые 12 часов.
Восстановление кровотока в пораженной артерии
Сразу же после постановки диагноза ОКСП ST, определяют тактику реперфузионной терапии.
КАГ с последующим восстановлением проходимости поврежденной артерии
Если есть возможность в течение 120 мин. после первого контакта с пациентом доставить его в госпитальное учреждение, где могут провести КАГ с последующей ЧКВ или АКШ (аорто-коронарное шунтирование), то предпочтение отдается этой тактике. Доказано, что она ведет к снижению количества осложнений и смертности. Чаще проводится более простое ЧКВ с введением стентов.
АКШ – это полостная операция, которая проводится на открытом сердце. Существует и малоинвазивная техника АКШ, но она сложна в исполнении и неудобна при наложении нескольких шунтов. Суть операции состоит в создании дополнительного пути току крови.
Показанием к АКШ является:
- поражение главного ствола левой коронарной артерии;
- одновременное поражение трех главных стволов коронарной системы;
- дисфункция левого желудочка;
- поражение артерии в месте бифуркации (постановка стента в таких местах технически затруднена).
Тромболитическая терапия (ТЛТ)
Тромболизис делается не позднее 12 часов о начала заболевания, в более поздние сроки этот способ неэффективен. В результате ТЛТ активизируются тромбоциты, появляется большое количество мелких тромбов, поэтому тромболитическая терапия проводится совместно с терапией антикоагулянтами.
Противопоказания к проведению ТЛТ:
- геморрагический инсульт менее 6 месяцев назад;
- черепно-мозговая травма в анамнезе;
- хирургическое вмешательство в течение последних 3 недель,
- желудочно-кишечное кровотечение в течение последнего месяца;
- расслаивающая аневризма аорты;
- высокие цифры АД, не поддающиеся коррекции.
Для тромболизиса применяются:
- Метализе (тенектеплаза) – используется для проведения ТЛТ на догоспитальном этапе, 1 раз по 30-50 мг, в зависимости от массы тела.
- Актилизе (алтеплаза) – употребляется только в стационаре на фоне непрерывного введения гепарина. Вначале вводят 15 мг болюсно, а затем переходят на капельное введение. Общая доза препарата 100 мг.
Лекарственные препараты
ОКС – это ургентное состояние, поэтому лекарственные средства применяются в основном разово, во время оказания медицинской помощи. При необходимости некоторые препараты больной продолжает принимать и после постановки окончательного диагноза. При этом лекарства назначаются на длительные сроки, понятия курсовое лечение в кардиологии не существует.
Кислород для ингаляций (медицинский газ)
- Введение газа через назальный катетер (4-8 л/мин), если насыщение кислорода меньше 90%.
Нитраты
- нитроглицерин (таблетки 0,0005 сублингвально) – 1-2 таблетки под язык для купирования болей (цена 16 руб.).
