Ибс острый инфаркт миокарда мкб 10 код
Включено: с упоминанием о гипертензии (I10-I15)
I20 Стенокардия [грудная жаба]
I20.0 Нестабильная стенокардия
I20.1 Стенокардия с документально подтвержденным спазмом
I20.8 Другие формы стенокардии
I20.9 Стенокардия неуточненная
I21 Острый инфаркт миокарда
Включено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала
Исключено:
инфаркт миокарда:
— перенесенный в прошлом (I25.2)
— последующий (I22.-)
— уточненный как хронический или продолжительностью более 4 нед (более 28 дней) от начала (I25.8)
некоторые текущие осложнения после острого инфаркта миокарда (I23.-)
постинфарктный миокардиальный синдром (I24.1)
I21.0 Острый трансмуральный инфаркт передней стенки миокарда
I21.1 Острый трансмуральный инфаркт нижней стенки миокарда
I21.2 Острый трансмуральный инфаркт миокарда других уточненных
локализаций
I21.3 Острый трансмуральный инфаркт миокарда неуточненной локализации
I21.4 Острый субэндокардиальный инфаркт миокарда
I21.9 Острый инфаркт миокарда неуточненный
I22 Повторный инфаркт миокарда
Включено: рецидивирующий инфаркт миокарда
Исключено: инфаркт миокарда, уточненный как хронический или с установленной продолжительностью более 4 недель (более 28 дней) от начала (I25.8)
I22.0 Повторный инфаркт передней стенки миокарда
I22.1 Повторный инфаркт нижней стенки миокарда
I22.8 Повторный инфаркт миокарда другой уточненной локализации
I22.9 Повторный инфаркт миокарда неуточненной локализации
I23 Некоторые текущие осложнения острого инфаркта миокарда
Исключено: перечисленные состояния:
— не уточненные как текущие осложнения острого инфаркта миокарда (I31.-, I51.-)
— сопровождающие острый инфаркт миокарда (I21-I22)
I23.0 Гемоперикард как ближайшее осложнение острого инфаркта миокарда
I23.1 Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда
I23.2 Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
I23.3 Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда
Исключено: с гемоперикардом (I23.0)
I23.4 Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда
I23.5 Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда
I23.6 Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда
I23.8 Другие текущие осложнения острого инфаркта миокарда
I24 Другие формы острой ишемической болезни сердца
Исключено:
преходящая ишемия миокарда новорожденного (P29.4)
стенокардия (I20.-)
I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда
Исключено: коронарный тромбоз хронический или установлен-
ной продолжительностью более 4 недель (более 28 дней) от
начала (I25.8)
I24.1 Синдром Дресслера
I24.8 Другие формы острой ишемической болезни сердца
I24.9 Острая ишемическая болезнь сердца неуточненная
Исключено: ишемическая болезнь сердца (хроническая) БДУ
(I25.9)
I25 Хроническая ишемическая болезнь сердца
Исключено: сердечно-сосудистая болезнь БДУ (I51.6)
I25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная
I25.1 Атеросклеротическая болезнь сердца
I25.2 Перенесенный в прошлом инфаркт миокарда
I25.3 Аневризма сердца
I25.4 Аневризма коронарной артерии
Исключено: врожденная коронарная (артерии) аневризма
(Q24.5)
I25.5 Ишемическая кардиомиопатия
I25.6 Бессимптомная ишемия миокарда
I25.8 Другие формы хронической ишемической болезни сердца
I25.9 Хроническая ишемическая болезнь сердца неуточненная
Ischaemic heart diseases
(I20-I25)
Note:
For morbidity, duration as used in categories I21, I22, I24 and I25 refer to the interval elapsing between onset of the ischaemic episode and admission to care. For mortality, duration refers to the interval elapsing between onset and death.
Incl.:
with mention of hypertension (I10-I15)
Use additional code, if desired, to identify presence of hypertension.
I20 Angina pectoris
I20.0 Unstable angina
Angina:
- crescendo
- de novo effort
- worsening effort
Intermediate coronary syndrome
Preinfarction syndrome
I20.1 Angina pectoris with documented spasm
Angina:
- angiospastic
- Prinzmetal
- spasm-induced
- variant
I20.8 Other forms of angina pectoris
Angina of effort
Coronary slow flow syndrome
Stable angina
Stenocardia
I20.9 Angina pectoris, unspecified
Angina:
- NOS
- cardiac
Anginal syndrome
Ischaemic chest pain
I21 Acute myocardial infarction
Incl.:
myocardial infarction specified as acute or with a stated duration of 4 weeks (28 days) or less from onset
Excl.:
certain current complications following acute myocardial infarction (I23.-)
myocardial infarction:
- old (I25.2)
- specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
- subsequent (I22.-)
postmyocardial infarction syndrome (I24.1)
I21.0 Acute transmural myocardial infarction of anterior wall
Transmural infarction (acute)(of):
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I21.1 Acute transmural myocardial infarction of inferior wall
Transmural infarction (acute)(of):
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I21.2 Acute transmural myocardial infarction of other sites
Transmural infarction (acute)(of):
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I21.3 Acute transmural myocardial infarction of unspecified site
Transmural myocardial infarction NOS
I21.4 Acute subendocardial myocardial infarction
Myocardial infarction with non-ST elevation
Nontransmural myocardial infarction NOS
I21.9 Acute myocardial infarction, unspecified
Myocardial infarction (acute) NOS
I22 Subsequent myocardial infarction
Note:
For morbidity coding, this category should be assigned for infarction of any myocardial site, occurring within 4 weeks (28 days) from onset of a previous infarction
Incl.:
myocardial infarction:
- extension
- recurrent
- reinfarction
Excl.:
specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I22.0 Subsequent myocardial infarction of anterior wall
Subsequent infarction (acute)(of):
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I22.1 Subsequent myocardial infarction of inferior wall
Subsequent infarction (acute)(of):
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I22.8 Subsequent myocardial infarction of other sites
Subsequent myocardial infarction (acute)(of):
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I22.9 Subsequent myocardial infarction of unspecified site
I23 Certain current complications following acute myocardial infarction
Excl.:
the listed conditions, when:
- concurrent with acute myocardial infarction (I21-I22)
- not specified as current complications following acute myocardial infarction (I31.-, I51.-)
I23.0 Haemopericardium as current complication following acute myocardial infarction
I23.1 Atrial septal defect as current complication following acute myocardial infarction
I23.2 Ventricular septal defect as current complication following acute myocardial infarction
I23.3 Rupture of cardiac wall without haemopericardium as current complication following acute myocardial infarction
Excl.:
with haemopericardium (I23.0)
I23.4 Rupture of chordae tendineae as current complication following acute myocardial infarction
I23.5 Rupture of papillary muscle as current complication following acute myocardial infarction
I23.6 Thrombosis of atrium, auricular appendage, and ventricle as current complications following acute myocardial infarction
I23.8 Other current complications following acute myocardial infarction
I24 Other acute ischaemic heart diseases
Excl.:
angina pectoris (I20.-)
transient myocardial ischaemia of newborn (P29.4)
I24.0 Coronary thrombosis not resulting in myocardial infarction
|
|
Excl.:
specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I24.1 Dressler syndrome
Postmyocardial infarction syndrome
I24.8 Other forms of acute ischaemic heart disease
Coronary:
- failure
- insufficiency
I24.9 Acute ischaemic heart disease, unspecified
Excl.:
ischaemic heart disease (chronic) NOS (I25.9)
I25 Chronic ischaemic heart disease
Excl.:
cardiovascular disease NOS (I51.6)
I25.0 Atherosclerotic cardiovascular disease, so described
I25.1 Atherosclerotic heart disease
Coronary (artery):
- atheroma
- atherosclerosis
- disease
- sclerosis
I25.2 Old myocardial infarction
Healed myocardial infarction
Past myocardial infarction diagnosed by ECG or other special investigation, but currently presenting no symptoms
I25.3 Aneurysm of heart
Aneurysm:
- mural
- ventricular
I25.4 Coronary artery aneurysm and dissection
Coronary arteriovenous fistula, acquired
Excl.:
congenital coronary (artery) aneurysm (Q24.5)
I25.5 Ischaemic cardiomyopathy
I25.6 Silent myocardial ischaemia
I25.8 Other forms of chronic ischaemic heart disease
Any condition in I21-I22 and I24.- specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset
I25.9 Chronic ischaemic heart disease, unspecified
Ischaemic heart disease (chronic) NOS
Источник
Инфаркт — одна из основных причин летальных исходов в большинстве развитых стран. К снижению смертности приводит популяризация здорового образа жизни как способа профилактики болезней сердца.
Факторы риска
Курение, употребление жирной пищи, отсутствие физической нагрузки, лишний вес.
Риск развития заболевания увеличивается с возрастом. До 60 лет инфаркт чаще развивается у мужчин, в старшем возрасте число случаев у мужчин и женщин выравнивается. Иногда наблюдается семейная предрасположенность. В группу риска попадают люди, в семье которых были случаи ишемической болезни сердца, особенно если у одного или двух членов семьи диагностирована ИБС или был инфаркт в возрасте до 55 лет.
Этиология
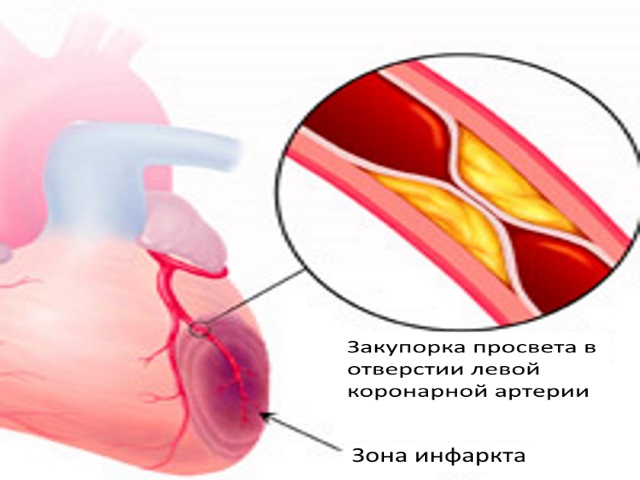
Инфаркт миокарда обычно развивается на фоне ишемической болезни сердца. При этой болезни происходит сужение коронарных артерий, снабжающих сердце насыщенной кислородом кровью. Причиной сужения обычно является атеросклероз, при котором холестерин оседает и накапливается на стенках артерий. Формируются отложения, называемые атеросклеротическими бляшками. Неровности и поврежденные места на стенках артерий задерживают тромбоциты, скопление которых запускает образование тромбов. Тромб может полностью перекрыть просвет артерии, что и приводит к инфаркту.
Симптомы
Обычно появляются внезапно. Среди них:
- сильная давящая и сжимающая боль в центре груди, которая распространяется в шею или левую руку;
- бледность и потливость;
- одышка;
- тошнота и иногда рвота;
- беспокойство, которое иногда сопровождается страхом смерти;
- возбуждение.
Если у пациента появились эти симптомы, следует немедленно вызывать скорую помощь — любая задержка может быть смертельной. До приезда врача нужно принять полтаблетки аспирина, который предотвратит образование других тромбов.
Иногда инфаркт дает другую схему симптомов. Если пациент страдает от приступов стенокардии, то боль в груди может сохраняться и во время отдыха, не только при нагрузках. Когда приступы стенокардии не проходят после приема лекарств или длятся больше 10 мин, возможен инфаркт, и пациенту требуется срочная медицинская помощь в условиях стационара.
Примерно в 1 из 5 случаев заболевание не вызывает боли в груди. Присутствуют лишь другие симптомы: одышка, потеря сознания, бледность и потливость. Это, возможно, признаки т.н. «немого» инфаркта. Он более свойственен диабетикам или гипертоникам, а также пожилым людям.
Осложнения
В первые несколько часов и дней самой большой опасностью при инфаркте является развитие угрожающей жизни аритмии и остановки сердца. В зависимости от тяжести и места повреждения сердечной мышцы, могут развиваться и другие нарушения. Например, в течение недель и месяцев после инфаркта сердечная мышца будет настолько слаба, что начнется сердечная недостаточность. Ее симптомы — слабость, одышка и отеки ног. Более редкое осложнение — повреждение одного из сердечных клапанов или воспаление внутренней оболочки сердца (эндокарда), оба состояния также приводят к развитию сердечной недостаточности.
Диагностика
В большинстве случаев диагноз очевиден. На ЭКГ (запись электрической активности сердца) часто видны изменения, подтверждающие инфаркт миокарда. ЭКГ необходима, чтобы оценить место и обширность поражения сердечной мышцы, а также предсказать возможные нарушения сердечного ритма. Для подтверждения диагноза проводят анализы крови, с помощью которых определяют содержание особых веществ, которые попадают в кровь из поврежденной сердечной мышцы.
Лечение
Главная цель лечения — снять боль, восстановить нормальное кровоснабжение сердца, свести к минимуму повреждение и предотвратить последующие осложнения. Этого можно достичь в отделении интенсивной терапии, где возможен постоянный контроль сердечного ритма и жизненных функций. При очень сильной боли в груди показаны инъекции сильного анальгетика.
В некоторых случаях необходима срочная коронарная ангиопластика, чтобы ликвидировать закупорку. Во время этой процедуры внутри закупоренной артерии устанавливают стент, внутривенно вводят лекарства, улучшающие текучесть крови и препятствующие ее свертыванию.
Во время пребывания в отделении интенсивной терапии постоянно контролируют работу сердца и проводят лечение аритмии и/или сердечной недостаточности. При благоприятном течении постинфарктного периода больному может быть разрешено встать с постели примерно через 24–48 ч. Вскоре после этого начнется программа реабилитации, во время которой рекомендуется проводить больше времени на ногах.
Постреабилитационные мероприятия
По окончании реабилитационных мероприятий по поводу инфаркта оценивают состояние коронарных артерий и сердечной мышцы. Для определения стратегии дальнейшего лечения проводят нагрузочную электрокардиографию и эхокардиографию. Например, при снижении силы сокращений сердца пациенту назначат ингибиторы ангиотензинпревращающего фермента и/или мочегонные средства. При полной закупорке коронарной артерии проводят коронарное шунтирование. Если исследования показали устойчивое нарушение сердечного ритма, то возможна имплантация искусственного водителя ритма сердца.
Ряд лекарств назначается на длительное время, чтобы снизить риск развития повторного инфаркта. Обычно назначают бета-адреноблокаторы, ингибиторы ангиотензинпревращающего фермента и/или аспирин. Кроме этого, следует придерживаться диеты с низким содержанием жиров и принимать лекарства, снижающие уровень липидов в крови для снижения уровня холестерина. Эти препараты принесут большую пользу после инфаркта даже при нормальном уровне холестерина.
После перенесенного инфаркта очень часто возникает беспокойство о собственном здоровье, поэтому возможны случаи легкой депрессии. Большинство кардиологических центров проводят амбулаторные программы реабилитации, благодаря которым люди обретают уверенность в собственных силах.
Прогноз
Если у больного был первый инфаркт, и было проведено правильное и своевременное лечение и не было осложнений, то прогноз будет благоприятным. Через 2 нед сильно снижается риск развития повторного инфаркта, и у больного есть хороший шанс прожить еще 10 лет или больше. Прогноз только улучшится, если больной бросит курить, снизит потребление алкоголя, будет регулярно делать зарядку и перейдет на здоровую диету.
Если инфаркт не первый, то прогноз зависит от обширности поражения сердечной мышцы и развившихся осложнений. Но в большинстве случаев после операции или ангиопластики большинство пациентов живут еще 10 лет и более.
Изменения в образе жизни помогают ускорить выздоровление после инфаркта и снижают риск повторного инфаркта.
После выздоровления пациент постепенно сможет вернуться к нормальной жизни: возможно, через 6 нед или раньше выйти на работу (вначале на неполный рабочий день); примерно через 6 нед пациент сможет водить машину.
Меры предосторожности
- необходимо бросить курить. Это главная мера профилактики повторного инфаркта;
- перейти на здоровую диету и поддерживать нормальный вес;
- резко снизить потребление алкоголя;
- вместе с врачом разработать программу физической нагрузки, которую может выдержать пациент (например, плавание в течение 30 мин и более);
- избегать стрессовых ситуаций.
Источник
Ишемическая болезнь сердца (ИБС) – это патологическое состояние, возникает из-за нарушения поступления кислорода к миокарду (сердечной мышце). ИБС может проявляться в виде острой формы (инфаркт миокарда) или иметь периодическое течение (возникновение приступов стенокардии). Чем раньше будет установлен правильный диагноз, тем меньше риск неприятных осложнений. Кардинальным отличием некротического процесса в сердечной мышце от проявления стенокардии, вызванного кратковременным сжатием коронарных сосудов, является неэффективность нитроглицерина.
Разделение ишемической болезни сердца по МКБ-10
Такой обширный термин, как ИБС относится к IX классу под названием «Болезни системы кровообращения». Этот раздел включает очень серьезные заболевания, например, инфаркт мозга, код которого по МКБ-10 составляет I-63, различные цереброваскулярные и системные сосудистые недуги. За международной классификацией болезней 10-пересмотра омертвление участков миокарда может происходить по-разному, поэтому ишемия миокарда делится на несколько подвидов в зависимости от причины появления патологического процесса и количества приступов в анамнезе.
ИБС за МКБ-10 включает диагнозы под номерами:
- I-20 – типичная стенокардия,
- I-21 – острый инфаркт миокарда (ОИМ),
- I-22 – повторный некроз сердечной мышцы,
- I-23 – осложнения ОИМ,
- I-24 – другие формы острой ишемической болезни сердца,
- I-25 – хроническая ИБС.
Возможен переход менее опасной стенокардии в очень серьезное поражение миокарда, если вовремя не будет предпринято соответствующее лечение. За локализацией выделяют крупноочаговую и мелкоочаговую форму болезни. Острая форма инфаркта миокарда имеет конкретный код, МКБ-10 присвоила данному заболеванию значение I-21. При наличии небольшого участка некроза отсутствует патологический зубец Q, что утрудняет диагностику, повышается риск перехода омертвления ткани в крупноочаговую форму.
На какие подвиды делится острый инфаркт миокарда

Некротический процесс способен развиться в различных частях сердца, он возникает вследствие множества неблагоприятных факторов и дифференцируется за сложностью.
Если присутствует значительное омертвление ткани миокарда, для снятия ярко выраженной боли подходят только наркотические анальгетики. Может поражаться преимущественно правый или левый желудочек, некрозу поддается стенка сердца в целом или небольшой ее слой. С каждым повторным приступом усиливается патологический процесс, поражается все больше клеток, что чревато значительными нарушениями в работе сердца.
В зависимости от локализации участка некроза было принято решение выделить несколько подвидов заболевания:
- Острый трансмуральный инфаркт передней (I0) и нижней (I21.1) стенки сердечной мышцы.
- Острый трансмуральный инфаркт других участков сердечной мышцы с определенной (I2) и неизвестной (I21.3) локализацией.
- Острый субэндокардиальный некроз сердечной мышцы (I4).
- ОИМ неуточненный (I9).
Иногда установить четкое местонахождение участка омертвленной ткани бывает крайней сложно, так как болезнь может проходить практически незаметно. Чаще всего встречается острый инфаркт миокарда, код по МКБ-10 которого составляет I-21, он затрагивает преимущественно заднюю стенку миокарда.
Диагностику утрудняет большая разновидность форм заболевания. Возникает иррадиация боли в спину, левую лопатку, эпигастральную область, появляются признаки одышки, к тому же часто поражение сердца сопровождается ухудшением мозгового кровообращения.
Опасные осложнения некроза сердечной мышцы
Международная классификация выделяет перенесенный инфаркт миокарда, имеющий код по МКБ I-25.2. Его можно обнаружить после тщательного исследования результатов ЭКГ, так как участок некроза замещается соединительной тканью. Медики не зря выделяют перенесенный инфаркт миокарда как отдельный недуг, отсутствие симптомов нельзя назвать полным выздоровлением, если в анамнезе присутствует острая форма ИБС.
Даже единичный приступ может спровоцировать необратимые изменения в сердце, которые при отсутствии лечения вызывают:
- кардиогенный шок,
- изменение проводимой системы сердца,
- тромбообразование,
- аневризму сердца.
- острую сердечно-сосудистую недостаточность,
Методы лечения различных видов ишемической болезни будут различаться между собой. Инфаркт мозга, код по МКБ-10 которого I-63, и некроз сердечной мышцы возникают вследствие специфических причин, поэтому терапия должна подбираться в зависимости от пораженного органа. Следует обращать внимание на разновидность клинических проявлений недуга. У одних людей приступ острой ишемии сердечной мышцы сопровождается гипертоническим кризом, другие на время теряют сознание из-за коллапса вследствие резкого падения артериального давления.
Загрузка…
Источник
