Хронический гнойный средний отит код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
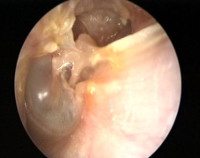
Название: Хронический гнойный средний отит.
Хронический гнойный средний отит
Описание
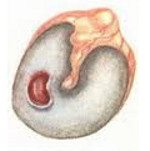
Хронический гнойный средний отит. Гнойный воспалительный процесс в полости среднего уха, имеющий хроническое течение. Хронический гнойный средний отит характеризуется кондуктивной или смешанной тугоухостью, гноетечением из слухового прохода, болью и шумом в ухе, иногда головокружением и головной болью. Хронический гнойный средний отит диагностируется по данным отоскопии, исследований слуха, бактериологического посева ушных выделений, рентгенологических и томографических обследований височной кости, анализа вестибулярной функции и неврологического статуса пациента. Пациенты, имеющие хронический гнойный средний отит, лечатся как консервативными, так и хирургическими методами (санирующая операция, мастоидотомия, антротомия, закрытие фистулы лабиринта и тд ).
Дополнительные факты
По определению ВОЗ хронический гнойный средний отит — это отит, более 14 дней сопровождающийся постоянным гноетечением из уха. Однако многие специалисты в области отоларингологии указывают на то, что хроническим следует считать средний отит с гноетечением, продолжающемся более 4 недель. По данным ВОЗ хронический гнойный средний отит наблюдается у 1-2% населения и в 60% случаев приводит к стойкому снижению слуха. Более, чем в 50% случаев хронический гнойный средний отит начинает свое развитие в возрасте до 18 лет. Хронический гнойный средний отит может стать причиной гнойных внутричерепных осложнений, которые в свою очередь могут привести к гибели больного.
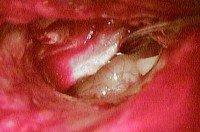
Хронический гнойный средний отит
Причины
Возбудителями при хроническом гнойном среднем отите, как правило, являются несколько патогенных микроорганизмов. Наиболее часто это стафилококки, протей, клебсиелла, псевдомония. В редких случаях — стрептококки. У пациентов с длительным течением хронического гнойного среднего отита наряду с бактериальной флорой зачастую высеваются возбудители отомикоза — дрожжевые и плесневые грибы. В подавляющем большинстве случаев хронический гнойный средний отит является результатом перехода в хроническую форму острого среднего отита. Развитие заболевания также возможно при инфицировании барабанной полости в результате травмы уха, сопровождающейся повреждением барабанной перепонки.
Возникновение хронического гнойного среднего отита бывает обусловлено высокой патогенностью возбудителей; нарушением функции слуховой трубы при евстахиите, аэроотите, аденоидах, хроническом синусите; развитием адгезивного среднего отита в результате повторяющихся острых отитов. Способствуют развитию хронического гнойного среднего отита из острого различные иммунодефицитные состояния (ВИЧ-инфекция, побочный эффект лечения цитостатиками или рентгенотерапии), эндокринопатии (гипотиреоз, ожирение, сахарный диабет), нерациональная антибиотикотерапия или неоправданное сокращение сроков лечения острого гнойного отита.
Классификация
Хронический гнойный средний отит имеет 2 клинические формы: мезотимпанит и эпитимпанит. Мезотимпанит (туботимпанальный отит) составляет около 55% и отличается развитием воспалительного процесса в пределах слизистой оболочки барабанной полости без вовлечения ее костных образований. На долю эпитимпанита (эпитимпано-антрального отита) приходятся остальные 45% случаев хронического гнойного среднего отита. Он сопровождается деструктивными процессами в костной ткани и во многих случаях ведет к образованию холестеатомы уха.
Симптомы
Основными клиническими признаками хронического гнойного среднего отита являются гноетечение из уха, понижение слуха (тугоухость), ушной шум, болевые ощущения в ухе и головокружение. Гноетечение может носить постоянный или периодический характер. В период обострения заболевания количество отделяемого, как правило, увеличивается. Если в барабанной полости происходит разрастание грануляционной ткани или имеются полипы, то отделяемое из уха может носить кровянистый характер.
Хронический гнойный средний отит характеризуется кондуктивным типом тугоухости, обусловленным нарушением подвижности слуховых косточек. Однако длительно протекающий хронический гнойный средний отит сопровождается смешанной тугоухостью. Возникающие при этом нарушения в работе звуковоспримающей части слухового анализатора вызваны пониженным в результате длительного воспаления кровообращением в улитке и повреждением волосковых клеток лабиринта медиаторами воспаления и токсическими веществами, образующимися в ходе воспалительной реакции. Повреждающие вещества проникают из барабанной полости во внутреннее ухо через окна лабиринта, проницаемость которых увеличивается.
Болевой синдром обычно выражен умеренно и возникает лишь в периоды, когда хронический гнойный средний отит переходит в фазу обострения. Обострение может быть спровоцировано ОРВИ, фарингитом, ринитом, ларингитом, ангиной, попаданием жидкости в ухо. В период обострения также имеет место повышение температуры тела и появление чувства пульсации в ухе.
Высокая температура тела. Заложенность уха. Увеличение СОЭ. Шум в ушах.
Диагностика
Диагностировать хронический гнойный средний отит позволяют данные эндоскопии, исследований слухового анализатора, бактериологического посева отделяемого из уха, рентгенографии черепа, КТ и МСКТ черепа с прицельным исследованием височной кости.
Отоскопия и микроотоскопия проводятся после туалета наружного уха с тщательным очищением наружного слухового прохода. Они выявляют наличие перфорации в барабанной перепонке. Причем хронический гнойный средний отит, протекающий по типу мезотимпанита, отличается наличием перфорации в натянутой области барабанной перепонки, в то время как для эпитимпанита типично расположение перфорации в ненатянутой области.
Хронический гнойный средний отит характеризуется понижением слуха по данным аудиометрии, кондуктивной или смешанной тугоухостью по данным пороговой аудиометрии, нарушением подвижности слуховых косточек по данным акустической импедансометрии. Также проводится оценка проходимости евстахиевой трубы, электрокохлеография, отоакустическая эмиссия. Хронический гнойный средний отит, сопровождающийся вестибулярными расстройствами, является показанием для исследования вестибулярного анализатора путем электронистагмографии, стабилографии, видеоокулографии, прессорной пробы, непрямой отолитометрии. При наличие в клинике заболевания неврологических нарушений необходимы консультации невролога и МРТ головного мозга.
Лечение
Хронический гнойный средний отит без костной деструкции и осложнений может лечиться медикаментозными методами под амбулаторным наблюдением отоларинголога. Такая медикаментозная терапия направлена на снятие воспалительного процесса. В случаях, когда хронический гнойный средний отит протекает с костной деструкцией, она является по сути предоперационной подготовкой больного. Если хронический гнойный средний отит сопровождается парезом лицевого нерва, головной болью, неврологическими нарушениями и/или вестибулярными расстройствами, то это свидетельствует о наличии деструктивного процесса в кости и развитии осложнений. В такой ситуации необходимо скорейшая госпитализация пациента в стационар и рассмотрение вопроса о его хирургическом лечении.
Хронический гнойный средний отит обычно подлежит консервативному или предоперационному лечению в течение 7-10 дней. В этот период ежедневно производят туалет уха с последующим промыванием барабанной полости растворами антибиотиков и закапывание в ухо антибактериальных капель. Учитывая, что хронический гнойный средний отит сопровождается перфорацией в барабанной перепонке, в качестве ушных капель нельзя применять ототоксичные антибиотики аминогликозидного ряда. Можно использовать ципрофлоксацин, норфлоксацин, рифампицин, а также их комбинацию с глюкокортикостероидами.
С целью полной санации и функционального восстановления хронический гнойный средний отит с костной деструкцией нуждается в хирургическом лечении. В зависимости от распространенности гнойного процесса хронический гнойный средний отит является показанием к санирующей операции с мастоидопластикой или тимпанопластикой, атикоантротомией, мастоидотомией, лабиринтотомией и пластикой фистулы лабиринта, удалением холестеатомы. Если хронический гнойный средний отит сопровождается разлитым воспалением с угрозой развития осложнений, то проводится общеполостная операция на ухе.
Прогноз
Своевременно проведенная санация хронического гнойного очага в ухе обеспечивает благоприятный исход заболевания. Чем раньше проведено лечение, тем больше шансов на восстановление и сохранение слуха. В запущенных случаях, когда хронический гнойный средний отит приводит к значительным костным разрушениям и/или развитию осложнений, для восстановления слуха необходимо проведение реконструктивных операций. В отдельных случаях при наиболее неблагоприятном исходе пациентам требуется слухопротезирование.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: H66,2 Хронический эпитимпано-антральный гнойный средний отит.
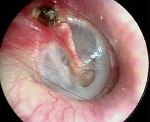
H66.2 Хронический эпитимпано-антральный гнойный средний отит
Описание
Эпитимпанит. Злокачественная форма хронического гнойного среднего отита (ХГСО), характеризующаяся поражением слизистых оболочек и костных тканей в надбарабанном пространстве среднего уха. Клиническая симптоматика включает выделения гнойного характера, которые сопровождаются резким неприятным запахом, и кондуктивную тугоухость. При развитии кариеса стенок барабанной полости возникает локальная и головная боль, чувство тяжести, головокружение. Диагностика основывается на анамнезе заболевания, результатах отоскопии, оценки функции слуховых труб, лабораторных исследований, рентгенографии или КТ. Основное лечение – хирургическое, дополняемое фармакотерапией.
Дополнительные факты
Эпитимпанит, или хронический эпитимпано-антральный гнойный средний отит – относительно распространенная ЛОР-патология. Она составляет более 26% всех заболеваний уха. Согласно статистическим данным ВОЗ, хроническое гнойное поражение среднего уха наблюдается у 70-330 млн. Людей по всему миру. Общая распространенность ХГСО колеблется в пределах от 9 до 40 человек на 1 000 населения. Болезнь ежегодно является причиной от 4 до 8% госпитализаций в отоларингологические стационары и свыше 38% обращений в сурдологические отделения. Отогенные осложнения встречаются относительно редко – примерно у 2,5-3,3% больных, при этом показатель летальности составляет более 16,4%.

H66.2 Хронический эпитимпано-антральный гнойный средний отит
Причины
Заболевание возникает в результате некорректного или отсутствующего лечения острого среднего отита либо мезотимпанита и вторичного присоединения патогенной микрофлоры. Зачастую оно провоцируется несколькими возбудителями одновременно. Чаще всего встречаются аэробы Staphylococcus epidermidis, Streptococcus pyogenes, Klebsiella pneumoniae, Proteus mirabilis, Pseudomonas aeruginosa в комбинации с бактериями родов Peptostreptococcus и Bacteriodes Определенную роль в развитии болезни могут играть патогенные грибы. К другим провоцирующим факторам относятся:
• Хронические поражения прилегающих структур. Развитию воспаления способствует нарушение дренажа барабанной полости, обусловленное дисфункцией слуховой трубы или закупоркой ее глоточного отверстия. Эти состояния встречаются при тубоотите, разрастании аденоидных вегетаций, аденоидитах, полипах, искривлении носовой перегородки. Вторичному инфицированию способствуют хронические риниты, синуситы, назофарингиты, тонзиллиты, наружные отиты.
• Иммунодефицитные состояния. При снижении неспецифических и специфических защитных сил организма возникают благоприятные условия для роста и размножения патогенных бактерий. К нарушениям иммунитета проводят авитаминозы, сахарный диабет, гипотиреоз, хронические инфекционные заболевания, в том числе ВИЧ-инфекция, онкогематологические патологии.
• Профессиональные вредности. Неблагоприятные внешние условия, такие как высокая или низкая температура окружающей среды, чрезмерная сухость воздуха, постоянный контакт с водой и резкие перепады атмосферного давления способствуют развитию эпитимпанита. В эту группу также включают работу с летучими химикатами и вредными веществами.
• Анатомические особенности. Диплоэтический (губчатый) и смешанный тип строения сосцевидного отростка, который характеризуется небольшим количеством пневматических ячеек, ограниченных трабекулами, создает благоприятные условия для перехода острого воспалительного процесса в хронический. Роль способствующего обстоятельства играют ранее перенесенные травматические повреждения этой области.
• Несоблюдение правил личной гигиены. Нерегулярное удаление содержимого наружного слухового канала – причина избыточного скопления ушной серы или гнойных масс при гнойных средних отитах. Это, в свою очередь, приводит к вторичному проникновению патогенных бактерий к очагу инфекции в барабанной полости.
Патогенез
Эпитимпанит является осложнением острого бактериального или грибкового воспаления верхнего надбарабанного пространства. Для него характерно образование дефекта барабанной перепонки в ее ненатянутой части, реже – костной фистулы. В отличие от мезотимпанита при этом варианте ХГСО происходит поражение не только слизистых оболочек, но и региональных костных структур. В зависимости от преобладания тех или иных морфологических изменений выделяют 2 формы заболевания: гнойно-некротическую и холестеатомную.
В первом случае формируется выраженный кариес аттика, адитуса, пещеры, ячеистых структур сосцевидного отростка и слуховых косточек. Второй вариант сопровождается образованием холестеатомы. Это опухолевидная структура, состоящая из скопления холестериновых кристаллов, кератина, отшелушившегося рогового эпителия и продуктов распада перечисленных субстанций (в т. Пуринов – скатола, индола). Снаружи она окружена матриксом – капсулой из соединительной ткани.
Симптомы
В период ремиссии для эпитимпанита характерно бессимптомное течение. Первые признаки обострения заболевания – умеренное гноетечение из уха, сопровождающееся резким, неприятным, «зловонным» запахом. Выделяющиеся гнойные массы имеют зеленоватый оттенок, часто содержат костные микросеквестры, чешуйки серебристого или перламутрового цвета. Последние являются характерным признаком холестеатомы. На ранних этапах развития болевой синдром, как правило, отсутствует, системная интоксикация мало выражена. Параллельно возникает ухудшение работы слухового анализатора по типу кондуктивной тугоухости, что проявляется снижением остроты слуха, низкочастотным шумом в ушах, усиленным восприятием собственного голоса.
Возможные осложнения
Осложнения эпитимпанита связаны с распространением гнойного процесса в региональные анатомические структуры. Разрушение канала лицевого нерва – причина его воспаления и пареза. Поражение внутреннего уха может проводить к лабиринтиту, повреждению звуковоспринимающего аппарата и сенсоневральной тугоухости. При деструкции верхней стенки среднеушной полости патогенные микроорганизмы и гнойные массы проникают внутрь черепа. Это становится причиной ограниченных пахименингитов, тромбосинусита сигмовидного венозного синуса, абсцесса головного мозга, менингоэнцефалита. При попадании инфекционных агентов в системный кровоток развивается сепсис, далее – инфекционно-токсический шок.
Диагностика
Постановка диагноза базируется на анамнестических данных, результатах физикального, лабораторного и инструментального обследования, дифференциальной диагностике с другими формами ХГСО. При опросе пациента отоларинголог выясняет потенциальные этиологические и предрасполагающие факторы: ранее перенесенные или имеющиеся ЛОР-заболевания, их лечение, условия труда, сопутствующие патологии. Врач устанавливает динамику клинических проявлений, характеристику болевого синдрома. Дальнейшая диагностическая программа включает в себя следующие мероприятия:
• Отомикроскопия. При объективном осмотре просвета слухового канала определяется небольшой объем гнойных масс, краевой дефект в расслабленной части, ретракция барабанной перепонки, признаки ее воспаления. На медиальной стенке визуализируются изменения слизистой оболочки в виде ее гиперплазии или полипоза.
• Определение проходимости слуховых труб. С этой целью используются пробы Вальсальвы и Тойнби, продувание по Политцеру или при помощи катетера. Обычно при эпитимпаните присутствует дисфункция евстахиевой трубы и умеренное количество гнойных масс в ее просвете.
• Лабораторные тесты. В общем анализе крови обнаруживается лейкоцитоз, смещение лейкоцитарной формулы влево, повышение СОЭ. Выделяемое из слухового прохода гнойное содержимое используется для бактериологического исследования. Его проведение позволяет идентифицировать патогенную микрофлору и выполнить тест на ее антибиотикочувствительность.
• Тональная пороговая аудиометрия. Эта процедура дает возможность дифференцировать характер, степень тяжести имеющейся у пациента тугоухости, косвенно судить о развитии осложнений. Ухудшение воздушной проводимости при нормальном костном восприятии указывает на типичное для эпитимпанита кондуктивное нарушение слуха. Сопутствующее нарушение звуковоспринимающего аппарата свидетельствует о поражении структур внутреннего уха.
• Рентгенография, КТ височных костей. С целью оценки распространенности деструкции костных тканей и проведения дифференциальной диагностики назначается рентгенография височной области по Шюллеру и Майеру. При низкой информативности полученных рентгенограмм показана компьютерная томография височных костей в аксиальных и коронарных проекциях с шагом в 1-2.
Дифференциальная диагностика
Дифференциальная диагностика эпитимпанита проводится с мирингитом, холестеатомой наружного слухового прохода и хемодектомой. При изолированном воспалении барабанной перепонки визуализируется ее гиперемия и утолщение без перфоративных отверстий. При холестеатоме наружного уха отсутствует нарушение слуха, а на КТ определяется деструкция нижней стенки слухового канала. При гломусной опухоли отличительным клиническим симптомом является восприятие пациентом пульсирующего шума при отсутствии объективных признаков поражений среднего или наружного уха.
Лечение
Лечение заболевания комплексное, предполагает устранение имеющихся этиологических факторов, местную и системную медикаментозную терапию, оперативные вмешательства. Первым этапом является туалет наружного уха – механическое удаление гнойных масс с помощью ушного зонда, ваты и антисептических растворов. Дальнейшая программа лечения может включать:
• Санирующие операции. Используются для ликвидации гнойного очага, предотвращения интракраниальных осложнений. Представляют собой радикальные (полостные) вмешательства, при которых проводится объединение барабанной полости, слухового канала и ячеек сосцевидного отростка в одну общую полость. В ходе операции также удаляются имеющиеся грануляции или полипы.
• Тимпанопластика. Этот вариант хирургического лечения, относящийся к слухулучшающим операциям, нацелен на восстановление функции звукопроводящей системы. В отоларингологической практике применяется одна из 5 методик тимпанопластики по Вульштейну.
• Системная фармакотерапия. На начальном этапе представлена антибактериальными или противогрибковыми средствами широкого спектра действия. В дальнейшем выбор препаратов корректируется в соответствии с результатами теста на чувствительность флоры к антибиотикам. Также показано назначение кальцийсодержащих и противоаллергических средств, адаптогенов, биостимуляторов, витаминных комплексов.
• Региональное лечение. Для местной обработки пораженной полости среднего уха используются дезинфицирующие и антисептические растворы, протеолитические ферменты, эмульсии из антибактериальных или противогрибковых препаратов, вяжущие средства. После первичного туалета уха можно вдувать (инсульфировать) порошковые формы антибиотиков, сульфаниламидов, борной кислоты.
• Физиотерапия. Применяется электрофорез и ионофорез антисептиков и антибиотиков в сочетании с кортикостероидами, УВЧ, ЛУЧ-2, грязевые аппликации на сосцевидный отросток. При эпитимпаните грибковой этиологии эффективно назначение внутриушного гелий-неонового лазера и коротковолнового ультрафиолетового облучения (КУФ).
Прогноз
Прогноз для жизни и здоровья пациента при условии постоянного наблюдения специалиста и раннего проведения соответствующего оперативного лечения – благоприятный. Примерно у 93% больных удается достичь полной клинической ремиссии и восстановления слуха к исходному уровню. При развитии внутричерепных осложнений и генерализации инфекции прогноз сомнительный.
Профилактика
Профилактические мероприятия в отношении эпитимпанита включают полноценное лечение острых средних отитов, других заболеваний уха и носоглотки, коррекцию иммунодефицитных состояний, использование средств индивидуальной защиты в условиях производства.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
