Хронический болевой синдром у онкобольных

Онкологи Юсуповской больницы уделяют большое внимание лечению пациентов, страдающим от боли, причиной которой являются злокачественные новообразования. В клинике онкологии работают кандидаты и доктора медицинских наук, врачи высшей категории. Они для лечения пациентов и купирования болевого синдрома используют наиболее эффективные лекарственные препараты, обладающие минимальным спектром побочных эффектов.
Врачи применяют стандарты и протоколы ведущих стран мира, рекомендации Всемирной организации здравоохранения по лечению болевого синдрома в онкологии. Онкологи индивидуально подходят к подбору препаратов и их доз каждому пациенту. Для того чтобы выявить онкологическое заболевание и установить распространённость патологического процесса используют современные методы обследования. Юсуповская больница оснащена новейшим диагностическим оборудованием, позволяющим своевременно выявить злокачественное новообразование. Наиболее сложные диагностические процедуры и анализы пациенты имеют возможность пройти в клиниках-партнёрах. Пациентам, требующим постороннего ухода, оказывают помощь сиделки и медсестры.
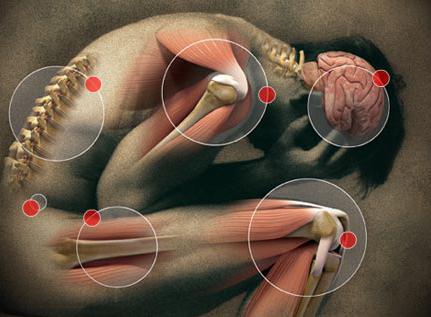
Болевой синдром при онкологических заболеваниях
Болевой синдром у пациентов, страдающих онкологическими заболеваниями, может развиться на любой стадии патологического процесса. Боль бывает острой и хронической. Длительность острой боли – 3 месяца, а о хронической боли врачи говорят, когда она беспокоит пациента больше трёх месяцев. Острая боль – это сигнал тревоги. Она свидетельствует о наличии заболевания. Врачи Юсуповской больницы проводят комплекс диагностических процедур для определения причины болевого синдрома.
Хроническая боль является постоянным патологическим раздражителем. Она нарушает качество жизни пациента. Интенсивность онкологической боли не зависит напрямую от типа или распространённости опухолевого процесса. У некоторых пациентов небольшое новообразование вызывает сильную боль, в то время как многие больные с наличием множественных метастазов боли не ощущают.
В случае онкологического заболевания врачи говорят о болевом синдроме, в котором симптомы являются результатом суммы эпизодов острых болей, превратившихся в хронические. В начале онкологического заболевания боль беспокоит только 10-20% пациентов. Врачи Юсуповской больницы при обращении пациентов с жалобами на постоянную, не снимающуюся анальгетиками боль, проявляют повышенную онкологическую настороженность. Они используют все диагностические методы, позволяющие выяснить причину болевого синдрома.
Довольно часто боль является признаком рецидива опухоли. Болевой синдром сопутствует далеко зашедшим стадиям заболевания. Боль нередко является результатом противораковой терапии, и онкологи Юсуповской больницы купируют её для того, чтобы избежать перехода в хроническую стадию.
Методы обезболивания в онкологии
Врачи Юсуповской больницы используют эффективные обезболивающие препараты, которые не имеют побочного действия и не дают быстрого привыкания. При слабой боли назначают неопиоидные анальгетики, при усилении болевого синдрома – «лёгкие» опиоидные препараты. Если боль сильная, онкологи применяют наркотическое обезболивание и адъювантную терапию.
Врачи индивидуально подбирают обезболивающий препарат, который устраняет или заметно уменьшает боли за 2–3 дня. Они назначают анальгетики таким образом, чтобы пациент получал очередную дозу препарата до прекращения действия предыдущей дозы. Вначале пациент принимает максимально слабо действующую дозу, а затем минимальную сильнодействующую.
При подборе анальгетика и начальной дозы учитывают следующие факторы:
- возраст пациента;
- степень его истощения;
- интенсивность боли;
- ранее применявшиеся обезболивающие средства и их эффективность;
- состояние функции почек, печени, степень усвоения препарата.
Сначала онкологи для снятия болевого синдрома назначают парацетамол, ибупрофен, мелоксикам, диклофенак. Нестероидные противовоспалительные препараты действуют на периферические болевые рецепторы. Иногда пациенты в течение первых дней приёма лекарств чувствуют сонливость и общую усталость. Эти симптомы проходят самостоятельно или после корректировки дозы препарата. Если после приёма таблеток боль не уменьшается, переходят к инъекционному введению обезболивающих лекарств.
Когда нестероидные противовоспалительные препараты становятся неэффективными, к ним подключают слабые опиаты – трамадол и кодеин. Болеутоляющий эффект достигают за счёт воздействия на опиатные рецепторы и замещения эндорфинов. Трамадол назначают в форме таблеток или инъекций. Препарат принимают совместно с нестероидными противовоспалительными средствами, так как трамадол воздействует на центральную нервную систему, а нестероиды – на периферическую нервную систему.
Если пациент испытывает мучительные, непрекращающиеся боли, ему назначают сильные опиаты, ключевым из которых является морфин. Врач может сначала назначить более щадящие лекарственные средства, вызывающие меньшее привыкание. К ним относится бупренорфин, пиритрамид или фентанил. Принимать их начинают с минимальной дозы, которую постепенно увеличивают.
На каждом этапе лечения онкологических больных врачи назначают коанальгетики. Это группа лекарственных средств, обладающих, кроме основного действия, эффектами, за счет которых они могут уменьшать боли: кортикостероиды, трициклические антидепрессанты, антиэпилептические препараты.
Кортикостероиды включают почти во все химиотерапевтические протоколы. Их применяют для симптоматического лечения за счёт мощного противовоспалительного, противоотёчного и кальцийснижающего действия. Кортикостероидные препараты снижают внутричерепное давление и компрессию спинного мозга. Их назначают в комбинации с обезболивающими препаратами при поражении опухолью нервных сплетений и костных метастазах.
В лечении нейрогенных болей у онкологических больных часто используют трициклические антидепрессанты. Они усиливают действие опиоидов, оказывают прямое обезболивающее действие, улучшают настроение независимо от анальгезирующего эффекта. Препаратом выбора является амитриптилин. В комбинации с морфином он эффективен при онкологической боли.
При сильных, стреляющих неврогенных болях применяют антиэпилептические препараты. Пациенты хорошо переносят карбамазепин в сочетании с антидепрессантами. При появлении побочных эффектов (сонливости, сухости во рту, гипотензии, запоров) врачи корригируют дозу препарата.
Если приём таблеток и инъекции обезболивающих препаратов не снимают боль, онкологическим больным лекарство вводят в эпидуральное пространство. Врачи также используют нейролизис – процесс разрушения болевого нервного пути. Анальгетик вводят через желудочно-кишечный тракт под ультразвуковым эндоскопическим контролем. Такие методы местного обезболивания применяют при злокачественных новообразованиях поджелудочной железы. У 90% пациентов обезболивающий эффект сохраняется больше месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Миофасциальный болевой синдром выражается в спазме мышц и появлении в напряженных мышцах болезненных уплотнений, которые называются триггерными точками. Они болезненны при нажатии. После инъекции обезболивающего препарата в триггерную зону проходит боль и улучшается подвижность участка тела.
Вегетативные блокады предполагают введение препарата в место проекции нерва, который связан с поражённым органом. Процедуру проводят раз в год, раз в полгода или каждую неделю. После неё отмечается минимальное количество негативных последствий.
Хронический болевой синдром в онкологии
Хронический болевой синдром – это самостоятельное заболевание. Он не исполняет защитной функции. Хроническая боль ведёт к дезадаптации, ненормальному восприятию болевых импульсов и сопровождается различными нарушениями функций центральной нервной системы. Клиническая картина зависит от расположения очага поражения, конституции и психики пациента, индивидуального порога болевой чувствительности.
Основная причина возникновения хронического болевого синдрома – длительно существующая постоянная боль, вызывающая дисбаланс в работе периферической и центральной нервной системы. Болевые раздражители постоянно стимулируют спинной и головной мозга. Боль продолжается даже после устранения её причины.
Боль, вызванная опухолевым процессом, имеет свою специфику. Раковые клетки быстро растут, сдавливают прилежащие здоровые ткани или периферические и центральные структуры нервной системы. В процессе роста и развития опухоль выделяет специфические вещества, которые возбуждают или повышают восприимчивость периферических рецепторов и нервных волокон к раздражителям. Опухолевые клетки вырабатывают протеолитические ферменты. Они постоянно возбуждают и дестабилизируют сенсорную симпатическую иннервацию. Это приводит к нейропатической боли.
Хроническую боль вызывают метастазы опухоли. Ноцицептивная висцеральная боль возникает при повреждении органов, иннервируемых симпатической нервной системой. Помощь онкологическим больным, страдающим хронической болью, в Юсуповской больнице оказывают специалисты отделения паллиативной помощи. Опытные медицинские сёстры знают особенности течения опухолевого процесса. Они помогают пациентам справиться с болью.
Выбор конкретного метода обезболивания при раке зависит от многих факторов. Запишитесь на приём к онкологу по телефону. Врачи Юсуповской больницы индивидуально подберут схему обезболивания.
Автор

Руководитель НПЦ болезни Паркинсона, врач-невролог, доктор медицинских наук, профессор
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Абузарова Г.Р. Невропатический болевой синдром в онкологии: эпидемиология, классификация, особенности невропатической боли при злокачественных новообразованиях // Российский онкологический журнал. — 2010. — № 5. — С. 50-55.
- Алексеев В.В. Основные принципы лечения болевых синдромов // Русский медицинский журнал. — 2003. — Т. 11. — № 5. — С. 250-253.
- Болевые синдромы в неврологической практике / Под ред. А.М. Вейна. — 2001. — 368 с.
Наши специалисты

Невролог, руководитель клиники хронической боли

Невролог, кандидат медицинских наук

Невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, врач-невролог, врач-рефлексотерапевт

Невролог

Невролог

Невролог, ведущий специалист отделения неврологии

Невролог
Цены на лечение болевого синдрома в онкологии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Боль часто является ведущим симптомом при онкологическом заболевании. Она может быть настолько интенсивной, что бывает просто нестерпимой для пациента. Адекватное обезболивание становится актуальной проблемой для больного и его близких людей.
Лечение ХБС основано на конкретных принципах, соблюдение которых даст положительный результат. Они гласят:
- Незамедлительное начало фармакотерапии при первых же проявлениях боли!
- Препараты и дозировки подбираются ИНДИВИДУАЛЬНО, учитывая характеристики, локализацию и интенсивность болевых ощущений, добиваясь их полного устранения или максимального облегчения состояния пациента.
- Назначение анальгетиков «строго по часам», а не по требованию больного, то есть принимать лекарство не тогда, когда появляется боль, а по расписанию, поддерживая постоянную концентрацию активных веществ в крови.
- Препараты принимают «по восходящей», то есть от самых высоких доз слабых анальгетиков к минимальным дозам сильнодействующих средств.
- Отдавать предпочтение следует не инвазивным фармакологическим формам (капсулы, пластырь и т.д.)
Важно понимать, что на «высоте боли» купировать её очень сложно, поэтому нельзя допускать таких ситуаций!
В России препаратом первой линии в большинстве случаев является Трамадол. Далее пациента переводят на Морфин. Нередко сразу используют внутримышечный путь введения опиоидов. Уколы делаются в ягодичную или дельтовидную мышцу. Инъекция в руку позволяет достичь более быстрого проникновения активного вещества. У внутримышечного введения есть ряд минусов:
- болезненность укола, особенно при повторных инъекциях в одну и туже область (количество введений в сутки может достигать 6 -8 раз и более);
- короткое, по сравнению с пероральным приёмом, действие;
- инфильтрация мягких тканей, что может привести к фиброзным изменениям в мышцах или формированию абсцессов.
В зарубежной практике давно отдано предпочтение трансдермальным терапевтическим системам (ТТС), которые обеспечивают постоянное поступление активного вещества через кожные покровы в кровь. Одного пластыря хватает на 72 часа.
Однако, российские пациенты редко получают пластыри (государство не обеспечивает их необходимого количества). И поэтому наибольшей популярность среди больных на сегодняшний день пользуется метод внутривенной контролируемой анальгезии. Он заключается в том, что человек сам делает себе инъекции по мере необходимости, когда он чувствует усиление боли. При стабилизации болевого синдрома, временной промежуток между введениями растягивается. Преимущества метода следующие:
- полноценное обезболивание, исходя из индивидуальных особенностей и нужд пациента;
- быстрый результат с применением малых доз;
- редкое появление нежелательных реакций;
- положительный психологический момент, так как онкобольной знает, что при необходимости, всегда сможет самостоятельно купировать боль;
- отпадает необходимость привлечения третьих лиц (людей, ухаживающих за больным или медицинских работников).
Как подобрать оптимальную дозу препарата — главный вопрос, который решает врач, занимающейся обезболиванием. Следует понимать, что дозировки сильно различаются у разных пациентов. Подбор медикамента и дозы зависит от многих факторов. Общий статус больного человека должен оцениваться комплексно: учитывается возраст, наличие и выраженность соматической патологии, психоэмоциональный фон, состояние ЦНС и т.д.
У пожилых людей, ослабленных больных и лиц, с заболеваниями головного мозга начальные дозы морфина должны быть ниже на 25-50% от рекомендуемых показателей. Следует знать, что один и тот же препарат будет по-разному действовать на разных пациентов. Некоторые больные по ряду причин лучше реагирует на конкретный анальгетик, чем на его аналоги. Поэтому подбор медикамента может занять какое-то время. Когда выбор будет сделан, преступают к этапу «титрования дозы». Он заключается в назначении стандартной «стартовой» дозировки, с её изменением в большую или меньшую сторону, в зависимости от степени анальгезии и появления побочных эффектов. После установления оптимальной суточной дозы, расписывается схема приёма препарата. Иногда больному может понадобиться дополнительный укол между регулярными инъекциями, например при «прорыве боли».
ВАЖНО понимать: лечение ХБС должно постоянно контролироваться специалистом! В нашей стране эта функция в большинстве случаев возлагается на участковых терапевтов. Если «повезёт» и в поликлинике по месту жительства, куда «прикреплён» пациент будет онколог, то заниматься данной проблемой будет он.
Часто из-за безграмотного назначения анальгетиков или самолечения, что в данном случаи вообще НЕДОПУСТИМО!!!, онкобольной попадает в «порочный круг». Что это значит: изначально пациент не получил адекватного обезболивания, что повлекло усиление боли, вследствие чего повысилась дозировка, а вместе с ней и побочное влияние препарата, состояние пациента ухудшилось, а боль осталась. Особенно важно, чтобы грамотную помощь получали дети и люди, с ограниченными возможностями коммуникации (психически больные, немые и т.д.), ведь они не могут подробно описать, что с ними происходит и часто вынуждены терпеть боль.
Если фармакотерапия, являющаяся первым звеном в лечении ХБС, не помогает или исчерпала свои возможности, её можно дополнить другими видами помощи. Итак, этапы лечения болевого синдрома:
1. Фармакологические средства (если в течение 1-3 дней не удаётся добиться стойкого положительного результата и подобрать «рабочую» эффективную схему терапии, переходят к следующему шагу);
2. Фармакотерапия + электроанальгезия и другие физические способы + детоксикация (на достижение желаемого эффекта отводится 3-5 дней);
3. К вышеописанным методам добавляют регионарные блокады.
Лечение ХБС проводится всегда КОМПЛЕКСНОЕ. Помимо самих анальгезирующих средств, врач назначает адъювантные препараты, которые помогают анальгетикам, либо сами обладают обезболивающим действием. Основными группами являются:
- трициклические антидепрессанты;
- бензодиазепины;
- антиконвульсанты;
- агонисты альфа2-рецепторов;
- кортикостероиды;
- антигистаминные лекарства;
- бисфосфонаты;
- кофеин и другие.
Все эти медикаменты назначаются исключительно доктором, после осмотра пациента и оценки всех имеющихся факторов. Не стоит забывать о таких понятиях, как толерантность (устойчивость) и зависимость (физическая и психическая) от наркотических анальгетиков и сильнодействующих препаратов. (об этих проблемах я буду писать в своих следующих статьях).
Источник
23.
Îäèí-íîëü, â íàøó ïîëüçó!!!
Íàøè ìàëåíüêèå áîëüøèå ïîáåäû!!!
Çäðàâñòâóéòå, ëþäè äîáðûå!
Ïðîäîëæàþ õðîíîëîãèþ íàøåé áîðüáû ñ àäåíîêàðöèíîìîé ë¸ãêîãî 4-îé ñòàäèè.
Ó íàñ õîðîøèå íîâîñòè, êîòîðûìè ÿ ñïåøó ïîäåëèòüñÿ ñî âñåìè áëèçêèìè, ðîäíûìè è çíàêîìûìè!!! Ñî âñåìè âàìè!
Ýìîöèè òàêîâû, ÷òî õî÷åòñÿ îáíÿòü è ðàñöåëîâàòü âåñü ìèð! È ïóñòü ýòî òîëüêî ìàëåíüêàÿ ïîáåäà íà ïóòè ê ãåíåðàëüíîìó ñðàæåíèþ. ß âåðþ, ÷òî ìû ñìîæåì! Ìû ñäåëàåì ýòî. Ïîòîìó ÷òî î÷åíü õîòèì ýòîãî. Äà äàæå íå ïðîñòî õîòèì. Òàê íàäî! Âñåì íàì. Ðîäíûì, è áëèçêèì, è äðóçüÿì! Òàê äîëæíî áûòü! È íèêàê èíà÷å.
 òî âðåìÿ, êîãäà ÑÌÈ ñ âîæäåëåíèåì è íàñëàæäåíèåì ñìàêóåò òåìó êîðîíîâèðóñà, ìû íå ìîæåì ïîçâîëèòü ñåáå ðîñêîøü ñàìîèçîëÿöèè. È ïðèíèìàÿ ðåêîìåíäóåìûå ìåðû ïðåäîñòîðîæíîñòè, åçäèì è åçäèì íà îáñëåäîâàíèÿ è èññëåäîâàíèÿ.
Ïîñëåäíèé, øåñòîé ñåàíñ õ/ò ïðîø¸ë îòíîñèòåëüíî ìèðíî. Áûëè, êîíå÷íî è òîøíîòà è ðâîòà. È òåìïåðàòóðà ïîä âå÷åð. Òî ëè ìû ñòàëè ïðèâûêàòü ê ýòèì ïðîÿâëåíèÿì, òî ëè îíè áîëåå ñãëàæåííûå. Èç íîâîãî, ïîÿâèëàñü áîëåå ñèëüíàÿ ñëàáîñòü, êîòîðóþ ÿ ñâÿçûâàþ ñ íà÷àâøåéñÿ àíåìèåé. È ïîâûøåííàÿ ÷óâñòâèòåëüíîñòü íåðâíûõ îêîí÷àíèé. Êîæà êàê áóäòî âîñïàëèëàñü. Äîòðîíóòüñÿ íåëüçÿ. Íî òåðïèìî.
Ñóïðóãà äåðæèòñÿ ìîëîäöîì! Íî ãëàç äà ãëàç çà íåé íåîáõîäèì. Êàê òîëüêî ñòàíîâèòñÿ ëó÷øå, ïðåâðàùàåòñÿ â íåäîáðîñîâåñòíîãî ïàöèåíòà. Ïîñåìó, ðàñïîðÿäîê íàø ÿ çàïèñàë â òåëåôîí. Îí êàæäûå ïîë÷àñà/÷àñ ñåìàôîðèò íàì è ãîâîðèò, ÷òî ìû äîëæíû ñäåëàòü.
Æèòü ïî ðàñïèñàíèþ äëÿ ñóïðóãè êàòîðãà. Íî ïîáëàæåê ÿ åé íå äàþ. Èíîãäà è ïîðóãàòü ìîãó).
Ïî÷åìó-òî, ýòîò ïåðèîä äëÿ ìåíÿ áûë îñîáåííî òÿæ¸ëûì. Î÷åâèäíî è ìîé çàïàñ ïðî÷íîñòè íà÷àë èññÿêàòü. ß ñòàë ÷àñòî èñïûòûâàòü ïñèõîëîãè÷åñêèé äèñêîìôîðò. Ïåðèîäû íåóåìíîñòè è àãðåññèè, ñòàëè ñìåíÿòüñÿ óíûíèåì è àïàòèåé. Ìíå ïðîñòî íåîáõîäèìî áûëî ïîëó÷èòü õîðîøèå èçâåñòèÿ.
Ïëîõèõ ìûñëåé ÿ íå äîïóñêàþ è ãîíþ èõ â çàøåé! Íî áûâàåò. Áûâàåò ñàìè ëåçóò â ãîëîâó. À âäðóã íå ïîëó÷èòñÿ? À âäðóã ïðîèãðàþ? È ÷òî òîãäà?! ß çíàþ, ÷òî ýòî áóäåò âñåëåíñêèé êîíåö äëÿ ìåíÿ. Äëÿ ñåìüè. Ìíå, ê ñîæàëåíèþ ïðèõîäèëîñü âèäåòü, êàê ëîìàåò ìóæèêîâ òàêàÿ ñèòóàöèÿ. Íàñòîÿùèõ, ñòîÿùèõ ìóæ÷èí.
Ïðàâäà, äîëæåí îòìåòèòü, ÷òî áûë íåïîñðåäñòâåííûì ñâèäåòåëåì è îáðàòíîãî ïðîÿâëåíèÿ ìóæñêèõ êà÷åñòâ. Òàêèì íåçûáëåìûì ïðèìåðîì ëþáâè è ñàìîîòâåðæåííîñòè áûë è âñåãäà áóäåò ìîé, íûíå ïîêîéíûé îòåö. Ñîâñåì åù¸ ìàëåíüêèì, äåñÿòèëåòíèì ìàëü÷èêîì, ÿ âèäåë êàê â íåðàâíîé ñõâàòêå, ìîé ïàïà ïûòàëñÿ âûðâàòü èç ëàï êîâàðíîé áîëåçíè ñâîþ ëþáèìóþ æåíó è ìàòü ñâîèõ äåòåé. Ýòîò ïåðèîä æèçíè, îòïå÷àòàëñÿ â ìîåé ïàìÿòè íàâñåãäà. Íà ïðîòÿæåíèè äëèòåëüíîãî âðåìåíè, ìíå, åù¸ íå îêðåïøåìó ìîðàëüíî, ïðèõîäèëîñü áîðîòüñÿ ñ ÷óâñòâîì ãîðå÷è è áåçûñõîäíîñòè. Îò îñîçíàíèÿ òîãî, ÷òî ìû òåðÿåì ñàìîãî äîðîãîãî è ëþáèìîãî ÷åëîâåêà, à ñäåëàòü íè÷åãî íå ìîæåì.
È ÿ âñþ æèçíü íàäåÿëñÿ, ÷òî ñ ìåíÿ äîñòàòî÷íî! ß ñâîþ íîðìó îò æèçíè ïîëó÷èë. È ýòè ÷óâñòâà áîëüøå íå âåðíóòñÿ íèêîãäà. Íî…
Ïðèøëîñü ïîìîòàòüñÿ â ýòîì ìåñÿöå. Ïåðâîãî ÷èñëà íóæíî áûëî ïîëó÷èòü êâîòó íà ÌÐÒ è çàïèñàòüñÿ íà ñàìó ïðîöåäóðó. Ñóïðóãó ðåøèë ëèøíèé ðàç íå òîðìîøèòü. Îñòàâèë äîìà. À ñàì, íè ñâåò íè çàðÿ, ïîì÷àëñÿ â Áàëàøèõó. Ïðèåõàë ê îòêðûòèþ. Îêàçàëñÿ ïåðâûì. Âûäàëè íàïðàâëåíèå íà êâîòó. Ïîáåæàë â îòäåëåíèå íà çàïèñü. Âûäàëè íà äåñÿòîå àïðåëÿ. Ïîëó÷èëàñü íåáîëüøàÿ íåñòûêîâêà. Ðåçóëüòàòû ÏÝÒ ÊÒ íàì âûäàäóò äåâÿòîãî. È íà ïðè¸ì ìû çàïèñàëèñü íà ýòó äàòó. Ïåðåçàïèñàòüñÿ íå ïîëó÷èëîñü. Ðåøèëè îñòàâèòü âñ¸ êàê åñòü è äåéñòâîâàòü ïî îáñòîÿòåëüñòâàì.
Íó à òåì âðåìåíåì ïðèøëî âðåìÿ åõàòü íàì íà îáñëåäîâàíèå. ÏÝÒ ÊÒ. Â ýòîò ðàç, îíî ïðîâîäèëîñü ïî íîâîìó.
Ïðåäâàðèòåëüíî, íàñ èçâåñòèëè, ÷òî íóæåí áóäåò àíàëèç íà êðåàòèíèí. Çàòåì ââåëè äîçó íîâîãî êîíòðàñòíîãî ïðåïàðàòà.  ñàìîé êàìåðå, æóòêèé õîëîä, ïî ñëîâàì ñóïðóãè. Ïîæàëåëà, ÷òî ñíÿëà øàïêó.  îñòàëüíîì, âñ¸ êàê îáû÷íî.
È ïîòÿíóëèñü äíè îæèäàíèÿ. Ïðàâäà, ýòî îæèäàíèå íå áûëî ïàññèâíûì. Ñíà÷àëà ÿ ñìîòàëñÿ ê ó÷àñòêîâîìó òåðàïåâòó äëÿ ïðîäëåíèÿ áîëüíè÷íîãî. Çàòåì, øåñòîãî àïðåëÿ ïðèåõàë ê ó÷àñòêîâîìó îíêîëîãó. Ìû äàâíî ó íåãî íå áûëè. À ó ìåíÿ ê íåìó äâà âîïðîñà.
Ïåðâûé, îòâåò íà êîòîðûé ÿ îñîáî è íå ðàññ÷èòûâàë ïîëó÷èòü — ÷òî íàì äåëàòü ñ íà÷àâøåéñÿ àíåìèåé. Ñîîòâåòñòâåííî, äëÿ ýòîãî, ïîêàçàë åìó ñðàâíèòåëüíûå àíàëèçû. Íî ó ìåíÿ òàêîå îùóùåíèå, ÷òî îí ðàáîòàåò ïî ïðèíöèïó: ñìîòðþ â êíèãó, âèæó ôèãó. Òîëêîâîãî íè÷åãî íå ñêàçàë. Äà è ëàäíî. Áåç íåãî ðàçáåðåìñÿ.
È âòîðîé âîïðîñ ïî èíâàëèäíîñòè. Òóò òîæå õîòåë îòìàçàòüñÿ. ×òî-òî íà÷àë áëåÿòü ïðî êàðàíòèí, çàî÷íûé ïðè¸ì äîêóìåíòîâ. È ìåæäó äåëîì ñïðîñèë, ñêîëüêî ìû óæå íà áîëüíè÷íîì. ß ñêàçàë, ÷òî ñ îêòÿáðÿ 2019. Îí ïðÿì íà ìåñòå ïîäñêî÷èë. Êàê òàê!? Ýòî áåñïðåöåäåíòíûé ñëó÷àé. È ïðîñÿùèì òîíîì íà÷àë óãîâàðèâàòü ìåäñåñòðó âûïèñàòü íàì íàïðàâëåíèå íà ìåäêîìèññèþ. ß òàê ïîíèìàþ, åñëè áû íå ýòîò ôàêò, ïðèøëîñü áû ìíå ïîáåãàòü ê íèì çà êàæäîé áóìàæêîé.
Íå îòêëàäûâàÿ â äîëãèé ÿùèê, íà ñëåäóþùèé äåíü, ñóïðóãó âçÿë ñ ñîáîé, íà âñÿêèé ñëó÷àé, è ïîåõàëè â íàøó ïîñåëêîâóþ ïîëèêëèíèêó.
Çäàíèå, âðåì¸í ×àïàåâà. ×òî âíóòðè, ÷òî ñíàðóæè. Îñíàùåíèå ñîîòâåòñòâóþùåå.
Íî… Çäåñü òîæå ðàáîòàþò âðà÷è. Ó íèõ òîæå áîëüøèå íàãðóçêè. Ìàëåíüêèå âîçìîæíîñòè, è òàêèå æå çàðïëàòû. Íî îíè ëþäè. Íåçà÷åðñòâåâøèå è íåðàâíîäóøíûå. Ïîòîìó ÷òî ëå÷àò, â îñíîâíîì, äîáðûì ñëîâîì. Áîëüøå íå÷åì. Çàìå÷ó, ýòî Ìîñêîâñêàÿ îáëàñòü!
Ñóïðóãó ÿ îñòàâèë â ìàøèíå.  ïîëèêëèíèêå ìåíÿ óæå çíàþò. Çíàþò è î íàøåé ïðîáëåìå. È ïîíèìàþò å¸. Ïîýòîìó, çà ïîë÷àñà, ÿ ïîëó÷èë ïîäïèñè âñåõ âðà÷åé ñ ïîæåëàíèÿìè ñêîðåéøåãî âûçäîðîâëåíèÿ. Ïðàâäà íåáîëüøàÿ ëîæå÷êà ä¸ãòÿ, â ëèöå îôòàëüìîëîãà, áûëà. Òî ìû íå ïî çàïèñè, òî êàðàíòèí, òî îíà çàíÿòà. Íî ïîíÿâ, ÷òî íå îòâåðòèòñÿ, âñ¸ ÷òî íóæíî ñäåëàëà è ïîäïèñàëà.
È âîò îí. Äîëãîæäàííûé êîíòðîëüíûé äåíü. Íàäî ëè ãîâîðèòü, ÷òî ÿ äîëãî íå ìîã óñíóòü íàêàíóíå, à çàòåì ïðîñíóëñÿ ÷óòü ñâåò? Åñòåñòâåííî, òîëüêî çàáðåçæèë ðàññâåò, à ìû óæå â ïóòè. Â äîðîãå, ïðîâåë áåñåäó ñ ñóïðóãîé. Êàêîâû áû íè áûëè ðåçóëüòàòû, îíè íå ïîâëèÿþò íà íàøó òàêòèêó è ñòðàòåãèþ. Ïðè ëþáîì ðàñêëàäå, ìû ïðîäîëæàåì íàøó ïîâñåäíåâíóþ ðàáîòó ïî èñöåëåíèþ ïî âñåì ôðîíòàì. È ðàññòðàèâàòüñÿ è îïóñêàòü ðóêè íå ñîáèðàåìñÿ. È êàê-òî, ïîñëå òàêîé áåñåäû, ó íàñ íà äóøå ñòàëî ñïîêîéíî è ìèðíî.
Ïðèåõàëè ïîðàíüøå. Íàöåïèëè ìàñêè è ïîøëè çà ðåçóëüòàòîì. Ïðèøëîñü íåìíîãî ïîäîæäàòü.
Âñêðûâàþ êîíâåðò. È âîò îíà, ìèíóòà ìàëåíüêîãî è òèõîãî òðèóìôà. È çâó÷èò îíà òàê: â êîðíå ïðàâîãî ë¸ãêîãî, î÷àãîâ íå âûÿâëåíî. Ïî ïëåâðå, î÷àãè íå âèçóàëèçèðóþòñÿ, ïëåâðàëüíûé âûïîò íå íàêàïëèâàåòñÿ, ïî ïåðèôåðèè ïðàâîãî ë¸ãêîãî íàáëþäàåòñÿ óïëîòíåíèå, âíóòðèãðóäíûå ëèìôîóçëû äî 10 ìì ñ àêòèâíîñòüþ 2,1 (ðàíåå 3,6). È òîëüêî ñîõðàíèëñÿ î÷àã â ðåáðå (ïî-ïðåæíåìó íåïîíÿòíîãî ïðîèñõîæäåíèÿ) è î÷àã â ïîçâîíêå èçìåíèë ñâîþ ñòðóêòóðó íà áëàñòè÷åñêóþ.
Òîæå ñòðàííî, ò.ê.ðàíåå åãî ñòðóêòóðó íèêàê íå îáîçíà÷àëè. È îïÿòü æå, ìû èñõîäèì èç õóäøåãî, ò.å. íàøåãî çàêëþ÷åíèÿ, íî èìååì òàêæå ââèäó çàêëþ÷åíèå Èçðàèëÿ è îñòåîñöèíòèãðàôèè. Íîâûõ î÷àãîâ, òàêæå íå âûÿâëåíî!
 îáùåì, åñëè èñõîäèòü èç õóäøåãî, âñ¸ ðàâíî, äèíàìèêà ïî ìîåé îöåíêå, âûøå âñÿêèõ îæèäàíèé. Ñóïðóãà ðàñïëàêàëàñü. Ïðîðâàëî. Îíà è òàê äåðæàëàñü ìóæåñòâåííî è áåçóêîðèçíåííî. ß ïîáëàãîäàðèë å¸ è Áîãà! Ìíå ýòà ïîáåäà òîæå äàëàñü íå ëåãêî. Íî îíî òîãî ñòîèëî!
Ñíÿâ ïàðó êîïèé ñ çàêëþ÷åíèÿ, ìû íàïðàâèëèñü íà ïðè¸ì. ×óäà íå ïðîèçîøëî. Ìû æäàëè ñâîåé î÷åðåäè. Âñ¸ áûëî ìèðíî, ñïîêîéíî.  ñâÿçè ñ êàðàíòèíîì, ëþäåé çàïóñêàþò ñòðîãî ïî çàïèñè ê óêàçàííîìó âðåìåíè. Íèêàêîãî ñòîëïîòâîðåíèÿ. Íî âîò, ïîÿâèëàñü ïàðî÷êà, îñâåäîìëåííàÿ ëó÷øå âñåõ, è çíàþùàÿ, ÷òî èìåííî äëÿ íèõ, èìåííî ñåãîäíÿ, äåíü îòêðûòûõ äâåðåé â ëþáîé êàáèíåò ýòîãî çàâåäåíèÿ. Áîéêàÿ äåâèöà îáîçâàëà âñåõ è êàæäîãî, êàæäîìó çàêðûëà ðîò, ïîêà íå âûøëà ìåäñåñòðà è íå óãîìîíèëà å¸, îáúÿñíèâ ïðàâèëà ïðè¸ìà. À ìû óæå íå ïðèíèìàåì ó÷àñòèÿ â ýòèõ ðàçáîðêàõ. Ñèäèì è òèõîíüêî ïîñìåèâàåìñÿ. Âîò êàê æå âñ¸ ïðåäñêàçóåìî! Íà÷èíàþ ïîíèìàòü, ÷òî ýòî çàêîíîìåðíîñòü. Âñåãäà, âåçäå è â ëþáóþ ìèíóòó áóäóò ïîÿâëÿòüñÿ òàêèå äåÿòåëè.
Íà ïðè¸ìå, âðà÷ äðóãîé. Ïîýòîìó, ìåäñåñòðà áëàãîñòíàÿ è äîáðàÿ. Íå â ïðèìåð ïðîøëîìó ðàçó.
Íî ïðèíèìàòü íàñ íå ñòàëè, ââèäó òîãî, ÷òî çàâòðà íàì ïðåäñòîÿëî ïðîéòè ÌÐÒ ãîëîâíîãî ìîçãà. ß ñáåãàë â äðóãîé êîðïóñ, âûÿñíèë, ñìîãóò ëè íàì ñðàçó âûäàòü ðåçóëüòàòû ÌÐÒ íà ðóêè. Ñêàçàëè: «Åñëè î÷åíü íàäî — ñäåëàåì». Ïîáåæàë îáðàòíî, ÷òîáû íàñ çàïèñàëè íà ïðè¸ì.
Óòðîì ñëåäóþùåãî äíÿ, ìû ñíîâà íà ìåñòå. Íàäî ñêàçàòü, ÷òî íàïðàâëåíèå íà ÌÐÒ ìû âûïðîñèëè äëÿ ñàìîóñïîêîåíèÿ. Íèêàêèõ ñèìïòîìîâ íåò. Ïðîñòî åñòü íàñòîðàæèâàþùàÿ ñòàòèñòèêà.
 óêàçàííîå âðåìÿ, ìû ïðîøëè ýòó ïðîöåäóðó. Ñóïðóãà âûøëà ñëåãêà îáåñêóðàæåííàÿ. Ãîâîðèò, êàê áóäòî âíóòðè êîëîêîëà ïîáûâàëà. À ÷åðåç ïîë÷àñà, íàì âûíåñëè ðåçóëüòàò. Ïàòîëîãèè íå âûÿâëåíî. Âîò è îòëè÷íî!  çàïàñå áûëî ïàðà ÷àñîâ. Òàê ÷òî ñâîçèë ñóïðóãó ïî ìàãàçèíàì, êîòîðûå ðàáîòàëè. Ïîïîëíèëè çàïàñû ðûáû.
 ýòî âðåìÿ ïðèøëî ñîîáùåíèå îò äî÷åðè. Ñîîáùàåò, ÷òî â èíêóáàòîðå íà÷àëè ïîÿâëÿòüñÿ íà ñâåò öûïëÿòà-áðîéëåû è èíäþøàòà. Ðåøèë â ýòîì ãîäó ïîïðîáîâàòü âûðàñòèòü èíäþøàò. À áðîéëåðîâ â ïðîøëîì ãîäó íåìíîæêî âûðàñòèë. Ïîíðàâèëîñü. Îñîáåííî ñàì ïðîöåññ. ß ëþáëþ êîíòðàñòû.  òî âðåìÿ, ÿ áûë îôèñíûì ñîòðóäíèêîì. Ìîæíî ñêàçàòü, â êîñòþìå è ãàëñòóêå. Ýòî äí¸ì. À âå÷åðîì, â ñàïîãàõ è ðàáî÷åé îäåæäå, ïðåîáðàæàëñÿ â äåðåâåíñêîãî õîçÿèíà. Ýòî áûëî ïðèêîëüíî.
Íó à ñåé÷àñ, äî÷åðè ïðèøëîñü ïðèíèìàòü ðîäû áåç íàñ.
Ê íàçíà÷åííîìó âðåìåíè ïîäîøëè ê êàáèíåòó. Ëþäåé íåò. Çàøëè. Ñòóëüÿ ñòîÿò äàëåêî îò ñòîëà. ×òîáû áûëî ñëûøíî, ïðèõîäèòñÿ ãîâîðèòü ãðîìêî. Ðàññòîÿíèå, ìàñêè çàãëóøàþò çâóêè.
Âðà÷ ïîñìîòðåë ðåçóëüòàòû. ×òî-òî ïîìóðëûêàë ñåáå ïîä íîñ. Çàòåì ñïðîñèë, ÷òî íàì ãîâîðèë íàø ëå÷àùèé âðà÷. ß îáúÿñíèë, ÷òî îí õîòåë áû, ÷òîáû ìû åãî íàøëè. Íî êàðàíòèí. Ê íåìó íå ïîïàäåøü.
Òîãäà îí ñâÿçàëñÿ ñ íèì, ñêàçàë ÷òî íà ôîíå ëå÷åíèÿ, ïîÿâèëàñü õîðîøàÿ äèíàìèêà. Íà äðóãîì êîíöå íàçíà÷èëè äàòó ãîñïèòàëèçàöèè.
Ïðèçíàòüñÿ, ÿ îïàñàëñÿ, ÷òî íàñ îòïðàâÿò ïîä íàáëþäåíèå íà íåñêîëüêî ìåñÿöåâ. Íî ðåøåíî, ïîêà åñòü ýôôåêò, ïðîäîëæèòü äóøèòü áîëåçíü, à çà îäíî è îðãàíèçì. Íè÷åãî íå ïîäåëàåøü.
Âðà÷ íà÷àë íàñ âûïðîâàæèâàòü âîñâîÿñè. Íî ÿ ïîïðîñèë, ÷òîáû îí õîòÿ áû ïðîêîììåíòèðîâàë ðåçóëüòàòû (÷òî çà ëþäè, áëèí!!! Íè ñëîâà íè ïîëñëîâà). Ñêàçàë, âñ¸ õîðîøî. Ïðîäîëæàåì. Èñ÷åðïûâàþùàÿ èíôîðìàöèÿ.
 î÷åðåäíîé ðàç ïîâòîðþñü, íå ïîíèìàþ ýòîé äóðàöêîé ñèñòåìû. Ïðè¸ì âåä¸ò âðà÷, íè÷åãî íå çíàþùèé î íàøåé èñòîðèè áîëåçíè. Ïîýòîìó, è ïðèåì îí âåä¸ò ñîîòâåòñòâóþùå.
Ýòó ñõåìó, ìíå ïðèøëîñü ïîÿñíÿòü íàøåìó êîíñóëüòàíòó â Èçðàèëå. Òàì âîîáùå íåâäîìåê, êàê òàêîå âîçìîæíî. Íî… Òàêîâû ðåàëèè.
 îáùåì, òàêèå ó íàñ ðåçóëüòàòû íàøåãî óïîðñòâà, ìîëèòâ, èñòÿçàíèé. Î÷åíü íàäååìñÿ, çàêðåïèòü ýôôåêò. Áóäåì ðàáîòàòü íàä ýòèì.
Âñåì ñïàñèáî çà âíèìàíèå, ó÷àñòèå è ïåðåæèâàíèÿ.
Êðåïêîãî çäîðîâüÿ è áëàãîïîëó÷èÿ.
À ìû, 14-ãî àïðåëÿ ãîñïèòàëèçèðóåìñÿ è ïðèñòóïàåì ê ñëåäóþùåìó ýòàïó íàøåé âîéíû.
Источник
