Хроническая язва код мкб
Рубрика МКБ-10: K25.7
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки / K25 Язва желудка
Определение и общие сведения[править]
Язвенная болезнь желудка и двенадцатиперстной кишки — хроническое рецидивирующее заболевание, протекающее с чередованием периодов обострения и ремиссии, основным морфологическим признаком которого выступает образование язвы в желудке и/или двенадцатиперстной кишке.
Отличие эрозии от язвы в том, что эрозии не проникают за мышечную пластинку слизистой оболочки.
Эпидемиология
Распространённость — 5-10% взрослого населения, преимущественно мужчины в возрасте до 50 лет.
Классификация
а) По локализации:
— язвы желудка;
— язвы двенадцатиперстной кишки;
— сочетанные язвы желудка и двенадцатиперстной кишки.
б) По стадии заболевания:
— обострение;
— ремиссия.
в) По наличию осложнений
Возможные осложнения: кровотечение, пенетрация, перфорация, стенозирование.
Этиология и патогенез[править]
Этиопатогенетические факторы:
— наличие Helicobacter pylori;
— повышение секреции желудочного сока и снижение активности защитных факторов слизистой оболочки (мукопротеины, бикарбонаты).
Факторы риска:
— приём НПВС;
— нервно-психический (стрессовый) фактор;
— наличие вредных привычек (курение, злоупотребление алкоголем);
— наличие язвенной болезни у близких родственников.
Следует дифференцировать язвенную болезнь желудка и двенадцатиперстной кишки от симптоматических язв, возникающих в рамках гастропатии, индуцированной приёмом НПВС.
Факторы риска формирования язвы на фоне приёма НПВС:
— возраст старше 65 лет;
— наличие в анамнезе язвенной болезни и её осложнений, в первую очередь кровотеченияA;
— необходимость применения высоких доз НПВС;
— необходимость одновременного применения глюкокортикоидов;
— наличие в анамнезе ИБС;
— одновременный приём антикоагулянтов.
Клинические проявления[править]
Боль — наиболее типичный признак. Необходимо выяснить характер, периодичность, время возникновения и исчезновения болей, связь с приёмом пищи.
— Ранние боли возникают через 0,5-1 ч после еды, постепенно нарастают по интенсивности, сохраняются в течение 1,5-2 ч, уменьшаются и исчезают по мере продвижения желудочного содержимого в двенадцатиперстную кишку; характерны для язв тела желудка. При поражении кардиального, субкардиального и фундального отделов болевые ощущения возникают сразу после приёма пищи.
— Поздние боли возникают через 1,5-2 ч после еды, постепенно усиливаются по мере эвакуации содержимого из желудка; характерны для язв пилорического отдела желудка и луковицы двенадцатиперстной кишки.
— «Голодные» (ночные) боли возникают через 2,5-4 ч после еды, исчезают после очередного приёма пищи; характерны для язв двенадцатиперстной кишки и пилорического отдела желудка.
— Сочетание ранних и поздних болей наблюдают при сочетанных или множественных язвах.
Интенсивность боли может зависеть от возраста (более выраженная — у лиц молодого возраста), наличия осложнений.
Наиболее типичной проекцией болей в зависимости от локализации язвенного процесса считают следующую:
— при язвах кардиального и субкардиального отделов желудка — область мечевидного отростка;
— при язвах тела желудка — эпигастральную область слева от срединной линии;
— ри язвах пилорического отдела и двенадцатиперстной кишки — эпигастральную область справа от срединной линии.
Пальпация эпигастральной области может оказаться болезненной.
Отсутствие типичного характера болей не противоречит диагнозу язвенной болезни.
Возможны тошнота и рвота. Обязательно необходимо уточнить у больного наличие эпизодов рвоты кровью или чёрного стула (мелена). Дополнительно при физикальном обследовании следует целенаправленно пытаться выявить признаки возможного злокачественного характера изъязвления или наличия осложнений язвенной болезни.
Язва желудка хроническая без кровотечения или прободения: Диагностика[править]
Язвенную болезнь следует подозревать при наличии у пациента болей, связанных с приёмом пищи в сочетании с тошнотой и рвотой, в эпигастральной, пилородуоденальной областях или правом и левом подреберьях. Клиническая картина может зависеть от локализации язвенного дефекта, его размеров и глубины, секреторной функции желудка, возраста больного. Следует всегда иметь в виду возможность бессимптомного обострения язвенной болезни.
Следует понимать, что анамнестические данные о выявленной ранее инфекции Helicobacter pylori и длительном приёме больным НПВC не могут выступать решающим фактором для установления диагноза язвенной болезни. Анамнестическое выявление факторов риска язвенной болезни у больных, принимающих НПВC может оказаться полезным в плане установления показаний для проведения ФЭГДС (фиброэзофагогастродуоденоскопии).
Лабораторное обследование
Патогномоничных для язвенной болезни лабораторных признаков нет.
Следует проводить исследования с целью исключения осложнений, в первую очередь язвенного кровотечения:
— общий анализ крови (ОАК);
— анализ кала на скрытую кровь.
Инструментальные исследования
ФЭГДС (фиброэзофагогастродуоденоскопия) позволяет достоверно диагностировать и охарактеризовать язвенный дефект. Дополнительно ФЭГДС позволяет контролировать его заживление, проводить цитологическую и гистологическую оценку морфологической структуры слизистой оболочки желудка, исключать злокачественный характер изъязвления. При наличии язвы желудка необходимо взятие 4-6 биоптатов из дна и краёв язвы с последующим их гистологическим исследованием для исключения наличия опухоли.
Контрастное рентгенологическое исследование верхних отделов ЖКТ также позволяет выявить язвенный дефект, однако по чувствительности и специфичности рентгенологический метод уступает эндоскопическому.
— Симптом «ниши» — тень контрастной массы, заполнившей язвенный кратер. Силуэт язвы может быть виден в профиль (контурная «ниша») или в анфас на фоне складок слизистой оболочки («рельеф-ниша»). Маленькие «ниши» неразличимы при рентгеноскопии. Контуры малых язв ровные и чёткие. В больших язвах очертания становятся неровными из-за развития грануляционных тканей, скопления слизи, сгустков крови. Рельефная «ниша» имеет вид стойкого округлого или овального скопления контрастной массы на внутренней поверхности желудка или двенадцатиперстной кишки. Косвенные признаки — наличие жидкости в желудке натощак, ускоренное продвижение контрастной массы в зоне язвы.
— Симптом «указующего перста» — в желудке и луковице спазм возникает на уровне язвы, но на противоположной стороне патологического процесса.
Внутрижелудочная рН-метрия. При язвенной болезни наиболее часто обнаруживают повышенную либо сохранённую кислотоообразующую функцию желудка.
УЗИ органов брюшной полости для исключения сопутствующей патологии.
Выявление Helicobacter pylori
Инвазивные тесты
Проводят забор не менее 5 биоптатов слизистой оболочки желудка: по два из антрального и фундального отделов и одного из области угла желудка. Для подтверждения успешности эрадикации микроба данное исследование выполняют не ранее 4-6-й недели после завершения терапии.
— Морфологические методы — «золотой стандарт» диагностики Helicobacter pylori — окраска бактерий в гистологических срезах слизистой оболочки желудка.
а) Цитологический метод — окраска бактерий в мазках-отпечатках биоптатов слизистой оболочки желудка по Романовскому-Гимзе и Граму (в настоящее время считается недостаточно информативным).
б) Гистологический метод — срезы окрашивают по Романовскому-Гимзе, по Уортину-Старри и др.
— Биохимический метод (быстрый уреазный тест) — определение уреазной активности в биоптате слизистой оболочки желудка путём помещения его в жидкую или гелеобразную среду, содержащую мочевину и индикатор. При наличии в биоптате H. pylori его уреаза превращает мочевину в аммиак, что изменяет рН среды и, следовательно, цвет индикатора.
— Бактериологический метод мало используется в рутинной клинической практике.
— Иммуногистохимический метод с применением моноклональных АТ: обладает большей чувствительностью, так как используемые АТ избирательно окрашивают H. pylori. Мало используется в рутинной клинической практике для диагностики H. pylori.
Неинвазивные тесты
— Серологические методики: обнаружение АТ к H. pylori в сыворотке крови. Метод наиболее информативен при проведении эпидемиологических исследований. Клиническое применение теста ограничено тем, что он не позволяет дифференцировать факт инфицирования в анамнезе от наличия H. pylori в настоящий момент. В последнее время появились более чувствительные системы, которые позволяют диагностировать эрадикацию по снижению титра антихеликобактерных АТ в сыворотке крови больных в стандартные сроки 4-6 нед методом иммуноферментного анализа.
— Дыхательный тест — определение в выдыхаемом больным воздухе CO2, меченного изотопом 14С или 13С, который образуется под действием уреазы H. pylori в результате расщепления в желудке меченой мочевины. Позволяет эффективно диагностировать результат эрадикационной терапии.
— ПЦР-диагностика. Можно исследовать как биоптат, так и фекалии больного.
При соблюдении всех правил выполнения методик и надлежащей стерилизации эндоскопической аппаратуры первичная диагностика H. pylori обосновывает начало антихеликобактерной терапии при обнаружении бактерии одним из описанных методов.
Диагностика результата эрадикационной терапии H. pylori
— Диагностику любым методом проводят не ранее 4-6 нед после окончания курса антихеликобактерной терапии.
— Референтным методом для определения успешности эрадикационной терапии H. pylori служит дыхательный тест с пробным завтраком мочевиной, меченной 14С. При использовании методов непосредственного обнаружения бактерии в биоптате (бактериологический, морфологический, уреазный) необходимо исследование как минимум двух биоптатов из тела желудка и одного из антрального отдела.
— Цитологический метод для установления эффективности эрадикации неприменим.
Дифференциальный диагноз[править]
Дифференциальный диагноз проводят между язвами различной локализации, между язвенной болезнью и симптоматическими язвами, а также между доброкачественными язвами и язвенной формой рака желудка.
Такая форма рака может какое-то время протекать под «маской» доброкачественной язвы. В пользу злокачественного изъязвления свидетельствуют его большие размеры (особенно у пациентов молодого возраста), локализация язвенного дефекта на большой кривизне желудка, повышение СОЭ. При рентгенологическом и эндоскопическом исследовании в случаях злокачественных изъязвлений желудка выявляют язвенный дефект неправильной формы с неровными и бугристыми краями; слизистая оболочка желудка вокруг язвы инфильтрирована, стенка желудка в месте изъязвления ригидна. Окончательное заключение о характере изъязвления выносят после гистологического исследования биоптатов. Во избежание ложноотрицательных результатов биопсию следует проводить повторно вплоть до полного заживления язвы.
Язва желудка хроническая без кровотечения или прободения: Лечение[править]
Больные с неосложнённым течением язвенной болезни подлежат консервативному лечению.
Цели лечения
— Эрадикация H. pylori.
— Быстрая ликвидация симптоматики заболевания.
— Достижение стойкой ремиссии.
— Предупреждение развития осложнений.
Показания к госпитализации
— Язвенная болезнь с клинической картиной выраженного обострения: сильный болевой синдром, рвота.
— Обнаружение изъязвлений в желудке, требующих дифференциального диагноза между доброкачественными язвами и раком желудка.
— Признаки желудочно-кишечного кровотечения (мелена, рвота кровью и др.), перфорации и пенетрации язвенного дефекта.
— Язвенная болезнь желудка и двенадцатиперстной кишки с наличием осложнений в анамнезе (прежде всего желудочно-кишечного кровотечения).
— Язвенная болезнь с сопутствующими заболеваниями.
Больных с обострением язвенной болезни желудка лечат в условиях общетерапевтического или гастроэнтерологического отделений.
Больные с неосложнённым течением язвенной болезни подлежат консервативному лечению в амбулаторных условиях.
Немедикаментозное лечение
а) Режим
Больным необходимо обеспечить охранительный режим с ограничением физических и эмоциональных нагрузок, прекратить курение и употребление алкоголя. Рекомендации по изменению образа жизни следует давать в соответствии с общим состоянием больного и наличием у него других заболеваний.
б) Диета
Питание должно быть частым, дробным, механически и химически щадящим с исключением блюд, вызывающих или усиливающих клинические проявления заболевания (например, острых приправ, маринованных и копчёных продуктов).
в) Прочие рекомендации
Следует убедиться в том, что пациент не принимает НПВП (в том числе анальгетики в связи с различными болевыми синдромами или ацетилсалициловую кислоту с профилактической целью). При необходимости их длительного применения следует рассмотреть возможность уменьшения дозы препарата или замены на другое ЛС, обладающее меньшим воздействием на слизистую оболочку ЖКТ. Нужно помнить, что приём НПВП вместе с пищей не ослабляет их негативного воздействия на слизистую оболочку желудка и двенадцатиперстной кишки. Замена НПВП на лекарственные формы с кишечно-растворимым покрытием также не устраняет их нежелательного влияния.
Лекарственная терапия
Показанием для проведения эрадикационной терапии (при наличии H. pylori) выступает язвенная болезнь желудка или двенадцатиперстной кишки в фазе обострения или ремиссии, включая осложнённую язвенную болезнь.
В настоящее время, в соответствии с решениями согласительного совещания «Маастрихт-3» (2005), в качестве терапии первой линии рекомендована стандартизованная комбинация трёх лекарственных средств — наиболее эффективная схема эрадикации.
— Ингибитор протонного насоса в удвоенной дозе (рабепразол — 20 мг 2 раза в сутки, или омепразол в дозе 20 мг 2 раза в сутки, или эзомепразол в дозе 40 мг 2 раза в сутки, или лансопразол — 30 мг 2 раза в сутки, или пантопразол — 40 мг 2 раза в сутки).
— Кларитромицин — 500 мг 2 раза в день.
— Амоксициллин — 1000 мг 2 раза в день.
Эта схема назначается только в том случае, если показатели резистентности штаммов H. pylori к кларитромицину в данном регионе не превышают 20%. Эффективность 14-дневного курса эрадикации на 9-12% выше, чем 7-дневного.
При неосложнённой язвенной болезни двенадцатиперстной кишки нет необходимости продолжать антисекреторную терапию после проведения курса эрадикации. При обострении язвенной болезни желудка, а также при обострении протекающей на фоне сопутствующих заболеваний или с осложнениями язвенной болезни двенадцатиперстной кишки рекомендуют продолжить антисекреторную терапию с использованием одного из антисекреторных препаратов (более эффективные ингибиторы протонного насоса или блокаторы Н2-рецепторов гистамина) в течение 2-5 нед для эффективного заживления язвы.
Протокол эрадикационной терапии предполагает обязательный контроль её эффективности, который проводят через 4-6 нед после окончания приёма антибактериальных препаратов и ингибиторов протонного насоса. Оптимальный метод диагностики инфекции H. pylori на данном этапе — дыхательный тест, однако при его отсутствии можно воспользоваться другими методами диагностики.
При неэффективности терапии первой линии рекомендуется назначение терапии второй линии (квадротерапии), включающей:
— ингибитор протонного насоса (омепразол, или лансопразол, или рабепразол, или эзомепразол, или пантопразол) в стандартной дозе 2 раза в день;
— висмута субсалицилат/субцитрат — 120 мг 4 раза в день;
— тетрациклин — 500 мг 4 раза в день;
— метронидазол (500 мг 3 раза в день) или фуразолидон (50-150 мг 4 раза в день) в течение как минимум 7 дней.
Кроме того, в качестве резервных схем эрадикации могут назначаться комбинация амоксициллина (750 мг 4 раза в сутки) с блокаторами протонного насоса, рифабутином (300 мг/сут) или левофлоксацином (500 мг/сут).
При отсутствии H. pylori больным язвенной болезнью желудка назначают базисную терапию ингибиторами протонного насоса, которые предпочтительны по сравнению с блокаторами H2-рецепторов гистаминаB. Различные представители группы блокаторов протонного насоса одинаково эффективныA. Применяют следующие препараты:
— рабепразол в дозе 20 мг/сут;
— омепразол в дозе 20-40 мг/сут;
— эзомепразол в дозе 40 мг/сут;
— лансопразол в дозе 30-60 мг/сут;
— пантопразол в дозе 40 мг/сут.
Продолжительность курсового лечения составляет обычно 2-4 нед, при необходимости — 8 нед (вплоть до исчезновения симптоматики и заживления язвы).
Блокаторы Н2-рецепторов гистамина менее эффективны по сравнению с ингибиторами протонного насосаB. Назначают следующие препараты:
— ранитидин в дозе 150 мг 2 раза в сутки или 300 мг на ночь;
— фамотидин в дозе 20 мг 2 раза в сутки или 40 мг на ночь.
Антацидные препараты (алюминиево-магниевые антациды или алюминиево-магниевые с добавлением кальция алгината через 1,5-2 ч после еды или по требованию, или алюминиево-магниевый антацид с добавлением симетикона и БАВ (порошок корней солодки голой), усиливающий антацидный эффект и слизеобразование) применяют дополнительно в качестве симптоматических средств.
Хирургическое лечение
Показаниями к хирургическому лечению язвенной болезни служат осложнения этого заболевания.
Профилактика[править]
У больных с необходимостью постоянного приёма НПВС и повышенным риском образования язв и развития их осложнений следует рассмотреть целесообразность назначения мизопростола (по 200 мг 4 раза в день), блокаторов протонного насоса (например, омепразола — 20-40 мг, лансопразола — 15-30 мг 1 раз в день, рабепразола 10-20 мг 1 раз в день) или высоких доз блокаторов H2-рецепторов гистамина (например, фамотидина по 40 мг 2 раза в день). Тем не менее нужно учитывать, что блокаторы протонного насоса более эффективно предупреждают язвенную болезнь и её обострения, чем высокие дозы блокаторов H2-рецепторов гистамина.
Прочее[править]
Прогноз
Прогноз благоприятный при неосложнённой язвенной болезни. В случае успешной эрадикации рецидивы язвенной болезни в течение первого года возникают у 6-7% больных. Прогноз ухудшается при большой давности заболевания в сочетании с частыми, длительными рецидивами, при осложнённых формах язвенной болезни.
Источники (ссылки)[править]
Гастроэнтерология [Электронный ресурс] : клинические рекомендации / Буеверов А.О., Лапина Т.Л., Охлобыстин А.В. и др. Под ред. В.Т. Ивашкина. — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/RML0303V3.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Возможные осложнения
- Причины
- Диагностика
- Анатомия и патанатомия
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Язвенная болезнь желудка.
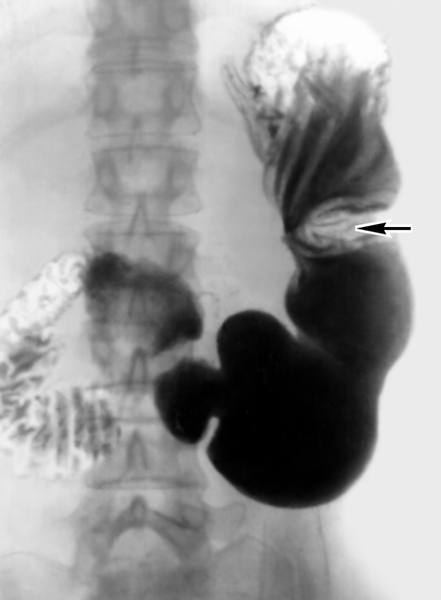
Симптом ‘ниши’ при язвенной болезни желудка
Описание
Хроническая полиэтиологическая патология, протекающая с формированием язвенных повреждений в желудке, склонностью к прогрессированию и формированию осложнений. К основным клиническим признакам язвенной болезни относят боль в области желудка и диспепсические явления. Стандартом диагностики является проведение эндоскопического исследования с биопсией патологических участков, рентгенографии желудка, выявление H. Pylori Лечение комплексное: дието- и физиотерапия, эрадикация хеликобактерной инфекции, оперативная коррекция осложнений заболевания.
Симптомы
Клиническое течение язвенной болезни желудка характеризуется периодами ремиссии и обострения. Обострению ЯБЖ свойственно появление и нарастание боли в эпигастральной области и под мечевидным отростком грудины. При язве тела желудка боль локализуется слева от центральной линии тела; при наличии изъязвления пилорического отдела – справа. Возможна иррадиация боли в левую половину груди, лопатку, поясницу, позвоночник. Для язвенной болезни желудка характерно возникновение болевого синдрома непосредственно после еды с нарастанием интенсивности в течение 30-60 минут после приема пищи; язва пилоруса может приводить к развитию ночных, голодных и поздних болей (через 3-4 часа после еды). Болевой синдром купируется прикладыванием грелки к области желудка, приемом антацидов, спазмолитиков, ингибиторов протонной помпы, блокаторов Н2-гистаминовых рецепторов.
— Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
• боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
• боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
• боль имеет тенденцию к весенне-осеннему обострению;
• по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
• боль проходит после приема антисекреторных медикаментов и антацидов;
• интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
• обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
— изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
— тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
— отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
— снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
— запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
— чувство тяжести в животе, возникающее после еды;
— быстрое насыщение;
— обложенность языка, неприятный запах изо рта, повышенный метеоризм, неустойчивость стула. Рвота преимущественно возникает на высоте боли в желудке, приносит облегчение. Некоторые пациенты склонны вызывать рвоту для улучшения своего состояния, что приводит к прогрессированию заболевания и появлению осложнений ввиде истощения.
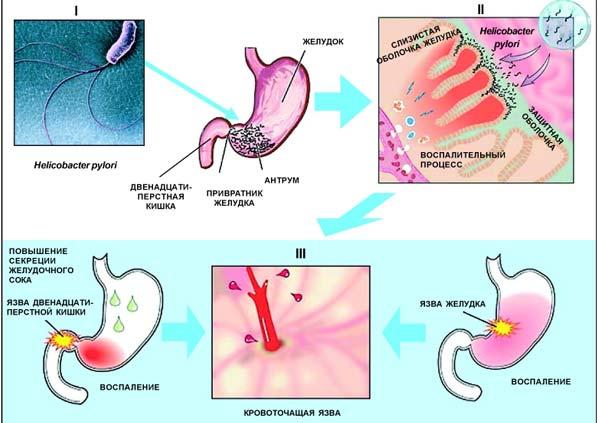
Патогенез язвенной болезни желудка
Возможные осложнения
• Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
• Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
• Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
• Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
Компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
Субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
Декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
• Кровотечение.
Желудочно-кишечное кровотечение возникает из-за разрушения стенки сосуда на дне язвы ( причины кровотечения из заднего прохода). Это осложнение довольно часто встречается (около 15% пациентов). Клинически оно проявляется рвотой «кофейной гущей», меленой и общими признаками кровопотери.
Рвота «кофейной гущей» получила свое название из-за того, что кровь, попадая в просвет желудка, вступает в химическую реакцию с соляной кислотой. И на вид она становится коричнево-черной с мелкими крупинками.
Мелена – это дегтеобразный или черный стул ( причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Причины
На данный момент наиболее популярной этиологической теорией является хеликобактерная теория. Без сомнения, эрадикация Helicobacter помогла многим пациентам, и они избавились от симптомов язвенной болезни. Но то, что Helicobacter не всегда является причиной язвенной болезни, доказывают следующие факты:
1. Примерно 50% всех больных язвенной болезнью являются хеликобактер-позитивными. И, наоборот, не у всех зараженных этой бактерией, есть признаки язвенной болезни.
2. Не исключается роль в патогенезе язвенной болезни отдельных факторов риска:
- длительное курение;
- злоупотребление алкоголем и кофе.
- последствия хронического стресса.
Пациенты с язвами часто встречаются в семьях с жестким воспитанием. В семьях, где дети стараются быть послушными, угнетают агрессию, также часто диагностируется язвенная болезнь желудка. Пациенты с желудочно-кишечными язвами часто очень амбициозны, ориентированы на успех и стремятся к признанию. Язвенная болезнь желудка развивается при социальной изоляции, после развода или проблем на работе.

Хирургическое лечение язвенной болезни желудка
Диагностика
Методы обнаружения язвы желудка:
Общий анализ крови — Уменьшение количества эритроцитов и гемоглобина (анемия), повышение СОЭ.
Фиброэзофагогастродуоденоскопия (ФЭГДС) — С помощью специальной резиновой трубки с камерой (фиброгастроскопа) врач может собственными глазами увидеть состояние слизистой оболочки пищеварительного тракта. Также этот метод позволяет провести биопсию стенки органа, то есть отщипнуть от нее небольшой кусочек.
Рентгенография желудка с контрастом — Методика в настоящее время несколько устарела. Суть ее заключается в следующем: больной выпивает контрастную бариевую смесь. Затем врач-рентгенолог проводит ряд снимков, которые показывают, как продвигается контраст по слизистой. Картина язвенного дефекта обычно описывается как «симптом ниши».
РН-метрия и суточное мониторирование рН желудочного сока — Это инвазивная и болезненная методика, позволяющая оценить, насколько агрессивен желудочный сок по отношению к слизистой оболочки.
Анатомия и патанатомия
Язвенная болезнь желудка (ЯБЖ) – циклично рецидивирующая хроническая болезнь, характерным признаком которой служит изъязвление стенки желудка. ЯБЖ является наиболее распространенной патологией желудочно-кишечного тракта: по разным данным, в мире этим недугом страдают от 5 до 15% населения, причем среди жителей городов патология встречается в пять раз чаще. Многие специалисты в области гастроэнтерологии объединяют понятия язвенной болезни желудка и двенадцатиперстной кишки, что является не совсем корректным – изъязвления в 12-перстной кишке диагностируют в 10-15 раз чаще, чем язвы в желудке. Тем не менее, ЯБЖ требует тщательного изучения и разработки современных методов диагностики и лечения, так как это заболевание может приводить к развитию летальных осложнений.
Около 80% случаев первичного выявления язвы желудка приходится на трудоспособный возраст (до 40 лет). У детей и подростков язвенную болезнь желудка диагностируют крайне редко. Среди взрослого населения отмечается преобладание мужчин (женщины болеют ЯБЖ в 3-10 раз реже); но в пожилом возрасте половые различия заболеваемости сглаживаются. У женщин заболевание протекает легче, в большинстве случаев бессимптомно, редко осложняется кровотечениями и прободением.
Язвенная болезнь желудка занимает второе место среди причин инвалидизации населения (после сердечно-сосудистой патологии). Несмотря на длительный период изучения данной нозологии (более столетия), до сих пор не найдены терапевтические методы воздействия, способные остановить прогрессирование болезни и полностью излечить пациента. Заболеваемость ЯБЖ во всем мире непрерывно растет, требуя внимания терапевтов, гастроэнтерологов, хирургов.
Лечение
Диета.
Пациентам с язвенной болезнью следует отдавать предпочтение фруктам, овощам и картофелю. Кофе, черный чай, алкоголь, сладкие и белковые продукты следует избегать потому, что они стимулируют выработку кислоты в желудке. Стоит обратить внимание на брокколи – она содержит вещества, угнетающие рост Helicobacter Если вы потребляете напитки с кофеином, следует отдавать предпочтение зеленому чаю.
Ромашка обладает противовоспалительными и регенерирующими свойствами. Ее действие занимает больше времени, чем с современные блокаторы кислоты (ингибиторы протонной помпы). Использовать настойку ромашки целесообразно, если жалобы не слишком сильные, нет никаких осложнений (например, кровотечение). Вы можете использовать ромашковый чай, для чего заливается 2-3 чайные ложки ромашки стаканом кипятка.
Корень солодки также оказывает благоприятное воздействие на слизистую оболочку желудка. Следует с осторожностью применять корень солодки при тенденции к высокому кровяному давлению или дефициту калия.
Медикаментозное лечение:
- Нейтрализаторы. В эту группу входят антациды (гидроокись алюминия, гидроокись магния). Прием антацидов может продолжаться до 8 недель. Побочные эффекты от длительного применения антацидов включают щелочной синдром и диарею.
- Ингибиторы Н2-рецепторов, которые снижают кислотность. Среди них представлен ранитидин, низатидин, фамотидин. Прием препаратов указанной группы показан как при язвенной болезни желудка, так и двенадцатиперстной кишки.
- Ингибиторы насосной помпы: омепразол, пантопразол, Benzoprazol в течение 1-2 месяцев.
- Ингибиторы мускариновых рецепторов: пирензепин, мизопростол.
- Соли висмута: применяют по 15 мл через час после еды. После приема может наблюдаться стул черного цвета. Лечение от 4 до 8 недель.
Было доказано, что все упомянутые выше препараты эффективны в лечении хеликобактер пилори. Пациент должен контролировать такие факторы, как стресс и табакокурение.
- Антибиотикотерапия: может использоваться кларитромицин, азитромицин, тетрациклин, амоксициллин и хинолоны.
Хирургическое лечение.
При тяжелых проявлениях болезни и ее осложнениях выполняется субтотальная резекция желудка или гастрэктомия с ваготомией. Хирургическое лечение показано больным с двумя и более рецидивами желудочно-кишечного кровотечения, пр развитии обструкции и других осложнений.
Прогноз
Прогноз при язвенной болезни желудка во многом зависит от своевременности обращения за медицинской помощью и эффективности антихеликобактерной терапии. ЯБЖ осложняется желудочным кровотечением у каждого пятого пациента, от 5 до 15% больных переносят перфорацию либо пенетрацию язвы, у 2% развивается рубцовый стеноз желудка. У детей частота осложнений язвенной болезни желудка ниже – не более 4%. Вероятность развития рака желудка у пациентов с ЯБЖ в 3-6 раза больше, чем среди людей, не страдающих этой патологией.
Первичная профилактика язвенной болезни желудка включает в себя предупреждение заражения хеликобактерной инфекцией, исключение факторов риска развития данной патологии (курение, стесненные условия проживания, низкий уровень жизни). Вторичная профилактика направлена на предупреждение рецидивов и включает в себя соблюдение диеты, исключение стрессов, назначение антихеликобактерной схемы препаратов при появлении первых симптомов ЯБЖ. Пациенты с язвенной болезнью желудка требуют пожизненного наблюдения, эндоскопического исследования с обязательным проведением тестов на H. Pylori один раз в полугодие.
Основные медуслуги по стандартам лечения | |||||||||||||||
Клиники для лечения с лучшими ценами
|
