Холангит код мкб 10
Рубрика МКБ-10: K83.0
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K80-K87 Болезни желчного пузыря, желчевыводящих путей и поджелудочной железы / K83 Другие болезни желчевыводящих путей
Определение и общие сведения[править]
Холангитом называют воспалительный процесс в желчных протоках бактериального или асептического происхождения.
Острый гнойный холангит — тяжёлое бактериальное воспалительное поражение желчных путей, которое возникает при нарушении их проходимости, проявляемое местными воспалительными изменениями желчных протоков, системной воспалительной реакцией и полиорганной недостаточностью.
Этиология и патогенез[править]
Наиболее часто причинами холангита являются холедохолитиаз и рубцовые стриктуры желчных протоков. Реже — опухолевая обтурация билиарного дерева, врождённые аномалии (кисты, стриктуры), паразитарные поражения печени. Острый холангит может возникать как осложнение прямых транспапиллярных и чрескожных методов исследования желчных путей, некорректного размещения и обтурации билиарных стентов. Холангит может развиться после неадекватно выполненных хирургических и малоинвазивных вмешательств за счёт деформации и сужения билиодигестивных анастомозов, недостаточной по объёму папиллосфинктеротомии.
В норме жёлчь стерильна, её инфицирование происходит из просвета ДПК через устье папиллы. Помимо этого возможно инфицирование гематогенным и лимфогенным путями при остром холецистите и деструктивных формах панкреатита. Преобладают грамотрицательные бактерии (кишечная палочка, Klebsiella, Proteus и др.). Реже высевают грамположительные бактерии (Enterococcus, Streptococcus). В наиболее тяжёлых наблюдениях могут преобладать анаэробные микроорганизмы (бактероиды, фузобактерии, клостридии).
Патогенез
Течение гнойного холангита характеризует раннее стремительное развитие полиорганной недостаточности, обусловленной обильным поступлением в кровоток эндотоксинов через холангиовенозный шунт, а также связанной с угнетением функции купферовских клеток. Метаболические нарушения прогрессируют в связи с гипертензией в желчных путях и билирубинемией, а с другой стороны, с отсутствием поступления желчи в кишечник (ахолия). Нарушается кровоток в жизненно важных органах, активируются процессы свободного радикального окисления, снижается уровень антиоксидантной защиты. Все это вызывает быстрое развитие местных и общих симптомов заболевания, системную воспалительную реакцию, полиорганную недостаточность.
Клинические проявления[править]
Острый холангит характеризуется острым началом и бурным развитием заболевания, что обусловлено вовлечением в патологический процесс обширной поверхности желчевыводящих протоков. Возникновению холангита, как правило, предшествует эпизод желчной колики. Для развернутой картины заболевания характерна триада Шарко: боли в правом подреберье, озноб, лихорадка. Лихорадка носит гектический характер, сопровождается проливным потом. В зависимости от полноты и характера обтурации желчных протоков, в различной степени выражена механическая желтуха. Характерно раннее развитие печёночно-почечной недостаточности, спутанного сознания, энцефалопатии. Как и при других гнойно-некротических процессах, наблюдается декомпенсация сопутствующих заболеваний, в частности СД.
Холангит: Диагностика[править]
Лабораторная диагностика острого гнойного холангита основывается на ряде характерных показателей — высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ, повышение уровня билирубина, активности печёночных ферментов (аланин- и аспартатаминотрансферазы, щелочная фосфатаза).
Инструментальная диагностика
а) УЗИ органов панкреатобилиарной области при холангите выявляет желчную гипертензию, а также причины нарушения оттока желчи (конкременты, опухоли). Кроме того, могут быть обнаружены осложнения острого холангита — абсцессы печени, тромбоз воротной вены, возможные воспалительно-деструктивные изменения желчного пузыря.
б) Методы экскреторной холангиографии при остром холангите и механической желтухе не применяют в связи с низкой информативностью и опасностью углубления функциональных нарушений печени.
в) Наибольшее значение имеют прямые (ретро- и антеградные) методы контрастирования желчных протоков, сочетающие в себе дополнительные возможности декомпрессии билиарного дерева. Методом выбора является неотложная ЭРПХГ (Эндоскопическая ретроградная панкреатохолангиография). Уже на этапе визуальной оценки ДПК и большого сосочка ДПК выявляют косвенные признаки острого гнойного холангита (дуоденит, расширение продольной складки ДПК, острый папиллит, поступление гноевидной желчи из отверстия папиллы). В ряде наблюдений обнаруживают ущемлённый камень в ампуле сосочка, вызывающий острую блокаду желчных и панкреатических протоков. При транспапиллярной катетеризации желчных протоков необходима аспирация инфицированной желчи для микробиологического исследования.
г) Чрескожная чреспечёночная холангиография при остром холангите позволяет определить причину обтурации желчных протоков, однако возможности билиарной декомпрессии значительно уступают эндоскопическим ретроградным методам лечения.
Дифференциальный диагноз[править]
Холангит: Лечение[править]
Больных острым холангитом следует помещать в отделения интенсивной терапии.
Схемы фармакотерапии
• Купирование болевого синдрома.
— Гиосцина бутилбромид (бускопан) 20 мг 4 раза в сутки внутримышечно или внутривенно.
— Метамизол натрия 2,5 г 4 раза в сутки внутримышечно или внутривенно.
— Пентазоцин 30 мг 4 раза в сутки внутримышечно или внутривенно.
— Тримеперидин 25-150 мг/сут внутривенно.
• Антибиотикотерапия.
а) Цефалоспорины:
— Цефотаксим 2 г 2 раза в сутки внутримышечно.
— Цефтриаксон 2 г 2 раза в сутки внутримышечно.
б) Уреидопенициллины:
— Мезлоциллин 6-15 г/сут.
— Пиперациллин 100-300 мг/кг в сутки.
— Азлоциллин 12-15 г/сут.
в) В необходимых случаях назначают в комбинации с аминогликозидами.
— Тобрамицин 3-5 мг/кг в сутки.
г) При наличии анаэробной флоры:
— Метронидазол 1,5 г/сут.
• Специфическое лечение паразитарного холангита.
1. Аскаридоз
— Мебендазол 100 мг 2 раза в сутки в течение 3 дней.
— Левамизол 150 мг однократно.
2. Клонорхоз
— празиквантел 25 мг/кг 3 раза в сутки в течение 3 дней.
3. Описторхоз
— празиквантел 25 мг/кг 3 раза в сутки в течение 3 дней.
4. Фасциолёз
— Битионол 1 г 3 раза в сутки в течение 14 дней.
После кратковременной медикаментозной подготовки выполняют важнейший компонент лечения — неотложную декомпрессию желчных протоков.
Наиболее эффективным методом декомпрессии желчных путей являются эндоскопические ретроградные вмешательства на большом сосочке ДПК и желчевыводящих путях. При эндоскопии выявляют изменения ДПК и сосочка, подтверждающие наличие острого холангита и являющиеся обоснованием для эндоскопической папиллосфинктеротомии, инструментальной ревизии и санации желчных протоков. В зависимости от особенностей строения большого дуоденального сосочка и наличия околососочковых дивертикулов применяют различные технические способы рассечения папиллы и дистального отдела холедоха. На этапе введения инструментов в ампулу сосочка в большинстве случаев отмечают обильное поступление желчи с гноем, крошковидными массами в просвет ДПК. Производят эндоскопическую папиллосфинктеротомию в максимальном объёме, инструментальную ревизию желчных протоков, извлечение конкрементов корзинкой Дормиа, промывание раствором диоксидина. В случаях неполной санации желчных протоков (крупные камни, тяжёлое состояние больного) выполняют назобилиарное дренирование или билиодуоденальное стентирование для профилактики повторного вклинения конкрементов и обеспечения надежной декомпрессии билиарного дерева.
При технических ограничениях выполнения транспапиллярных эндоскопических вмешательств применяют чрескожную чреспечёночную декомпрессию желчных путей, достигая наружного или наружно-внутреннего отведения желчи и гноя. Следует отметить, что лечебные возможности чреспечёночных методов дренирования при остром гнойном холангите уступают транспапиллярным способам билиарной декомпрессии.
В случаях отсутствия возможности проведения малоинвазивных методов лечения острый холангит является показанием к неотложному хирургическому вмешательству — холедохолитотомии, санации желчных протоков, наружному их дренированию Т-образным дренажем. Декомпрессивные вмешательства проводят на фоне интенсивного консервативного лечения (антибактериальная и инфузионная терапия, профилактика печёночной недостаточности, при необходимости — экстракорпоральные методы детоксикации, симптоматическая терапия).
Летальность при остром гнойном холангите в большой степени зависит от своевременно выполненной декомпрессии билиарного дерева и составляет 5-25%. Одной из причин летальных исходов служит развитие абсцессов печени билиарной природы в результате запоздалых вмешательств на желчных протоках. Для профилактики рецидивов заболевания необходимы полная санация желчных путей, обеспечение свободного оттока желчи в ЖКТ, достаточный диаметр (более 1,5 см) билиодигестивных анастомозов.
Профилактика[править]
Прочее[править]
Первичный склерозирующий холангит
Первичный склерозирующий холангит (ПСХ) — хроническое холестатическое заболевание, характеризующееся воспалением и прогрессирующим фиброзом внутри- и внепечёночных жёлчных протоков, приводящим последовательно к их сужению, облитерации, дуктопении и, как следствие, к развитию цирроза печени и холангиоцеллюлярной карциномы (ХЦК).
Эпидемиология
Истинная частота ПСХ в популяции неизвестна. Отмечена связь заболевания с мужским полом, хроническими воспалительными заболеваниями кишечника и некурящим образом жизни.
ПСХ — это синдромное понятие, одна из форм холангиопатии.
Этиология и патогенез
Этиопатогенез ПСХ неизвестен. В качестве возможных этиологических факторов ПСХ рассматривают токсины, инфекционные агенты и иммунные нарушения.
В ткани печени у больных ПСХ обнаружено избыточное отложение меди, но назначение хелатирующей терапии этим пациентам оказалось малоэффективным, что указывает на вторичный характер перегрузки медью (что, в частности, характерно и для больных ПБЦ (первичный билиарный цирроз)). Два вируса (цитомегаловирус и реовирус 3-го типа) поражают эпителий внутрипечёночных жёлчных протоков, но вероятность обнаружения этих вирусов у всех больных ПСХ остаётся гипотетичной. Высокая частота возникновения различных аутоиммунных нарушений (в том числе печени — аутоиммунный перекрёстный синдром) у больных ПСХ указывает на возможность генетической предрасположенности к болезни. Локусы HLA-B8 и HLA-DR3, которые часто определяют у больных аутоиммунными заболеваниями, также обнаружены у пациентов с ПСХ. В повреждении жёлчных протоков при ПСХ активно участвуют Т-лимфоциты и иммуноопосредованные механизмы, действие которых проявляется лимфоплазмоцитарной инфильтрацией, скоплением эозинофилов и облитерирующим флебитом.
Клиническая картина
У больных ПСХ обнаруживают многие клинические признаки, характерные для ПБЦ (первичный билиарный цирроз). Заболевание обычно начинается незаметно, и ретроспективно сложно зафиксировать временной интервал дебюта болезни. У 75% больных ПСХ в течение 1-2 лет до постановки диагноза могут появляться отдельные признаки болезни. Пациенты предъявляют жалобы на усиливающуюся общую слабость и кожный зуд, к которым со временем присоединяется желтуха. Данная триада симптомов характерна для 2/3 больных. При появлении клинических признаков холангита (боль в правом подреберье, лихорадка и желтуха) необходимо исключить возможность развития осложнений (холедохолитиаза и ХЦК). На стадии клинических проявлений у 75% больных обнаруживают желтуху в сочетании с гепатоспленомегалией. Меланодермию и ксантелазмы отмечают реже, чем у пациентов с ПБЦ. ПСХ часто сочетается с поражениями других органов и систем.
Диагностика
— Биопсия и морфологическое исследование ткани печени
Результаты морфологического исследования ткани печени позволяют подтвердить диагноз ПСХ (морфологические данные особенно ценны при поражении мелких жёлчных протоков).
Дифференциальная диагностика
Первичный склерозирующий холангит целесообразно дифференцировать с холестатической формой саркоидоза. Для саркоидоза нехарактерно гранулематозное поражение жёлчных канальцев. Другое холестатическое заболевание, развивающееся значительно чаще, при котором в результате иммунного воспаления поражаются жёлчные канальцы, — это ПБЦ (первичный билиарный цирроз). В диагностически неясных случаях показано определение антимитохондриальных антител.
Лечение
а) Методы восстановления проходимости жёлчных протоков:
1. Механические
• Баллонная дилатация жёлчных протоков.
2. Хирургические
• Реконструктивные операции.
• Трансплантация печени.
б) Медикаментозная терапия
Принятие решения о назначении лечения больному ПСХ требует взвешенной оценки признаков поражения паренхимы печени (гепатита) и недостаточности жёлчных протоков (холестаза). В некоторых случаях показано назначение комбинированной терапии.
Препараты:
— урсодезоксихолевая кислота 15-20 мг/кг в сутки;
— преднизолон: начальная доза 0,5 мг/кг в сутки (до 10-15 мг/кг в сутки);
— азатиоприн: начальная доза 2 мг/кг в сутки (до 50-75 мг/кг в сутки).
Прогноз
Первичный склерозирующий холангит — это предопухолевое заболевание. ХЦК развивается в результате злокачественной трансформации холангиоцитов. С учётом высокого риска развития опухоли пациентам показан регулярный скрининг на ХЦК.
Источники (ссылки)[править]
Абдоминальная хирургия [Электронный ресурс] : Национальное руководство: краткое издание / под ред. И.И. Затевахина, А.И. Кириенко, В.А. Кубышкина — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970436301.html
Гастроэнтерология [Электронный ресурс] / Под ред. В.Т. Ивашкина, Т.Л. Лапиной — М. : ГЭОТАР-Медиа, 2008. — https://www.rosmedlib.ru/book/ISBN9785970406755.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Амикацин
- Амоксициллин
- Ампициллин
- Ампициллин/оксациллин
- Бензилпенициллин
- Гимекромон
- Доксициклин
- Ломефлоксацин
- Магния сульфат
- Пефлоксацин
- Сульфадимидин
- Тигециклин
- Тобрамицин
- Урсодезоксихолевая кислота
- Хлорамфеникол
- Цефазолин
- Цефоперазон
- Цефоперазон/сульбактам
- Цефтазидим
- Цефтриаксон
- Цефуроксим
- Ципрофлоксацин
Источник
Общие сведения
Холангит является воспалением желчных протоков, которое провоцирует проникновение инфекционных агентов из кишечника, желчного пузыря, кровеносных сосудов либо лимфатических путей. Наиболее частая паразитарная причина холангита – токсоплазмоз, обусловленный контактированием с такими домашними животными, как кошки.
Патологию также еще называют ангиохолитом, так как термин состоит из двух слов греческого происхождения – holа – желчь и angіo – сосуд. Заболеванию присвоен код МКБ-10: К83.0, включающий восходящий, первичный, вторичный, рецидивирующий, склерозирующий, стенозирующий, гнойный холангит, а также БДУ (без дополнительных указаний).
Патогенез
Течение холангита бывает острым либо хроническим и обычно связано с временной обтурацией и различной степенью закупорки желчных проток. Происходящие изменения в них затрагивают самые мельчайшие холангиолы и встречаются:
- катаральные изменения — слизистые оболочки становятся полнокровными, набухшими, отечными, в просвете протоков можно обнаружить вязкую мутную слизь, такой вариант наиболее характерен для кишечных инфекций — брюшного тифа, паратифа и дизентерии;
- гнойные — внепёченочные протоки расширяются, заполняются гноем и окрашиваются желчью, серозная оболочка становится тусклой, происходит некроз и наложения фибрина, стенки утолщенные, слизистые полнокровные, имеют кровоизлияния, а иногда и изъязвления (к примеру, при язвенном холангите); чаще всего такие нарушения развиваются при желчнокаменной болезни.
Наиболее глубокие изменения и перфорация стенок желчного дерева могут привести к желчному или желчно-гнойному перитониту. Патология возникает в связи с бактериемией желчного происхождения либо с наличием продуктов их жизнедеятельности. Воспалительные процессы преимущественно продуктивные — происходит плазмоцитарная и лимфоцитарная инфильтрация.
Болезнь может начинаться с перемежающейся лихорадки и ознобов, чем напоминает сепсис, который в тяжелых случаях и развивается из-за выделяемого бактериального эндотоксина, который обладает пирогенным действием, активирует свертывание крови и внутрисосудистое тромбообразование, нарушает гемодинамику, усиливает гуморальный иммунный ответ и нарушает работу почек. Процессы осложняются острым билиарным септическим шоком, интоксикацией, анемией, а также провоцируют олигоурию и почечную недостаточность. Причем эндотоксемия возникает не только благодаря ахолии, но и нарушениям местных и системных защитных механизмов кишечника от действия патогенов. Ей также способствуют травмы, шок и голодание.
Периодически развивающаяся желтушность покровов и слизистых механического типа и происходит в результате нарушения оттока желчи. Она может быть комбинированной – при сопутствующих поражениях печени и паренхиматозной, ведь воспаление, нагноение и некроз внутрипеченочных путей приводит к дистрофическим изменениям в самой печени (интерстициальному гепатиту), а распространение гнойных процессов — к перихолангиту или к так называемым холангитическим абсцессам.
Преходящая лихорадка существенно отличается в зависимости от вида бактериального возбудителя. Более тяжелое состояние наблюдается при пневмококковых холангитах, которые еще и могут усугубиться абсцессом печени.
Классификация
В зависимости от особенностей течения холангит бывает острый, латентный, хронический и септический, от морфологических изменений и пути развития патологии – склерозирующий и гнойный. Кроме того, он бывает специфический, к примеру, если у больного врожденный сифилис и специфические гранулемы локализовались в соединительной ткани по линии протоков или в их стенках.
Хронический холангит
Хроническое рецидивирующее течение наиболее характерно для катарального стенозирующего ангиохолита, который либо вызывает диффузные изменения и поражение главных ходов — тотальный пластический, либо локализованные – охватывает область печеночных холангиол или терминального отдела холедоха (стенозирующий папиллит — наиболее часто встречающийся вариант). Развитие изменений обычно медленное и может занимать до 10 лет, при этом симптомы сглажены, боли и лихорадка несильные.
Длительный хронический процесс воспаления желчных ходов может привести к необратимым изменениям — циррозу печени или абсцедирующему холангиту, тогда шансы на полное восстановление будут слишком малы. Способствует развитию нарушений панкреатит, гастродуоденит и холецистит.
Острый холангит
Острый холангит чаще всего провоцируют камни или посттравматические стриктуры в холедохе, а также новообразования в билиопанкреатодуоденальной зоне, фиброз ампулы протоков либо большого дуоденального сосочка. Острое течение может быть доброкачественным либо злокачественным, т.е. вызывающим абсцессы печени. Главным проявлением становится печеночная колика.
Обострение заболеваний печени вызывает увеличение её размеров и холангиогепатит, а также перерастяжение печеночной капсулы, что становится причиной болезненности при пальпации правой подреберной области. При этом край печени отличается гладкой поверхностью.
Склерозирующий холангит
Вид хронического заболевания, при котором стенки желчных путей подвергаются склерозированию, слизистые оболочки атрофируются, а в некоторых местах происходит разрастание аденоматозных полипов. При обследовании выявляются четкообразные изменения структуры протоков (напоминают бусы).

Желчные протоки при склерозирующем холангите
Первичный склерозирующий холангит включает в себя прогрессирующие воспалительные и фиброзные процессы, затрагивающие вне- и внутрипеченочные билиарные ходы. Течение скрытное, но активное, сводится к печеночной недостаточности. Чаще поражает особ мужского пола и может проявиться кожными высыпаниями.
В основе патологии лежит вирусная инфекция, нарушения иммунитета, возможно на фоне язвенного колита, болезни Крона. Вторичные склерозирующие изменения – достаточно редко происходят и могут быть инициированы желчными камнями, негативным влиянием медикаментозной терапии, например, цитотоксической химиотерапии.
Гнойный холангит
Воспаление желчевыводящей системы развивается вследствие накопления в них гнойной желчи. Без проведения хирургической операции его обострения приводят к 100% летальности.
Гнойный холангит считается одной из наиболее тяжелых его форм, так как приводит к изменениям физико-химического состава желчи, множественным абсцессам, а возникающая интоксикация — к бактериально-токсическому шоку, почечной недостаточности и артериальной гипотонии. В очень редких случаях гнойный холангит может переходить в хронический.
Холангит после удаления желчного пузыря
Хирургические вмешательства в желчевыводящей системе, особенно у особ после 60, примерно в 40% случаев дают осложнения. Холецистэктомия может вызвать ишемию стенок протоков, повреждение слизистых оболочек и попадание жёлчи в стенки, что инициирует фиброз и формирование стриктур ходов. Сходная картина наблюдается при трансплантации печени и в случаях повреждения крупных печеночных артерий.
Повреждение проток – один из самых тяжелых вариантов осложнения после удаления желчного. Он является составляющим постхолецистэктомического синдрома, который, вопреки ожидаемым улучшениям, существенно ухудшает качество жизни. Причина кроется в нарушении нормального оттока желчи и панкреатического секрета. Воспаление структур холедоха обычно вызвано диагностическими и техническими погрешностями либо обострением имеющихся других заболеваний.
Очень важно проведение обследований желчного тракта до оперативного вмешательства, тогда при выявлении холедохолитиаза либо стеноза терминальных участков, медики смогут своевременно провести холедохотомию и дренаж.
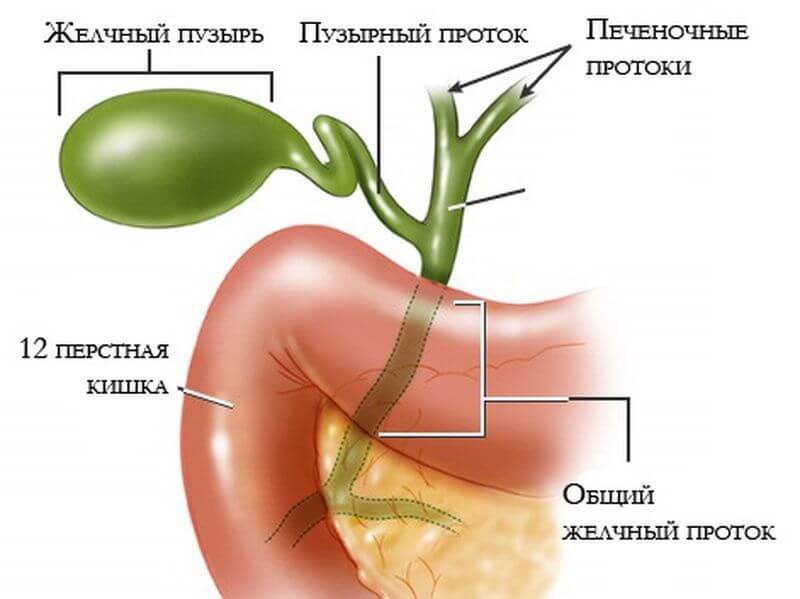
Строение желчевыводящей системы
Холецистохолангит
Нарушения оттока желчи обычно сочетаются с холециститом и вовлекают в патогенетический процесс не только протоки, но и желчный пузырь. Разворачивающаяся клиническая картина непрерывная, вялотекущая, может иметь обострения и случаи полной и неполной ремиссии. При повторяющихся приступах проводят холецистэктомию.
Холецистохолангит несложно отличить по болям около пупка, которые могут распространяться в правое подреберье и далее в плечо. Также при обследовании у больных выявляется кинетика холедоха и утолщение стенок желчного пузыря. Заболевание может вызывать функциональные и дистрофические изменения других органов.
Хронический холецистохолангит у детей может быть связан с перенесением таких заболеваний как: аппендицит, скарлатина, дизентерия, ангина, хронический тонзиллит, аденоиды, синусит, кариес зубов, инфекционный гепатит, гельминтоз, туберкулезная интоксикация.
Причины
Провоцировать холангит могут разные возбудители – бактерии (кишечная палочка, энтеробактер, стрептококки, псевдомонады), вирусы (гепатит, СПИД) и паразиты (Ascaris lumricoides, Clonorchis sinensis, Opisthorchis felineus и viverrini ). Способствует развитию хроническое воспаление желчного пузыря, застой желчи и распространение инфекции. Наблюдается так называемое явление токсемии – попадание через дуоденальный сосочек при дуоденобилиарном рефлюксе и размножение патогенной микрофлоры из кишечника в замкнутом пространстве желчных путей. Второй путь заражения — проникновение бактерий в воротную систему циркуляции крови из тонкого кишечника, к примеру, при его повреждении или при повышенном внутриполостном давлении.
Кроме того, воспаление желчевыводящих протоков может произойти в результате желчнокаменной болезни, врожденных или приобретенных аномалий желчных протоков, бескаменного холецистита, болезни Кароли, холедохолитиаза, синдрома Мириззи, когда развивается тотальная либо субтотальная обструкция желчевыносящих путей. Различные осложнения, возникающие после проведения холангиографии, эндопротезирования холедоха, эндоскопической папиллосфинктеротомии также могут провоцировать воспалительные процессы в структурах внепеченочных желчных протоков.
Симптомы холангита
Клиническая картина при холангите состоит из таких признаков и жалоб больного как:
- недомогание и быстрая утомляемость;
- уменьшение массы тела и непереносимость определенных жирных продуктов;
- длительный, периодически приходящий немотивированный субфебрилитет;
- гепатомегалия;
- желтушность кожных покровов, возможно даже слизистых оболочек;
- иррадиирущая тупая боль от правого подреберья в область правого плеча, предплечья и лопатки, которая может сочетаться с ощущением давления;
- кожный зуд;
- печеночно-клеточная недостаточность;
- тромбоцитопения (обычно вызвана внутрисосудистой коагулопатией).
Болезненность может быть перемежающейся в лихорадку и в таком случае симптомы холангита представляют собой пентаду Рейнольдса, состоящую из тошноты, рвоты, спутанности сознания, артериальной гипотензии (инфекционно-токсического шока) и озноба с обильным потоотделением. Однако, в некоторых случаях симптоматика может сводиться лишь к неопределенным диспепсическим расстройствам.
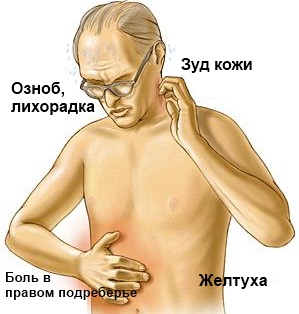
Симптомы холангита
Рецидивирующего типа воспаление в желчевыводящей системе отличается развитием триады Шарко (включает озноб, лихорадку и желтуху). Когда обострения заболеваний печени нет — холангит может проявляться только в виде билиарной диспепсии, это обычно вызвано уменьшением желчной гипертензии.
Симптомы хронического холангита у пожилых людей
Хронический холангит у особ пожилого возраста в большей степени выражается в виде астенического синдрома спутанности сознания без проявлений лихорадки и болевого синдрома.
Достаточно сложно выявить холангит у пожилого близкого человека, но если вы заметили, что у него:
- снизился аппетит;
- теряется вес;
- нет желания есть некоторые жирные продукты;
- нагнетается ощущение утомляемости;
- возникают эпизоды спутанности сознания;
- беспричинно повышается невысокая температура, то очень важно незамедлительно обратиться к квалифицированному врачу.
Анализы и диагностика
Постановка диагноза помимо тщательного изучения клинической картины предполагает использование лабораторных и инструментальных методов исследования (компьютерная томография, холангиография, холецистография, лапароскопия, бакпасев из желчных проб, LAL-тест на эндотоксин, анализы крови и желчи).
Лечение холангита
Лечение холангита основывается на подавлении возбудителей заболевания противопаразитарными или антибактериальными препаратами, обладающими широким спектром действия. Обострения требуют безотлагательных действий даже если еще не были получены данные о природе инфекционных агентов и чувствительности к антибиотикотерапии. В таких случаях могут помочь уреидопенициллины и цефалоспорины, назначение Метронидазола. Прием антибиотиков считается целесообразным до полного регресса клинических признаков, вызванных воспалительным процессом.
Помимо этого, лечение хронического холангита должно быть направлено на усиление оттока желчи посредством желчегонных препаратов, а также лечебных столов №5 либо 5-А. Если в патогенез вовлечены ткани печени, то пациенту могут быть назначены стероидные гормоны.
Доктора
Лекарства
- Мезлоциллин – препарат из фармакологической группы уреидопенициллинов. Стандартная суточная доза для взрослых и детей старше 14 — 80-150 мг на 1 кг массы тела. Подбор доз при нарушениях работы почек должен проводиться с учетом тяжести течения заболевания.
- Цефотаксим – антибиотик из группы цефалоспоринов. Вводить можно внутримышечно и внутривенно по 1 г каждые 12 ч, при необходимости доза может быть повышена до 3-4 г.
- Метронидазол – синтетическое антибактериальное средство с дополнительным антиалкогольным, противоязвенным и противопротозойным действием. Не рекомендовано особам с печеночной недостаточностью, гиперчувствительностью, эпилепсией, а также беременным женщинам и детям до 6 лет. Принимать следует по 1 таблетке спустя каждые 12 ч, максимальная суточная доза составляет 750–1000 мг.
- Ко-тримоксазол – сульфаниламид с антибактериальным эффектом широкого действия. Принимать можно по 1-2 табл. два раза в день. Стандартный курс лечения – 5 дней.
- Противогангренозная сыворотка – необходима при выявлении анаэробной бактериемии.
Процедуры и операции
- Декомпрессия желчных протоков – наиболее успешной считается методика эндоскопической папиллосфинктеротомии, в 81% случаев она позволяет решить проблему обструкции желчного дерева.
- Введение эндопротеза в пространство холедоха – позволяет добиться адекватной декомпрессии и разрешения холангита с вероятностью успеха — 90%, когда обнаруживаются посттравматические рубцовые стриктуры или опухоли.
- Дезинтоксикация – наиболее эффективно проводится при помощи инфузионной терапии, плазмафереза, энтеросорбции.
Диета при холангите

Диета Стол №5а
- Эффективность: лечебный эффект через 5-7 дней
- Сроки: 2-6 недель
- Стоимость продуктов: 1300 — 1400 рублей в неделю
Лечебное питание в данном случае должно быть дробным (5-6 раз в день мелкими порциями), ограничивающем потребление продуктов, раздражающих печень. К ним относятся:
- мясные отвары и любые животные жиры;
- яичный желток;
- острый перец и приправы;
- сдобная пшеничная выпечка.
Кроме того, больным рекомендовано питаться теплой полувязкой пищей, отдавать предпочтение кашам, овощным супам, обезжиренным творожным массам, компотам. Лучше всего позабыть про соль, чай, мед, варенье, консервацию, копчености, квашения, алкоголь, свежие кислые фрукты и соки.
Последствия и осложнения
При несвоевременном или неэффективном лечении холангитов, патология может вызвать:
- холангитическего типа билиарный цирроз;
- панкреатит;
- очаговый либо диффузный нефрит;
- миокардиодистрофия и застойная сердечная недостаточность;
- онкообразования;
- уремическая кома на фоне печеночной и почечной недостаточности;
- сепсис и даже смерть.
Список источников
- Ахаладзе Г.Г. Гнойный холангит: вопросы патофизиологии и лечения. Медицинский консилиум , 2003, выпуск № 4. — С. 15-17.
- Клабуков И.Д., Люндуп А.В., Дюжева Т.Г., Тяхт А.В. Билиарная микробиота и заболевания жёлчных путей // Вестник Российской академии медицинских наук. — 2017. — Т. 72, выпуск 3. — С. 172–179.
Источник
