Головные боли при миофасциальном болевом синдроме
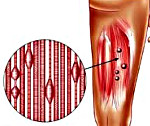

Миофасциальный болевой синдром — хроническое состояние, связанное с формированием в мышечной ткани локальных уплотнений в виде триггерных (болевых) точек. Боли провоцируются пальпацией точек, движением, приводят к ограничению двигательного диапазона, мышечной утомляемости. Диагностика осуществляется путём осмотра и пальпации, по показаниям проводится рентгенография, исследования соматических органов. Лечение включает сочетание фармакотерапии (НПВП, миорелаксанты, блокады) и немедикаментозных способов (рефлексотерапия, массаж, ЛФК, постизометрическая релаксация).
Общие сведения
Миофасциальный болевой синдром (МБС) начинает свою историю с 1834 года, когда впервые был описан феномен локализующихся в мышцах болезненных тяжей. В дальнейшем данный симптомокомплекс ассоциировали с ревматическим поражением мышц, воспалением фиброзной ткани, повышенной вязкостью коллоида в мышцах. Соответственно этим представлениям заболевание носило названия «миофасцит», «фиброзит», «миогеллёз». Современный термин «миофасциальный синдром» впервые был использован в 1956 году в фундаментальной работе американских медиков Дж. Г. Трэвелла и Д. Г. Симонса. Патология имеет широкое распространение, выступает одной из самых частых причин хронической боли. Заболеванию наиболее подвержены люди среднего возраста. У мужчин миофасциальный болевой синдром наблюдается в 2,5 раза реже, чем у женщин.
Миофасциальный болевой синдром
Причины миофасциального синдрома
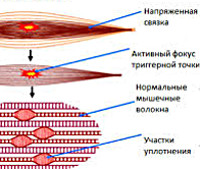
Возникновение МБС связано с наличием в мышце ограниченных болезненных уплотнений — триггерных точек. Отдельная точка имеет диаметр 1-3 мм, сгруппированные точки создают триггерную зону диаметром до 10 мм. Формирование триггерных точек происходит под воздействием перенапряжения и травматизации мышц. Предрасполагающими факторами являются:
- Заболевания позвоночника. Остеохондроз, спондилоартроз, травмы позвоночника выступают источником болевой импульсации, провоцирующей повышение тонуса околопозвоночных мышц. Дополнительным фактором, провоцирующим МБС, становится возникающее вследствие боли вынужденное положение, приводящее к мышечному перенапряжению.
- Аномалии опорно-двигательного аппарата. Искривление позвоночника, укорочение нижней конечности, асимметричность таза, плоскостопие приводят к неравномерной нагрузке на мышцы тела. В перегруженных участках появляются триггерные точки, возникает миофасциальный синдром.
- Вынужденная поза. Работа в фиксированной позе, иммобилизация конечностей, однообразное положение постельного больного приводят к статической мышечной перегрузке. В условиях постоянной перегрузки формируется МБС.
- Стереотипные движения. Повторяющиеся однообразные двигательные акты происходят с сокращением определённых мышц. Перегрузка последних ведёт к образованию уплотнений.
- Нагрузка на нетренированные мышцы. В результате возникает микротравматизация, мышечное перенапряжение. Повторные неадекватные нагрузки вызывают миофасциальный синдром.
- Ушиб. Непосредственное травматическое воздействие на мышцу обуславливает нарушение структуры отдельных миофибрилл. Следствием являются дисфункция одних мышечных волокон и компенсаторная гиперфункция других. Последняя ведёт к перегрузке, провоцирующей МБС.
- Соматические заболевания. Внутренние органы тесно связаны с соответствующими мышечными группами. Соматогенная патологическая импульсация вызывает в скелетных мышцах локальное тоническое сокращение, длительное существование которого приводит к формированию триггерной точки.
- Эмоциональное перенапряжение. Многократный или хронический стресс, тревога, другие психоэмоциональные реакции сопровождаются повышенным мышечным напряжением. Возникающие мышечно-тонические состояния, сохраняющиеся после перенесенного эмоционального всплеска, способны провоцировать миофасциальный болевой синдром.
Патогенез
Результатом перегрузок и микроповреждений мышечной ткани является выявляемое микроскопически нарушение проницаемости мембраны миоцитов, высвобождение ионов кальция, повреждение белков, формирующих скелет клетки. Избыток кальция увеличивает сократимость миофибрилл. Длительное мышечное сокращение сопровождается подъёмом внутримышечного давления, что обуславливает ухудшение микроциркуляции. Сокращение мышц происходит с расходованием АТФ, для восполнения запасов которого необходим период расслабления. В условиях длительной мышечной нагрузки срабатывают компенсаторные механизмы: АТФ восполняется за счет имеющихся запасов, продуцируется путём анаэробного гликолиза. Нагрузка, превышающая возможности мышцы (в том числе вследствие нетренированности), приводит к срыву компенсаторных механизмов — устойчивому сокращению с образованием триггерной точки. Возникающий болевой синдром поддерживает спастическое состояние мышечных волокон. Формируется порочный круг: боль — мышечное напряжение — боль. Распространение болевой импульсации по нервным стволам обуславливает феномен удалённой боли.
Классификация
В клинической практике имеет значение различение активных и латентных триггерных точек. Активные точки — источник острой боли при движении и пальпации, могут переходить в латентное состояние. Латентные точки пальпаторно болезненны, активируются воздействием провоцирующих факторов. С учетом состояния триггерных точек выделяют три основные формы МБС:
- Острая — триггерные точки активны, обуславливают постоянный болевой синдром, усиливающийся при движениях.
- Подострая — боль сопровождает двигательные акты, исчезает в состоянии покоя.
- Хроническая — триггерные точки находятся в латентном состоянии, наблюдается некоторый дискомфорт в соответствующей области.
Понимание этиологии заболевания необходимо для адекватного выбора лечебной тактики. Соответственно, в практической неврологии используется классификация МБС по этиологическому принципу, включающая две основные группы:
- Первичные — возникают вследствие мышечного поражения (травмы, перегрузки).
- Вторичные — формируются на фоне заболеваний суставов, позвоночника, соматических органов.
Симптомы миофасциального болевого синдрома
Заболевание характеризуется постепенным развитием болевой симптоматики на фоне постоянной перегрузки поражённых мышц. Миофасциальная боль ощущается пациентом как глубокая, умеренно интенсивная. Сначала боль возникает при мышечной нагрузке (движении, поддержании определённой позы), затем принимает постоянный характер, сохраняется в покое, усиливается при работе заинтересованных мышц. Зачастую наблюдается удалённая боль — болезненные ощущения локализуются в отделах тела, связанных с поражённой зоной. При поражении плечевого пояса отдалённая боль иногда выявляется в кисти, поясничных мышц — в ноге. МБС в мышцах туловища может имитировать сердечные, эпигастральные, почечные, печеночные боли. В отдельных случаях удалённая боль носит характер парестезии.
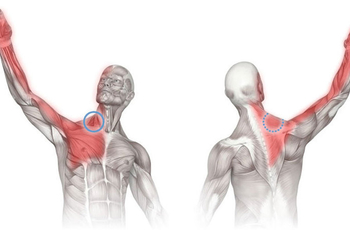
Миофасциальный синдром протекает с уменьшением двигательного диапазона, повышенной утомляемостью вовлечённой мышцы. Ряд пациентов рассматривают подобную симптоматику как мышечную слабость. В отличие от истинного пареза псевдослабость не сопровождается атрофическими изменениями мышц. Наиболее часто МБС наблюдается в мышцах шеи, надплечий, поясничной области. При шейной локализации заболевание протекает с головными болями, головокружением, возможен шум в ушах. Вторичный МБС часто остаётся незаметен за симптомами основной патологии: артралгией, вертеброгенной цервикалгией, люмбоишиалгией, болями при гастрите.
Осложнения
Миофасциальный синдром не опасен для жизни больного, но способен значительно уменьшить его трудоспособность. Хроническая боль физически изматывает пациента, неблагоприятно отражается на психоэмоциональной сфере, приводит к нарушениям сна. Инсомния усугубляет состояние усталости, негативно отражается на работоспособности. Качество жизни снижается, больному становится сложно выполнять повседневные профессиональные, бытовые обязанности.
Диагностика
Выявление МБС проводится клинически, дополнительные исследования необходимы для определения вторичного характера заболевания, установления причинной патологии. Диагностические затруднения связаны с малой осведомлённостью терапевтов, неврологов, вертебрологов, ортопедов относительно МБС. Основные этапы диагностики:
- Общий осмотр. Даёт возможность выявить скелетные аномалии, искривление позвоночника, нарушение осанки. Пальпация позволяет определить миофасциальный характер боли — ее усиление/возникновение при прощупывании поражённой мышцы. Одновременно пальпируются уплотнённые триггерные точки, нажатие на которые провоцирует вздрагивание больного — симптом «прыжка». Давление на точку в течение нескольких секунд вызывает появление удалённой и отражённой боли.
- Неврологический осмотр. Первичный миофасциальный болевой синдром протекает без неврологических изменений: сохранны чувствительность, сила мышц, рефлекторная сфера. Неврологическая симптоматика свидетельствует о наличии иного заболевания, не исключает сопутствующий МБС.
- Рентгенологическое исследование. Рентгенография позвоночника может выявлять искривления, остеохондроз, спондилоартроз, рентгенография суставов — артроз, признаки артрита.
- Обследование соматических органов. Необходимо для исключения/выявления соматогенного варианта МБС. С учетом симптоматики назначается электрокардиография, рентгенография ОГК, гастроскопия, консультации узких специалистов.
Дифференциальная диагностика осуществляется с фибромиалгией, корешковым синдромом, миозитом. Фибромиалгия отличается распространёнными болями по всему телу, сочетающимися с парестезиями. Корешковому синдрому присущи гипестезия, снижение мышечной силы, гипорефлексия, трофические изменения в зоне иннервации поражённого корешка. При миозите боль охватывает мышцу диффузно, носит ноющий характер.
Лечение миофасциального синдрома
Терапия МБС осуществляется неврологом, альгологом, мануальным терапевтом с участием массажиста, рефлексотерапевта, врача ЛФК. Лечение направлено на купирование боли, перевод активных болевых точек в латентное состояние. При вторичном миофасциальном синдроме обязательно проводится терапия причинной патологии. Фармакотерапия необходима в остром периоде, позволяет устранить болевой синдром. Осуществляется на фоне щадящего двигательного режима с использованием:
- Нестероидных противовоспалительных средств (кетопрофена, диклофенака натрия). Препараты обладают антивоспалительным, противоболевым эффектом.
- Миорелаксантов (толперизона, баклофена). Миорелаксанты замедляют процессы мышечного возбуждения, снимают тоническое напряжение, что способствует расслаблению спазмированных мышечных участков.
- Лечебных блокад. В триггерные точки вводят кортикостероиды, НПВП, местные анестетики. Блокады оказывают выраженный анальгетический эффект.
- Антидепрессантов (флуоксетина, амитриптилина). Применяются в комбинированном лечении длительно протекающего МБС. Устраняют симптомы депрессии, обладают анальгетическим действием.
Немедикаментозные методики дополняют фармакотерапию, необходимы для достижения стойкой ремиссии, профилактики последующих обострений. К их числу относятся:
- Рефлексотерапия. Иглоукалывание, точечный массаж проводятся с целью купирования боли. Прокалывание болевой точки снимает спастическое состояние триггерного участка. Аналогичным эффектом обладает акупрессура.
- Массаж. Первоначально показан миофасциальный массаж, направленный на расслабление поражённой мышцы. В период реабилитации для улучшения питания, укрепления мышечной ткани проводится классический массаж.
- Мануальная терапия. Используются методы постизометрической релаксации (ПИТ), миофасциального релизинга. Процедуры проводятся курсами, оказывают выраженный релаксирующий эффект.
- Лечебная физкультура. Занятия начинаются после стихания болей. Упражнения нацелены на тренировку мышцы, повышение её устойчивости к нагрузкам. Рекомендовано посещение бассейна.
Прогноз и профилактика
Миофасциальный болевой синдром — хроническое заболевание. У большинства пациентов комплексная терапия позволяет добиться латентного состояния болевых точек. Последующее сохранение латентности достигается путём исключения провоцирующих факторов, регулярных занятий ЛФК, периодических курсов массажа. Первичная профилактика МБС начинается с детского возраста, предусматривает формирование правильной осанки, приучение к здоровому образу жизни, занятия спортом, своевременную коррекцию костно-мышечных аномалий. Вторичная профилактика включает избавление от лишнего веса, правильную организацию профессиональной деятельности, ежедневные занятия ЛФК, соблюдение режима дня.
Источник
Миофасциальными болями, по данным многочисленных исследований, страдают почти сорок миллионов жителей Америки. Учеными выяснено, что почти у одной трети американцев эти боли были локализованы в какой-то определенной точке.
Причиной более половины болей в области шеи и головных болей, являются изменения в позвоночнике. Области раздражимости, возникновение которых обусловлено какими-либо изменениями в позвоночнике, часто встречаются у пациентов с различными заболеваниями, характеризующимися от постоянных болей в спине и пояснице до головных болей напряжения.
Для того чтобы правильно определить, на сколько эти боли распространены среди населения, необходимо правильно классифицировать точки, в которых возникает болевой синдром. Существуют места, в которых боль появляется при надавливании – это будут активные триггерные точки. Встречаются участки тела, которые не вызывают непосредственно болевых ощущений, но в которых может наблюдаться повышенный тонус мышц или их укорочение – это латентные триггерные точки. К сожалению, на данный момент, не выяснено точно, насколько связаны миофасциальные боли с заболеваниями суставов. Некоторые ученые полагают, что зачастую мышечно-тонические боли присутствуют и при различных системных заболеваниях суставов, только в данном случае не проводятся исследования по определению истинных причин болей. Термином миофасциальный болевой синдром, в современном мире, называют все локально проявляющиеся боли, которые исходят от мышц, сухожилий, только при этом боль как бы иррадирует в определенную мышцу, то есть болит не сама мышца или связка. Термин «миофасциальный» означает то, что боль исходит от определенной мышцы. Одним из методов диагностики таких болей является прощупывание руками областей мышечных узлов, то есть мест, где мышца особо уплотнена. Эти области называют еще триггерными точками.
Миофасциальной триггерной точкой называют участок мышечной ткани, с повышенной чувствительностью и болезненностью, боль от надавливания на который имеет отраженный характер. Обычно у пациента с болевой точкой, зачастую присутствуют какие-либо неприятные ощущения в этой области и в состоянии покоя. При помощи элементарного надавливания пальцами можно с большой точностью определить, в какой именно области мышечной ткани присутствует нарушение. Ученые полагают, что болевые точки наиболее часто встречаются в мышцах, которые придают телу человека определенную позицию.
Ученые выделяют два вида миофасциального болевого синдрома (в дальнейшем по тексту МБС). Первый вид – первичный болевой синдром, при котором основной жалобой пациента выступает боль в определенной мышечной точке, но при этом нет никакого другого заболевания позвоночника или мышцы, ее вызывающего. Существует вторичный болевой синдром, который встречается наиболее часто по сравнению с первым видом. Возникновение данного вида МБС связано с наличием какого-либо заболевания позвоночника, скелета или суставов, носящих хронический или системный характер.
Особенностью триггерных точек при МБС является то, что пациент испытывает болезненные ощущения только в определенном участке, отсутствует отраженная боль.
Иногда врачи ставят диагноз миафасциальный болевой синдром в том случае, если у пациента отсутствуют другие болезни, которые могут вызвать данные неприятные ощущения.
Не существует специфической категории населения, которые наиболее часто подвержены возникновению МБС. Данный синдром может диагностироваться врачом практически у любого человека, независимо от его пола и возраста, у которого присутствуют болезненные ощущения в мышцах. И все же наиболее часто иофасциальный болевой синдром встречается у людей 30-45 лет. У лиц, имеющих какие-либо нарушения позвоночника и осанки (искривление позвоночника, сутулость) риск появления МБС наиболее высок.
Причины возникновения болей
В настоящее время проводятся многочисленные исследования по выявлению истинных причин триггерных болей. Но пока ученые не пришли к общему однозначному выводу. Результаты исследований помогли определить, что триггерные зоны представляют собой участки мышечной ткани, имеющие повышенную активность по всему участку с низковольтным напряжением. Возникновение таких очагов в мягких тканях в настоящее время связывается с нарушением обмена веществ в данной области или с перенесенной травмой. В настоящее время общими основными причинами, провоцирующими возникновения МБС, считают ослабление организма вследствие перенесенных заболеваний, нарушение осанки, нехватку витаминов, в том числе группы. В, дефицит сна, постоянное воздействие на какие-либо участки тела в виде сдавливания.
Можно ли вылечить заболевание?
В легких случаях МБС вылечивается после устранения факторов, его вызвавших и применения соответствующей терапии. Если МБС не поддается лечению, или лечится неправильно, то в дальнейшем это может привести к постоянным болям, которые вылечить в дальнейшем будет очень сложно. В особо тяжелых случаях боль перестает быть локальной и распространяется на близлежащие ткани.
Симптоматика миофасциального болевого синдрома
Источником миофасциальной боли может быть только один участок мышечной ткани, иногда их бывает несколько. Но чаще в начале болезни присутствует только одна триггерная точка, а в дальнейшем из-за нарастающего мышечного дисбаланса и нарушения подвижности могут образовываться сопутствующие точки дискомфорта. Если МБС адекватно не лечится, то в дальнейшем в триггреных точках могут нарастать нейропластические изменения и область болевой точки может расширяться, то есть в процесс будут вовлекаться сопутствующие ткани и, в конце концов, боль может усилиться (это явление получило название центральной сенсибилизации). При дальнейшем развитии болезни боль иногда может приобретать зеркальный характер, то есть болеть будет тот же участок тела, но на другой стороне.
Болевой синдром в пояснице
Причины возникновения болей в этой области разнообразны. Иногда болевой синдром возникает вследствие серьезных заболеваний, например, метастазы раковой опухоли могут давать подобные симптомы, в том числе злокачественные опухоли поджелудочной железы, грыжи межпозвоночных дисков, механические повреждения сегментов позвоночника. Зачастую причиной сильной боли в спине и пояснице является люмбаго. Данное заболевание успешно лечится обычно в течение нескольких месяцев. Если излечения не происходит, болезнь приобретает хронический характер, то в дальнейшем могут образоваться болевые точки. Иногда такая боль может «отдавать» в поясницу, в область паха, крестец или в наружную поверхность бедра, в зависимости от того, в какой группе мышц локализуется источник боли.
Болевой синдром в области затылка и верхней части туловища
Скрытые триггерные точки, то есть те, в которых не наблюдается ярко выраженного болевого синдрома, а присутствуют лишь некоторые изменения в мышцах, наиболее часто встречаются в области задней поверхности шеи и плечах. Триггерные точки, с ярко выраженным болевым синдромом при надавливании, наиболее часто встречаются в мышце, ответственной за движение лопатки. Иногда боль отражается, и «отдает» в челюсть или затылок. В случае если человек активно задействует трапецивидную мышцу, ответственную за подъем лопатки, может наблюдаться ярко выраженная боль в плече. Развитие данного вида МБС наиболее часто встречается у офисных работников, занимающихся сидячей и малоподвижной деятельностью с нарушенной осанкой. В связи с тем, что при подъеме лопатки и фиксации ее в одном положении, участвуют еще и другие группы мышц, то нередко триггерные точки присутствуют и в этих участках мягких тканей.
Болевой синдром в области верхней части ноги
Возникает вследствие различных нарушений в тазобедренном суставе. Чаще всего проявляется болевым синдромом в паху или в наружной части бедра. Такая боль редко связана с МБС и чаще всего возникает из-за воспаления суставных сумок, иногда она напрямую связана с возникновением миофасциальных точек в близлежащих мышцах. Иногда встречается и собственно МБС в группах мышц бедра.
Болевой синдром в области таза
Нередко триггерные точки образуются и в мышечной ткани тазовой области. Многие гинекологи и урологи считают, что их возникновение связаны с некоторыми заболеваниями половой сферы у мужчин и женщин. Боли в мышце области тазового дна, например, могут «отдавать» в нижнюю часть ягодицы.
Боли в голове
Иногда мигрень возникает из-за наличия болевых точек в мышцах области шеи, затылка, плеча или лица. Миофасциальные точки в этих областях мягких тканей могут провоцировать и служить причиной головной боли напряжения и прочих головных болей. Болевой синдром, связанный с наличием триггерных точек в височной области, может локализоваться в области лица. Наличие болевых участков в мышце, ответственной за движение лопатки, может быть связано с болью в верхней части лица или висков. Болевые точки в мягких тканях шеи могут проявляться неприятными ощущениями в затылке.
Болевой синдром в области челюсти
Болевой синдром в области челюсти связан с изменениями в суставах челюсти, вследствие которых возникают болевые точки в этой части лица. Наиболее часто эти точки возникают в крыловидной кости.
Боли в плечах и руках
За возникновение болевых ощущений в этой части туловища и в конечностях отвечают болевые участки, расположенные в мышцах, находящихся в области лопатки. Нередко наличие триггерных точек в мышцах лопатки вызывает боль в области кисти и руки. Эти болевые точки возникают вследствие чрезмерного сгибания или нагибания шеи. При такой локализации точек уплотнения нередко возникновение болей в локте или мизинце.
Болезненные ощущения в ногах
Наличие болевых точек в области бедра может провоцировать развитие неприятных ощущений в колене или бедре, преимущественно сбоку. В некоторых случаях, в зависимости от локализации триггерных точек, может возникать боль в колене спереди или сзади. Боли в колене сзади могут быть спровоцированы изменениями в подколенном сухожилии. Также наличие триггерных точек может провоцировать боли в лодыжке или любом другом участке нижней конечности. Иногда возникновение неприятных ощущений в ноге связано с различными травмами.
Болезненность в грудной клетке и в животе
Обычно, диагностикой и лечением заболеваний, при которых возникает боль в груди или животе, занимается врач-терапевт стационара или поликлиники, в зависимости от основной болезни пациента. Иногда наличие у пациента боли в передней части грудной клетки связывают с развитием инфаркта миокарда и других заболеваний сердца и госпитализируют человека в срочном порядке. Нередко подозрения на инфаркт оказываются ошибочными. Зачастую боль в груди связывают с наличием и формированием триггерных болевых участков в мышцах этой части туловища. Болевые точки в некоторых мышцах груди нередко могут иррадировать в руку, а иногда, и способствовать развитию приступов ишемической болезни сердца. МБС в других мышцах этой области часто является причиной боли за грудиной и в подвздошной области. Узловые нарушения в мягких тканях живота могут быть ошибочно приняты за симптомы болей при нарушениях функции желчного пузыря или инфекционных заболеваний. Важно помнить, что наличие триггерных точек может быть также непосредственно связано и с заболеваниями желудочно-кишечного тракта и органов грудной клетки. При постановке диагноза собственно МБС, вследствие только наличия триггерных точек, нужно исключить возможность других болезней этой области.
Постановка диагноза
Постановка диагноза МБС носит субъективный фактор и зачастую зависит от врача, который занимается диагностикой и лечением пациента. Следует помнить о том, что миофасциальные боли нередко являются спутниками других, более серьезных заболеваний, поэтому специалисту, занимающемуся лечением пациента, нужно провести тщательное обследование на выявление истинных причин, вызвавших боли. Триггерная боль субъективно ощущается больным как несильная, возникающая лишь вследствие движения пораженной мышцей, и усиливающаяся при нервных напряжениях. Специфичной чертой этой боли является наличие четкого очага, источником которой является уплотнение в мышечной ткани (триггерная точка). Боль, появляющаяся при надавливании на триггерный участок, в некоторых случаях, может возникать такая же, как у больного, при непосредственной работе пораженной мышцы. Ручное прощупывание пораженного участка нередко выявляет плотный узелок из мышечной ткани. В некоторых случаях, прокалывание тонким острым предметом этой точки вызывает резкое, спазмообразное сокращение «больной» мышцы. Но такая реакция появляется обычно, только в мышцах, расположенных недалеко под кожей. Причиной возникновения МБС иногда является механическое повреждение мышцы или постоянные физические нагрузки на нее. Диагностика МБС, зачастую, дорогостояща и проводится в лечебных учреждениях, оснащенных современным оборудованием. У некоторых больных находят серьезное сопутствующее заболевание, которое может являться причиной болей и диагноз МБС уже не выставляют, хотя триггерные области присутствуют. У МБС имеются характерные признаки, помогающие поставить правильный диагноз. Боль носит глубокий характер, нередко ей сопутствуют и другие неприятные ощущения, такие как чувство скованности в мышце или суставе. Болевые ощущения усиливаются при переохлаждении пораженной ткани, сильных умственных нагрузках и перенапряжении больной мышцы. В некоторых случаях, по характеру, боль напоминает ощущения при радикулите. Последствия МБС: слабость мышцы, быстрая усталость, плохой сон пациента. Боли в голове, возникающие вследствие МБС, могут провоцировать приступы головокружения, нарушения осанки.
Особенности, характерные для триггерной зоны:
- Место локализации боли при надавливании на мышцу.
- Боль при надавливании на саму миофасциальную точку.
- Уплотнение близлежащей мышцы.
- Ограничение подвижности пораженной мышцы.
- Слабость мышечной ткани, при отсутствии атрофических изменений в ее структуре.
- Отраженная боль при пальпации болезненной области.
Методы терапии
Восстановление правильного положения тела при физических нагрузках.
Чтобы вылечить триггерную боль нередко бывает достаточно следить за правильностью осанки и удобно организовать свое рабочее место, чтобы избежать перенапряжения определенных групп мышц. Иногда этого бывает достаточно, боль проходит.
Лечебная физкультура
У пациента пораженная мышца, как правило, находится в состоянии постоянного напряжения и длительное время не расслабляется. ЛФК способствуют расслаблению чрезмерно сокращенных мышц и их вытяжению. Для того чтобы растянуть сокращенную мышцы используются специальные препараты, а затем ее просто пассивно вытягивают. ЛФК также способствует укреплению больной мышцы, предотвращая ее вторичное ослабление вследствие длительных болевых ощущений. Но физическая нагрузка на пораженную мышцу не должна быть чрезмерной, чтобы не образовались триггерные точки в близлежащих мышцах.
Инактивация миофасциальных участков.
Этот метод лечения наиболее эффективен. Правильно выполненная блокада этих участков – залог успешного лечения. Грамотно проведенная терапия приводит к положительному результату в виде расслабления уплотненной мышцы. Триггерный участок пропадает. Блокада пораженного участка происходит путем прокалывания его иглой. Прокалывание бывает сухим или с использованием локально применяемых обезболивающих средств типа лидокаина, последнее из которых, более эффективно, и приводит к быстрому эффекту. Участок уплотнения моментально пропадает. Терапия кортикостероидами себя не оправдала и практически не применяется в настоящее время. Возможность применения токсина ботулизма для расслабления мышц в настоящее время недостаточно изучена и находится в стадии исследования.
Специфическое лечение лекарственными препаратами.
Учеными пока что не найдены эффективные лекарственные препараты, приводящие к исчезновению МБС. Для облегчения боли применяются негормональные противовоспалительные препараты и обезболивающие, типа анальгина в домашних условиях и других анальгезирующих препаратов. Для улучшения процесса засыпания и сна у больных МБС используют антидепрессивные лекарственные средства и препараты, снижающие сокращения мышц.
Помощь психолога больным МБС.
Больные, страдающие тяжелыми формами миофасциального болевого синдрома, зачастую, нуждаются в квалифицированной психологической помощи, вследствие ухудшения их душевного состояния, появления раздражительности и беспокойства. В некоторых случаях МБС может быть излечено с помощью психологической терапии, которая способствует расслаблению и улучшению психического состояния пациента.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Источник
