Гломерулонефрит с нефротическим синдромом прогноз

Гломерулонефрит с нефротическим синдромом – это тяжелое заболевание, сопровождающееся воспалительным процессом, затрагивающим почечные клубочки. На долю этой формы приходится около 20 % случаев патологического состояния. Обычно поражение имеет двусторонний характер. Гломерулонефрит этой формы имеет иммуновоспалительную природу.
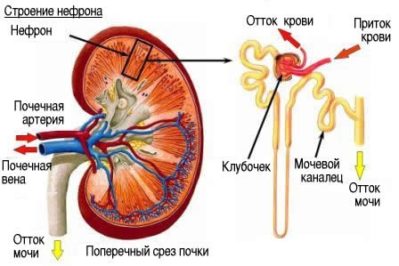
В ряде случаев наблюдается совершенно бессимптомное течение этого патологического состояния, нередко длящееся более 15 лет. Почечная функция на протяжении всего этого продолжительного времени сохраняется в полной мере. Однако все не настолько хорошо, как может показаться.
Это заболевание крайне коварно и требует повышенного внимания со стороны специалиста.
При отсутствии направленного лечения возможно развитие ряда тяжелых осложнений, в том числе хронической почечной недостаточности.
Этиология и патогенез заболевания
В подавляющем большинстве случаев воспалительная аутоиммунная реакция, поражающая почечные клубочки, становится результатом инфицирования организма со стороны бета-гемолитического стрептококка группы А. Патогенные микроорганизмы не поражают непосредственно область базальной мембраны. В ответ на увеличение численности этих бактерий происходит запуск реакции антиген-антитело и формируются циклические иммунные комплексы.

Таким образом, попадая в организм, стафилококк становится причиной активизации защитных механизмов.
С формированием циклических иммунных комплексов они начинают оседать в клубочковых мембранах, что вызывает нефротический синдром, характеризующийся стремительным выведением белков из крови.
Подобное расстройство функционирования почек может быть связано с поражением организма:
- герпесом;
- энтерококком;
- цитомегаловирусом;
- вирусом гепатита В и т. д.
Довольно редко нефротический синдром при гломерулонефрите обусловлен приемом некоторых лекарственных препаратов. К таким лекарственным средствам относятся антибиотики, НПВП и т. д. Особую опасность представляют собой присутствие у человека индивидуальной непереносимости к этим препаратам, а также другие почечные патологии.

Помимо всего прочего, нередко наличие гломерулонефрита, сопровождающегося нефротическим синдромом, отмечается у детей, которые недавно перенесли такие инфекционные заболевания, как тонзиллит, ангина, дифтерия, эпидемический паротит, ветрянка и т. д. Кроме того, нередко формирование этого патологического состояния является результатом влияния врожденных аномалий развития мочевыделительной системы. В редких случаях гломерулонефрит диагностируется на фоне тяжелых отравлений такими элементами, как ртуть, мышьяк, свинец. Эти вещества отличаются выраженным токсическим действием в отношении почечных клубочков.
Классификация гломерулонефрита с нефротическим синдромом
Существует масса подходов к описанию этого патологического состояния. В зависимости от формы течения гломерулонефрит может быть острым, быстропрогрессирующим или хроническим. Это один из самых важных параметров классификации.
Наиболее часто диагностируется острый вариант болезни, при котором симптоматические проявления нарастают на протяжении 3 месяцев.
Подострая или быстропрогрессирующая форма характеризуется наличием расстройства функционирования почек в течение периода от 3 до 12 месяцев. В хронический вариант течения гломерулонефрит переходит, когда морфологические изменения в почках нарастают на протяжении более 1 года. Это может вызвать почечную недостаточность.

Чаще всего болезнь протекает с затяжными периодами и ремиссией. Обычно с началом характерных проявлений расстройства функционирования почек не наблюдается. Далее они становятся заметными. Сильное поражение почечных клубочков становится причиной прекращения их работы. Помимо всего прочего, в зависимости от типа имеющихся морфологических изменений выделяются пролиферативные и непролиферативные варианты заболевания.
Симптомы гломерулонефрита с нефротическим синдромом
Клинические проявления и степени их выраженности существенно различаются при острой и хронической формах этого заболевания. Гломерулонефрит имеет воспалительную природу. Он постепенно приводит к появлению атрофических и дистрофических изменений в тканях почек. Это становится причиной того, что функциональные нефроны стремительно отмирают и замещаются соединительной тканью. Наличие выраженного воспалительного процесса и отмирание клеток провоцируют появление характерных для этого заболевания признаков.
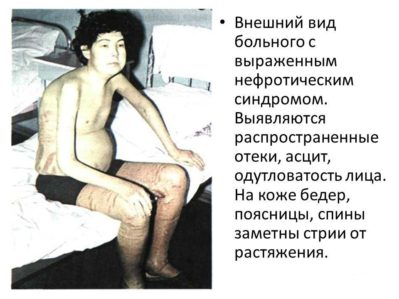
Все признаки гломерулонефрита с нефротическим синдромом могут быть условно подразделены на мочевые и общие. К первым относятся появление примесей крови в моче, а также снижение суточного диуреза и т. д.; к общим симптомам – сильнейшие отеки из-за недостаточного выведения жидкости из организма и стабильное повышение артериального давления.
Обычно к симптомам развития гломерулонефрита, которые тревожат больного и заставляют его обратиться к нефрологу, относятся тянущие боли в поясничной области. Кроме того, могут присутствовать общая слабость и ощущение недомогания.
У человека из-за имеющихся симптоматических проявлений наблюдается снижение работоспособности. В дальнейшем по мере отека тканей почек может развиться олигурия, дизурия или анурия.
Накопление жидкости в мягких тканях тела происходит, как правило, неравномерно. Отеки не могут быть устранены полностью при этой форме гломерулонефрита даже при приеме мочегонных средств. Кроме того, человека в значительной степени беспокоит одышка при минимальных физических нагрузках. В тяжелых случаях отмечаются бледность кожных покровов, полная потеря аппетита и головокружение.
После перехода заболевания в хроническую форму снижается интенсивность симптоматических проявлений. Боли в пояснице исчезают, и состояние человека стабилизируются. Кроме того, в значительной степени снижается отечность тканей и почти полностью восстанавливается диурез.
В то же время стабильно прогрессирует артериальная гипертензия, что нередко приводит к развитию сердечной недостаточности.
Подобное скрытное течение перемежается редкими периодами обострения. Несмотря на то что эта форма заболевания длительное время не приводит к потере трудоспособности и серьезному ухудшению состояния здоровья, воспалительный процесс, поражающий нефроны, всего за 3–5 лет может стать причиной почечной недостаточности и тяжелой уремии. Обычно на терминальной стадии развития этого патологического состояния появляются признаки тяжелой интоксикации организма составными частями мочи.
Диагностика гломерулонефрита с нефротическим синдромом
 При первых признаках поражения почек очень важно обратиться к нефрологу для проведения всестороннего обследования. Нефротическая форма гломерулонефрита может быть легко выявлена при проведении исследования урины. При этом определяется наличие массивной протеинурии. Основную часть белков в выделяющихся белковых фракциях составляет альбумин. Помимо всего прочего, показательным является уменьшение выделения суточной дозы урины наряду с увеличением ее плотности, обусловленной стабильно прогрессирующей потерей белка.
При первых признаках поражения почек очень важно обратиться к нефрологу для проведения всестороннего обследования. Нефротическая форма гломерулонефрита может быть легко выявлена при проведении исследования урины. При этом определяется наличие массивной протеинурии. Основную часть белков в выделяющихся белковых фракциях составляет альбумин. Помимо всего прочего, показательным является уменьшение выделения суточной дозы урины наряду с увеличением ее плотности, обусловленной стабильно прогрессирующей потерей белка.
При микроскопическом исследовании определяется наличие гиалиновых цилиндров.
Так как гломерулонефрит сопровождается повышенной проницаемостью мембран клубочков, в урине также могут просматриваться измененные эритроциты.
Это, как правило, определяется врачом при сборе анамнеза. При внешнем осмотре показательными являются сильные отеки. Жалобы больного на наличие артериальной гипертензии являются поводом для дополнительного обследования под контролем кардиолога.

Кроме того, нефролог назначает проведение анализа крови. Это исследование позволяет определить увеличение СОЭ. Помимо всего прочего, наблюдается повышение уровня холестерина и липидов. При биохимическом анализе крови определяется уменьшение белковых элементов, в том числе альбумина.
Учитывая, что при этом патологическом состоянии с мочой выделяется в больших количествах калий, происходит нарушение электролитного баланса.
Дополнительно назначается проведение УЗИ почек и кровеносных сосудов, пролегающих в них. В некоторых случаях, когда у врача остаются сомнения насчет диагноза, могут быть проведены тонкоигольная биопсия и гистологическое исследование полученных тканей. Очень важно различать это патологическое состояние и коллагеновую нефропатию, диабетический гломерулосклероз, миеломную болезнь и амилоидоз.
Терапия заболевания
Своевременное выявление патологии позволяет проводить лечение консервативными методами. В этом случае требуется терапия в стационаре. Для подавления аутоиммунной реакции назначается курс приема иммуносупрессоров. Обычно применяются цитостатики, глюкокортикостероиды и селективные иммуносупрессанты. Помимо всего прочего, для стабилизации состояния и снижения отечности пользуются диуретиками. Могут назначаться дополнительные препараты для коррекции развившихся симптомов на фоне основного заболевания.
На протяжении всего периода лечения больному необходимо соблюдение постельного режима.
Во время терапии этого патологического состояния пациентам очень важно поддерживать организм специальной диетой, в первую очередь направленной на рост суточной дозы белка.

Очень важно, чтобы в пище присутствовало не менее 1,4 г этого вещества на 1 кг веса человека. Животные белки должны составлять не менее 2/3 от общего числа. Обычно пациентам рекомендуется диетический стол № 7 с употреблением яичных белков, творога, нежирных сортов рыбы и мяса. Если на фоне такого питания наблюдается снижение функциональности почек, требуется уменьшить объем потребления белка. Очень важно, чтобы весь период лечения пациент избегал приема продуктов с высоким содержанием жиров. На фоне заболевания в крови наблюдается повышение уровня триглицеридов и холестерина.
Как правило, при этом заболевании рекомендуется употреблять около 80 г жиров, причем на растительные должно приходиться около 35 %.
Для восполнения дефицита калия в рацион вводятся картофель, бананы, мед, бобовые, зелень. Учитывая выраженность отеков, следует полностью исключить или ограничить прием соли. Пациентам, страдающим гломерулонефритом с нефротическим синдромом, не стоит употреблять маринады и соленые соусы.

Помимо всего прочего, для уменьшения отеков необходимо значительно снизить суточную дозу потребления воды, рекомендуется употреблять не более 1 л. На протяжении всего периода лечения пациентам, страдающим этим патологическим состоянием, категорически запрещено употребление грибных бульонов, хлеба, субпродуктов, жирных сортов мяса, острых и соленых блюд, копченостей и сыров. Щадящую диету следует соблюдать, пока не наступит полная ремиссия.
Прогноз и развитие осложнений патологии
Это заболевание является крайне опасным состоянием, так как при неблагоприятном течении может стать причиной появления тяжелейших осложнений.
При своевременной и комплексной терапии обычно прогноз благоприятный. После длительного восстановительного периода люди возвращаются к нормальной жизни и не имеют в дальнейшем никаких ограничений.
Однако если болезнь была выявлена слишком поздно или же терапия не дала нужного эффекта, может развиться почечная недостаточность. В этом случае пациентам необходимо проходить процедуры гемодиализа для очищения крови искусственным методом. В дальнейшем для стабилизации состояния и недопущения развития осложнений, связанных с лечением почечной недостаточности, пациенту необходима пересадка почки, которая позволит вернуть человека к полноценной жизни.

В ряде случаев, когда больные не соблюдают рекомендации врача, могут развиваться и другие опасные осложнения. На фоне отека тканей нередко диагностируется пневмония, которая значительно ухудшает общее состояние. Кроме того, если отек тканей достигает пика, могут появляться трещины на коже, которые обязательно нужно обрабатывать сильнодействующими дезинфицирующими средствами для недопущения проникновения инфекций.
Кроме того, особую опасность представляет нефротический криз. На его фоне наблюдается появление сильнейшего болевого синдрома и резкое падение артериального давления. Нередко подобные приступы несут смертельную опасность для пациента.
Источник
Гломерулонефрит – группа заболеваний, которые выражаются преимущественным поражением клубочкового аппарата почек. Эта патология воспалительного характера и проявляется по-разному. Гломерулонефрит сопровождается изолированным мочевым, нефритическим или нефротическим синдромами. Быстро прогрессирует и может перейти в нефросклероз или хроническую почечную недостаточность. Чаще всего им болеют дети младшего школьного возраста и взрослые мужчины.
На долю гломерулонефрита с нефротическим синдромом приходится около 20% всех случаев заболевания гломерулонефритом. При назначении терапии врач должен особое внимание уделить режиму питания. Разработана специальная диета при нефротическом синдроме.
Причины развития

стрептококки
Наиболее распространенной причиной возникновения острого аутоиммунного поражения клубочков почек считается β-гемолитический стрептококк группы А. Но эти бактерии не влияют непосредственно на базальную мембрану клубочков. Все дело в реакции антиген-антитело и образовании циклических иммунных комплексов.
При попадании стрептококковой инфекции в организм активируются защитные механизмы. Клетки иммунного ответа начинают вырабатывать антитела, которые связываются с антигеном и образуют циклические иммунные комплексы (ЦИК). Последние оседают на клубочковой мембране, поражение которой приводит к повышению проницаемости и формированию воспалительного очага. Вследствие этого развивается нефротический синдром, при котором белки крови выводятся в большом количестве.
Не только стрептококковая инфекция вызывает нарушение работы почек. На это способны герпес-вирусы (простой герпес, вирус Эпштейна-Барра, цитомегаловирус), стафилококки, энтерококки, гепатита В и многие другие.
К прочим факторам возникновения гломерулонефрита относятся лекарственные препараты, обладающие потенциальным нефротоксическим действием. Это значит, что некоторые антибиотики (аминогликозиды, сульфаниламиды), нестероидные противовоспалительные средства могут провоцировать развитие острого гломерулонефрита. Большое значение в возникновении лекарственной формы болезни играет индивидуальная чувствительность к препаратам, наличие сопутствующих патологий почек или других органов.
Гломерулонефрит у детей с нефротическим синдромом иногда возникает после перенесенных детских инфекций, ангины, тонзиллитов и при наличии врожденных аномалий мочевыделительной системы.
Нефротический синдром при хроническом гломерулонефрите чаще развивается при недостаточном или несвоевременном лечении инфекционных заболеваний почек.
Классификация
По нозологиям выделяют первичный (этиология неизвестна) и вторичный гломерулонефриты. На долю первого приходится около 80% всех случаев. Если врач может точно выявить причину болезни, то можно говорить о развитии вторичного гломерулонефрита.
По типу течения выделяют:
- Острый: длительность состояния до 3 месяцев.
- Подострый – от 3 месяцев до 1 года.
- Хронический – болезнь прогрессирует больше года и есть вероятность развития почечной недостаточности.
Клинические проявления
Начало у острого и хронического гломерулонефрита с нефротическим синдромом как правило разное. Отличается и клиническая картина. Но во всех случаях присутствуют изменения в моче, гипертензивный и отечный синдромы.
Острый гломерулонефрит начинается с резкого повышения температуры и слабости. Пациент жалуется на выраженные симптомы интоксикации: головокружение, тошноту, потерю аппетита, бледность кожи. Нефротический синдром характеризуется наличием отеков, повышением артериального давления и определенными изменениями в моче. При остром гломерулонефрите данный синдром считается первичным.
Повышение артериального давления происходит из-за нарушения баланса вазоактивных веществ (ренина, ангиотензина), которые вырабатываются в паренхиме почек. Увеличение выработки ренина влияет на сосудистую стенку, вызывая спазм. Это, в свою очередь, приводит к значительному повышению артериального давления. Для детей это состояние не характерно.
Нефротическая форма хронического гломерулонефрита не имеет такого бурного начала. Его симптоматика более разнообразна и соответствует форме, стадии заболевания и степени повреждения почек. Очень опасна хронизация процесса у детей.
Отеки

Внепочечные изменения (отёки, гипертензия) возникают постепенно. Вначале пациент отмечает появление небольших отеков на лице и только по утрам, но затем они прогрессируют вплоть до анасарки и внутриполостных проявлений. Человек, страдающий нефротической формой гломерулонефрита, имеет характерный внешний вид, который и позволит врачу заподозрить развитие патологии. Такие люди бледные, лицо отекшее, одутловатое. Кожа на месте отеков холодная на ощупь, наблюдаются нарушения трофики (сухость, шелушение).
Необходимо помнить, что у детей отеки появляются спонтанно и уже в самом начале сильно выражены. Они могут быть несимметричными, но чаще имеют генерализованный характер (распространяются по всему организму).
Выход жидкости из кровяного русла объясняется повышением выведения белка вместе с мочой. Определенное количество белков в плазме крови поддерживают оптимальное коллоидно-осмотическое давление. Если их численность заметно уменьшается, то давление, соответственно, падает. Активируется компенсаторный механизм, в основе которого лежит поддержание онкотического давления. Жидкость переходит в межклеточное пространство для восстановления процессов.
При прогрессировании заболевания с нефротическим синдромом отеки увеличиваются. Они уже локализуются не только на верхней половине туловища. Отекают поясничная область, ноги по всей длине. В очень запущенных случаях на нижних конечностях могут образовываться трещины с вытеканием серозной жидкости.
Не менее опасны внутриполостные отеки. Лишняя жидкость накапливается в брюшной, плевральной и сердечной полостях, нарушая работу жизненно важных органов. У детей на фоне асцита может развиваться абдоминальный болевой синдром.
Диагностические мероприятия
Определение нефротического синдрома не вызывает больших трудностей. Основным критерием являются характерные изменения состава мочи.
При проведении общего анализа выявляется:
- массивная протеинурия (от 3 г/сут и выше);
- основную часть белковых фракций составляет альбумин;
- уменьшается выделение суточного количества мочи за счет формирования отеков;
- плотность урины повышается, из-за увеличения потери белка;
- под микроскопом обнаруживаются гиалиновые цилиндры;
- благодаря высокой проницаемости клубочковых мембран в моче можно увидеть измененные эритроциты.
- эритроцитурия характерна для смешанного нефротического синдрома, который также сопровождается артериальной гипертензией.

При нефротической форме острого и хронического гломерулонефрита проводится оценка работы почек для выявления почечной недостаточности. Сигналом к этому является уменьшение количества отделяемой мочи. Необходимо определить скорость клубочковой фильтрации креатинина.
В общем анализе крови при нефротическом синдроме обнаруживается резкое увеличение СОЭ (выше 30 мм/час). Более показательными являются данные биохимического анализа. Для нефротического синдрома характерным будет уменьшение белковых фракций, а именно альбумина (общий белок – менее 60 г/л, альбумин – менее 40 г/л ). Нарастает уровень липидов и холестерина. Нарушается электролитный баланс крови: калий в большом количестве выводится с мочой, а натрий задерживается.
В качестве дополнительных методов исследования назначают проведение УЗИ почек и почечных сосудов. Для выяснения точной причины развития нефротического синдрома назначают тонкоигольную биопсию поврежденного органа. Чтобы исключить врожденную патологию мочевыводящей системы применяется экскреторная урография с внутривенным введением контраста.
Дифференциальная диагностика нефротического синдрома при остром и хроническом гломерулонефрите проводится с амилоидозом, диабетическим гломерулосклерозом, коллагеновой нефропатией и миеломной болезнью почек.
Методы терапии
 Лечение гломерулонефрита с нефротическим синдромом проводится в стационаре под наблюдением врача. В профильных больницах терапию назначает нефролог. Детей госпитализируют в нефрологическое отделение педиатрии. Пациент должен строго соблюдать постельный режим и назначенную диету.
Лечение гломерулонефрита с нефротическим синдромом проводится в стационаре под наблюдением врача. В профильных больницах терапию назначает нефролог. Детей госпитализируют в нефрологическое отделение педиатрии. Пациент должен строго соблюдать постельный режим и назначенную диету.
Лечебное питание направлено на:
- Увеличение суточного потребления белка. Рацион необходимо подбирать так, чтобы организм получал около 1,4 г белка на 1 килограмм веса с учетом потери его с мочой. Животные белки от этого количества составляют 2/3. Пациентам при диете № 7 В рекомендуется употреблять в пищу творог, яичные белки, нежирные сорта мяса или рыбы. Если снижается функция почек, то уменьшается количество потребляемого белка.
- Диета предполагает уменьшение потребления жиров. Это связано с повышением общего холестерина и триглицеридов в крови. В среднем суточная норма жиров составляет около 80 г, из них 35% приходится на растительные.
- Диета предусматривает резкое ограничение поваренной соли. Всю еду готовят без ее добавления. Противопоказано употребление соленых соусов, маринадов.
- С продуктами можно восстановить недостающий калий. Лечебная диета включает в себя большое количество овощей и фруктов. Пациенту рекомендуют есть мед, картофель, бобовые, бананы, зелень.
- Несмотря на отеки, количество потребляемой жидкости ограничивают незначительно. Суточная норма составляет около 1 литра. У детей рассчитывается в зависимости от веса. Но врач должен следить за соотношением поглощаемой и выделяемой жидкости.
При лечебной диете запрещается употреблять в пищу свежий хлеб, мясные, грибные бульоны, жирные сорта мяса и субпродукты, острые и соленые виды сыра, копчености. Нельзя есть шоколад и кремовые кондитерские изделия. Щадящий температурный режим необязателен. Лечебная диета назначается до наступления полной ремиссии.
Консервативное лечение
В первую очередь необходимо назначение патогенетической терапии. В качестве иммуносупессоров применяют глюкокортикостероиды, цитостатики, а также селективные иммунодепрессанты.
Глюкокортикоиды (преднизолон, дексаметазон) считаются препаратами выбора. Они предотвращают поступление иммунных комплексов в воспалительный очаг. В начале лечения нефротической формы гломерулонефрит назначаются большие дозы преднизолона, постепенно их снижая. Это называется пульс-терапией. Перед началом лечения врач должен предупредить пациента о развитии возможных побочных эффектов. К ним относятся изменение аппетита, депривация сна, повышение давления, возникновение стероидного диабета и другие. С большой осторожностью необходимо применять эти препараты у детей.
Для уменьшения отеков назначаются диуретики. Преимущество отдается калийсберегающим. При нефротическом синдроме в редких случаях проводят форсированный диурез с помощью мочегонных препаратов для резкого уменьшения отеков. Назначение диуретиков происходит под контролем уровня натрия и калия в крови.
Все медикаментозное лечение проводится на фоне соблюдения диеты, постельного режима и мониторирования основных показателей.
Прогноз и возможные осложнения
При остром и хроническом гломерулонефрите, которые сопровождаются возникновением нефротического синдрома, необходимо учитывать возможность появления осложнений.
При выраженных отеках возрастает вероятность развития пневмонии или пневмонита. Если у пациентов образуются трещинки в области выраженных отёков, то их необходимо тщательно обрабатывать во избежание присоединения инфекции.
Наиболее грозным осложнением является нефротический криз. Он сопровождается выраженным болевым синдромом и падением артериального давления. У детей и взрослых необходимо опасаться формирования хронической почечной недостаточности при гломерулонефрите с нефротическим синдромом.
При своевременном обращении, соблюдения всех врачебных рекомендации и диеты прогноз благоприятный.
Источник
