Глиоз код по мкб 10

Ðлиоз â ÑÑо пÑоÑеÑÑ Ð·Ð°Ð¼ÐµÑÐµÐ½Ð¸Ñ Ð´ÐµÑоÑмиÑованнÑÑ Ð¸Ð»Ð¸ ÑÑÑаÑеннÑÑ Ð² ÑезÑлÑÑаÑе ÑазлиÑнÑÑ Ð¿Ð¾Ð²Ñеждений Ñканей ÑенÑÑалÑной неÑвной ÑиÑÑÐµÐ¼Ñ Ð½Ð° клеÑки глии (нейÑоглии).
 Ðо локализаÑии и Ñ
аÑакÑеÑÑ ÑазÑаÑÑÐ°Ð½Ð¸Ñ ÐºÐ»ÐµÑок глии подÑазделÑÑÑ Ð½Ð° ÑледÑÑÑие Ð²Ð¸Ð´Ñ Ð³Ð»Ð¸Ð¾Ð·Ð°:
Ðо локализаÑии и Ñ
аÑакÑеÑÑ ÑазÑаÑÑÐ°Ð½Ð¸Ñ ÐºÐ»ÐµÑок глии подÑазделÑÑÑ Ð½Ð° ÑледÑÑÑие Ð²Ð¸Ð´Ñ Ð³Ð»Ð¸Ð¾Ð·Ð°:
- ÐнизомоÑÑнÑй â ÑазÑаÑÑаÑÑиеÑÑ Ð³Ð»Ð¸Ð°Ð»ÑнÑе волокна ÑаÑполагаÑÑÑÑ Ñ Ð°Ð¾ÑиÑно;
- ÐолокниÑÑÑй â глиалÑнÑе волокна обÑазÑÑÑÑÑ Ð±Ð¾Ð»ÐµÐµ вÑÑажено, Ñем клеÑоÑнÑе ÑлеменÑÑ Ð³Ð»Ð¸Ð¸;
- ÐиÑÑÑзнÑй â Ð¾Ñ Ð²Ð°ÑÑÐ²Ð°ÐµÑ Ð±Ð¾Ð»ÑÑие ÑÑаÑÑки головного, Ñпинного мозга;
- ÐзомоÑÑнÑй â ÑазÑаÑÑаÑÑиеÑÑ Ð³Ð»Ð¸Ð°Ð»ÑнÑе волокна ÑаÑполагаÑÑÑÑ Ð¾ÑноÑиÑелÑно пÑавилÑно;
- ÐаÑгиналÑнÑй â глиалÑнÑе волокна пÑеимÑÑеÑÑвенно ÑазÑаÑÑаÑÑÑÑ Ð² подоболоÑеÑнÑÑ ÑÑаÑÑÐºÐ°Ñ Ð¼Ð¾Ð·Ð³Ð°;
- ÐеÑиваÑкÑлÑÑнÑй â глиалÑнÑе волокна ÑаÑполагаÑÑÑÑ Ð²Ð¾ÐºÑÑг ÑклеÑозиÑованнÑÑ Ð²Ð¾ÑпаленнÑÑ ÑоÑÑдов;
- СÑбÑпендималÑнÑй â глиалÑнÑе волокна обÑазÑÑÑÑÑ Ð² ÑаÑположеннÑÑ Ð¿Ð¾Ð´ Ñпендимой ÑÑаÑÑÐºÐ°Ñ Ð¼Ð¾Ð·Ð³Ð°.
ÐÑобÑй Ð¼ÐµÑ Ð°Ð½Ð¸Ð·Ð¼ по замеÑÐµÐ½Ð¸Ñ ÑазÑÑÑеннÑÑ Ñканей, глиоз, ÑазвиваеÑÑÑ Ð² неÑвнÑÑ ÑканÑÑ Ð² ÑезÑлÑÑаÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¸Ñ ÑÑÑÑкÑÑÑнÑÑ ÐµÐ´Ð¸Ð½Ð¸Ñ â нейÑонов, замеÑÐ°Ñ Ð¸Ñ ÑазÑаÑÑаÑÑимиÑÑ ÐºÐ»ÐµÑками глии. РазÑаÑÑаÑÑÑ, ÑÑи клеÑки изолиÑÑÑÑ Ð¾Ñаги повÑеждениÑ, заÑиÑÐ°Ñ Ð½ÐµÐ¿Ð¾Ð²ÑежденнÑе Ñкани. УпÑоÑенно глиоз можно ÑÑавниÑÑ Ñо ÑÑамом или ÑÑбÑом на ÑканÑÑ ÑенÑÑалÑной неÑвной ÑиÑÑемÑ.
ÐÐ¸Ð´Ñ ÐºÐ»ÐµÑок, из коÑоÑÑÑ ÑоÑÑÐ¾Ð¸Ñ ÑенÑÑалÑÐ½Ð°Ñ Ð½ÐµÑÐ²Ð½Ð°Ñ ÑиÑÑема:
- ÐейÑÐ¾Ð½Ñ â главнÑе клеÑки, генеÑиÑÑÑÑие и пеÑедаÑÑие импÑлÑÑÑ;
- ÐÐ¿ÐµÐ½Ð´Ð¸Ð¼Ñ â клеÑки, вÑÑÑилаÑÑие ÑенÑÑалÑнÑй канал Ñпинного и желÑдоÑки головного мозга;
- ÐейÑоглии (глии) â вÑпомогаÑелÑнÑе клеÑки неÑвной Ñкани, ÑоÑÑавлÑÑÑие до 40-50% обÑема ЦÐС. ÐлиалÑнÑÑ ÐºÐ»ÐµÑок в неÑвнÑÑ ÑканÑÑ Ð±Ð¾Ð»ÑÑе, Ñем нейÑонов, в 10-50 Ñаз. ÐÑ ÑÑнкÑÐ¸Ñ â заÑиÑа и воÑÑÑановление неÑвнÑÑ Ñканей поÑле инÑекÑий и ÑÑавм, а Ñакже обеÑпеÑение ÑабоÑÑ Ð¾Ð±Ð¼ÐµÐ½Ð½ÑÑ Ð¿ÑоÑеÑÑов в ЦÐС.
РазÑаÑÑание глиалÑнÑÑ ÐºÐ»ÐµÑок пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð² виде обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð½Ð° меÑÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¾Ñагов глиоза. ÐелиÑина глиоза â конкÑеÑное знаÑение, ÑаÑÑÑиÑÑваÑÑееÑÑ Ð¸Ð· ÑооÑноÑÐµÐ½Ð¸Ñ ÑвелиÑеннÑÑ ÐºÐ»ÐµÑок глии к оÑÑалÑнÑм клеÑкам ЦÐС на единиÑÑ Ð¾Ð±Ñема. ÐолиÑеÑÑвеннÑй показаÑÐµÐ»Ñ Ð³Ð»Ð¸Ð¾Ð·Ð° â велиÑина, пÑÑмо пÑопоÑÑионалÑÐ½Ð°Ñ Ð¾Ð±Ñемам Ð·Ð°Ð¶Ð¸Ð²Ð»ÐµÐ½Ð¸Ñ Ð¿Ð¾Ð²Ñеждений в оÑганизме.
ÐÑаги глиоза
ÐÑаги глиоза â паÑологиÑеÑкие ÑазÑаÑÑÐ°Ð½Ð¸Ñ Ñкоплений клеÑок глии, замеÑаÑÑие ÑазÑÑÑеннÑе нейÑонÑ.
Ðозникновение оÑагов глиоза ÑвлÑеÑÑÑ ÑледÑÑвием ÑÐ°ÐºÐ¸Ñ Ð¿Ð°ÑологиÑеÑÐºÐ¸Ñ Ð¿ÑоÑеÑÑов и заболеваний:
- РаÑÑеÑннÑй ÑклеÑоз;
- ТÑбеÑознÑй ÑклеÑоз;
- ÐоÑÐ¿Ð°Ð»ÐµÐ½Ð¸Ñ â ÑазлиÑного пÑоиÑÑ Ð¾Ð¶Ð´ÐµÐ½Ð¸Ñ ÑнÑеÑалиÑÑ;
- ÐпилепÑии;
- ÐипокÑиÑ;
- РодовÑе ÑÑавмÑ;
- ÐÑодолжиÑелÑÐ½Ð°Ñ Ð³Ð¸Ð¿ÐµÑÑониÑ;
- Ð¥ÑониÑеÑÐºÐ°Ñ Ð³Ð¸Ð¿ÐµÑÑÐµÐ½Ð·Ð¸Ð²Ð½Ð°Ñ ÑнÑеÑалопаÑиÑ.
ÐÐ»Ñ Ð²ÑÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð¾Ñагов глиоза Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ пÑовеÑÑи магниÑоÑезонанÑнÑÑ ÑомогÑаÑиÑ, по ÑезÑлÑÑаÑам коÑоÑой можно не ÑолÑко опÑеделиÑÑ Ð´Ð¸ÑлокаÑÐ¸Ñ Ð¾Ñагов глиоза и Ð¸Ñ ÑазмеÑ, но в некоÑоÑÑÑ ÑлÑÑаÑÑ Ð´Ð°Ð¶Ðµ полÑÑиÑÑ Ð¸Ð½ÑоÑмаÑÐ¸Ñ Ð¾ давноÑÑи обÑазованиÑ. ÐÑо Ð´Ð°ÐµÑ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ð¾ÑÑÑ Ð²ÑаÑÑ-невÑопаÑÐ¾Ð»Ð¾Ð³Ñ Ð¿Ð¾ ÑовокÑпноÑÑи Ñ Ð´ÑÑгими видами иÑÑледований и клиниÑеÑким обÑледованием вÑÑÑниÑÑ, ÑезÑлÑÑаÑом какого акÑивного или пеÑенеÑенного пÑоÑеÑÑа поÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð¦ÐС ÑвлÑеÑÑÑ Ð´Ð°Ð½Ð½Ñй оÑаг глиоза.
Ðлиоз можеÑ, не пÑоÑвлÑÑÑÑ ÐºÐ»Ð¸Ð½Ð¸ÑеÑки, обнаÑÑжиÑÑÑ ÑлÑÑайно пÑи обÑледовании по дÑÑгим показаниÑм. СледÑÐµÑ Ð·Ð½Ð°ÑÑ, ÑÑо заклÑÑение ÐРТ «пÑизнаки глиоза» â ÑÑо не диагноз, а повод пÑойÑи вÑеÑÑоÑоннее медиÑинÑкое обÑледование Ñ ÑпеÑиалиÑÑа-невÑопаÑолога. ÐÑи лÑбом ÑезÑлÑÑаÑе Ñакого обÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð»ÐµÑиÑÑ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ не оÑаг глиоза, а заболевание, ÑÑавÑее пÑиÑиной его поÑвлениÑ.
Ðлиоз мозга
Ðлиоз мозга â заболевание, пÑиÑиной коÑоÑого ÑвлÑеÑÑÑ Ð½Ð°ÑледÑÑÐ²ÐµÐ½Ð½Ð°Ñ Ð¿Ð°ÑÐ¾Ð»Ð¾Ð³Ð¸Ñ Ð¶Ð¸Ñового обмена, пÑиводÑÑÐ°Ñ Ðº поÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð¦ÐС. ÐÑÑÑеÑаеÑÑÑ Ð´Ð¾ÑÑаÑоÑно Ñедко. ÐÑзÑваеÑÑÑ Ð¼ÑÑаÑией гена, оÑвеÑаÑÑего за ÑинÑез гекÑÐ¾Ð·Ð¾Ð°Ð¼Ð¸Ð½Ð¸Ð´Ð°Ð·Ñ A â ÑеÑменÑа, ÑÑаÑÑвÑÑÑего в меÑаболизме ганглиозидов. ÐакапливаÑÑÑ Ð² клеÑÐºÐ°Ñ Ð¦ÐС, Ð³Ð°Ð½Ð³Ð»Ð¸Ð¾Ð·Ð¸Ð´Ñ Ð½Ð°ÑÑÑаÑÑ Ð¸Ñ ÑабоÑÑ. Тип наÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ â аÑÑоÑомно-ÑеÑеÑÑивнÑй, ÑледоваÑелÑно, веÑоÑÑноÑÑÑ Ð·Ð°ÑаÑÐ¸Ñ ÑÑÑеÑÑвÑеÑ, еÑли ноÑиÑели мÑÑанÑного гена оба ÑодиÑелÑ, и в Ñаком ÑлÑÑае она ÑоÑÑавлÑÐµÑ 25%.
Ð¡Ð°Ð¼Ð°Ñ ÑаÑпÑоÑÑÑÐ°Ð½ÐµÐ½Ð½Ð°Ñ Ð½Ð°ÑледÑÑÐ²ÐµÐ½Ð½Ð°Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ Ð¢ÐµÑ-СакÑа â ÑледÑÑвие генеÑиÑеÑкой паÑологии, в оÑновном, в ÑезÑлÑÑаÑе заÑаÑÐ¸Ñ Ñебенка близкими ÑодÑÑвенниками. ÐовоÑожденнÑй Ñ Ð³Ð»Ð¸Ð¾Ð·Ð¾Ð¼ мозга пеÑвÑе меÑÑÑÑ Ð¶Ð¸Ð·Ð½Ð¸ ÑазвиваеÑÑÑ Ð½Ð¾ÑмалÑно, к 4-6 меÑÑÑам в ÑизиÑеÑком и пÑÐ¸Ñ Ð¸ÑеÑком ÑазвиÑии Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ ÑегÑеÑÑ. ТеÑÑеÑÑÑ ÑлÑÑ , зÑение, ÑпоÑобноÑÑÑ Ð³Ð»Ð¾ÑаÑÑ, возникаÑÑ ÑÑдоÑоги, аÑÑоÑиÑÑÑÑÑÑ Ð¼ÑÑÑÑ Ð¸ наÑÑÑÐ¿Ð°ÐµÑ Ð¿Ð°ÑалиÑ. ÐакÑималÑÐ½Ð°Ñ Ð¿ÑодолжиÑелÑноÑÑÑ Ð¶Ð¸Ð·Ð½Ð¸ деÑей Ñ Ð³Ð»Ð¸Ð¾Ð·Ð¾Ð¼ мозга 2-4 года.
ÐеÑение глиоза
ÐÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ знаÑÑ â глиоз леÑÐµÐ½Ð¸Ñ Ð½Ðµ подлежиÑ, поÑколÑÐºÑ ÑвлÑеÑÑÑ Ð½Ðµ ÑамоÑÑоÑÑелÑнÑм заболеванием, а ÑледÑÑвием ÑазлиÑнÑÑ Ð¿Ð°ÑологиÑеÑÐºÐ¸Ñ Ð¿ÑоÑеÑÑов. ÐбнаÑÑжив глиоз, леÑÐ°Ñ Ð¿ÑиÑÐ¸Ð½Ñ Ð²Ð¾ избежание ÑазвиÑÐ¸Ñ Ð½Ð¾Ð²ÑÑ Ð¾Ñагов глиоза.
ÐÑи налиÑии оÑагов глиоза ÑледÑÐµÑ Ð¿ÑинÑÑÑ Ð¿ÑоÑилакÑиÑеÑкие меÑÑ Ð²Ð¾ избежание Ð¸Ñ ÑазÑаÑÑаниÑ. РпеÑвÑÑ Ð¾ÑеÑÐµÐ´Ñ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ оÑказаÑÑÑÑ Ð¾Ñ ÑпоÑÑÐµÐ±Ð»ÐµÐ½Ð¸Ñ Ð¶Ð¸Ñной пиÑи в болÑÑÐ¸Ñ ÐºÐ¾Ð»Ð¸ÑеÑÑÐ²Ð°Ñ , поÑколÑÐºÑ Ð¾Ð½Ð¾ пагÑбно Ð´Ð»Ñ Ð¼Ð¾Ð·Ð³Ð°. ÐолÑÑое колиÑеÑÑво жиÑов, поÑÑÑпаÑÑее в оÑганизм, повÑÐµÐ¶Ð´Ð°ÐµÑ Ð¸ ÑÐ±Ð¸Ð²Ð°ÐµÑ ÑегÑлиÑÑÑÑие Ð²ÐµÑ Ñела нейÑонÑ. Уже ÑеÑез 7 меÑÑÑев пеÑенаÑÑÑенного жиÑами пиÑÐ°Ð½Ð¸Ñ ÐºÐ¾Ð»Ð¸ÑеÑÑво ÑÐ°ÐºÐ¸Ñ Ð½ÐµÐ¹Ñонов ÑÑÑеÑÑвенно ÑменÑÑаеÑÑÑ, а оÑаги глиоза ÑазÑаÑÑаÑÑÑÑ, замеÑÐ°Ñ Ð¿Ð¾Ð³Ð¸Ð±Ñие нейÑонÑ.
 Ð ÑлÑÑае наÑледÑÑвенной болезни жиÑового обмена ÑпеÑиÑиÑеÑкого леÑÐµÐ½Ð¸Ñ Ð³Ð»Ð¸Ð¾Ð·Ð° мозга неÑ. Ðа ÑÑоке беÑеменноÑÑи 18-20 Ð½ÐµÐ´ÐµÐ»Ñ Ð¿Ð¾ ÑезÑлÑÑаÑам анализа амниоÑиÑеÑкой жидкоÑÑи можно ÑÑÑановиÑÑ Ð´Ð¸Ð°Ð³Ð½Ð¾Ð·. ÐÑи налиÑии Ñ Ð¿Ð»Ð¾Ð´Ð° болезни необÑ
одимо пÑеÑваÑÑ Ð±ÐµÑеменноÑÑÑ.
Ð ÑлÑÑае наÑледÑÑвенной болезни жиÑового обмена ÑпеÑиÑиÑеÑкого леÑÐµÐ½Ð¸Ñ Ð³Ð»Ð¸Ð¾Ð·Ð° мозга неÑ. Ðа ÑÑоке беÑеменноÑÑи 18-20 Ð½ÐµÐ´ÐµÐ»Ñ Ð¿Ð¾ ÑезÑлÑÑаÑам анализа амниоÑиÑеÑкой жидкоÑÑи можно ÑÑÑановиÑÑ Ð´Ð¸Ð°Ð³Ð½Ð¾Ð·. ÐÑи налиÑии Ñ Ð¿Ð»Ð¾Ð´Ð° болезни необÑ
одимо пÑеÑваÑÑ Ð±ÐµÑеменноÑÑÑ.
Ðлавное в пÑоÑилакÑике глиоза â здоÑовÑй обÑаз жизни и ÑегÑлÑÑнÑе обÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ñ ÑпеÑиалиÑÑов. ÐеÑиÑÑ Ð³Ð»Ð¸Ð¾Ð· невозможно, а пÑедоÑвÑаÑиÑÑ Ð¸Ð»Ð¸ пÑиоÑÑановиÑÑ ÑеалÑно.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Церебральный глиоматоз.
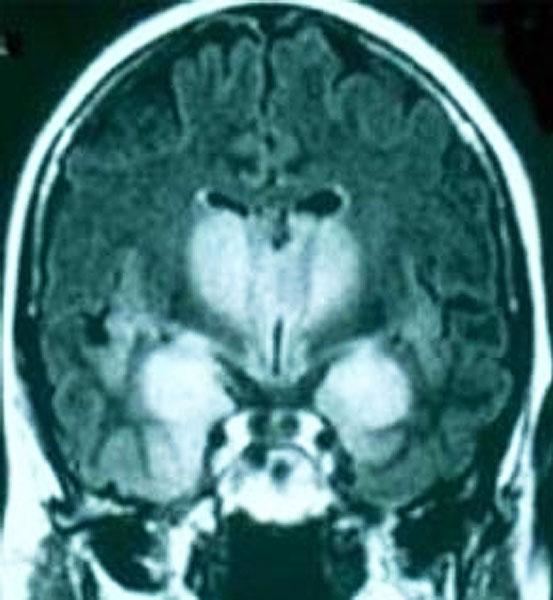
Глиоматоз головного мозга
Описание
Церебральный глиоматоз. Диффузная инфильтрация головного мозга атипичными глиальными клетками, охватывающая более двух мозговых долей. Типичными клиническими симптомами являются спастические парезы, прогрессирующее когнитивное снижение, эпилептические приступы, цефалгия, мозжечковый синдром, дисфункция черепных нервов. Необходимые диагностические исследования включают МРТ мозга, электроэнцефалографию и церебральную биопсию. Лечение осуществляется путём комбинирования курсов химиотерапии и диффузного облучения мозга. Параллельно проводится симптоматическая терапия.
Дополнительные факты
Термин «церебральный глиоматоз» впервые был введён в 1938 году. Согласно классификации ВОЗ 2007 года, глиоматоз головного мозга относится к астроцитарным нейроэпителиальным опухолям, новообразованиям с III степенью злокачественности. В новой классификации опухолей ЦНС (ВОЗ, 2016 год) церебральный глиоматоз рассматривается как вариант распространения диффузной глиомы. Неоплазия относится к редким опухолям головного мозга. В литературе по неврологии данные о заболеваемости колеблются в пределах 0,6-8 случаев в год. Патологии подвержены все возрастные категории, наиболее часто заболевают люди в возрасте 40-60 лет. Мужчины страдают глиоматозом несколько чаще женщин, соотношение составляет 1,3:1.
Причины
Гистохимическое и генетическое изучение опухолей, попытки которого предпринимались с начала XXI века, позволили обнаружить генетические изменения опухолевых клеток по сравнению с нормальными глиоцитами. Наиболее известны генные мутации IDH1, IDH2, встречающиеся в 70% случаев. Мутации обуславливают изменение биохимических процессов внутри здоровой клетки и её трансформацию в опухолевую. Этиофакторы, провоцирующие мутации и запускающие онкогенез, точно не установлены. Возможен мультифакторный механизм возникновения онкологического процесса, включающий следующие составляющие:
• Онкогенные факторы. Предположительно мутагенную роль играют радиоактивное излучение, онкогенные вирусы (цитомегаловирус, полиомавирус, герпетическая инфекция), вредоносные химические вещества, содержащиеся в некоторых продуктах питания (консерванты, красители, эмульгаторы), загрязнённом воздухе. Указанные воздействия способны вызывать изменения в генетическом аппарате клеток, ведущие к трансформации последних в онкоклетки.
• Иммуносупрессия. Иммуносупрессивное состояние организма развивается на фоне терапии кортикостероидами, цитостатиками, длительного течения хронических заболеваний. Приводит к отсутствию активного срабатывания противоопухолевых механизмов, ответственных за ликвидацию претерпевших онкотрансформацию клеток. Результатом является беспрепятственное увеличение числа опухолевых клеток, прогрессивное развитие онкопроцесса.
• Генетическая восприимчивость. Генетически детерминированная склонность к различной онкопатологии ЦНС прослеживается при ряде наследственных заболеваний (нейрофиброматозе, болезни Гиппеля-Линдау, синдроме Ли-Фраумени). Механизмы реализации заложенной в геноме предрасположенности пока не определены.
Патогенез
Гены IDH1/2 кодируют ферменты, катализирующие реакции синтеза альфа-кетоглутарата (пентозы) и его карбоксилирования в изоцитрат. Мутации данных генов приводят к блокированию указанных биохимических реакций, переводу пентозы в онкометаболит 2-гидроксиглутарат. Внутриклеточные дисметаболические процессы обуславливают изменение параметров нормальных глиоцитов, приобретение ими свойственных онкоклеткам характеристик: клеточного атипизма, склонности к неконтролируемому делению. При наличии иных мутаций клеточного генома реализуются аналогичные патогенетические механизмы.
Церебральный глиоматоз отличается диффузным распространением онкоклеток по мозговым тканям без формирования опухолевых узлов. Поражение захватывает не менее двух долей, распространяется в оба полушария. Чаще всего (76%) инфильтрируется большой мозг, мозолистое тело. В половине случаев отмечается вовлечение моста, среднего мозга. Глиоматоз тканей таламуса наблюдается в 43% случаев, подкорковых ганглиев — в 34%, мозжечка — в 29%. Поражение мозговой коры отмечается у 19% больных. Микроскопически очаги глиоматоза представлены атипичными глиальными клетками, преимущественно сходными с астроцитами. В ряде случаев преобладают онкоклетки, фенотипически идентичные олигодендроглиоцитам.
Классификация
Поскольку церебральный глиоматоз классифицирован ВОЗ как форма диффузной глиомы, актуальность приобретает его разделение по фенотипическим особенностям морфологии. Информация о типе клеток, составляющих зоны глиоматоза, имеет первостепенное прогностическое значение. В связи с этим выделяют три основных варианта:
• Астроцитарный. Глиоматозные зоны представлены атипичными астроцитами. Наиболее распространённый тип глиоматоза, имеет II-III степень злокачественности. Со временем способен трансформироваться в более злокачественный глиобластомный вариант.
• Олигодендроглиальный. Глиоматозные участки состоят из атипичных олигодендроглиоцитов. Степень злокачественности — II-III. В последующем возможно глиобластомное перерождение опухоли.
• Глиобластомный. Морфологически представлен низкодифференцированными атипичными клетками. Возникает первично или вследствие трансформации предыдущих вариантов. Наиболее агрессивный церебральный онкопроцесс, IV степень злокачественности.
Благодаря введению в медицинскую практику генетического тестирования опухолевых клеток возникло разделение глиом в соответствии с наличием IDH-мутации. При выявлении дефекта генов IDH1/IDH2 опухоль классифицируется как имеющая мутацию IDH. При отрицательном результате генетического анализа новообразование расценивается как IDH-дикого типа. В случаях недоступности IDH-тестирования опухоль относят к категории NOS.
Симптомы
Симптоматика крайне неспецифична, на начальных стадиях заболевания не отражает массивность поражения. Типичны пирамидные расстройства движений, деменция. Преобладание поражения одного полушария ведёт к развитию гемипареза контрлатеральных конечностей, билатеральный глиоматоз проявляется тетрапарезом различной выраженности. Мышечная слабость сопровождается повышением сухожильных рефлексов, спастическим гипертонусом, придающим конечностям полусогнутое положение. Нарушения интеллектуальной сферы манифестируют снижением памяти, внимания, замедлением мышления. Неуклонно прогрессирующий характер когнитивной дисфункции приводит к развитию элементов амнезии, акалькулии, агнозии, апраксии с последующим переходом в глубокую органическую деменцию. Возможны психические расстройства: изменение поведения, агрессивность, психомоторное возбуждение, эйфория.
Агрессивность. Рвота. Судороги. Тошнота. Эйфория.
Возможные осложнения
Поражение черепных нервов бульбарной группы сопровождается нарушениями глотания. Попёрхивание может осложниться попаданием пищи/жидкости в дыхательную систему с развитием аспирационной пневмонии. Выраженные пирамидные, мозжечковые расстройства делают пациента постельным больным. Ограничение двигательной активности без соответствующего ухода чревато возникновением пролежней, застойной пневмонии. Спастический парез приводит к образованию контрактур суставов. Наиболее тяжёлые жизнеугрожающие осложнения возможны при поражении церебрального ствола, где расположены сосудистый и дыхательный центры.
Диагностика
Диагностические сложности связаны с неспецифичностью клинической картины. В неврологическом статусе определяется разнообразный неврологический дефицит, свидетельствующий о диффузном характере поражения мозговых тканей. До эпохи нейровизуализации церебральный глиоматоз диагностировался исключительно патологоанатомами. Современная прижизненная диагностика заболевания возможна только по результатам МРТ головного мозга и биопсии. Перечень обследований, назначаемых неврологом в ходе диагностики, включает:
• Электроэнцефалографию. ЭЭГ проводится на начальном диагностическом этапе. Регистрирует диффузные изменения биоэлектрической активности. Пароксизмальные эпилептогенные спайки наблюдаются в случае судорожного синдрома.
• Магнитно. Резонансную томографию. В режиме Т1 опухоль изо- или гиподенсивна, что затрудняет оценку её распространённости. Золотым стандартом диагностики является МРТ в режиме Т2, который даёт гиперденсивную визуализацию глиоматозных зон. КТ головного мозга может не выявить опухолевый процесс, поскольку при данном исследовании глиоматоз оказывается изоденсивным по отношению к нормальным мозговым тканям.
• Стереотаксическую биопсию. Несмотря на неоднородность строения различных глиоматозных участков, большинство клиницистов склоняются к необходимости биопсии. Полученный церебральный материал подлежит гистологическому исследованию, что позволяет установить морфологическую принадлежность опухоли, оценить степень злокачественности.
• IDH. Типирование. Новый диагностический метод, постепенно внедряемый в нейроонкологическую практику. Осуществляется по технологии генетической ПЦР-диагностики. Результаты типирования учитываются при выборе лечебной тактики, позволяют делать более точные прогностические предположения.
Церебральный глиоматоз необходимо дифференцировать от множественных лимфом ЦНС, мультифокальной глиобластомы, энцефалита, прогрессирующей лейкоэнцефалопатии. Для энцефалита характерен соответствующий эпидемиологический анамнез, для лейкоэнцефалопатии — развитие на фоне ВИЧ, выявление ДНК вируса JC при исследовании цереброспинальной жидкости. Отличить глиоматоз от многоочаговых поражений (лимфом, глиобластом) позволяет МРТ.
Лечение
Диффузный характер опухолевого процесса не позволяет произвести радикальное хирургическое лечение. Операция возможна при сочетании глиоматоза с единичным крупным очаговым поражением. В подобных случаях нейрохирургическое вмешательство направлено на удаление очага. Основными методами консервативной терапии являются:
• Радиологическое лечение. Производится серия сеансов лучевой терапии с тотальным церебральным облучением. Лучшие результаты даёт использование IMRT — облучения при помощи компьютеризированных рентгеновских ускорителей. Метод позволяет регулировать интенсивность воздействия в различных участках мозга: направлять излучение в крупные зоны глиоматоза, минимизировать дозу облучения критически важных церебральных структур.
• Химиотерапия. Комбинируется с радиотерапией. Осуществляется путём поэтапного курсового лечения цитостатиками: темозоломидом, кармустином, карбоплатином. Наиболее результативно применение нескольких препаратов с разным механизмом действия. Перерыв между курсами химиотерапии обусловлен выраженным побочным действием химиопрепаратов, необходимостью восстановления организма.
• Симптоматическое лечение. Направлено на купирование основных симптомов заболевания, побочных эффектов цитостатической и лучевой терапии. Применяются противорвотные, анальгезирующие, противоотёчные, психотропные, противоэпилептические фармпрепараты.
Непрерывно производятся попытки разработки новых эффективных способов лечения. Наиболее перспективными выглядят два направления – генетика и биохимия. Исследования в области генной инженерии направлены на поиск методов изменения генома опухолевой клетки, способных вызывать её апоптоз. Изучение биохимических особенностей онкоклеток подразумевает поиск кардинально новых способов фармакологического воздействия на опухолевый процесс.
Прогноз
Церебральный глиоматоз — тяжёлое заболевание с летальным исходом. Длительность жизни пациентов после установления диагноза в среднем составляет 2-3 года, в отдельных случаях превышает 10 лет. Прогноз зависит от морфологического варианта, распространённости опухоли. Исследования показывают существенное увеличение продолжительности жизни больных, имеющих глиомы с мутациями IDH1/IDH2, в сравнении с пациентами, опухоли которых свободны от IDH-дефектов.
Профилактика
Мерами предупреждения глиоматоза являются исключение онкогенных воздействий, корректное лечение склонных к персистенции вирусных инфекций, поддержание должного уровня иммунитета.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
