Гликемия натощак коды мкб
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2013;
проверки требуют 14 правок.
Предиабет — период жизни, предшествующий заболеванию сахарным диабетом, состояние предрасположенности, зачастую диагностируется ретроспективно.
Факторы риска[править | править код]
- однояйцевые близнецы, у которых один из родителей болеет сахарным диабетом, либо есть больные сахарным диабетом в генеалогическом дереве другого родителя;
- женщины, родившие живого ребёнка массой 4,5 кг и более;
- матери детей с пороками развития, женщины с глюкозурией во время беременности, а также после выкидыша или рождения мёртвого ребёнка;
- лица, страдающие ожирением, гиперлипопротеинемией, атеросклерозом, гипертонической болезнью, гиперурикемией, подагрой;
- заболевания печени, желчевыводящих протоков, поджелудочной железы, хронические инфекции мочевыводящих путей и органов дыхания, хронические поражения почек;
- лица с почечной и алиментарной глюкозурией;
- лица с эпизодической глюкозурией и гипергликемией, выявленными в стрессовых ситуациях;
- пациенты с упорным пародонтозом и фурункулёзом;
- лица с нейропатиями неясного генеза;
- лица со спонтанными гипогликемиями;
- лица пожилого и старческого возраста.[1]
Риск заболеваемости сахарным диабетом значительно возрастает при сочетании нескольких факторов: ожирение и повышение диастолического артериального давления и повышение уровня триглицеридов в плазме крови, концентраций молочной кислоты, билирубина, лактата, активности глутаматпируваттрансаминазы в циркулирующей крови. При правильном образе жизни, нормализации массы тела, адекватной терапии вышеперечисленных состояний и заболеваний у большинства предрасположенность к развитию сахарного диабета остаётся скрытой и не реализуется в манифестную форму.[1]
Диагностика[править | править код]
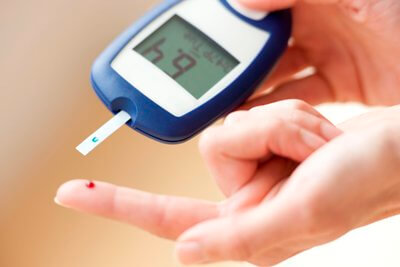
Лабораторное определение уровня гликемии натощак и через два часа после приёма пищи (постпрандиальная гликемия), либо проведение глюкозотолерантного теста (показатели служат дифференциально-диагностическими критериями между нормой, нарушенной толерантностью к глюкозе и сахарным диабетом).
Доклиническая диагностика сахарного диабета[править | править код]
- Определение наличия аутоантител к бета-клеткам панкреатических островков.
- Определение уровня С-пептида.[1]
Нарушения[править | править код]
Нарушение толерантности к глюкозе[править | править код]
Нарушенная толерантность к глюкозе (по старым классификациям «латентный сахарный диабет») клинически, как правило, не проявляется и характеризуется:
- нормогликемией натощак (показатель глюкозы в периферической крови 3,3—5,5 ммоль/л);
- глюкозурия отсутствует (глюкоза в моче не определяется);
- выявляется при проведении теста толерантности к глюкозе.[1]
Нередко у лиц с нарушенной толерантностью к глюкозе набюдаются парадиабетические симптомы:
- фурункулёз,
- кровоточивость дёсен,
- раннее расшатывание и выпадение зубов, пародонтоз,
- кожный и генитальный зуд,
- сухость кожи,
- длительно незаживающие повреждения и заболевания кожи,
- половая слабость, нарушение менструального цикла вплоть до аменореи,
- ангионейропатии различной локализации и выраженности, вплоть до пролиферирующей ретинопатии или выраженного облитерирующего атеросклероза (облитерирующий эндартериит).[1]
Выявление данных состояний служит поводом для проведения теста толерантности к глюкозе.
Нарушение гликемии натощак[править | править код]
Состояние, при котором определяемые показатели гликемии натощак превышают норму, но не настолько, чтобы соответствовать критериям сахарного диабета. Глюкозурия обычно не определяется.
Нарушение инсулина натощак[править | править код]
Измерение уровня инсулина натощак в сочетании с определением уровня глюкозы может быть лучшим индикатором предиабета и сахарного диабета 2 типа. Многие врачи не измеряют уровень инсулина натощак, а если они это и делают, то не уверены в интерпретации результатов. Идеальный уровень инсулина натощак составляет менее 7 мкМЕ/мл. Уровень, составляющий более 13 мкМЕ/мл должен вызывать беспокойство.[2]
Прогноз[править | править код]
Xoтя y большинства лиц с нарушением толерантности к глюкозе развивается сахарный диабет 2-го типа,
прогрессирование до сахарного диабета 2 типа не является неизбежным для людей с преддиабетом. Прогрессирование в сахарный диабет от преддиабета составляет примерно 25% в течение трех-пяти лет.
Примечания[править | править код]
См. также[править | править код]
- Нарушение толерантности к глюкозе
- Гипергликемия
- Почечная глюкозурия
- Кетоацидоз
Источник
Код международной классификации для патологий, которые сопровождаются повышением уровня сахара в крови, зависит от причины развития отклонения.
 Гипергликемия (код по МКБ-10 R 73) — это клинический симптом, который обозначает повышение уровня глюкозы в крови выше нормы.
Гипергликемия (код по МКБ-10 R 73) — это клинический симптом, который обозначает повышение уровня глюкозы в крови выше нормы.
Норма глюкозы в капиллярной крови 3,3-5,5 ммоль/л, а в венозной — 3,7-6,1 ммоль/л.
Есть различные причины повышения сахара, поэтому в МКБ-10 состояние можно найти в разных рубриках.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Код по МКБ-10
Подробнее в таблице.
Шифр по МКБ-10 | Заболевание/состояние |
R 73.0 | Повышение уровня глюкозы крови при проведении теста на толерантность к глюкозе при химическом и латентном диабете, нарушении толерантности к глюкозе, преддиабете |
R 73.9 | Неуточненная гипергликемия |
Е10-Е14 | Сахарный диабет первого и второго типа |
O24 | Гестационный сахарный диабет |
Р70.0-Р70.2 | Неонатальные нарушения |
Е89.1 | Высокие уровни глюкозы по причине постхирургической гипоинсулинемии |
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
Классификация
В зависимости от уровня глюкозы в крови выделяют степени гипергликемии:
- легкая — 6,7-8,2 ммоль/л;
- средней степени тяжести — 8,3-11,0 ммоль/л;
- тяжелая — 11,1 ммоль/л;
- прекома — 16,5 ммоль/л и выше;
- гиперосмолярная кома — более 33,3 ммоль/л.
В зависимости от причины повышения сахара в крови выделяют:
1. Алиментарную гликемию, которая возникает после употребления большого количества углеводов накануне исследования. Данное состояние не является патологическим. Значения глюкозы самостоятельно приходит в норму при соблюдении диеты и всех рекомендаций врача. Также приводить к гипергликемии могут отдельные препараты при приеме внутрь — антидепрессанты, ингибиторы протеаз, некоторые диуретики и пр.
2. Гормональную гипергликемию, которая возникает при чрезмерной выработке контринсулярных гормонов — глюкагона, кортикостероидов, адреналина. Подобное возможно при опухолях из клеток островков Лангерганса, при болезни Иценко-Кушинга, при феохромоцитоме.
3. Стрессовую гипергликемию (Стрес-ГГ), которая возникает как реакция организма на на критическую ситуацию. Она может возникать при тяжелой пневмонии, на фоне острого коронарного синдрома, у пациентов после выполнения серьезных хирургических вмешательств, после травм и пр.
Стрес-ГГ наблюдается у ⅔ пациентов реанимационного отделения. Доказано, что уровни глюкозы и продолжительность стрес-ГГ напрямую коррелируют со смертностью. Стрессовое повышение уровня сахара в крови наблюдается и у детей во время тяжелых инфекционных заболеваний, поэтому такие эпизоды гипергликемии не должны сразу же расцениваться как сахарный диабет.
4. Хроническую гипергликемия — возникает у людей, страдающих сахарным диабетом первого или второго типа.
Отдельно рассматривается гипергликемия беременных, которая возникает по причине гормональных изменений в организме и повышении нагрузки на экзокринную часть поджелудочной железы.
Симптомы
Незначительное превышение нормы уровня глюкозы может длительное время оставаться без внимания, так как имеет не выраженную симптоматику.
Некоторые люди отмечают жалобы на слабость, вялость, повышенную утомляемость, снижение концентрации внимания. Человека беспокоят головные боли, нарушение стула (диарея или запор), частое ощущение сухости во рту.
Характерны рецидивы вагинальных инфекций (кандидоз, бактериальный вагиноз) для женщин, эректильные дисфункции у мужчин, долгозаживающие раны на коже, рецидивы наружного отита.
При значимой гипергликемии возникают следующие симптомы:
- выраженная жажда (полидипсия) и частое мочеиспускание (полиурия);
- потеря массы тела при сохранении обычного питания;
- выраженная слабость;
- сухость кожи и слизистых оболочек, зуд тела;
- запах ацетона от человека;
- дыхание Куссмауля;
- нарушение сердечного ритма;
- нарушение сознания, кетоацидоз и признаки обезвоживания из-за глюкозурии — при острой гипергликемии.
Обратите внимание
Минздрав продолжает менять порядок повышения квалификации медицинских и фармработников. Как медработникам повышать квалификацию в 2020 году, разъяснили замминистра здравоохранения Татьяна Семенова и проректор РНИМУ Ольга Природова в журнале «Заместитель главного врача».
Диагностика
Чаще всего повышение уровня глюкозы определяется в случайном (например, при плановом профосмотре) исследовании крови. Этот анализ не всегда информативен. Однократная гипергликемия требует более детального обследования для выявления патологии.
Для определения уровня глюкозы крови рекомендуется проводить забор крови из вены. Но для рутинного измерения можно использовать и капиллярную кровь из пальца, однако необходимо учитывать, что нормы здесь будут несколько отличаться.
При обнаружении гипергликемии в протокол обследований могут входит следующие анализы (на усмотрение врача):
- Глюкозотолерантный тест (ГГТ) после «сахарной нагрузки». У беременных он назначается даже без повышения уровня сахара в крови для выявления гестационного сахарного диабета. При ГГТ значения глюкозы в крови определяется натощак, а затем пациенту предлагают выпить 75 г глюкозы (предварительно растворив ее в воде). После этого измеряют показатели глюкозы через 1 час и через 2 часа. На протяжении всего времени нужно исключить курение, двигательную активность, не принимать дополнительно пищу. В норме через час после нагрузки уровень глюкозы должен быть менее 10,0 ммоль/л , а через два — менее 8,5 ммоль/л из венозной крови.
- Определение С-пептида. Это биологический маркер углеводного обмена. Уровень С-пептида соответствует уровню инсулина, который вырабатывается в организме. Это более стабильный показатель по сравнению с инсулином, поэтому чаще определяется при подозрении на сахарный диабет.
- Гликированный гемоглобин (гемоглобин A1c, HbA1c). Этот анализ показывает колебания сахара в крови за определенный период. Он используется как для диагностики заболеваний, так и для контроля эффективности лечения сахарного диабета. Гликированный гемоглобин показывает процент молекул гемоглобина, который связан с молекулами глюкозы. Время жизни таких эритроцитов около 120 дней, поэтому гликированный Нв отражает средний уровень глюкозы за последние три месяца. В норме у здоровых людей HbA1c не превышает 6% для людей, которые не страдают сахарным диабетом.
Лечение
Гипергликемия (код по МКБ-10 R73.0) в зависимости от причины повышения уровня сахара в крови требует разных подходов к лечению. Чаще всего состояние связано с латентным или уже диагностированным сахарным диабетом. В этом случае в зависимости от типа назначается терапия.
При СД I типа показана инсулинотерапия и строгая диета с учетом хлебных единиц. При СД II типа показана модификация образа жизни, нормализация массы тела и увеличение физических нагрузок, при необходимости — прием пероральных сахароснижающих препаратов или введение инсулина.
Гормональная гипергликемия требует в первую очередь лечения основного заболевания. А инсулинотерапия применяется как симптоматическое лечение при необходимости.
Гипергликемия критических состояний корректируется в зависимости от тяжести состояния пациента. В условиях стационара и реанимации это всегда введение инсулина. Транзиторное повышение уровня сахара как ответ организма на стресс не требует медицинского лечения.
Повышение сахара в крови у беременных корректируется питанием и физическими нагрузками. Если показатели все равно превышают нормы, назначается инсулин. После родов, как правило, значения нормализуются самостоятельно, но у женщины остается повышенный риск развития сахарного диабета второго типа.

Внимание! Открыта бесплатная горячая линия для медработников! |
| Получите ответ или готовое решение по работе в условиях пандемии COVID-19 |
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Диагностика
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Предиабет.
Описание
Предиабет — период жизни, предшествующий заболеванию сахарным диабетом, состояние предрасположенности, зачастую диагностируется ретроспективно.
Причины
Факторами риска для предиабета являются:
- однояйцевые близнецы, у которых один из родителей болеет сахарным диабетом, либо — есть больные сахарным диабетом в генеалогическом дереве другого родителя;
- женщины, родившие живого ребёнка массой 4,5 кг и более;
- матери детей с пороками развития, женщины с глюкозурией во время беременности, а — также после выкидыша или рождения мёртвого ребёнка;
- лица, страдающие ожирением, гиперлипопротеинемией, атеросклерозом,гипертонической болезнью, гиперурикемией, подагрой;
- заболевания печени, желчевыводящих протоков, поджелудочной железы, хронические инфекции мочевыводящих путей и органов дыхания, хронические поражения почек;
- лица с почечной и алиментарной глюкозурией;
- лица с эпизодической глюкозурией и гипергликемией, выявленными в стрессовых ситуациях;
- пациенты с упорным парадонтозом и фунункулёзом;
- лица с нейропатиями неясного генеза;
- лица со спонтанными гипогликемиями;
- лица пожилого и старческого возраста.
Риск заболеваемости сахарным диабетом значительно возрастает при сочетании нескольких факторов: ожирение + повышение диастолического артериального давления + повышение уровня триглицеридов в плазме крови, концентраций молочной кислоты, билирубина, лактата, активности глутаматпируваттрансаминазы в циркулирующей крови. При правильном образе жизни, нормализации массы тела, адекватной терапии вышеперечисленных состояний и заболеваний у большинства предрасположенность к развитию сахарного диабета остаётся скрытой и не реализуется в манифестную форму.
Диагностика
Лабораторное определение уровня гликемии натощак и через два часа после приёма пищи (постпрандиальная гликемия), либо проведение глюкозотолерантного теста (показатели служат дифференциально-диагностическими критериями между нормой, нарушенной толерантностью к глюкозе и сахарным диабетом).
Доклиническая диагностика сахарного диабета.
Определение наличия аутоантител к бета-клеткам панкреатических островков.
Определение уровня С-пептида.
Симптомы
Предиабет проявляется следующими состояниями:
1. Нарушение толерантности к глюкозе.
Нарушенная толерантность к глюкозе (по старым классификациям «латентный сахарный диабет») клинически, как правило, не проявляется и характеризуется:
Нормогликемией натощак (показатель глюкозы в периферической крови 3,3…5,5 ммоль/л);
Глюкозурия отсутствует (глюкоза в моче не определяется);
Выявляется при проведении теста толерантности к глюкозе.
Нередко у лиц с нарушенной толерантностью к глюкозе набюдаются парадиабетические симптомы:
Фурункулёз,.
Кровоточивость дёсен,.
Раннее расшатывание и выпадение зубов, парадонтоз,.
Кожный и генитальный зуд,.
Сухость кожи,.
Длительно незаживающие повреждения и заболевания кожи,.
Половая слабость, нарушение ментстуального цикла вплоть до аменореи,.
Ангионейропатии различной локализации и выраженности, вплоть до пролиферирующей ретинопатии или выраженного облитерирующего атеросклероза (облитерирующий эндартериит).
Выявление данных состояний служит поводом для проведения теста толерантности к глюкозе.
2. Нарушение гликемии натощак.
Состояние, при котором определяемые показатели гликемии натощак превышают норму, но не настолько, чтобы соответствовать критериям сахарного диабета. Глюкозурия, обычно, не определяется.
Лечение
Возможны следующие стратегии коррекции предиабета.
1. Базовая стратегия — модификация образа жизни: низкокалорийная диета плюс физические упражнения не менее 150 минут в неделю.
2. Влияние на инсулинорезистентность и тощаковую гипергликемию. В исследованиях доказана эффективность двух препаратов.
Метформин в дозе 1700 мг/сут. Подавляет продукцию глюкозы в печени, снижая тощаковую гипергликемию; улучшает чувствительность периферических тканей к инсулину. Является препаратом выбора при наличии абдоминального ожирения.
Росиглитазон в дозе 8 мг/сут. Оказывает влияние на активность генов, участвующих в регуляции обмена глюкозы и липидов.
3. Влияние на постпрандиальную гипергликемию.
- Акарбоза в дозе 150 мг/сут. Путём ингибирования фермента предотвращает расщепление поли- и олигосахаридов, тем самым вызывая стабильное снижение постпрандиальной гликемии.
- Глиниды? Относятся к группе прандиальных регуляторов, способствуют восстановлению первой фазы секреции инсулина. Эффективность при предиабете не доказана. Изучение натеглинида продолжается в исследовании NAVIGATOR (Nateglinide And Valsartan in Impaired Glucose Tolerance Outcomes Research).
4. «Нормогликемия любой ценой» — раннее назначение инсулинотерапии? Целесообразность применения инсулина на стадии предиабета не установлена. Изучение гларгина продолжается в исследовании ORIGIN (Outcome Reduction with Initial Glargine Intervention).
Одним из самых показательных исследований, демонстрирующих возможности модификации образа жизни является исследование Diabetes Prevention Program, в которое были включены 3 234 пациентов с ожирением (ИМТ в среднем 34 кг/м2) и нарушением толерантности к глюкозе.
В данном исследовании сравнивали эффективность интенсивной модификации образа жизни (диета, физические нагрузки — снижение массы тела на 7% + 150 минут физических упражнений в неделю) и терапии метформином (850 мг два раза в сутки). Контрольную группу составили пациенты, принимавшие плацебо на фоне стандартной диеты и физической активности. Через 2,8 года риск перехода нарушенной толерантности к глюкозе в сахарный диабет в группе модификации образа жизни снизился на 58%, а в группе метформина — на 31% по сравнению с контролем (частота сахарного диабета составила 4,8, 7,8 и 11,0% соответственно).
Итак, модификация образа жизни приносила даже большую пользу, чем терапия метформином, снижающим инсулинорезистентность. К сожалению, как сказал профессор Paul Zimmet (центр совместных исследований ВОЗ в Мельбурне, Австралия): Несмотря на чёткие доказательства снижения риска заболевания диабетом и сердечно-сосудистыми патологиями в результате контроля за весом и высокой физической активности, многие люди живут, не внимая полезным советам.
Профилактические возможности акарбозы изучались в исследовании SТОР-NIDDM у 1 429 больных белой расы с нарушением толерантности к глюкозе. Первичной конечной точкой исследования было развитие сахарного диабета (концентрация глюкозы ≥ 11,1 ммоль/л после нагрузки глюкозой). Рандомизированные пациенты в течение в среднем 3,3 лет принимали акарбозу или плацебо. Акарбозу назначили в дозе 50 мг/сут, которую постепенно увеличивали до 100 мг три раза в сутки или максимально переносимой дозы (в конце исследования она составила в среднем 194 мг/сут).
В течение указанного срока переход нарушенной толерантности к глюкозе в сахарный диабет наблюдали у 32,4% пациентов в группе активной терапии и у 41,5% больных в группе плацебо. Кроме того, при лечении акарбозой в 35% случаев отметили восстановление нормальной толерантности к глюкозе. Причём эффект препарата не зависел от возраста, пола или индекса массы тела.
После исследования STOP-NIDDM заговорили и о положительном влиянии акарбозы на уменьшение риска сердечно-сосудистых осложнений.
Так, M. Hanefeld и соавт. Получили интересные результаты при изучении динамики толщины интимы-медии сонных артерий с помощью ультразвукового метода у 132 больных, принимавших участие в исследовании STOP-NIDDM. Через 3,3 года в группе акарбозы ежегодное увеличение толщины интимы-медии замедлилось примерно на 50% и составило (0,07 мм/год), а в группе плацебо — 0,013 мм/год. Чтобы оценить этот эффект, следует сказать, что утолщение интимы-медии сонных артерий отражает прогрессирование атеросклероза и ассоциируется с увеличением риска сердечно-сосудистых осложнений. У здоровых людей толщина интимы-медии увеличивается примерно на 0,006 мм в год. Несмотря на некоторые ограничения данного исследования, можно согласиться, что акарбоза способствует «нормализации» динамики атеросклеротических процессов в сонных артериях.
Но абсолютно неправдоподобными выглядят заявленные цифры снижения риска инфаркта миокарда на 91% в исследовании STOP-NIDDM или на 74% в мета-анализе, проведённым M. Hanefeld на фоне лечения акарбозой.
Такого результата не достигали даже статины. Например, симвастатин в исследовании 4S-extended (n=483, вторичная профилактика) снижал риск ИБС у больных сахарным диабетом на 42% и без диабета на 32%. Ловастатин в исследовании AFCAPS/TexCAPS (n=239, первичная профилактика) снижал риск ИБС у больных сахарным диабетом на 43% и без диабета на 37%.
Ничуть не умаляя роли акарбозы в коррекции нарушений углеводного обмена, следует сказать о необходимости критичного отношения к публикуемым статьям, когда манипуляции с выборкой могут исказить истинное положение дел.
Необходимо отдавать себе отчёт, что препараты, предназначенные для коррекции углеводного обмена, могут реально повлиять на профилактику сердечно-сосудистых рисков только через замедление развития сахарного диабета. И уж тем более вряд ли способны разделить пьедестал эффективности со статинами.
Кстати, не подтвердилось и обратное предположение, что сердечно-сосудистые средства (в частности ингибитор АПФ рамиприл) в состоянии предотвращать развитие сахарного диабета у пациентов с предиабетом.
В исследовании DREAM, результаты которого были опубликованы в сентябре 2006 г. , рамиприл, хоть и способствовал нормализации углеводного обмена (по сравнению с плацебо), однако не продемонстрировал снижения риска развития диабета.
В данном исследовании (5 269 человек с тощаковой гипергликемией либо с нарушенной толерантностью к глюкозе, но без сахарного диабета или сердечно-сосудистой патологии) пациентам рандомизированно назначали росиглитазон (8 мг/сут) либо плацебо, а также рамиприл (до 15 мг/сут) либо плацебо. Среднее время наблюдения составило 3 года.
Первичной комбинированной конечной точкой была частота развития сахарного диабета и летальных исходов. Она реже регистрировалась в группе росиглитазона: 11,6% против 26,0% в группе плацебо. При этом различий между группами рамиприла и плацебо практически не было: 18,1% и 19,5%, соответственно.
Частота сердечно-сосудистых событий была сходной в группах росиглитазона и плацебо, хотя сердечная недостаточность чаще регистрировалась в первой группе: 0,5% против 0,1%, соответственно.
Большой интерес вызывают продолжающиеся исследования NAVIGATOR и ORIGIN, которые позволят получить ответ на вопрос: «Действительно ли правомерен девиз «нормогликемия любой ценой» даже на предиабетических стадиях нарушения углеводного обмена?».
Исследование NAVIGATOR включает пациентов с нарушенной толерантностью к глюкозе, которые распределены в группы терапии валсартаном, натеглинидом, их комбинацией или плацебо. Целью исследования является проверка способности натеглинида в результате контроля постпрандиальной гликемии уменьшать количество случаев конверсии нарушенной толерантности к глюкозе в сахарный диабет 2 типа и снижать кардиоваскулярную заболеваемость и смертность. Также проверяется гипотеза способности антагониста рецепторов к ангиотензину II (валсартана) предотвращать развитие сахарного диабета 2 типа.
Исследование ORIGIN направлено на изучение эффектов раннего назначения инсулинотерапии (в частности, гларгина). В исследование, наряду с больными сахарным диабетом, также включены группы пациентов с нарушенной толерантностью к глюкозе и нарушенной гликемией натощак, что позволит ответить на вопрос о целесообразности применения гларгина на стадии предиабета.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
