Глазной ишемический синдром книга скачать

Сосудистая система наших глаз — тонкий и чувствительный инструмент. Она питает зрительный нерв, через который в мозг передается изображение. Зрительный аппарат в целом и нерв как составляющая отличаются высоким уровнем потребности в кислороде. Если питание нерва нарушено, он фактически разрушается.
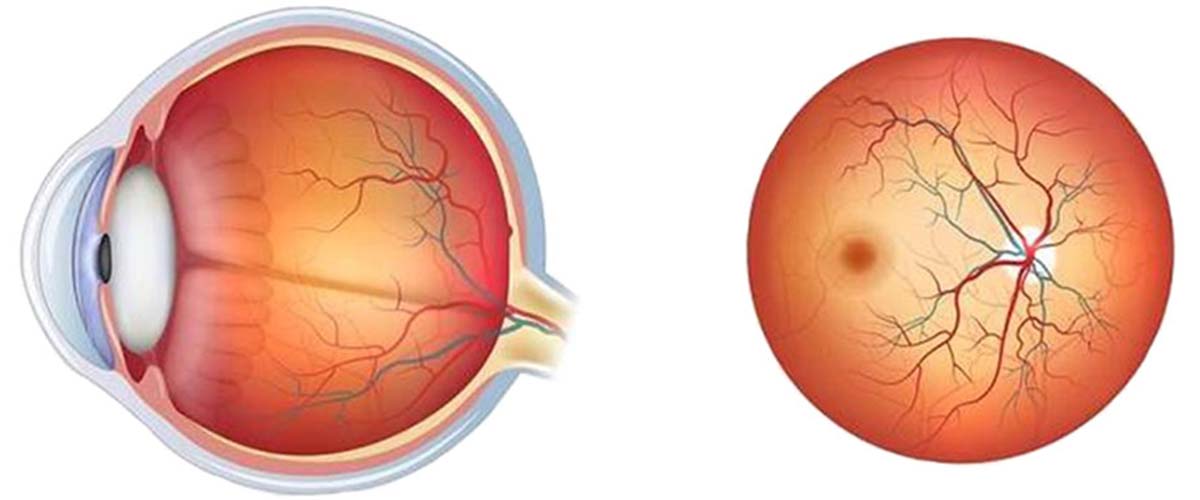
Проблемы, возникающие в сосудистой системе зрительного аппарата, стабильно удерживают первенство в рейтинге причин инвалидности по зрению и слепоты.
Исследователи, говоря о сосудистой системе глаз, отмечают заметный рост в последнее время категории заболеваний, относящихся к ишемическим.
Истоки и причины
Возникновение ишемических заболеваний глаз связывают с распространением гипертонической болезни, атеросклероза, сахарного диабета и ишемической болезни сердца. Свою роль могут сыграть и иные уже имеющиеся проблемы зрительного анализатора. Однако, несмотря на распространение, какой-то классификации ишемии глаза до сих пор нет. Систематизация затрудняется по причине самих истоков недуга: он может появиться у любого человека, столкнувшегося с поражением тех или иных элементов системы кровообращения. Таким образом, ишемическим заболеваниям глаза присуща полиэтиологичность (многопричинность), вариативность клинического течения, сложность в определении общих свойств и черт процессов, определяющих возникновение, течение и исход болезни.
Ишемическая нейропатия
В числе самых опасных угроз, таящихся при проблемах с гемодинамикой, находится ишемическая нейропатия глаза. Сопровождается она угнетением деятельности зрительного нерва, а заканчивается потерей зрения в той или иной степени.
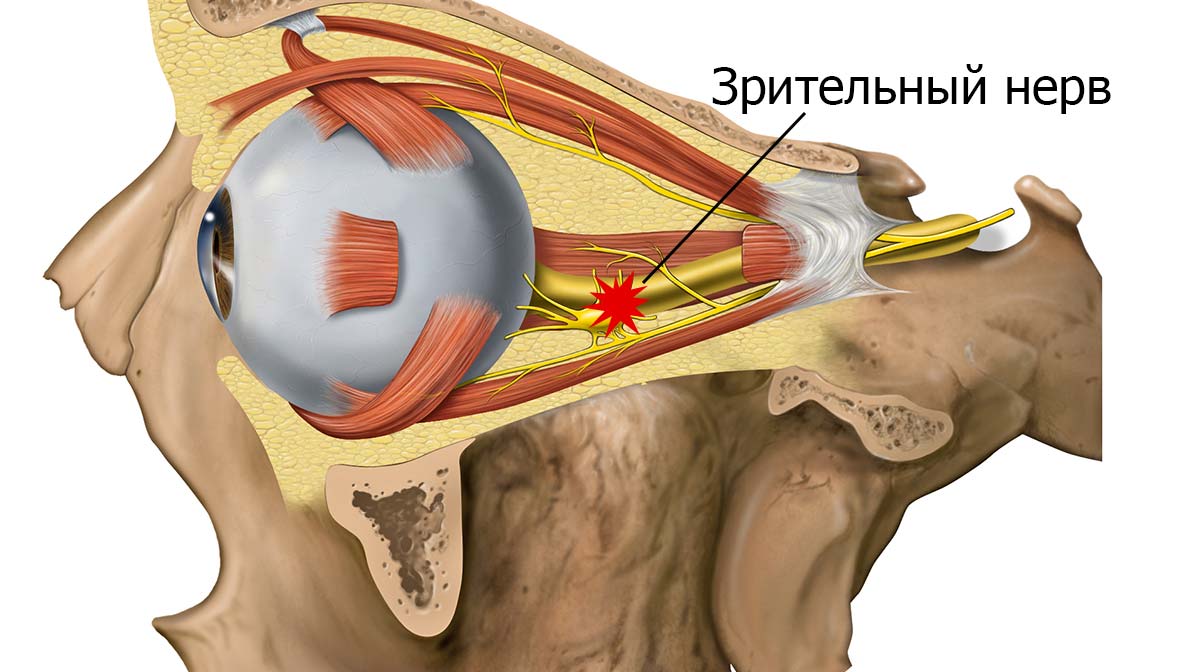
В основе данной патологии — полная либо частичная гибель нервных клеток, вызванная локальным кислородным голоданием в результате нарушения кровообращения в сосудах, связанных со зрительным нервом.
С наступлением болезни происходит нарушение корректной работы периферических отделов зрения, появляются слепые участки, чаще всего в средней части поля зрения.
Кто в зоне риска
Наибольшее число случаев ишемической патологии встречается у мужчин в возрастной категории от 40-42 до 60 лет. Опыт показывает, что данная патология является неразрывной частью комплекса болезней сердечно-сосудистой или нервной системы, а обе эти составные части организма достаточно уязвимы. Кроме того, одним из условий проявления могут быть проблемы в работе желез внутренней секреции, имеющих разветвленную кровеносную капиллярную сетку.
Деление на виды
Из-за существующей необходимости разделения недуга на виды, специалисты говорят о двух формах ишемической нейропатии: передняя и задняя. Говоря языком науки, передняя возникает по причине нарушения кровообращения интрабульбарного отдела зрительного нерва. Задняя ишемическая нейропатия зрительного нерва диагностируется значительно реже. Она обусловлена ишемическими нарушениями гемодинамики ретробульбарного отдела (вне глазного яблока). Обе формы способны проявить себя в виде как частичного, ограниченного ущерба зрению, так и полного, абсолютного.
У 1/3 людей с ишемической нейропатией второй глаз также поражается болезнью в среднем через 1-3 года. Однако все ситуации индивидуальны, и данный интервал может варьироваться от 2 дней до 10-15 лет.
Передняя ишемическая нейропатия
Передняя ишемическая нейропатия зрительного нерва затрагивает передний отрезок зрительного нерва. Становится причиной интенсивного снижения зрительных функций глаза, атрофии зрительного нерва в той или иной мере. Ее можно назвать одной из часто встречающихся причин слепоты или ухудшения качества зрения у людей после 50-55 лет. Мужчины подвержены ей до 5 раз чаще женщин. Как правило, она проявляется неожиданно. После ночного сна, во время физической активности (подъема очень тяжёлых предметов) либо после продолжительного нахождения в горячей воде. Ее коварство в том, что на ранних стадиях не всегда ощутимо снижается острота зрения.
При осмотре офтальмолог может зафиксировать отек роговицы, отсутствие реакции зрачка на яркий свет, новообразованные сосуды на поверхности радужки. В других случаях иногда наблюдается точечное кровоизлияние.
Задняя ишемическая нейропатия
В основе патогенеза нейропатии подобной формы негативные изменения процесса движения крови в заднем (интраорбитальном) отделе зрительного нерва и проблемы с артериальным кровоснабжением.
Клиническое течение задней формы идентично признакам передней. При этом в момент острого течения не присутствует изменение глазного дна. То есть диск зрительного нерва сохраняет естественный цвет с выраженными границами, и его деколорация начинает проявляться лишь со временем.
Лечение
Лечение ишемической нейропатии выполняется на комплексной основе, принимая во внимание сосудистые патологии человека в целом. Исходя из предрасположенности и имеющих симптомов, лечение должно начинаться максимально в сжатые сроки и непременно в стационаре. Врачом, прежде всего, могут быть назначены препараты, блокирующие спазм, предупреждающие закупоривание сосудов тромбами, антикоагулянты и витамины. После консультации больного, вероятно, направят на физиотерапию.
Жизнь с ишемией глаз
Люди, в жизни которых появилась ишемическая нейропатия, нанесшая ущерб одному глазу, должны находиться под постоянным наблюдением специалистов. Нельзя исключать, что после пройденного лечения потребуется ещё один курс. Надо сделать все возможное, чтобы финалом не стала атрофия зрительного нерва, инвалидность и слепота.
Источник
Дифференциальная диагностика
При окклюзии центральной вены сетчатки, в отличие от глазного ишемического синдрома, обычно наблюдают извитые ретинальные вены, а также множество ретинальных кровоизлияний и макулярный отёк. При глазном ишемическом синдроме лёгкое надавливание пальцем на веко или минимальное давление офтальмодинамометром вызывает пульсацию артерий сетчатки, тогда как при окклюзии центральной вены сетчатки требуется значительное надавливание.
Также следует учитывать:
• диабетическую ретинопатию;
• радиационную ретинопатию.
Диагностика
Внутривенная флюоресцентная ангиография. В 60% случаев наблюдается отсроченное заполнение хориоидеи (рис. 4-16). В 95% случаев определяют замедленное заполнение артерий и вен сетчатки (см. рис. 4-16). В 85% случаев наблюдают позднее прокрашивание сосудов сетчатки, в большей степени — артерий (рис. 4-17).
Электроретинография. Опреде ляют снижение амплитуды или отсутствие а-волны (ишемия наружных слоев сетчатки) и б-волны (ишемия внутренних слоев сетчатки).
Системное обследование. При неинвазивном исследовании сонных артерий приблизительно в 90% случаев обнаруживают стеноз каротидной артерии на 50% и более. Если неинвазивное исследование сонных артерий неинформативно или если планируется оперативное вмешательство, в этом случае используют артериографию или магнитно-резонансную ангиографию сонных артерий.

Рис. 4-16. Глазной ишемический синдром. На флюоресцентной ангиограмме определяют замедленное заполнение артерий сетчатки и сосудов хориоидеи. Отмечается патологический передний фронт флюоресцеинового красителя в артериоле сетчатки (стрелка).

Рис. 4-17. Глазной ишемический синдром. Поздняя фаза флюоресцентной ангиографии: прокрашивание сосудов сетчатки в глазу с ишемическим синдромом.
Прогноз
Для зрения: после установления диагноза в 75% случаев процесс прогрессирует со снижением зрения до счёта пальцев у лица и хуже в течение года.
Системный прогноз: в течение последующих 5 лет в 40% случаев наступает летальный исход, наиболее распространённая причина сердечно-сосудистые заболевания.
Лечение
Применение ПЛК показано при развитии неоваскуляризации радужки и при наличии открытого угла передней камеры. ПЛК вызывает регресс новообразованных сосудов радужки в 36% случаев. Пациента необходимо обследовать для определения возможности эндартерэктомии сонной артерии. У трети оперированных больных наблюдают улучшение зрения, у трети зрение стабилизируется, и у трети, несмотря на проведенную эидартерзэктомию, ухудшение зрения продолжается.
Если сонная артерия обтурирована на 100%, эпдартероктомия неэффективна: неэффективно также шунтирование из экстракраниальной артерии в интракраниальную (например, шунт между поверхностной височной и средней мозговой артерией). Очень важно не упускать из виду состояние сердца, так как ведущей причиной смерти остаются сердечные заболевания.
Эндартерэктомия показана при наличии симптомов (преходящая слепота, транзиторные ишемические атаки и инсульт без парализации) у пациентов с 70-99% ипсилатеральным стенозом сонной артерии (табл. 4-2). Пациентам с соответствующими симптомами, но со стенозом менее 70% показана терапия антиагрегантными препаратами.
Таблица 4-2. Результаты лечения пациентов с симптомами стеноза сонной артерии высокой степени

С.Э. Аветисова, В.К. Сургуча
Опубликовал Константин Моканов
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Глазной ишемический синдром относят к редким состояниям, являющимся результатом вторичной гипоперфузии глазного яблока в ответ на острый ипсилатеральный атеросклеротический стеноз сонных артерий. Обычно встречается у лиц после 60 лет и может быть ассоциирован с диабетом, артериальной гипертонией, ишемической болезнью сердца и цереброваскулярными болезнями. В 40% случаев в течение 5 лет наступает смерть, причиной которой являются болезни сердца. У больных с глазным ишемическим синдромом в анамнезе может присутствовать амавроз fugax вследствие эмболии сетчатки.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Симптомы глазного ишемического синдрома
В 80% случаев глазного ишемического синдрома является односторонним процессом и поражает как передний, так и задний отрезки. Признаки различные и могут быть невыраженными, что приводит к упущению или неправильной диагностике.
Глазной ишемический синдром проявляется обычно постепенным снижением зрения в течение нескольких недель или месяцев, иногда возможна внезапная потеря зрения.
Диагностические критерии глазного ишемического синдрома
Передний отрезок
- Диффузная эписклеральиая инъекция.
- Отек и стрии роговицы.
- Флер водянистой влаги, иногда незначительная клеточная реакция (ишемический псевдоирит).
- Зрачок средней ширины, реакция вялая.
- Атрофия радужки.
- Обычно рубеоз радужки с переходом в неоваскулярную глаукому.
- Катаракта развивается в более поздних стадиях.
Глазное дно
- Расширение вен с возможной извитостью и сужение артериол.
- Микроаневризмы, точечные и пятнистые геморрагии, реже — ватообразные очаги.
- Пролиферативная ретинопатия с неоваскуляризацией в области диска и реже — вне его.
- Отек макулы.
- Для большинства случаев характерна спонтанная пульсация артерии, более выраженная около диска, которая может быть вызвана также при слабом надавливании на глазное яблоко (пальцевая офтальмодинамометрия).
Фовеальная ангиография: задержка и неоднородное заполнение хориоидеи, удлинение времени артериовеиозной фазы, отсутствие перфузии капилляров сетчатки, позднее пропотевание и значительное окрашивание артерий.
Тактика
- Изменения передней камеры купируют местными стероидами и мидриатиками.
- Неоваскулярная глаукома требует консервативного или хирургического вмешательства.
- >Пролиферативная ретинопатия требует проведения панретинальной лазеркоагуляции, несмотря на менее удовлетворительные результаты по сравнению с пролиферативной диабетической нефропатией.
 [15], [16], [17], [18], [19], [20]
[15], [16], [17], [18], [19], [20]
Дифференциальная диагностика глазного ишемического синдрома
Неишемическая окклюзия центральной вены сетчатки
- Сходства: односторонние кровоизлияния в сетчатку, расширение вен и ватообразные очаги.
- Различия: нормальная перфузия ретинальных артерий, больше кровоизлияний, в основном в виде «языков пламени», есть отек диска зрительного нерва.
Диабетическая ретинопатия
- Сходства: точечные и пятнистые кровоизлияния и сетчатку, извитость иен и пролиферативная ретинопатия.
- Различия: обычно двухсторонняя, присутствуют твердые экссудаты.
Гипертоническая ретинопатия
- Сходства: истончение артериол и локальное сужение, геморрагии и ватообразные очаги.
- Различия: всегда двухсторонняя, изменения иен отсутствуют.
 [21], [22], [23], [24], [25], [26], [27], [28]
[21], [22], [23], [24], [25], [26], [27], [28]
Источник
