Гисо код по мкб 10
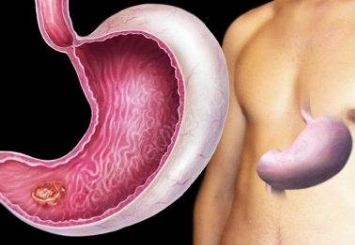
Гастроинтестинальные стромальные опухоли
Гастроинтестинальные стромальные опухоли (ГИСО, GIST (англ.); код по МКБ-10:
С15 – С20; С48) — группа редких мезенхимальных опухолей желудочно-кишечного
тракта, преимущественно поражающая желудок и тощую кишку (иногда опухоль находят
в 12-перстной кишке, еще реже в пищеводе и прямой кишке). Из всех опухолей взрослых
людей составляют лишь 1 % независимо от пола. Болеет 10–15 человек из 1 млн [3].
Основные методы лечения: таргетная («прицельная») терапия ингибиторами
тирозинкиназ при появлении отдаленных метастазов и хирургический метод при
небольших вариантах опухолей и возможности «экономного» вмешательства.
До 1983 года термина ГИСО не существовало, а большинство опухолей,
впоследствии отнесенных к этой группе, считались доброкачественными. Термин
«стромальная опухоль» был впервые почти одновременно использован двумя группами
ученых: Майклом Мазуром (Michael T. Mazur) и Генри Кларком (Henry B. Clark) в 1983 г.,
а также Джоном Шелденбрандом (John D. Schaldenbrand) и Генри Эпплмэном (Henry D.
Appleman) в 1984 г. Однако термин не был признан, и лишь в 1989 г. группа этих
опухолей с ярко выраженной вегетативной симптоматикой была выделена в
самостоятельную нозологическую единицу под названием «гастроинтестинальная
опухоль автономной иннервации» (GANT). И только в середине 1990-х годов благодаря
развивающимся иммуногистохимическим методам заболевание получило свое
современное рабочее название [7].
Распространенность и тип наследования
Заболевание считается редким и возникает в 10–15 случаях на 1 млн человек. Все
формы гастроинтестинальных стромальных опухолей составляют в общем 1 % от числа
онкологических заболеваний желудочно-кишечного тракта. Наследственный характер
заболевания не прослеживается. Учитываются случаи возникновения у родственников
первой линии других онкологических диагнозов, но в рамках рутинной врачебной
практики.
Специфические симптомы, позволяющие с точностью поставить диагноз «ГИСО»
без дополнительной диагностики, отсутствуют. Пациента, в зависимости от локализации
первичной опухоли, может беспокоить затрудненное глотание твердой пищи, боль в
животе, снижение массы тела — симптомы, характерные для многих заболеваний этой
области, в том числе не онкологических (гастрит, язвенная болезнь и т. п.). По
результатам диспансеризации у пациентов можно обнаружить кровь в анализе кала,
образования с нечеткими контурами при проведении УЗИ брюшной полости и
забрюшинного пространства, анемию в общем анализе крови и т. п. Следует отметить, что
выявление ГИСО на ранней стадии зачастую является либо результатом планового
осмотра, либо случайной находкой. Обычно пациенты обращаются за медицинской
помощью в тех случаях, когда помимо оперативного лечения необходима лекарственная
терапия.
Особый интерес представляют специфические наследственные заболевания, при
которых ГИСО является одним из синдромов. К примеру, состояние, называемое
«триадой Карнея», это сочетание нескольких опухолей в разных органах у женщин
молодого возраста и детей: ГИСО в желудке, хондромы или гамартохондромы лёгкого и
экстраадреналовой параганглиомы [1]. Таким образом, при выставлении диагноза ГИСО у
этих групп пациентов нельзя исключать наличия вышеописанной триады.
Особое место в диагностике генетического «портрета» ГИСО занимает анализ на
наличие мутаций в генах C-KIT и PDGFRA. Эти мутации можно выявить в одном анализе.
Мутации гена C-KIT встречаются у 85 % пациентов c гастроинтестинальными
стромальными опухолями. Наличие мутаций в гене C-KIT может иметь решающее
значение при выборе метода лечения. Например, мутация в 816-м домене (D816V) делает
опухоль резистентной к ингибитору рецепторной тирозинкиназы C-KIT.
Мутации в гене PDGFRA встречаются в 5 % случаев ГИСО (обычно в 12 и 18
экзонах). Эти полиморфизмы (за исключением мутации D842V), наоборот, ассоциированы
с чувствительностью опухоли к ингибиторам тирозинкиназы.
При обнаружении опухоли на той стадии, когда размеры менее 1-2 см, возможно
динамическое наблюдение. Однако следует помнить, что при увеличении размеров до 2
см, необходимо выполнение хирургического вмешательства. Опухоль удаляют,
руководствуясь принципом «экономной» резекции (захватывая минимальное количество
здоровой ткани), проводят тщательный осмотр операционного поля. Затем оцениваются
риски прогрессирования заболевания: при высоком риске проводится терапия
ингибиторами тирозинкиназы, при низком риске — динамическое наблюдение.
Обязательным аспектом лечения является поиск мутаций в генах C-KIT и PDGFRA,
которые существенно влияют на выбор терапии: при наличии определенных мутаций
назначают таргетную терапию ингибиторами тирозинкиназы, при отсутствие мутаций в
этих генах возможно применение классической химиотерапии.
Иногда с целью уменьшения размера первичной опухоли перед операцией
пациенту предварительно могут быть назначены ингибиторы тирозинкиназы, и лишь
потом будет проведена резекция опухоли.
Большинство авторов сходится во мнении, что основной генетической
особенностью данной группы опухолей является наличие онкогенных мутаций C-KIT или
PDGFRA [4]. Оба этих гена кодируют рецепторные тирозинкиназы. Мутации, приводящие
к избыточной активности этих рецепторов, усиливают пролиферацию клеток опухоли.
Важно отметить, что рецептор С-KIT присутствует на поверхности
интерстициальных клеток Кахаля, отвечающих за сокращение полых органов
пищеварительной системы, и других клеток организма. Однако C-KIT есть и в других
клетках. Большинство (90 %) всех мутаций гена С-KIT происходит в той его части,
которая кодирует внутриклеточный домен белка. Мутации приводят к повышенной
частоте деления клеток и их геномной нестабильности. К настоящему времени
определены экзоны наиболее вероятных мутаций: 9, 11, 13, 17.
Другие варианты ГИСО имеют мутации в гене PDGFRA. Большинство этих
мутаций связаны с аминокислотной заменой во втором тирозинкиназном домене белка,
что придает клеткам опухоли устойчивость к стандартным препаратам — ингибиторам
тирозинкиназы.
Большинство ГИСО у детей и незначительная часть у взрослых не несет мутаций в
экзонах С-KIT и PDGFRA. Тогда у врачей возникают трудности с первоначальной
тактикой (в этом случае можно пробовать другое полихимиотерапевтическое лечение в
условиях стационара, которое в обычной ситуации не сработало бы. Однако такое лечение
не определено в стандартах оказания медицинской помощи по ГИСО и чаще всего
является результатом творческого подхода коллектива врачей к вопросам лечения
конкретного пациента) [2, 8].
Другими кандидатами на ключевую роль в возникновении и развитии ГИСО можно
считать гены ETV1 [5], BRAF [4], SDH и DOG1 [6]
- Алексеева Т.Р. Триада Карнея: литературные данные и опыт наблюдения / Т.Р.
Алексеева, А.И. Карселадзе, Б.И. Долгушин, Е.О. Осипян, Н. Ц.-Д. Цымжитова // Вестник
РОНЦ им. Н. Н. Блохина РАМН. – 2011. — Т. 22, № 3. — С. 103—109 - Бойчук С.В. Механизмы химиочувствительности клеточных линий
гастроинтестинальных стромальных опухолей in vitro / С.В. Бойчук, Б.Р. Рамазанов, А.Р.
Галембикова, И.Г. Мустафин, А. Дусинг // Гены и клетки. – 2014. – Т. 9, № 4. – С. 116-120. - Никулин М.П. Практические рекомендации по лекарственному лечению
гастроинтестинальных стромальных опухолей / М.П. Никулин, П.П. Архири, Л.Ю.
Владимирова, А.С. Жабина, Д.А. Носова, И.С. Стилиди и др. // Злокачественные опухоли:
Практические рекомендации RUSSCO #3s2. – 2018. – Т. 8. – С. 421–429.
[DOI:10.18 027 / 2224–5057–2018–8–3s2–421–429] - Boichuk S., Galembikova A., Dunaev P. et al. A Novel Receptor Tyrosine Kinase Switch
Promotes Gastrointestinal Stromal Tumor Drug Resistance // Molecules. – 2017. – V. 22, I. 12. –
P. 2152. [DOI:10.3390/molecules22122152] - Ran L., Chen Y., Sher J. et al. FOXF1 Defines the Core-Regulatory Circuitry in
Gastrointestinal Stromal Tumor // Cancer Discov. – 2018. – V. 8, I. 2. – P. 234–251.
[DOI:10.1158/2159-8290.CD-17-0468] - Wu C.E., Tzen C.Y., Wang S.Y., Yeh C.N. Clinical Diagnosis of Gastrointestinal Stromal
Tumor (GIST): From the Molecular Genetic Point of View // Cancers (Basel). – 2019. – V. 11, I. 5. – P. 679. [DOI:10.3390/cancers11050679] - Zhao X., Yue C. Gastrointestinal stromal tumor // J Gastrointest Oncol. – 2012. – V. 3, I. 3. –
P. 189-208. [DOI: 10.3978/j.issn.2078-6891.2012.031] - Zook P., Pathak H.B., Belinsky M.G. et al. Combination of Imatinib Mesylate and AKT
Inhibitor Provides Synergistic Effects in Preclinical Study of Gastrointestinal Stromal Tumor //
Clin Cancer Res. – 2017. – V. 23, I. 1. – P. 171–180. [DOI:10.1158/1078-0432.CCR-16-0529]
Источник
Гастроинтестинальные стромальные опухоли (ГИСО, ГИСТ) появились чуть больше 20 лет назад, когда усовершенствовали электронный микроскоп, их выделили из компании разнообразных лейомиом. ГИСТ — русскоязычная аббревиатура с английского. Это опухоли зрелого возраста, до 40 лет они встречаются очень редко, преобладают мужчины в середине седьмого десятка жизни. Предполагается, что заболеваемость не растет, просто диагностика стала лучше.

Причина стромальных опухолей
Стромальные опухоли происходят из мезенхимы, из которой у зародыша формируется соединительная ткань и мышцы, некоторые оболочки сосудов и кожа. Причина ГИСО — сбой в формировании гладкомышечной ткани. Подозревают, что родоначальником ГИСО становятся клетки, отвечающие за ритмичное сокращение — перистальтику органов желудочно-кишечного тракта. Они обладают электрической активностью и переносят возбуждение с нервного волокна на мышечное, поэтому носят сложное имя «возбудимые интерстициальные клетки Кахала». ГИСТ и клетки Кахала похожи по строению и обладают мутировавшим геном c-kit, кодирующим синтез определенного белка.
В ГИСО белок отвечает за все жизненно важные процессы, а поскольку он регулирует образование и жизнь опухолевых клеток, он становится онкобелком. Мутировавший с-KIT имеется в 95 из сотни гастроинтестинальных стромальных новообразований. ГИСО не наследуются, не имеют «своего предрака», возникают на фоне полного здоровья, не существует факторов риска. Если вы эпизодически ощущаете желудочный дискомфорт, пройдите обследование в Европейской онкологической клинике, специалисты которой знают всю патологию ЖКТ.
Диагностика ГИСО
В диагностике ГИСО возможности клиники определяют всё — нет возможностей — нет такого заболевания. Идеально сочетание эндоскопии с УЗИ — эндосонография, которая позволяет видеть внутри и за пределами желудка — состояние рядом находящихся структур и всю толщину желудочной стенки.
Главный диагностический критерий — иммуногистохимическое выделение в опухолевых клетках онкобелка KIT (CD117). Этот онкобелок синтезируют мелкоклеточный рак легкого и глиобластома, лейкоз из тучных клеток, метастазы меланомы и сосудистые образования, то есть возможен ложноположительный ответ при не гастроинтестинальной стромальной опухоли, к примеру, при поражении желудка или кишки лейкозом.
Дикими называют стромальные опухоли без с-KIT, таких пять на сотню всех гастроинтестинальных новообразований, внешне они ничем не отличаются от положительных по с-KIT, но течение и реакция на лекарственные препараты у них другая. Поскольку при диагностике с-KIT определяется только в двух экзонах из четырех, но в двух не исследуемых он может быть. В диких опухолях возможна мутация альфа-PDGFR или рецептора инсулинового фактора роста (IGF1R). Когда вообще не находят ни единого маркера, то выполняется молекулярно-генетический анализ, он способен выделить стромальную опухоль, негативную по всем известным критериям диагностики.
ГИСО растет под неизмененной слизистой, заметить маленький узел может только специалист с большим опытом наблюдения стромальных образований.
Симптомы стромальных опухолей желудка
Каждую пятую опухоль обнаруживают случайно при обследовании по другому поводу, узел же может постигать трети метра, ничем серьезным себя не проявляя. Причина частого бессимптомного течения — подслизистый рост, когда опухоль распластывается в стенке и выбухает наружу — в брюшную полость. К моменту обнаружения стромального образования у каждого третьего уже выявляются метастазы, преимущественно в печень, часто — канцероматоз брюшины, а вот легочная ткань поражается нечасто.
Никаких специфических проявлений нет, такие же симптомы возникают при других заболеваниях желудочно-кишечного тракта. В среднем от появления первых признаков неблагополучия до выявления патологического образования проходит почти полгода.
Клиника похожа на гастрит: быстрое насыщение малыми порциями еды, чувство распирания под ложечкой, может быть эпизодическое вздутие живота. По мере увеличения узла появляется тошнота и рвота недавно съеденным. Боли нехарактерны, они отмечаются только у каждого седьмого пациента и практически никогда не бывает клинической картины «острого живота». ГИСТ не прорастает в другие органы, а оттесняет их с анатомического «законного» места.
У половины пациентов имеются признаки желудочного кровотечения: слабость, анемичность крови, эпизоды жидкого черного стула из-за изъязвления слизистой над распадающейся крупной ГИСТ.
Что характерно только для ГИСТ?
Это не клинические симптомы, а сочетание стромальной опухоли с другими новообразованиями у девочек и молодых женщин. Синдром проявляется в сочетании ГИСО с параганглиомой, как правило, на шее или в животе, и доброкачественными гамартомами легких. Называется триада Карнея, сегодня таких пациентов чуть больше сотни. Гамартомы никак себя не проявляют, их обнаруживают при рентгеновском обследовании, а гормонально активная параганглиома вызывает повышение давления. Составляющие триаду процессы появляются с интервалом в несколько лет.
Когда гастроинтестинальное стромальное образование сопровождается множественными параганглиомами, то это синдром Карнея-Стратакиса, он генетически наследуется и вызван недостатком одного фермента, опять-таки поражает женщин. От врачей зависит своевременность выявления возможных метастазов, когда они хорошо лечатся. В Европейской онкологической клинике кумулирован опыт клинического наблюдения,что помогает изменить прогноз заболевания на благоприятный.
Лечение и химиотерапия
При любой злокачественной опухоли радикально лечит только удаление, и при ГИСТ ведущий метод — хирургический. При поражении желудка выполняются резекция или удаление всего органа — гастрэктомия, всё зависит от объема поражения. Лапароскопические операции следует делать только в специализированных учреждениях, поскольку имеется опасность разрыва неплотной псевдокапсулы с выбросом опухолевых клеток в брюшную полость.
Химиотерапия иматинибом имеет хорошую перспективу при наличии мутации гена с-KIT, применяется при метастатической стадии или рецидиве после операции, перед хирургическим этапом для уменьшения размера образования и объема операции. Доза иматиниба зависит от расположения мутации гена KIT, так она увеличивается двукратно при мутации в 9 экзоне. При прогрессировании на фоне химиотерапии используют лекарства второй линии: сунитиниб и дазатиниб. Их используют и при устойчивости ГИСО к иматинибу. В качестве третьей линии лечения применяется регорафениб.
Все ГИСТ активные химиопрепараты относятся к таргетным средствам — точно нацеленным, что не исключает токсические реакции на них. Химиотерапия не обязательно должна сопровождаться плохим качеством жизни, у специалистов Европейской онкологической клиники есть возможности минимизации побочных реакций. А при метастазах ГИСО в печени в клинике выполняется методика радиочастотной аблации, которой владеют единицы российских специалистов.
Запись
на консультацию
круглосуточно
Источник
Гастроинтестинальные стромальные опухоли – новая разновидность сарком желудочно-кишечного тракта. В статье расскажем о симптомах и разновидностях заболевания, опишем лечение и профилактику

Это опухоли зрелого возраста, до 40 лет они встречаются очень редко, преобладают мужчины в середине седьмого десятка жизни.
Предполагается, что заболеваемость не растет, просто диагностика стала лучше.
Перед вами фрагмент клинической рекомендации из Медицинской экспертной системы Консилиум. Развернуть рекомендацию полностью вы можете в системе. Если вы не подписчик, воспользуйтесь пробным доступом.
Диагнозы по МКБ:
C15 Злокачественное новообразование пищевода
C16 Злокачественное новообразование желудка
C17.0 Злокачественное новообразование двенадцатиперстной кишки
C17.2 Злокачественное новообразование подвздошной кишки
C17.3 Злокачественное новообразование дивертикула Меккеля
C18 Злокачественное новообразование ободочной кишки
C19 Злокачественное новообразование ректосигмоидного соединения
C20 Злокачественное новообразование прямой кишки
C48.0 Злокачественное новообразование забрюшинного пространства
C48.1 Злокачественное новообразование уточненных частей брюшины
Жалобы и анамнез
Для выявления факторов, которые могут повлиять на выбор тактики лечения, необходим тщательный сбор жалоб и анамнеза у пациента
Физикальное обследование
Тщательный физикальный осмотр с оценкой нутритивного статуса.
Лабораторная диагностика
- развернутые клинический и биохимический анализы крови
- исследование свертывающей системы крови
- анализ мочи
Инструментальная диагностика
Предоперационное обследование включает следующие методы:
- клинические
- рентгенологические
- эндоскопические
Основными инструментальными методами в диагностике ГИСО являются эндоскопическое исследование и компьютерная томография (КТ) с в/в контрастированием.
Патоморфологический диагноз устанавливается на основании гистологического и обязательного иммуногистохимического исследования (CD117 и/или DOG1) биоптата или хирургически удаленной опухоли.
В CD117 и/или DOG1 негативных опухолях необходим анализ мутационного статуса опухоли.
- Эзофагогастродуоденоскопия (ЭГДС) при локализации опухоли в желудке и двенадцатиперстной кишке
- Тотальная колоноскопия – при гастроинтестинальной стромальной опухоли ободочной кишки
- УЗИ брюшной полости, забрюшинного пространства и малого таза для оценки распространенности опухолевого процесса.
- КТ органов брюшной полости и малого таза с внутривенным контрастированием.
КТ органов брюшной полости является стандартом диагностики у больных стромальными опухолями.
На практике данные исследования могут быть заменены УЗИ органов брюшной полости и малого таза у пациентов с небольшой местной распространенностью опухолевого процесса.
Рентгенография грудной клетки
МРТ органов брюшной полости и малого таза с в/в контрастированием при локализации опухоли в малом тазу или подозрении на ГИСО прямой кишки.
Магнитно-резонансная томография (МРТ) используется как уточняющий метод у пациентов с опухолевым поражением желудка или прямой кишки, а также для определения объема поражения печени (в частности, у больных с противопоказаниями к использованию рентгеноконтрастных препаратов).
Позитроно-эмиссионная томография (ПЭТ)
Позитронно-эмиссионная томография выполняется для оценки метаболического эффекта лечения, а также может применяться при сомнительных результатах компьютерной томографии.
Биопсия опухоли под контролем УЗИ/КТ для морфологической верификации опухоли
Чрескожная пункционная биопсия (core-биопсия) опухоли под контролем УЗИ нежелательна, поскольку может привести к разрыву капсулы опухоли и диссеминации по брюшине и по ходу пункционного канала.
Однако у больных с гигантскими размерами опухоли и/или местно-распространенным процессом core-биопсия допустима для гистологической верификации диагноза с целью определения показаний к предоперационной терапии иматинибом.
ЭКГ
При подготовке к хирургическому лечению с целью оценки функционального статуса по показаниям следует проводить дополнительное обследование:
- ЭхоКГ;
- холтеровское мониторирование сердечной деятельности;
- исследование функции внешнего дыхания;
- УЗДГ сосудов шеи и нижних конечностей;
- консультации кардиолога, эндокринолога, невропатолога и т.п.
Профилактика
Периодичность наблюдения после завершения лечения
В первые 1–2 года физикальный осмотр и сбор жалоб рекомендуется проводить каждые 3–6 месяцев.
На сроке 3–5 лет – 1 раз в 6–12 месяцев.
После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб.
У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен.
Объем обследования
- Анамнез и физикальное обследование.
- ФГДС или колоноскопия при гастроинтестинальной стромальной опухоли желудка и двенадцатиперстной кишки или ободочной и прямой кишки каждые 3–6 месяцев в зависимости от риска прогрессирования;
- УЗИ органов брюшной полости и малого таза каждые 3–6 месяцев в зависимости от риска прогрессирования;
- Рентгенография органов грудной клетки каждые 12 месяцев;
- КТ органов грудной и брюшной полости с в/в контрастированием каждые 6–12 месяцев в зависимости от риска прогрессирования.
Задачей наблюдения является раннее выявление прогрессирования заболевания с целью раннего начала таргетной терапии и хирургического лечения резектабельных метастатических очагов на фоне эффективного лекарственного лечения.
Полезные инструменты
Открыть справочники:
Стадирование гастроинтестинальных стромальных опухолей по системе TNM7 (2010)
Скачать критерии качества:
Материал проверен экспертами Актион Медицина
Критерии качества специализированной медицинской помощи взрослым при злокачественном новообразовании желудка
Критерии качества специализированной медицинской помощи взрослым при злокачественном новообразовании ободочной кишки, ректосигмоидного соединения, прямой кишки
Критерии качества специализированной медицинской помощи взрослым при злокачественном новообразовании пищевода
Источник
