Гипоплазия головного мозга код по мкб 10
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Дифференциальная диагностика
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Пороки развития головного мозга.
Названия
Название: Аномалии развития головного мозга.

Аномалии развития головного мозга
Синонимы диагноза
Пороки развития головного мозга.
Описание
Аномалии развития головного мозга. Результат происходящих во внутриутробном периоде нарушений формирования отдельных церебральных структур или головного мозга в целом. Зачастую имеют неспецифическую клиническую симптоматику: преимущественно эпилептический синдром, задержку психического и умственного развития. Тяжесть клиники напрямую коррелирует со степенью поражения головного мозга. Диагностируются антенатально при проведении акушерского УЗИ, после рождения — при помощи ЭЭГ, нейросонографии и МРТ головного мозга. Лечение симптоматическое: противоэпилептическое, дегидратационное, метаболическое, психокоррегирующее.
Аномалии развития головного мозга
Дополнительные факты
Аномалии развития головного мозга — пороки, заключающиеся в аномальных изменениях анатомического строения церебральных структур. Выраженность неврологической симптоматики, сопровождающей церебральные аномалии, значительно варьирует. В тяжелых случаях пороки являются причиной антенатальной гибели плода, они составляют до 75% случаев внутриутробной смерти. Кроме того, тяжелые церебральные аномалии обуславливают около 40% случаев гибели новорожденного. Сроки манифестации клинических симптомов могут быть различны. В большинстве случаев церебральные аномалии проявляются в первые месяцы после рождения ребенка. Но, поскольку формирование головного мозга длится до 8-летнего возраста, целый ряд пороков дебютируют клинически после 1-го года жизни. Более чем в половине случаев церебральные пороки сочетаются с пороками соматических органов: врожденными пороками сердца, сращением почек, поликистозом почек, атрезией пищевода и пр. Пренатальное выявление церебральных аномалий является актуальной задачей практической гинекологии и акушерства, а их постнатальная диагностика и лечение — приоритетными вопросами современной неврологии, неонатологии, педиатрии и нейрохирургии.
Построение нервной системы плода начинается буквально с первой недели беременности. Уже к 23-му дню гестации заканчивается образование нервной трубки, неполное заращение переднего конца которой влечет за собой серьезные церебральные аномалии. Примерно к 28-му дню беременности образуется передний мозговой пузырь, в последующем разделяющийся на 2 боковых, которые ложатся в основу полушарий мозга. Далее образуется кора головного мозга, его извилины, мозолистое тело, базальные структуры.
Симптомы
Слабость мышц (парез). Судороги.
Дифференциальная диагностика
Дифференцировка нейробластов (зародышевых нервных клеток) приводит к образованию нейронов, формирующих серое вещество, и глиальных клеток, составляющих белое вещество. Серое вещество отвечает за высшие процессы нервной деятельности. В белом веществе проходят различные проводящие пути, связывающие церебральные структуры в единый функционирующий механизм. Рожденный в срок новорожденный имеет такое же число нейронов, как и взрослый человек. Но развитие его мозга продолжается, особенно интенсивно в первые 3 мес. Жизни. Происходит увеличение глиальных клеток, разветвление нейрональных отростков и их миелинизация.
Причины
Сбои могут произойти на различных этапах формирования головного мозга. Если они возникают в первые 6 мес. Беременности, то способны приводить к снижению числа сформированных нейронов, различным нарушениям в дифференцировке, гипоплазии различных отделов мозга. В более поздние сроки может возникать поражение и гибель нормально сформировавшегося церебрального вещества. Наиболее весомой причиной подобных сбоев является влияние на организм беременной и на плод, различных вредоносных факторов, обладающих тератогенным действием. Возникновение аномалии в результате моногенного наследования встречается лишь в 1% случаев.
Наиболее влиятельной причиной пороков головного мозга считается экзогенный фактор. Тератогенным эффектом обладают многие активные химические соединения, радиоактивное загрязнение, отдельные биологические факторы. Немаловажное значение здесь имеет проблема загрязнения среды обитания людей, обуславливающая поступление в организм беременной токсических химических веществ. Кроме того, различные эмбриотоксические воздействия могут быть связаны с образом жизни самой беременной: например, с курением, алкоголизмом, наркоманией. Дисметаболические нарушения у беременной, такие как сахарный диабет, гипертиреоз и пр. , могут также стать причиной церебральных аномалий плода. Тератогенным действием обладают и многие медикаменты, которые может принимать женщина в ранние сроки беременность, не подозревая о происходящих в ее организме процессах. Мощный тератогенный эффект оказывают инфекции, перенесенные беременной, или внутриутробные инфекции плода. Наиболее опасны цитомегалия, листериоз, краснуха, токсоплазмоз.
Диагностика
Тяжелые аномалии развития головного мозга зачастую могут быть диагностированы при визуальном осмотре. В остальных случаях заподозрить церебральную аномалию позволяет ЗПР, гипотония мышц в неонатальном периоде, возникновение судорожного синдрома у детей первого года жизни. Исключить травматический или гипоксический характер поражения головного мозга можно при отсутствии в анамнезе данных о родовой травме новорожденного, гипоксии плода или асфиксии новорожденного. Пренатальная диагностика пороков развития плода осуществляется путем скринингового УЗИ при беременности. УЗИ в I триместре беременности позволяет предупредить рождение ребенка с тяжелой церебральной аномалией.
Одним из методов выявления пороков головного мозга у грудничков является нейросонография через родничок. Намного более точные данные у детей любого возраста и у взрослых получают при помощи МРТ головного мозга. МРТ позволяет определить характер и локализацию аномалии, размеры кист, гетеротопий и других аномальных участков, провести дифференциальную диагностику с гипоксическими, травматическими, опухолевыми, инфекционными поражениями мозга. Диагностика судорожного синдрома и подбор антиконвульсантной терапии осуществляется при помощи ЭЭГ, а также пролонгированного ЭЭГ-видеомониторинга. При наличии семейных случаев церебральных аномалий может быть полезна консультация генетика с проведением генеалогического исследования и ДНК-анализа. С целью выявления сочетанных аномалий проводится обследование соматических органов: УЗИ сердца, УЗИ брюшной полости, рентгенография органов грудной полости, УЗИ почек и пр.
Лечение
Терапия пороков развития головного мозга преимущественно симптоматическая, осуществляется детским неврологом, неонатологом, педиатром, эпилептологом. При наличии судорожного синдрома проводится антиконвульсантная терапия (карбамазепин, леветирацетам, вальпроаты, нитразепам, ламотриджин и тд ). Поскольку эпилепсия у детей, сопровождающая аномалии развития головного мозга, обычно резистентна к противосудорожной монотерапии, назначают комбинацию из 2 препаратов (например, леветирацетам с ламотриджином). При гидроцефалии осуществляют дегидратационную терапию, по показаниям прибегают к шунтирующим операциям. С целью улучшения метаболизма нормально функционирующих мозговых тканей, в какой-то степени компенсирующих имеющийся врожденный дефект, возможно проведение курсового нейрометаболического лечения с назначением глицина, витаминов гр. В и пр. Ноотропные препараты используются в лечении только при отсутствии эписиндрома.
При умеренных и относительно легких церебральных аномалиях рекомендована нейропсихологическая коррекция, занятия ребенка с психологом, комплексное психологическое сопровождение ребенка, детская арт-терапия, обучение детей старшего возраста в специализированных школах. Указанные методики помогают привить навыки самообслуживания, уменьшить степень выраженности олигофрении и по возможности социально адаптировать детей с церебральными пороками.
Прогноз во многом определяется тяжестью церебральной аномалии. Неблагоприятным симптомом выступает ранее начало эпилепсии и ее резистентность к осуществляемой терапии. Осложняет прогноз наличие сочетанной врожденной соматической патологии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Гипоплазия зрительного нерва.

Гипоплазия зрительного нерва
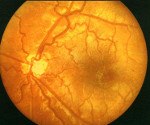
Описание
Гипоплазия зрительного нерва. Врожденная аномалия, характеризующаяся уменьшением количества аксонов в структуре пораженного нерва. Клиническая симптоматика представлена снижением остроты зрения, нистагмом, косоглазием, повышенной утомляемостью. Диагностика основывается на проведении прямой офтальмоскопии, электроретинографии, КТ головы, визометрии, гистологического и микроскопического исследования. Пациентам показана электростимуляция зрительного нерва, лазерная плеоптика, компенсация депривации, а также симптоматическая терапия страбизма и нистагма.
Дополнительные факты
Гипоплазия зрительного нерва впервые была описана британским офтальмологом В. Ньюменом в 1864 году. Заболевание диагностируют у 50% детей с диагнозом фетального алкогольного синдрома. Согласно статистическим данным, в возрасте от 5 до 15 лет 5,9% от всех случаев слепоты обусловлены этой аномалией развития глаза. Около 90% детей с этой патологией страдают страбизмом или нистагмом. У 46-53% больных помимо недоразвития оптических волокон диагностируют агенезию мозолистого тела и прозрачной перегородки. У 12-45% пациентов удается выявить ряд мальформаций центральной нервной системы. Заболевание с одинаковой частотой встречается среди лиц мужского и женского пола.

Гипоплазия зрительного нерва
Причины
Иногда при недоразвитии оптических волокон обнаруживается мутация гена РАХ6 в локусе 11р13, которая обычно сочетается с помутнением хрусталика и аниридией. Установлен аутосомно-доминантный тип наследования. К пусковым факторам относятся:
• Воздействие тератогенных факторов. Экспериментальным путем было доказано, что прием спиртных напитков, потребление наркотических средств (кокаин) и курение в период беременности достоверно повышает вероятность возникновения заболевания.
• Метаболические расстройства. Патологию часто диагностируют у детей, рожденных от матерей с сахарным диабетом 1 типа, гипотиреозом в анамнезе.
• Влияние лекарственных средств. Поражение оптических нервных волокон у плода вызывает прием матерью фенобарбитала, антидепрессантов, хинина во время беременности.
• Внутриутробные инфекции. Развитие болезни часто провоцирует инфицирование плода цитомегаловирусом, герпетической инфекцией.
Патогенез
Патогенетический механизм напрямую связан с нарушением деления ганглиозных клеток внутренней оболочки глаза на 4-6 неделе эмбриогенеза. Амакриновые и горизонтальные клетки не поражаются. Согласно другой патогенетической теории, заболевание вызвано феноменом аксональной регрессии на 16-31 гестационной неделе. При сочетании болезни с другими аномалиями развития головного мозга ведущая роль в формировании дефектов отводится ретроградной дегенерации, обусловленной преобладанием энцефалокластических процессов. Нарушение дифференциации структур полушарий и оптических волокон зачастую связано с патологией регуляторных процессов. Механическая теория базируется на компрессии зрительного пути злокачественным новообразованием, организовавшимся экссудатом, сгустками крови.
Симптомы
В случае тяжелого течения первые клинические проявления родители наблюдают уже в период новорожденности. У детей рано развивается косоглазие, нистагм, нарушение ориентации в пространстве. В старшем возрасте пациенты предъявляют жалобы на двоение перед глазами, головокружение, затруднения при фиксации взгляда, которые проявляются мелкоразмашистыми движениями. Симптоматика усиливается при волнении, усталости, в стрессовых ситуациях. При длительной концентрации взгляда возникает головная боль, затуманивание зрения, повышенная утомляемость. Нарушение остроты зрения варьирует от незначительного снижения до полной слепоты.
Возможные осложнения
Гипоплазия зрительного нерва часто осложняется выраженным снижением зрения вплоть по амавроза. Пациенты с данной патологией в анамнезе более склонны к присоединению инфекционных и воспалительных заболеваний глаз (пан- и эндофтальм, склерит), что связано с нарушением регионального кровоснабжения и трофики. Как правило, вторичное вовлечение в патологический процесс сетчатой оболочки и увеального тракта ведет к развитию ретинита, переднего и заднего увеита. При сопутствующем поражении оптических трактов возникает гемианопсия. Заболевание нередко сочетается со злокачественными новообразованиями головного мозга (супраселлярные опухоли, тератома).
Диагностика
Для постановки диагноза применяют физикальный осмотр и специальное офтальмологическое обследование. При наличии патологии у родителей или близких родственников на 16 неделе внутриутробного развития осуществляют генетический скрининг. В постнатальном периоде диагностика базируется на проведении:
• Электроретинографии. При помощи электрофизиологического исследования определяют снижение амплитуды электроретинограммы, обусловленное транссинаптической дегенерацией. Регистрация исходящих от сетчатки потенциалов дает возможность оценить степень зрительной дисфункции.
• Офтальмоскопии. Наблюдается эффект «двойного кольца», при котором по периферии уменьшенного в диаметре ДЗН визуализируется слой пигментоцитов. Резко затруднена дифференциация фовеолярного и макулярного рефлексов. Диаметр сосудов сетчатки не изменен, однако они имеют штопорообразный ход.
• КТ головы. На компьютерной томографии выявляется сужение диаметра канала зрительного нерва. При односторонней форме разница в размере каналов на здоровой и пораженной стороне превышает 20%. Визуализируется тонкий нерв в глазничной части.
• Гистологического исследования. Наблюдается снижение количества ганглиозных клеток сетчатки при нормальном содержании горизонтальных и амакриновых клеток.
• Электронной микроскопии. Визуализируется снижение количества астробластов, атрофические и дегенеративные изменения аксонов. Наличие жидкости между аксолеммой и оболочкой нерва свидетельствует об аксональном и периаксональном отеке. Определяется патология строения миелиновой оболочки за счет уменьшения общего числа астроцитов и олигодендроцитов.
• Визометрии. Выраженность зрительной дисфункции варьируется в широких пределах, поскольку зависит от выраженности недоразвития нерва.
Дополнительно показан расчет отношения расстояния между ДЗН и макулой к диаметру диска, который в норме составляет менее 3.
Дифференциальная диагностика
Дифференциальная диагностика проводится с аплазией и атрофией оптического нерва. Характерные офтальмоскопические признаки атрофии – восковый оттенок ДЗН, экскавация его поверхности, сужение и уменьшение числа сосудов сетчатки. При аплазии определяется полное отсутствие диска зрительного нерва на фоне слабо выраженной пигментации внутренней оболочки глазного яблока. Макула не подлежит дифференциации. Визуализируются только сосуды хориоидеи.
Лечение
Терапия результативна только при раннем проведении лечебных мероприятий. Это связано с тем, что в на первом году жизни пре- и постгеникулярные пути, латеральное коленчатое тело и корковые центры находятся на стадии формирования. Лечение включает в себя:
• Чрескожную электростимуляцию зрительного нерва. Эффективность метода напрямую зависит от исходной остроты зрения. Электростимуляция назначается курсами. В среднем проводится от 3 до 5 курсов.
• Компенсацию глазной депривации. Для компенсации этого явления ребёнку проводят очковую и контактную коррекцию остроты зрения. Профилактика развития амблиопии предполагает использование дозированной окклюзии лучше видящего глаза.
• Лазерную плеоптику. Методика основывается на применении лазерного излучения низкой интенсивности, которое позволяет улучшить микроциркуляцию и метаболические процессы в окружающих тканях, повышает активность ДНК, РНК и ферментов, благотворно влияет на энергетический потенциал клеток и трофические процессы.
Симптоматическая терапия базируется на хирургическом лечении нистагма и страбизма. Оперативные способы коррекции косоглазия используются в возрасте до 5 лет. В зависимости от типа страбизма назначают операции, которые ослабляют или усиливают функции глазодвигательных мышц. Цель лечения при нистагме – формирование позиции относительного покоя путем восстановления физиологического положения мышц. По индивидуальным показаниям осуществляют инъекции ботокса в глазничную полость для уменьшения амплитуды мелкоразмашистых движений глазных яблок. Дополнительно проводят коррекцию нейроэндокринных нарушений (неонатальная гипогликемия, пангипопитуитаризм, вторичный гипотиреоз).
Прогноз
Прогноз определяется степенью выраженности гипоплазии. Незначительный дефект строения зрительного нерва может долгое время оставаться незамеченным. Своевременно начатое лечение приводит к положительным результатам.
Профилактика
Специфическая профилактика этой аномалии развития не разработана. Неспецифические превентивные меры сводятся к предупреждению воздействия тератогенных факторов (спиртные напитки, наркотические средства, ионизирующее излучение). При высоком риске возникновения болезни показано проведение перинатальной диагностики и специфической терапии с периода новорожденности.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Лечение
Названия
Название: Гипоплазия эмали.

Гипоплазия эмали
Описание
Гипоплазия эмали. Недостаточное развитие поверхностного слоя (эмали) молочных или постоянных зубов. Крайне выраженной формой гипоплазии эмали является аплазия — ее полное отсутствие. Проявляется изменением формы и внешнего вида зубов, наличием белесых или депигментированных участков, бороздок, углублений, при аплазии – болевыми ощущениями на различные раздражители. Наиболее часто гипоплазия эмали ведет к развитию глубокого кариеса, пульпита, формированию неправильного прикуса.
Дополнительные факты
Гипоплазия эмали. Это врожденный порок недоразвития зуба или его тканей связанный с нарушения обмена веществ у плода. Аплазия эмали является крайним выражением гипоплазии и проявляется полным отсутствием эмалевого покрытия или же отсутствием зуба.
Причины
Возникают гипоплазии эмали из-за серьезных нарушений обмена веществ в организме плода. И основной причиной является либо патология закладок клеток зародыша, либо неблагоприятные факторы, негативно влияющие на плод.
Не вполне корректно утверждение о том, что гипоплазия эмали возникает только из-за нарушения минерального обмена и участки гипоплазии – это ни что иное, как зона деминерализации. Если бы это было основной причиной гипоплазий эмали, то патология не была столь широко распространена. На сегодняшний день заболеваемость постоянно растет, так как вредные факторы начинают действовать на зачатки зубов еще задолго до формирования и рождения плода. Выводы о том, что токсикозы и инфекционные заболевания у беременной приводят к аномалиям развития плода, вполне обоснованны. Исследования подтверждают, что аплазии эмали и другие аномалии зубов чаще встречаются у детей, чьи матери перенесли во время беременности ОРВИ, краснуху, токсоплазмоз. Или же если часть беременности протекала с серьезными токсикозами. Недоразвитие эмали наблюдается у недоношенных детей и у детей, получивших травмы во время родов. Предрасполагающими факторами являются энцефалопатии, атопические дерматиты, рахит и другие нарушения обмена кальция.
Гипоплазия эмали в той или иной степени обнаруживается практически у половины детей дошкольного и младшего школьного возраста. При этом она носит системный характер и чаще наблюдаются поражение нескольких зубов. Гипоплазия эмали с глубокими изменениями диагностируют у 40% клинически здоровых детей.
Гипоплазия эмали диагностируется на молочных и на постоянных зубах, при этом чаще она встречается именно на постоянных зубах, что ведет к увеличению риска заболеваний зубов в старшем возрасте. Нарушения эмалевого покрытия молочных зубов связаны с патологиями, протекающими в организме женщины во время беременности. Тогда как гипоплазия эмали постоянных зубов обусловлена нарушениями процессов обмена веществ в организме ребенка, которые развиваются, начиная с 5-6 месяца жизни. А поскольку заболевания в период первого года жизни встречаются гораздо чаще, чем серьезные патологии во время беременности, то соответственно гипоплазия эмали постоянных зубов превалирует, что является серьезной проблемой.
Локализация и групповая принадлежность зубов при гипоплазии эмали зависит от того, в каком возрастном периоде ребенок перенес заболевание, которое и стало главным патогенетическим звеном. Так, заболевания, перенесенные в первые месяцы жизни, приводят к гипоплазии эмали режущего края центральных резцов и бугров шестых зубов. Это связано с формированием данных зубов на 5-6 месяце жизни ребенка.
На 8-9 месяце происходит формирование вторых резцов и клыков, и заболевания в этом возрасте ведут к гипоплазии эмали боковых резцов и режущего края клыков. То есть, нарушения обмена веществ сказывается на всех зубах, которые сформировались к данному периоду. Но после полного прорезывания зубов участки гипоплазии находятся на разном уровне, так как сроки формирования зубов неодинаковы.
Если же заболевания вызывают глубокие изменения в обмене веществ ребенка или продолжается в течение длительного времени, то участки гипоплазии эмали наблюдаются по всей длине коронки и на поверхности зуба. Неровная структура эмали указывает на длительность и волнообразность заболеваний, перенесенных в период формирования зубов. Тяжесть перенесенных заболеваний сказывается и на глубине изменений эмали. Так, незначительные патологии могут проявляться лишь меловидными пятнами, а тяжелые заболевания могут вызвать недоразвитие эмали вплоть до ее аплазии.
При местной гипоплазии эмали поражаются только часть зубов. Обычно ее возникновение связано с локализованными нарушениями обмена веществ вблизи зачатков постоянных зубов. Воспалительные процессы в области верхушки корней молочных зубов способствуют возникновению местной гипоплазии эмали. Такой вид гипоплазии чаще встречается на малых коренных зубах, потом как их зачатки расположены между корнями молочных моляров.
Симптомы
Системная гипоплазия.
В зависимости от тяжести, системная гипоплазия эмали может проявляться изменением цвета эмали, ее недоразвитием или же полным отсутствием.
Изменение цвета эмали проявляется в виде симметричных белых пятен различных форм, которые расположены на одноименных зубах. Меловые пятна обнаруживаются на вестибулярной поверхности и не сопровождаются неприятными или болезненными ощущениями. Диагностическим признаком является то, что наружный слой эмали на пораженном участке гладкий, блестящий и не изменяет цвет при взаимодействии с красителями. На протяжении жизни пятно не изменят ни цвет, ни форму.
Более тяжелые проявления гипоплазии чаще не заметны при обычном осмотре. Волнистая, точечная и бороздчатая эмаль проявляется после высушивания поверхности. При тщательном осмотре стоматологу становятся заметны чередования небольших валиков и углублений с неизмененной эмалью. Чаще эта форма гипоплазии проявляется в виде точечных углублений в эмали, которые располагаются на разном уровне. В первое время эти участки имеют нормальный цвет, но по мере дальнейшего роста зуба эти участки постепенно пигментируются. В некоторых случаях гипоплазия эмали проявляется в виде одиночной гиперпигментированной полосы на коронке зуба. Иногда эта бороздка довольно глубока и происходит заметное уменьшение размера коронки зуба в виде перехвата, такую форму гипоплазии называют бороздчатой. Очень редко наблюдается лестничная гипоплазия, когда на коронке зубов формируется несколько бороздок. Но характерным является то, что даже при тяжелых формах таких гипоплазий эмали, ее целостность не нарушена.
Реже других изменений встречается аплазия эмали на определенном участке. При этом болевой синдром формируется при контакте с раздражителем и проходит после его устранения. Клинически данная патология проявляется отсутствием эмали на части коронки зуба, но чаще на дне чашеобразного углубления, либо в бороздке, охватывающей коронку зуба. Часто при аплазии эмали имеется и недоразвитие дентина. Это проявляется изменениями формы зубов, характерной для данной группы.
Лечение
Тактика лечения зависит от степени выраженности гипоплазии, так при одиночных пятнах и неглубоких поражениях эмали этиотропное лечение не проводится. Проводят профилактику кариеса и уделяют больше внимания уходу за полостью рта. Иногда, если пятна расположены на вестибулярной поверхности зубов, то они становятся косметическим дефектом, так как хорошо видны во время разговора. Для их устранения проводят пломбирование композиционными материалами. Если присутствуют изменения эмали в виде точечных углублений и перехватов, то тоже устраняют с помощью пломбирования.
Ярко-выраженные дефекты эмали и дентина являются показанием для ортопедического лечения с установкой металлокерамических коронок. Профилактикой гипоплазии эмали является гармоничное развитие ребенка, для того чтобы не допустить серьезных заболеваний в период формирования иммунитета.
Источник
