Гипертонический нефроангиосклероз код мкб
Нефросклероз (синоним: «сморщенная почка») — патологическое состояние, при котором ткань почки заменяется соединительной тканью, а сама почка уменьшается в размерах («сморщивается»), при этом нарушаются её функции вплоть до полного прекращения работы почки.
Классификация[править | править код]
Принято выделять две формы данного заболевания:
- первично сморщенная почка;
- вторично сморщенная почка.
Причины возникновения[править | править код]
Первично сморщенная почка возникает вследствие поражения сосудов почек, что может наблюдаться при таких заболеваниях, как артериальная гипертензия, атеросклероз, инфаркт почки.
Причины вторично сморщенной почки представлены различными заболеваниями, которые вызывают нарушение функции почек — гломерулонефрит, туберкулез почки, сахарный диабет.
Симптомы нефросклероза[править | править код]
У пациента со сморщенной почкой отмечаются следующие симптомы:
- нарушения мочеиспускания, которые включают полиурию (повышенное образование и выведение мочи), никтурию (учащение мочеиспускания в ночное время), гематурию (появление крови в моче);
- наличие постоянных болей в пояснице тянущего характера;
- артериальная гипертензия.
Также у пациентов с нефросклерозом отмечаются такие изменения в анализах мочи, как гипоизостенурия (низкий удельный вес мочи) и протеинурия (появление белка в моче).
Диагностика нефросклероза[править | править код]
Диагностика данного патологического состояния включает оценивание жалоб пациента, анализ анамнеза его жизни, семейного анамнеза и анамнеза заболевания, проведение физикального осмотра, выполнение лабораторных исследований (общего анализа мочи, общего анализа крови, биохимического анализа крови). Также пациенту обязательно проводится ультразвуковое исследование почек. Кроме того, могут выполняться рентгенография органов брюшной области, ангиография почечных артерий, магнитно-резонансная томография и компьютерная томография с контрастированием.
Первично сморщенная почка развивается в результате поражения сосудов почки. Вторично сморщенная почка развивается в результате поражения почечной ткани (паренхимы) при различных болезнях.
Действия пациента[править | править код]
При наличии каких-либо жалоб со стороны мочевыделительной системы необходимо своевременно обратиться за консультацией к врачу (нефрологу).
Лечение нефросклероза[править | править код]
При подтверждении диагноза сморщенной почки, пациенту проводится хирургическое лечение, которое обычно предусматривает удаление пораженной почки (нефрэктомия). Данная операция может выполняться несколькими способами. В частности, возможно проведение полостной или лапароскопической операции, а также эндоскопической чрескожной ретроперитонеальной нефрэктомии.
Осложнения при нефросклерозе[править | править код]
Сморщенная почка может приводить к развитию следующих осложнений:
- нефрогенная артериальная гипертензия;
- хроническая почечная недостаточность.
Профилактика нефросклероза[править | править код]
Профилактические мероприятия, направленные на предупреждение развития сморщенной почки, предусматривают:
- проведение своевременного и адекватного лечения заболеваний почек (в частности, воспалительного характера);
- своевременное и полноценное лечение любых других воспалительных патологий (к примеру, хронического тонзиллита, цистита);
- исключение переохлаждения;
- обеспечение комфортных условий для труда и жизни (в частности, поддержание соответствующей влажности и комфортной температуры в рабочих и жилых помещениях).
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
Ссылки[править | править код]
«Сморщенная почка»
Источник
Гипертензивные кризы
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Выставочный центр » Көрме «
31 октября-2 ноября 2018
Ваш промокод : AZD18MEDE
Бесплатный билет по промокоду!
Астана, выставочный центр » Көрме «
31 октября — 2 ноября
Ваш промокод : AZD18MEDE
Получить бесплатный билет по промокоду!
Общая информация
Краткое описание
Классификация
Факторы и группы риска
Диагностика
Дифференциальный диагноз
Лечение
Гипертензивный криз, осложненный острым инфарктом миокарда или острым коронарным синдромом
Гипертензивный криз, осложненный острой левожелудочковой недостаточностью
Гипертензивный криз, осложненный острым расслоением аорты или разрывом аневризмы аорты
Гипертензивный криз, осложненный гипертензивной энцефалопатией: снижение артериального давления быстрое и осторожное.
Гипертензивный криз, осложненный острым нарушением мозгового кровообращения или субарахноидальным кровотечением: снижение артериального давления проводят медленно.
Гипертензивный криз, осложненный преэклампсией или эклампсией
Гипертензивный криз, осложненный острым гломерулонефритом
Показания к экстренной госпитализации:
Использованные источники: diseases.medelement.com
Гипертоническая болезнь с преимущественным поражением почек без почечной недостаточности
Рубрика МКБ-10: I12.9
Содержание
Определение и общие сведения [ править ]
Гипертонический доброкачественный артериолярный нефросклероз
Гипертонический доброкачественный артериолярный нефросклероз — прогрессирующее поражение почек, вызванное хронической, плохо контролируемой гипертензией.
Злокачественный артериолярный нефросклероз является синонимом гипертонического криза.
Этиология и патогенез [ править ]
Патология развивается в результате хронического повреждения мелких кровеносных сосудов, клубочков, почечных канальцев и интерстициальной ткани почек.
Доброкачественный артериолярный нефросклероз прогрессирует до терминальной стадии почечной болезни только у небольшого процента пациентов.
Факторы риска включают в себя: пожилой возраст, недостаточный контроль умеренной или тяжелой ГБ, различные заболевания почек, например, диабетическая нефропатия.
Клинические проявления [ править ]
Отсутствие аппетита, тошнота, рвота, кожный зуд, сонливость или спутанность сознания, потеря веса, неприятный вкус во рту. Могут наблюдаться признаки осложнений гипертонической болезни, связанные с поражением сосудов глаз и кожи, центральной и периферической нервной системы.
Гипертоническая болезнь с преимущественным поражением почек без почечной недостаточности: Диагностика [ править ]
Диагноз можно заподозрить при обнаружении повышенного уровня азота, креатинина и гиперфосфатемии у пациента с гипертонической болезнью при отсутствии другой клинической причины поражения почек.
УЗИ может выявить уменьшение размера почек.
Дифференциальный диагноз [ править ]
Гипертоническая болезнь с преимущественным поражением почек без почечной недостаточности: Лечение [ править ]
Лечение включает в себя строгий контроль АД. Большинство пациентов требует назначения комбинированной терапии для контроля АД. Потеря веса, физические упражнения, ограничение соль и воды также помогают контролировать АД.
Прогноз зависит от адекватности контроля АД и степени почечной недостаточности. Как правило, почечная недостаточность прогрессирует медленно, после 5 — 10 лет истории заболевания, только у 1 — 2% пациентов развивается клинически значимая почечная дисфункция.
Профилактика [ править ]
Прочее [ править ]
Источники (ссылки) [ править ]
James PA, Oparil S, Carter BL, et al. 2014 Evidence-based guideline for the management of high blood pressure in adults: Report from the panel members appointed to the Eighth Joint National Committee (JNC 8). JAMA 311(5):507-520, 2014.
Использованные источники: wikimed.pro
Гипертонический нефросклероз — симптомы и причины заболевания почек, диагностика и лечение
Замещение почечной паренхимы соединительной тканью на фоне повышенного давления называется гипертоническим нефросклерозом. В медицине заболевание еще называется сморщенной почкой или ее склерозом. Код патологии по МКБ-10 – I 12.
Почему происходит сморщивание почки
При длительном повышении артериального давления (АД) развиваются спазмы сосудов. Они сужаются, теряют эластичность. В результате давление повышается еще сильнее, усиливается сопротивление току крови. Органы лишаются нормального кровоснабжения, испытывают кислородное голодание.
В результате в парных органах возникают участки ишемии, что и ведет к замещению паренхиматозной ткани соединительной. Вторичное сморщивание почки может происходить и вследствие следующих заболеваний:
- амилоидоза;
- сахарного диабета;
- туберкулеза почечной ткани;
- системной красной волчанки в анамнезе;
- нефролитиаза;
- гломерулонефрита;
- нефропатии беременных;
- травм;
- пиелонефрита.
Виды нефросклероза
Медики делят нефросклероз на несколько видов, отталкиваясь от его причины и характерных признаков. Основные классификации заболевания:
Виды нефросклероза гипертонической типа
Развивается вследствие нарушения кровоснабжения почечной ткани, атеросклероза, гипертонической болезни.
Связан с заболеваниями самих почек, нефритами или аномалиями их развития.
Протекает менее тяжело, легко компенсируется, развивается 10 и более лет.
Развивается в течение пары лет при тяжелой форме гипертонической болезни.
Стадии заболевания
Нефросклероз почек вне зависимости от формы развивается в течение нескольких лет. Для него характерно поэтапное формирование. Основные стадии нефросклероза:
- Первая. Яркие симптомы нефросклероза гипертонического типа еще не проявляются. Выявить заболевание можно за счет определения скорости фильтрации креатинина или инсулина или по низкому уровню альбумина.
- Вторая. Это преднефротическая стадия. На этом этапе развивается микрогематурия – незначительное количество эритроцитов в моче.
- Третья. Сопровождается высоким кровяным давлением и отечностью.
- Четвертая. Начинается спустя пару лет после начала протеинурии. Развивается хроническая почечная недостаточность.
Симптомы
Доброкачественной формы
Симптомы доброкачественного нефросклероза либо отсутствуют, либо выражены очень слабо. Первыми появляются признаки сердечно-сосудистых нарушений: гипертрофия левого желудочка, повышение давления более 200/100 мм рт. ст. другие характерные признаки доброкачественной формы нефросклероза:
- головная боль;
- слабость;
- одышка;
- сердечная недостаточность;
- мышечная боль;
- снижение работоспособности;
- усиленное сердцебиение;
- увеличение или уменьшение объема суточной мочи;
- никтурия – учащение мочеиспускания в ночное время;
- анурия – отсутствие мочи;
- протеинурия – выделение белка с мочой;
- железодефицитная анемия;
- отеки;
- повышенное артериальное давление;
- нарушения зрения;
- склонность к кровотечениям;
- приступы стенокардии;
- склонность к вирусным патологиям.
Злокачественной
При злокачественном течении возникают кровоизлияния в стенку мочевых канальцев, что вызывает атрофию клеток их внутреннего слоя. Для нее характерны те же симптомы, что и для доброкачественной формы, но развиваются они гораздо быстрее. Основные признаки злокачественного нефросклероза:
- атрофия зрительного нерва или полная слепота;
- потеря веса;
- уремия;
- приступы стенокардии;
- появление крови в моче;
- резкое повышение артериального давления;
- ангиоспазмы;
- инсульт;
- истощение;
- бледно-желтый цвет лица;
- прогрессирующее малокровие;
- уремическая интоксикация.
Методы диагностики
Цель лабораторных исследований – выявление изменений почечной функции на ранних этапах. Основными в этой группе методов диагностики являются следующие анализы:
Признаки нефросклероза гипертонической формы
Использованные источники: vrachmedik.ru
Нефросклероз почек — что это такое, симптомы и исход заболевания
Нефросклероз – это необратимый процесс в почках, когда работающие клубочки гибнут, а их место занимает соединительная ткань. Из-за этого нарушаются процессы фильтрации крови и выведения ненужных веществ, а также меняется структура органа, что ведет к его деформации.
Код по МКБ-10
В Международной классификации болезней 10-го пересмотра данная патология кодируется шифром I12.
Классификация нефросклероза
Традиционно выделяют такие виды нефросклероза:
- Первичный.
- Атеросклеротический.
- Гипертензивный.
- Инволюционный.
- Вторичный.
Причины развития
Развитие первичного нефросклероза происходит в том случае, когда изначально страдают почечные артерии, несущие кровь в почку. Из-за этого орган страдает от недостатка кислорода и ткань постепенно отмирает.
Очень часто этот вид патологии можно сопровождает людей, страдающих от нелеченой гипертонической болезни. Из-за повышенного системного давления рефлекторно уменьшается диаметр почечных артерий, и паренхима страдает от гипоксии (недостаток кислорода в ткани).
Кроме того, для пожилых людей характеры возрастные изменения артерий (отложение солей кальция в стенках сосудов). Сосуды теряют свою эластичность, и это приводит к ишемизации органа.
Вторичный нефросклероз появляется в том случае, когда уже имеется какое-то фоновое почечное заболевание:
- Пиелонефрит.
- Гломерулонефрит.
- Почечный амилоидоз.
- Различного вида нефропатии.
- Травм и послеоперационных состояний почки.
Так же причиной могут быть общие патологии организма:
- Системные заболевания соединительной ткани (например, системная красная волчанка),
- Сахарный диабет.
- Туберкулез и т.п.
Основные симптомы
Нефросклероз сложно определить на ранних стадиях заболевания, т.к. практически нет никаких характерных для нефросклероза симптомов. Пациенты редко жалуются и не замечают постепенного ухудшения самочувствия. Тем не менее, можно выделить признаки, позволяющие думать в сторону данной патологии. К ним относятся:
- Отеки, чаще всего на лице, распространяющиеся сверху вниз.
- Ощущение дискомфорта (вплоть до боли) в поясничной области.
- Изменение качественных и количественных характеристик мочи (смена цвета на более темный, появление осадка, уменьшение суточного диуреза)
- Наличие стойкой гипертонии.
- Неспецифические признаки (слабость, снижение аппетита, потеря массы тела).
Принципы диагностики
Диагностировать нефросклероз до того, как он начнет проявляться клинически, достаточно трудно, однако возможно. В первую очередь проводят стандартные методы исследования: общий и биохимический анализы крови и мочи. Также показательными будут почечная проба Реберга, анализ мочи по Зимницкому. Среди методов инструментальной диагностики чаще всего используют рентгенографию органа и УЗИ.
Своеввременная диагностика жизненно необходима. Ведь чем раньше начать лечение, тем больше вероятность избежать огромного количества угрожающих патологических состояний.
Методы лечения
На начальных этапах достаточно эффективна медикаментозная терапия, которая определяется исходя из конкретного состояния организма.
При повышенном артериальном давлении используются антигипертензивные препараты. Их особенность состоит в том, что пациент должен принимать лекарства ежедневно в течение очень длительного времени, чтобы постоянно «держать» цифры давления в норме.
При атеросклеротическом поражении целесообразно назначать статины – препараты, понижающие холестерин крови и тормозящие прогрессирование процесса.
Для снижения соединительнотканной перестройки используются кортикостероиды (преднизолон) и цитостатические препараты (метотрексат). Использование их позволяет отсрочить полное замещение паренхимы.
Для компенсации почечной функции проводится дезинтоксикационная и нефропротекторная терапия.
Если же функция почек нарушена настолько, что базовые организменные выделительные потребности не обеспечиваются, в ход идет заместительная терапия. На данное время существуют такие ее виды:
Суть перитонеального диализа состоит в следующем: в брюшной полости из листков брюшины создается «карман», который заполняется фильтрующим раствором, который посредством катетера заменяется через определенный срок. Преимуществом данного метода является простора в обслуживании этой системы.
Гемодиализ – методика, основанная на использовании внешнего аппарата, который подключается к пациенту и фильтрует кровь. Одна процедура гемодиализа длится в среднем несколько часов и должна проводиться 3 раза в неделю.
Пересадка (трансплантация) почки – хирургический метод замены пораженной почки. Несомненно, пересадка обеспечит полноценное замещение функции органа, однако возможно отторжение трансплантата организмом.
Последствия и исход заболевания
К сожалению, нефросклероз – необратимое состояние. Единственное, на что способна современная терапия – частичное торможение развития процесса и неполное замещение потерянной функции. Тем не менее, своевременная диагностика и адекватное лечение дают пациентам возможность вести полноценную жизнь.
Профилактика
Нефросклероз намного легче предупредить, чем лечить. Поэтому этому вопросу нужно уделять отдельное внимание. Врачи рекомендуют:
Выполняя все рекомендации, вы сможете сохранить здоровые почки на долгие годы.
Использованные источники: kardiobit.ru
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Гипертензивная нефропатия.

Гипертензивная нефропатия
Описание
Гипертензивная нефропатия. Группа патологических состояний, объединенных сочетанием стойкого повышения артериального давления и поражением выделительной системы вплоть до развития хронической почечной недостаточности. Проявления зависят от формы патологии, обычно наблюдаются симптомы гипертензии (кардиалгии, головные боли, нарушения сердечного ритма) и аномалии водно-солевого обмена (изменения диуреза, появление отеков). Диагностика – анализы, мониторинг давления, ЭКГ, УЗИ, УЗДГ органов мочевыделительной системы. Лечение определяется этиологией и степенью повреждения выделительной системы, включает антигипертензивные средства, ограничение потребления соли, поддерживающие мероприятия.
Дополнительные факты
Гипертензивная нефропатия является сборным названием почечных патологических состояний, обусловленных стойкой гипертензией первичного характера. Некоторые авторы включают в эту группу также повреждения почек, вызванные вторичным повышением артериального давления. В частности, под данный критерий подходит так называемый «почечный порочный круг» – увеличение артериального давления провоцирует поражение почек, а повреждение юкстагломерулярного аппарата еще больше увеличивает АД. Данный тип нефропатии является вторым по распространенности, в основном поражает лиц пожилого возраста. Женщины страдают несколько чаще мужчин, однако у последних нефропатия осложняется уродинамическими расстройствами. Распространенность и половое распределение заболевания соответствуют эпидемиологии гипертонической болезни.
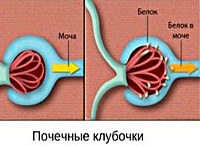
Гипертензивная нефропатия
Причины
Главной причиной патологии выступает стойкое повышение артериального давления в течение длительного периода (месяцы и годы). Возникает первичный склероз (первично-сморщенные почки), который и лежит в патогенетической основе нефрологических нарушений. Однако далеко не у всех больных гипертонической болезнью выявляются подобные расстройства, что свидетельствует о наличии определенных сопутствующих факторов, делающих почечные элементы более подверженными влиянию повышенного артериального давления. К таковым относят следующие обстоятельства:
• Пожилой возраст. У лиц старше 40-50 лет выше вероятность развития гипертензии, изменяется ряд метаболических процессов, уменьшается эластичность сосудистой стенки, снижается регенеративный потенциал. В результате повреждения нефронов из-за высокого АД восстанавливаются не в полном объеме, нефроны замещаются соединительной тканью, что и ведет к нефропатии.
• Вредные привычки. Табакокурение, употребление алкогольных напитков, переедание повышают нагрузку на многие системы организма, включая выделительную. При наличии гипертензии это служит дополнительным фактором, увеличивающим вероятность гипертензивной нефропатии.
• Генетическая предрасположенность. Как и в отношении гипертонической болезни, поражение почек от высокого кровяного давления у одних лиц происходит легче, нежели у других. В ряде случаев доказан семейный тип наследования таких особенностей, что говорит об их генетической природе.
• Наличие сопутствующих патологий. Наличие сахарного диабета, заболеваний мочевыделительной системы, хронических инфекционных патологий иных органов облегчает развитие нефропатии от повышенного давления крови.
Патогенез
Процессы патогенеза в случае гипертензивной нефропатии сложны и многообразны, что обуславливает богатую и разнообразную клиническую картину этого состояния. Согласно наиболее общепринятому мнению, повышенное артериальное давление негативно влияет на стенки почечных сосудов мелкого калибра, сначала снижая их эластичность, а затем приводя к гиалинозу и склерозу. Это затрудняет питание почечной ткани, стимулирует образование в ней соединительнотканных рубцовых элементов. На поздних этапах происходит отмирание и склероз нефронов и канальцев, количество функционирующих единиц уменьшается, что клинически приводит к развитию ХПН, а морфологически – к картине первично-сморщенной почки.
Дополнительные и сопутствующие патологические процессы (атеросклероз почечных сосудов, ангиопатия при диабете, уродинамические расстройства, воспалительные изменения при пиелонефрите и гломерулонефрите) ускоряют и усугубляют нефропатию. При вовлечении в процесс элементов юкстагломерулярного аппарата увеличивается производство ренина, который повышает уровень давления в артериях посредством активации ренин-ангиотензин-альдостероновой системы. Это ведет к образованию «порочного круга» и также является фактором, ухудшающим состояние больных с данной патологией.
Симптомы
Проявления патологии зачастую стертые, так как нефрогенные симптомы долгое время маскируются жалобами, обусловленными гипертензией, и сопутствующими заболеваниями. Одной из первых жалоб больных данной нефропатией является никтурия – увеличение доли ночного диуреза. Это приводит к тому, что пациент может просыпаться ночью (нередко несколько раз) по причине позывов к мочеиспусканию. Следствием становится снижение качества сна, недосыпание и связанные с ним проявления – понижение трудоспособности, головные боли, раздражительность. Выраженность никтурии тем выше, чем сильнее поражение почек.
По мере прогрессирования гипертензивной нефропатии к симптомам присоединяется задержка жидкости в организме, что проявляется отеками лица. Изначально они возникают по утрам и исчезают в течение нескольких часов после пробуждения, постепенно становятся все более стойкими, сохраняются длительное время. Отеки усугубляет употребление продуктов, способных действовать как осмотический фактор – соленых и пряных блюд, алкогольных напитков. Развитие отеков отражает нарушения водно-солевого обмена, которые могут негативно влиять на течение основного заболевания – артериальной гипертензии. Из-за замедления вывода жидкости и электролитов возрастает объем циркулирующей крови, что усиливает давление на сосудистые стенки.
Раздражительность. Сильная жажда.
Возможные осложнения
Наиболее частым осложнением (по мнению ряда авторов – закономерным исходом) гипертензивной нефропатии является хроническая почечная недостаточность (ХПН). Она возникает по причине гибели большинства функциональных единиц почки – нефронов и ишемии органа из-за сосудистых расстройств, приводит к азотемии и ряду метаболических нарушений. Острые формы недостаточности на фоне только лишь гипертензии развиваются крайне редко. Сложные патогенетические взаимоотношения при данной патологии также могут стимулировать развитие мочекаменной болезни, облегчают инфицирование и воспаление (гломерулонефрит, нефрит), уродинамические нарушения.
Диагностика
Определением наличия гипертензивной нефропатии занимается врач-нефролог или кардиолог в зависимости от превалирования проявлений со стороны той или иной системы. В любой ситуации важна тесная кооперация между специалистами для уточнения вопросов диагностики, лечения и составления прогноза заболевания. В целом диагностический процесс можно разделить на две части – определение причин стойкого увеличение уровня АД и наличия обусловленных этим ренальных поражений. С этой целью применяют ряд инструментальных и лабораторных методик:
• Расспрос и сбор анамнеза. У больного уточняют, как давно у него имеются признаки гипертензии (головные боли, сердцебиения и другие), есть ли установленный диагноз гипертонической болезни. Диагностическим критерием нефропатии вследствие высокого уровня АД является его наличие на протяжении не менее 10 лет у больных, не достигших пятидесятилетнего возраста, и 5 лет – у более пожилых лиц. При осмотре обращают внимание на наличие или отсутствие отеков, их выраженность, характер распределения (преимущественно – на лице в первую половину дня).
• Биохимия крови. На начальных этапах нефропатии патологических изменений нефрогенного генеза в крови не определяется. При сильном уменьшении клубочковой фильтрации и нарастании признаков ХПН возникает снижение уровня общего белка, гипорегенеративная анемия, рост значений азота, мочевины, креатинина и липидов. В моче отмечается наличие белка (до 1-3 г/л), выраженность протеинурии напрямую зависит от степени повреждения почек.
• Функциональные почечные пробы. Наиболее информативным методом является проба мочи по мочи по Зимницкому – с ее помощью оценивается объем суточного диуреза, плотность выделяемой жидкости, соотношение дневного и ночного объема мочи. При гипертензивной нефропатии возникает никтурия (увеличение ночного диуреза), уменьшение общего суточного количества мочи. Проба Проба Реберга позволяет выяснить скорость клубочковой фильтрации: при нефропатии ее значение будет менее 60, чем сильнее выражены повреждения нефронов – тем ниже показатели.
• Инструментальные исследования. Экскреторная урография подтверждает замедление скорости фильтрации – контраст выводится почками значительно дольше референсных значений. На УЗИ почек первоначально может не отмечаться никаких изменений, при длительно протекающем состоянии размеры органов уменьшаются, их поверхность становится бугристой, деформируется чашечно-лоханочная система.
Дифференциальная диагностика
Дифференциальную диагностику производят с другими видами нефропатии воспалительного и невоспалительного характера. На стадии возникновения ХПН крайне сложно дифференцировать собственно гипертензивную нефропатию от других схожих состояний, поскольку достоверно неизвестно, что возникло первично – заболевание почек или увеличение АД. Для подтверждения диагноза могут назначить определение уровня гормонов, радиоизотопные исследования, другие типы диагностических мероприятий.
Лечение
Терапия данного поражения почек комплексная, неразрывно связанная с лечением основной патологии – артериальной гипертензии. Поэтому многие специалисты разрабатывают терапевтические мероприятия в первую очередь с учетом устранения повышенного АД, учитывая факт наличия пониженной клубочковой фильтрации в фармакокинетике применяемых лекарственных средств. Таким образом, лечебная схема при гипертензивной нефропатии является модифицированной версией антигипертензивной терапии и состоит из следующих нелекарственных и фармакологических компонентов:
• Нелекарственные мероприятия. Больным артериальной гипертензией с признаками поражения почек важно соблюдать оптимальный водный режим, уменьшать потребление хлорида натрия в рационе (максимально — 2,4 грамма в сутки). В то же время, полная отмена поваренной соли способна вызывать гипонатриемию, увеличивать уровень азота крови, снижать интенсивность почечного кровотока. Поэтому разработка диеты при гипертензивных формах поражения выделительной системы должна осуществляться индивидуально, с учетом показателей конкретного больного.
• Ингибиторы ангиотензинпревращающего фермента. Ингибиторы АПФ наиболее эффективны при ряде форм артериальной гипертензии, обладают нефропротективным действием. Их применение не только способствует снижению белка в моче, но и активирует процессы почечного кровотока.
• Блокаторы ангиотензиновых рецепторов. Включают группу средств, эффект от применения которых во многом схож с ингибиторами АПФ, поскольку целью их воздействия является блокирование того же механизма увеличения артериального давления. При тяжелых формах нефропатии возможно совместное применение медикаментов из двух перечисленных групп.
• Антагонисты кальция. Эти препараты способствуют усилению кровоснабжения почек, что позволяет снизить скорость деградации нефронов, процессов склерозирования почечной ткани. Их прием в сочетании с блокаторами ангиотензиновых рецепторов и ингибиторами АПФ эффективно уменьшает выраженность протеинурии.
• Вспомогательные средства. Лечение патологии должно обязательно включать препараты для борьбы с сопутствующими нарушениями. Чаще всего назначаются диуретики для нормализации суточного объема мочи и снижения отеков, статины и антиагреганты для улучшения реологических свойств крови, гипогликемические препараты – при наличии диабета и уменьшения толерантности к глюкозе.
До начала и во время лечения необходим обязательный мониторинг выделительной функции почек посредством контроля биохимических показателей мочи и крови, требуется регулярная оценка уровня артериального давления. Эффективность лечебных мер максимальна при стойком сохранении уровня АД не более 130/60 и протеинурии не выше 0,5 г/л, даже кратковременные периодические нарушения схемы терапии значительно ухудшают течение заболевания. При развитии признаков ХПН показано назначение гемодиализа и инфузионной терапии.
Прогноз
Прогноз относительно благоприятный при соблюдении правил диеты и схемы лечения, регулярном контроле уровня АД, метаболических процессов и биохимических показателей работы почек. Пренебрежение предписаниями специалиста чревато нарастанием почечных нар ушений до уровня ХПН и уремии, возможны осложнения со стороны сердечно-сосудистой и нервной систем из-за гипертензивных явлений (инфаркты, инсульты).
Профилактика
Профилактические мероприятия показаны всем лицам со стойким увеличением уровня АД. К ним относят сдачу общих и биохимических анализов крови и мочи не реже одного раза в 6 месяцев с их последующей интерпретацией врачом-нефрологом. Такой мониторинг позволяет рано выявить признаки поражения почек и скорректировать основную антигипертензивную терапию.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
