Гипертоническая нефропатия код мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Гипертензивная нефропатия.
Гипертензивная нефропатия
Описание
Гипертензивная нефропатия. Группа патологических состояний, объединенных сочетанием стойкого повышения артериального давления и поражением выделительной системы вплоть до развития хронической почечной недостаточности. Проявления зависят от формы патологии, обычно наблюдаются симптомы гипертензии (кардиалгии, головные боли, нарушения сердечного ритма) и аномалии водно-солевого обмена (изменения диуреза, появление отеков). Диагностика – анализы, мониторинг давления, ЭКГ, УЗИ, УЗДГ органов мочевыделительной системы. Лечение определяется этиологией и степенью повреждения выделительной системы, включает антигипертензивные средства, ограничение потребления соли, поддерживающие мероприятия.
Дополнительные факты
Гипертензивная нефропатия является сборным названием почечных патологических состояний, обусловленных стойкой гипертензией первичного характера. Некоторые авторы включают в эту группу также повреждения почек, вызванные вторичным повышением артериального давления. В частности, под данный критерий подходит так называемый «почечный порочный круг» – увеличение артериального давления провоцирует поражение почек, а повреждение юкстагломерулярного аппарата еще больше увеличивает АД. Данный тип нефропатии является вторым по распространенности, в основном поражает лиц пожилого возраста. Женщины страдают несколько чаще мужчин, однако у последних нефропатия осложняется уродинамическими расстройствами. Распространенность и половое распределение заболевания соответствуют эпидемиологии гипертонической болезни.
Гипертензивная нефропатия
Причины
Главной причиной патологии выступает стойкое повышение артериального давления в течение длительного периода (месяцы и годы). Возникает первичный склероз (первично-сморщенные почки), который и лежит в патогенетической основе нефрологических нарушений. Однако далеко не у всех больных гипертонической болезнью выявляются подобные расстройства, что свидетельствует о наличии определенных сопутствующих факторов, делающих почечные элементы более подверженными влиянию повышенного артериального давления. К таковым относят следующие обстоятельства:
• Пожилой возраст. У лиц старше 40-50 лет выше вероятность развития гипертензии, изменяется ряд метаболических процессов, уменьшается эластичность сосудистой стенки, снижается регенеративный потенциал. В результате повреждения нефронов из-за высокого АД восстанавливаются не в полном объеме, нефроны замещаются соединительной тканью, что и ведет к нефропатии.
• Вредные привычки. Табакокурение, употребление алкогольных напитков, переедание повышают нагрузку на многие системы организма, включая выделительную. При наличии гипертензии это служит дополнительным фактором, увеличивающим вероятность гипертензивной нефропатии.
• Генетическая предрасположенность. Как и в отношении гипертонической болезни, поражение почек от высокого кровяного давления у одних лиц происходит легче, нежели у других. В ряде случаев доказан семейный тип наследования таких особенностей, что говорит об их генетической природе.
• Наличие сопутствующих патологий. Наличие сахарного диабета, заболеваний мочевыделительной системы, хронических инфекционных патологий иных органов облегчает развитие нефропатии от повышенного давления крови.
Патогенез
Процессы патогенеза в случае гипертензивной нефропатии сложны и многообразны, что обуславливает богатую и разнообразную клиническую картину этого состояния. Согласно наиболее общепринятому мнению, повышенное артериальное давление негативно влияет на стенки почечных сосудов мелкого калибра, сначала снижая их эластичность, а затем приводя к гиалинозу и склерозу. Это затрудняет питание почечной ткани, стимулирует образование в ней соединительнотканных рубцовых элементов. На поздних этапах происходит отмирание и склероз нефронов и канальцев, количество функционирующих единиц уменьшается, что клинически приводит к развитию ХПН, а морфологически – к картине первично-сморщенной почки.
Дополнительные и сопутствующие патологические процессы (атеросклероз почечных сосудов, ангиопатия при диабете, уродинамические расстройства, воспалительные изменения при пиелонефрите и гломерулонефрите) ускоряют и усугубляют нефропатию. При вовлечении в процесс элементов юкстагломерулярного аппарата увеличивается производство ренина, который повышает уровень давления в артериях посредством активации ренин-ангиотензин-альдостероновой системы. Это ведет к образованию «порочного круга» и также является фактором, ухудшающим состояние больных с данной патологией.
Симптомы
Проявления патологии зачастую стертые, так как нефрогенные симптомы долгое время маскируются жалобами, обусловленными гипертензией, и сопутствующими заболеваниями. Одной из первых жалоб больных данной нефропатией является никтурия – увеличение доли ночного диуреза. Это приводит к тому, что пациент может просыпаться ночью (нередко несколько раз) по причине позывов к мочеиспусканию. Следствием становится снижение качества сна, недосыпание и связанные с ним проявления – понижение трудоспособности, головные боли, раздражительность. Выраженность никтурии тем выше, чем сильнее поражение почек.
По мере прогрессирования гипертензивной нефропатии к симптомам присоединяется задержка жидкости в организме, что проявляется отеками лица. Изначально они возникают по утрам и исчезают в течение нескольких часов после пробуждения, постепенно становятся все более стойкими, сохраняются длительное время. Отеки усугубляет употребление продуктов, способных действовать как осмотический фактор – соленых и пряных блюд, алкогольных напитков. Развитие отеков отражает нарушения водно-солевого обмена, которые могут негативно влиять на течение основного заболевания – артериальной гипертензии. Из-за замедления вывода жидкости и электролитов возрастает объем циркулирующей крови, что усиливает давление на сосудистые стенки.
Раздражительность. Сильная жажда.
Возможные осложнения
Наиболее частым осложнением (по мнению ряда авторов – закономерным исходом) гипертензивной нефропатии является хроническая почечная недостаточность (ХПН). Она возникает по причине гибели большинства функциональных единиц почки – нефронов и ишемии органа из-за сосудистых расстройств, приводит к азотемии и ряду метаболических нарушений. Острые формы недостаточности на фоне только лишь гипертензии развиваются крайне редко. Сложные патогенетические взаимоотношения при данной патологии также могут стимулировать развитие мочекаменной болезни, облегчают инфицирование и воспаление (гломерулонефрит, нефрит), уродинамические нарушения.
Диагностика
Определением наличия гипертензивной нефропатии занимается врач-нефролог или кардиолог в зависимости от превалирования проявлений со стороны той или иной системы. В любой ситуации важна тесная кооперация между специалистами для уточнения вопросов диагностики, лечения и составления прогноза заболевания. В целом диагностический процесс можно разделить на две части – определение причин стойкого увеличение уровня АД и наличия обусловленных этим ренальных поражений. С этой целью применяют ряд инструментальных и лабораторных методик:
• Расспрос и сбор анамнеза. У больного уточняют, как давно у него имеются признаки гипертензии (головные боли, сердцебиения и другие), есть ли установленный диагноз гипертонической болезни. Диагностическим критерием нефропатии вследствие высокого уровня АД является его наличие на протяжении не менее 10 лет у больных, не достигших пятидесятилетнего возраста, и 5 лет – у более пожилых лиц. При осмотре обращают внимание на наличие или отсутствие отеков, их выраженность, характер распределения (преимущественно – на лице в первую половину дня).
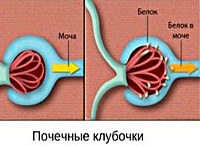
• Биохимия крови. На начальных этапах нефропатии патологических изменений нефрогенного генеза в крови не определяется. При сильном уменьшении клубочковой фильтрации и нарастании признаков ХПН возникает снижение уровня общего белка, гипорегенеративная анемия, рост значений азота, мочевины, креатинина и липидов. В моче отмечается наличие белка (до 1-3 г/л), выраженность протеинурии напрямую зависит от степени повреждения почек.
• Функциональные почечные пробы. Наиболее информативным методом является проба мочи по мочи по Зимницкому – с ее помощью оценивается объем суточного диуреза, плотность выделяемой жидкости, соотношение дневного и ночного объема мочи. При гипертензивной нефропатии возникает никтурия (увеличение ночного диуреза), уменьшение общего суточного количества мочи. Проба Проба Реберга позволяет выяснить скорость клубочковой фильтрации: при нефропатии ее значение будет менее 60, чем сильнее выражены повреждения нефронов – тем ниже показатели.
• Инструментальные исследования. Экскреторная урография подтверждает замедление скорости фильтрации – контраст выводится почками значительно дольше референсных значений. На УЗИ почек первоначально может не отмечаться никаких изменений, при длительно протекающем состоянии размеры органов уменьшаются, их поверхность становится бугристой, деформируется чашечно-лоханочная система.
Дифференциальная диагностика
Дифференциальную диагностику производят с другими видами нефропатии воспалительного и невоспалительного характера. На стадии возникновения ХПН крайне сложно дифференцировать собственно гипертензивную нефропатию от других схожих состояний, поскольку достоверно неизвестно, что возникло первично – заболевание почек или увеличение АД. Для подтверждения диагноза могут назначить определение уровня гормонов, радиоизотопные исследования, другие типы диагностических мероприятий.
Лечение
Терапия данного поражения почек комплексная, неразрывно связанная с лечением основной патологии – артериальной гипертензии. Поэтому многие специалисты разрабатывают терапевтические мероприятия в первую очередь с учетом устранения повышенного АД, учитывая факт наличия пониженной клубочковой фильтрации в фармакокинетике применяемых лекарственных средств. Таким образом, лечебная схема при гипертензивной нефропатии является модифицированной версией антигипертензивной терапии и состоит из следующих нелекарственных и фармакологических компонентов:
• Нелекарственные мероприятия. Больным артериальной гипертензией с признаками поражения почек важно соблюдать оптимальный водный режим, уменьшать потребление хлорида натрия в рационе (максимально — 2,4 грамма в сутки). В то же время, полная отмена поваренной соли способна вызывать гипонатриемию, увеличивать уровень азота крови, снижать интенсивность почечного кровотока. Поэтому разработка диеты при гипертензивных формах поражения выделительной системы должна осуществляться индивидуально, с учетом показателей конкретного больного.
• Ингибиторы ангиотензинпревращающего фермента. Ингибиторы АПФ наиболее эффективны при ряде форм артериальной гипертензии, обладают нефропротективным действием. Их применение не только способствует снижению белка в моче, но и активирует процессы почечного кровотока.
• Блокаторы ангиотензиновых рецепторов. Включают группу средств, эффект от применения которых во многом схож с ингибиторами АПФ, поскольку целью их воздействия является блокирование того же механизма увеличения артериального давления. При тяжелых формах нефропатии возможно совместное применение медикаментов из двух перечисленных групп.
• Антагонисты кальция. Эти препараты способствуют усилению кровоснабжения почек, что позволяет снизить скорость деградации нефронов, процессов склерозирования почечной ткани. Их прием в сочетании с блокаторами ангиотензиновых рецепторов и ингибиторами АПФ эффективно уменьшает выраженность протеинурии.
• Вспомогательные средства. Лечение патологии должно обязательно включать препараты для борьбы с сопутствующими нарушениями. Чаще всего назначаются диуретики для нормализации суточного объема мочи и снижения отеков, статины и антиагреганты для улучшения реологических свойств крови, гипогликемические препараты – при наличии диабета и уменьшения толерантности к глюкозе.
До начала и во время лечения необходим обязательный мониторинг выделительной функции почек посредством контроля биохимических показателей мочи и крови, требуется регулярная оценка уровня артериального давления. Эффективность лечебных мер максимальна при стойком сохранении уровня АД не более 130/60 и протеинурии не выше 0,5 г/л, даже кратковременные периодические нарушения схемы терапии значительно ухудшают течение заболевания. При развитии признаков ХПН показано назначение гемодиализа и инфузионной терапии.
Прогноз
Прогноз относительно благоприятный при соблюдении правил диеты и схемы лечения, регулярном контроле уровня АД, метаболических процессов и биохимических показателей работы почек. Пренебрежение предписаниями специалиста чревато нарастанием почечных нар ушений до уровня ХПН и уремии, возможны осложнения со стороны сердечно-сосудистой и нервной систем из-за гипертензивных явлений (инфаркты, инсульты).
Профилактика
Профилактические мероприятия показаны всем лицам со стойким увеличением уровня АД. К ним относят сдачу общих и биохимических анализов крови и мочи не реже одного раза в 6 месяцев с их последующей интерпретацией врачом-нефрологом. Такой мониторинг позволяет рано выявить признаки поражения почек и скорректировать основную антигипертензивную терапию.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Гипертоническая нефропатия — это патологические изменения непосредственно в почках, возникшие из-за гипертензивной болезни. Вследствие этого заболевания поражаются артерии, находящиеся в почках. Опасность болезни заключается в том, что первое время болезнь может не проявляться. По МКБ-10 патологии присвоен код I12.0 (если диагностировалась почечная недостаточность), а также I12.9 (без почечной недостаточности).
Причины
Наиболее распространённая причина развития патологии — гипертонический приступ. Но, кроме этого, есть ещё несколько факторов, которые могли бы повлиять на возникновение гипертонической нефропатии. К ним относятся такие отклонения, как:
- Высокий уровень показателей белка в моче;
- Высокий уровень жиров в крови заболевшего;
- Отёки.
При повышенном давлении высокие показатели белка, находящегося в моче — это не редкость. Если вовремя не принять меры по устранению патологии, то это приводит к нефропатии. Жиры — это холестерин, который пагубно влияет на все жизненно важные органы человека, в том числе и на почки.

Для женщин более заметны отеки на лице, но они могут проявляться на всем теле
Отёки при гипертонической болезни также не редкое явление, но их можно быстро устранить, если вовремя принять необходимые меры. В случае длительных отёков риск возникновения нефропатии очень велик.
Стадии
Недуг развивается у пациента достаточно быстро и делится на четыре стадии развития:
- Первая. Чаще всего на первой стадии никаких симптомов не проявляется, что затрудняет постановку диагноза.
- Вторая. На этом этапе возможны незначительные изменения в крови и моче, которые можно увидеть только после сдачи анализов.
- Третья. Здесь уже более чёткая картина болезни — в анализах наблюдаются значительные изменения, а из симптомов чаще всего диагностируется высокое кровяное давление, давящие головные боли и затруднённое мочеиспускание.
- Четвёртая. Самая последняя и опасная форма патологии. При ней пациента начинают беспокоить сильные головные боли, отёчность как в дневное, так и в утреннее время и общая слабость. Болезнь на этой стадии сопровождается стабильно повышенным давлением. Причём показатели могут доходить до критических отметок.
Без правильного и своевременного лечения, болезнь может привести к острой почечной недостаточности, а впоследствии патология чаще всего переходит в хроническую форму.
Примечание. Хотя на первых стадиях распознать болезнь крайне сложно, но всё-таки возможно. У некоторых пациентов может наблюдаться слабовыраженный металлический привкус во рту. Это практически во всех случаях говорит о начале развития болезни.
Симптоматика
На первой стадии болезни симптоматики, как правило, нет, а начиная со второй уже возможны такие проявления, как:
- Постоянное повышение кровяного давления в течение дня. У многих заболевших показатели не снижаются даже после приёма гипотензивных препаратов;
- Головные боли. Появиться они могут внезапно, в любое время суток и продолжаются долгое время;
- Нарушения сна. Днём чаще всего пациент бодрствует, а ночью возникает бессонница;
- Отёки. В основном они появляются по всему телу и причиняют сильный дискомфорт;
- Неприятный запах из полости рта. Также нередкое явление при гипертонической нефропатии.
Особое внимание стоит обратить на то, что при этой патологии необязательно присутствие всех симптомов. Это в большей степени зависит от индивидуальных особенностей организма. Однако появление отёчности должно насторожить пациента и стать причиной своевременного обращения к специалисту.
Диагностика
Чтобы определить наличие/отсутствие болезни, необходимо провести специфические обследования. К основным из них относятся:
- Анализ крови на проверку уровня холестерина;
- Исследование мочи на наличие белка;
- Анализ мочи по методу Реберга (проверка функционирования почек).
Иногда постановка диагноза затруднена по каким-либо причинам, поэтому врач может назначить дополнительные исследования, например, рентгенография сосудистой системы, суточное мониторирование кровяного давления и прочее.

Для анализа мочи по методу Реберга необходимо взять еще и кровь, для сравнения содержания уровня креатинина в моче и крови
Лечение
Основные цели лечения гипертонической нефропатии направлены на нормализацию АД и улучшение работы сердечно-сосудистой системы. Этого чаще всего бывает достаточно, чтобы восстановить функции почек. На ранних стадиях болезни чаще всего медикаментозное лечение не требуется, и врач может порекомендовать такие меры, как:
- Специальная диетотерапия с исключением вредной пищи;
- Отказ от всех имеющихся вредных привычек;
- Ежедневный контроль артериального давления;
- Ограничение потребляемой жидкости (во избежание отёков).
При третьей и четвёртой степени чаще всего пациенту предлагают лечение в стационаре. К основным медикаментам относятся ингибиторы АПФ, диуретики и гипотензивные препараты.
Важно! Последние стадии патологии очень опасны для здоровья человека, поэтому от стационара лучше не отказываться. В домашних условиях вылечить гипертензивную нефропатию 3 и 4 стадии очень сложно.
Народные средства
Из народных средств лучше выбирать рецептуры, способствующие снятию отёков, улучшению работы сердечно-сосудистой системы и понижению АД. К наиболее эффективным составам относятся:
- Смешать по 1 ст. л мать-и-мачехи, крапивы, зверобоя и тысячелистника. Тщательно перемешать ингредиенты, взять 1 ст. л смеси и залить 300 мл кипятка. Настаивается лекарство в течение часа, употребляется 3 р/д по 100 мл.
- Взять 1 ст. л толокнянки аптечной, залить 300 мл воды и выпаривать на медленном огне пока жидкость не уменьшится в три раза. Далее, состав нужно остудить, отфильтровать через марлю и употреблять через 20 минут после еды. Лучше всего разделить полученный объём на 3 раза и пить по несколько небольших глотков.
- Поместить в кастрюлю 30 гр фенхеля, залить 1 литром воды и прокипятить на протяжении двух-трёх минут. Затем остудить напиток, перелить в ёмкость и убрать в холодильник. Употребляется средство 3 р/д по 100 мл.
Прежде чем принимать то или иное средство, необходимо проконсультироваться с лечащим врачом. Самолечение может привести к побочным явлениям и обратному эффекту.

Перед приемом народных средств необходима консультация врача, ведь народные методы могут быть не совместимы с его назначением
Профилактика
Чтобы предупредить возникновение болезни, нужно придерживаться специальной диеты. Лучше всего употреблять:
- Нежирные сорта рыбы;
- Каши (перловая, гречневая и прочие);
- Первые блюда на нежирном бульоне;
- Овощи свежие или, приготовленные на пару;
- Нежирную молочную и кисломолочную продукцию, а также сыры твёрдых сортов.
От жирной, жареной, солёной и острой пищи лучше отказаться, так как она способствует повышению холестерина в крови. Калорийность суточного рациона не должна быть выше, чем 2300—2500 кКал. Из напитков лучше всего пить компоты (домашнего приготовления), отвары из шиповника, боярышника или некрепкий зелёный чай.

Правильное сбалансированное здоровое питание – лучшая профилактика любого заболевания
Раз в неделю будет нелишним делать разгрузочные дни и употреблять, например, только кисломолочную продукцию и фрукты. Наиболее благоприятную диету сможет посоветовать врач, знающий особенности болезни пациента.
Осложнения и прогноз
При своевременном лечении на начальных стадиях прогноз, как правило, благоприятный, потому что почки в это время ещё нормально функционируют. Если запустить болезнь до третьей и четвёртой степени, то лечение может затянуться. Кроме того, на последних стадиях нередко возникают такие осложнения, как:
- Отказ одной или обеих почек;
- Инсульт, инфаркт;
- Отравление организма продуктами белкового обмена;
- Острая и хроническая почечная недостаточность.
Последствия достаточно серьёзные, поэтому не следует пренебрегать своим здоровьем и лучше всего обратиться к врачу при появлении первой симптоматики. Ввиду того что на начальных стадиях диагностирование патологии затруднено, нужно соблюдать меры профилактики и вести здоровый образ жизни. Эти мероприятия помогут максимально снизить риск возникновения болезни и избежать осложнений.
Источник
