Гипертермический синдром у детей розовая лихорадка
Лихорадка («розовая» гипертермия) — это биологическая защитная реакция с регулируемым повышением температуры на уровне «установочной» точки.
Гипертермический синдром («бледная, белая» гипертермия) — это повышение температуры тела выше 39°С, приводящее к резкому изменению гомеостаза и снижению приспособительных реакций организма.
При лихорадке экзогенные пирогенны стимулируют в гипоталамическом центре терморегуляции продукцию простогландина Е2. Последний изменяет «установочную точку терморегулятора» на более высокие цифры, путем одновременного увеличения теплопродукции и теплоотдачи.
При гипертермическом синдроме резко усиливается теплопродукция, теплоотдача же снижена. В отличие от лихорадки, биологическая целесообразность у гипертермического синдрома отсутствует.
Наиболее частыми причинами лихорадки являются острые вирусные и бактериальные инфекции.
Наиболее частыми причинами гипертермии являются:
1. Инфекционно-токсические состояния.
2. Тяжелые метаболические расстройства.
3. Перегревание.
4. Неврогенные расстройства.
5. Эндокринные расстройства.
6. Посттрансфузионные состояния.
Лихорадка характеризуется яркой гиперемией кожи, горячими на ощупь конечностями, адекватными температурной реакции тахикардией и частотой дыхания. Ее отличает хорошая реакция на применение жаропонижающих препаратов. Состояние ребенка обычно не страдает.
Гипертермия проявляется бледностью и «мраморностью» кожи, положительным симптомом «белого пятна», снижением кожной температуры конечностей на 5-100С, неадекватным температурной реакции учащением пульса и дыхания. Характерно поражение центральной нервной системы, проявляющееся возбуждением или вялостью, бредом, галлюцинациями, судорогами. Эффект от жаропонижающих средств при гипертермии недостаточен. Состояние ребенка тяжелое.
Наиболее серьезными в отношении прогноза гипертермии являются такие показатели, как ранний возраст ребенка, отягощенный преморбидный фон, высокие абсолютные величины температуры (40-41°С), продолжительность непрерывной гипертермии (6 часов и более), отсутствие эффекта от проводимой терапии.
Начинать симптоматическую терапию у здоровых детей необходимо при температуре 39°С и выше. У детей с отягощенным анамнезом лечение начинают при более низких цифрах температуры (38,0°С):
1. Возраст до 3 лет и судороги в анамнезе.
2. Заболевания сердца и легких.
3. Почечные и метаболические нарушения.
4. Водно-электролитные нарушения.
5. Острые неврологические заболевания.
Во избежание негативных сосудистых и неврологических реакций важно добиться постепенного снижения температуры тела (не более 1 градуса в 1 час).
Неотложная терапия:
I. При лихорадке.
1. Раскрыть ребенка, устранить все препятствия для эффективной теплоотдачи.
2. Назначить обильное питье (на 0,5-1 л больше возрастной нормы жидкости в сутки).
3. Использовать физические методы охлаждения:
— обдувание вентилятором;
— лед на область крупных сосудов или голову с зазором 1 см;
— обтирание тела губкой, смоченной прохладной (20°С) водой с уксусом (1 ст. л. уксуса на 1 л воды) или 40% раствором спирта;
— клизмы с кипяченой водой 20°С;
4. Назначить внутрь парацетамол (панадол, калпол, эффералган упса и др.) в разовой дозе 10 мг/кг детям до 1-го года и 15 мг/кг детям более старшего возраста. Через 4-6 часов, при отсутствии положительного эффекта, возможно повторное использование препарата.
5. При невозможности приема внутрь (тошнота, рвота) парацетамол назначают в свечах (эффералган) в дозе 15-20 мг/кг. Эффект развивается медленнее, чем при приеме внутрь!
6. Аспирин (аспирин упса) 10 мг/кг внутрь может быть использован только у детей старшего возраста — на фоне применения обволакивающих средств. Его необходимо обильно запивать водой.
II. При гипертермическом синдроме:
1. Согреть ребенка (грелки к рукам и ногам).
2. Дать внутрь обильное горячее питье.
3. Ввести литическую смесь в/в струйно или в/м: 50% раствор анальгина 0,1 мл/год жизни + тавегил 0,1 мл/год жизни. Литическую смесь можно повторить через 2 часа.
4. Ввести в/в струйно или в/м один или два сосудорасширяющих препарата:
— но-шпа 0,1-0,2 мл/год жизни;
— 2% раствор папаверина 0,1 мл/год жизни;
— 1% раствор никотиновой кислоты 0,1-0,15 мл/год жизни;
— нитроглицерин под язык до 1 года —1/4 табл., от 1 года до 3 лет — 1/3 табл., старше 3-х лет — 1/2-1 табл.
5. При отсутствии эффекта ввести в/в струйно медленно 0,25% раствор дроперидола в дозе 0,1 -0,15 мл/кг или 2,5% раствор аминазина в дозе 0,1 мл/ год жизни.
6. Необходимо проведение инфузионной терапии в зависимости от причины, обусловившей развитие гипертермического синдрома.
7. Проведение терапии основного завоевания.
Глава 10
СУДОРОЖНЫЙ СИНДРОМ
Судорожный синдром — это внезапный приступ клонических, тонических или клонико-тонических непроизвольных кратковременных сокращений мышц с потерей или без потери сознания. Различают общие (генерализованные) и частичные (парциальные) судороги. У детей чаще бывают генерализованные тонико-клонические судороги, которые начинаются с тонической фазы.
Судороги у детей возникают при гипертермии, инфекционных заболеваниях (токсикозы, нейроинфекции), при нарушениях обмена веществ (аминокислотного, углеводного, липидного, минерального), при объемных процессах в головном мозге, при травмах головного мозга, краниостенозе, эпилепсии, тяжелой острой гипоксии.
Клинический симптомокомплекс судорожного синдрома у ребенка характеризуется внезапным началом, появлением двигательного возбуждения, блуждающего взгляда, запрокидывания головы, сгибанием верхних конечностей в лучезапястных и локтевых суставах, выпрямлением нижних конечностей, смыканием челюстей. Регистрируются остановка дыхания, замедление пульса, нарастающий цианоз. Затем отмечаются глубокий вдох и подергивание мимической мускулатуры, мышц конечностей и остальных групп мышц. Дыхание становится шумным, храпящим. Цианоз сменяется выраженной бледностью кожных покровов. Прогностически важен характер выхода из припадка. Неблагоприятными являются утрата сознания и появление параличей и парезов.
Если приступы судорог повторяются один за другим, а в промежутке между ними не восстанавливается сознание, то такое состояние принято считать судорожным статусом. Неблагоприятным признаком является также нарастание тонического компонента судорог с разгибательной установкой конечностей и головы — децеребрационный тип. Это опасно из-за возможности остановки дыхания или развития отека мозга.
Дифференциальный диагноз представлен в таблице 5.
Неотложная терапия:
1. Уложить ребенка на столе на спину, подложить валик под шею, повернуть голову на бок, выдвинуть нижнюю челюсть, ввести в рот роторасширитель, зафиксировать язык.
2. Провести ревизию верхних дыхательных путей.
3. Назначить оксигенотерапию через носовые катетеры.
4. Ввести 0,5% раствор седуксена (реланиума) в дозе 0,1 мл/кг массы (0,3-0,5 мг/кг) в/в в 5-10 мл 0,9% раствора хлорида натрия.
5. Назначить 25% раствор магния сульфата в дозе 0,2 мл/кг, но не более 5 мл, в/м или в/в в 5-10 мл 5% раствора глюкозы или 0,9% раствора хлорида натрия.
6. При повторном приступе судорог ввести 20% раствор оксибутирата натрия в дозе 0,25-0,4 мл/кг массы в/м или в/в в 10-20 мл 5% раствора глюкозы или 0,9% раствора хлорида натрия; или 0,25% раствор дроперидола в дозе 0,3 мг/кг массы. При отсутствии эффекта от введенного противосудорожного средства в течение 25 минут вводят последующий противосудорожный препарат. При более раннем его введении возможны кумуляция и угнетение дыхания.
7. При остановке дыхания назначить ИВ Л.
Одновременно устраняют причину, вызвавшую появление судорог.
Таблица 5
Источник
Этот термин часто используется для описания состояний, при которых система терморегуляции либо функционирует неправильно, либо просто перегружена под действием различных внутренних или внешних факторов. Из этой статьи вы узнаете что такое гипертермия у детей, основные виды и симптомы гипертермии у малышей, а также о том, как оказать помощь при гипертермии у ребенка.

Почему возникает лихорадка у детей?
Лихорадка – это защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению t° тела, что стимулирует естественную реактивность организма.
Температуру тела измеряют в подмышечной впадине, ротовой полости, прямой кишке. У новорожденных t° тела в подмышечной впадине устанавливается в пределах 37 °С, у грудных – 36,7 °С, в прямой кишке – 37,8 °С. Такие же показатели свойственны и детям старшего возраста.
В зависимости от степени повышения температуры тела выделяют:
- субфебрильную – 37,3 – 38,0°С;
- фебрильную – 38,1 – 39,0 °С;
- гипертермическую – 39,1°С и выше.
Наиболее частые причины лихорадки:
- острые инфекционные заболевания, инфекционно-воспалительные заболевания;
- тяжелые метаболические расстройства;
- перегревание;
- аллергические реакции;
- эндокринные расстройства.
В чем разница между лихорадкой и гипертермией? Лихорадка возникает из-за смещения установочной точки в гипоталамусе, что обычно является конечным результатом запуска нескольких пирогенных цитокинов.
Причины гипертермии у детей
Гипертермия у ребенка может возникнуть в результате заболеваний, сопровождающихся избыточной теплопродукцией (тепловой удар при нагрузке, тиреотоксикоз), состояний, связанных с уменьшением теплопотери (классический тепловой удар, тяжелая дегидратация, вегетативная дисфункция).
Гипертермический синдром следует считать патологическим вариантом лихорадки, при котором отмечается быстрое и неадекватное повышение t° тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем.
Виды гипертермии у детей
Очень важно различить красную и белую гипертермию.
Красная гипертермия у детей
Чаще приходится встречаться с более благоприятной прогностически «красной» гипертермией (в этом варианте теплопродукция соответствует теплоотдаче). Основные симптомы:
- кожные покровы красноваты, на ощупь – горячие, влажные, конечности теплые;
- происходит учащение пульса и дыхания, что соответствует повышению температуры (на каждый градус свыше 37°С частота дыхания становится на 4 дыхания больше за 1 минуту, а частота сердечных сокращений – на 20 ударов в минуту).
- поведение малыша не нарушено, несмотря на повышение t° до фебрильных цифр.
Белая гипертермия у детей
Она наиболее опасна. Для нее характерны следующие симптомы:
- кожа бледная, «мраморная», с синеватым оттенком ногтевых лож и губ;
- конечности у малыша холодные на ощупь;
- положителен симптом «белого пятна» при надавливании на кожу;
- поведение нарушается – он становится безучастным, вялым, возможны бред и судороги.
Эффект от жаропонижающих средств для успешного лечения гипертермии недостаточен.
Неотложная помощь при гипертермии
Если возникла гипертермия у ребенка, надо ли снижать температуру? Жаропонижающую терапию исходно здоровым детям следует проводить при показателях выше 38,5 °С. Однако если у мальчика или девочки на фоне лихорадки, независимо от степени выраженности состояния, отмечается ухудшение состояния, появляются такие симптомы, как озноб, мышечные боли, нарушения самочувствия, бледность кожных покровов, антипиретическая терапия должна быть назначена незамедлительно.
Оказание первой помощи при гипертермии
Дети из группы риска по развитию осложнений на фоне лихорадки требуют для лечения назначения жаропонижающих лекарственных средств при красной лихорадке при наличии температуры выше 38,0 °С, а при белой – даже при субфебрильной.
В группу риска по развитию осложнений при лихорадочных реакциях включаются дети:
- первых месяцев жизни;
- с фебрильными судорогами в анамнезе;
- с патологией ЦНС;
- с хроническими заболеваниями сердца и легких;
- с наследственными метаболическими заболеваниями.
Лечение гипертермии у детей
В настоящее время не используются для лечения гипертермии: ацетилсалициловая кислота (аспирин), анальгин, «Найз». Наиболее приемлемы для лечения — парацетамол, ибупрофен. При рвоте – ректальные жаропонижающие свечи.
Установлено, что если диагностирована белая гипертермия у малыша, то применение в лечении нестероидных противовоспалительных препаратов неэффективно. Таким детям назначают внутримышечно литические смеси, в состав которых входят жаропонижающие препараты (анальгин), сосудорасширяющие средства («Папаверин», «Но-шпа») и антигистаминные препараты («Супрастин», «Пипольфен», «Диазолин») – детям старше 1 года.
Для лечения красной гипертермии:
- ребенка необходимо раскрыть, максимально обнажить, обеспечить доступ свежего воздуха, не допуская сквозняков;
- назначить обильное питье (на 0,5 – 1 л больше возрастной нормы жидкости в сутки);
- использовать очень осторожно физические методы охлаждения.

Обтирания при лечении гипертермии у ребенка
Оптимальная температура воды при обтирании влажной губкой с целью лечения лихорадки индивидуальна. Сама эффективность данного метода спорна. Этот метод позволяет использовать испарение, которое помогло бы охладить малыша. Обтирание проводится только губкой (квадратиком тонкого поролона), его можно применять в сочетании с антипиретиками, при этом проходит до 20 мин до появления эффекта. Пользуйтесь только прохладной или тепловатой водой, чтобы ребенку было комфортно и он не дрожал! Лучше всего, если вода будет на 1 °С ниже, чем t° тела ребенка, контролируйте это. Если температура 40 °С, то вода – 39 °С, при t° тела малыша 39 °С нагрейте воду до 38 °С и т.д.
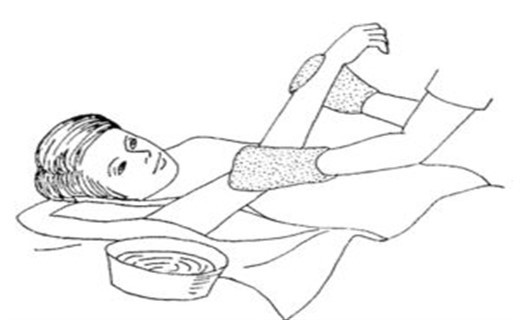
Важно! Никогда не применяйте холодную воду, спирт, поскольку это вызывает спазм сосудов и озноб. Местное применение спирта может вызвать тяжелое отравление вследствие его всасывания через кожу или вдыхания паров. Более того, в результате эффекта охлаждения кожи возникает спазм периферических сосудов, что ограничивает способность ребенка избавляться от эндогенного тепла.
Лекарства при лечении гипертермии
Лучше всего для лечения дать жаропонижающие средства:
- Парацетамол («Ацетаминофен», «Панадол» и др.) в разовой дозе 10 – 15 мг/кг внутрь или в свечах ректально 15 – 20 мг/кг (старше 1 года);
- Ибупрофен в разовой дозе 5 – 10 мг/кг (старше 1 года). Можно чередовать эту комбинацию препаратов, можно давать каждый препарат в отдельности. Однако вследствие неправильного дозирования лекарств может проявиться их токсическое действие.
- Если в течение 30 – 45 мин. температура тела не снижается, гипертермия у ребенка не проходит, необходимо ввести антипиретическую смесь внутримышечно: 50% раствор анальгина детям до 1 года – в дозе 0,01 мл/кг, старше 1 года – 0,1 мл/год жизни;
- 2,5% раствор «Пипольфена» («Дипразина») детям до года – в дозе 0,01 мл/кг, старше 1 года – 0,1 мл/год жизни. Допустима комбинация лекарственных средств в одном шприце.
- При отсутствии эффекта через 30 – 60 мин. можно повторить введение антипиретической смеси.
Неотложная помощь при белой гипертермии
При появлении ее симптомов нужно дать одновременно с жаропонижающими средствами сосудорасширяющие препараты внутрь или внутримышечно:
- «Папаверин» или «Но-шпа» в дозе 1 мг/кг внутрь и 2% раствор папаверина детям до 1 года – 0,1 – 0,2 мл, старше 1 года – 0,1 – 0,2 мл/год жизни,
- или раствор «Но-шпы» в дозе 0,1 мл/год жизни,
- или 1% раствор «Дибазола» в дозе 0,1 мл/год жизни.
Если держится гипертермия у малыша, температура тела контролируется каждые 30 – 60 минут.
Госпитализация для лечения ребенка от гипертермии
Дети, у которых диагностированы симптомы заболевания, должны быть обязательно госпитализированы. После снижения до 37,5 °С лечебные гипотермические мероприятия прекращаются, так как в дальнейшем она может понижаться без дополнительных вмешательств.
Стремление добиваться снижения субфебрильной (менее 38 °С) с помощью жаропонижающих средств необоснованно. Не следует угнетать защитные силы организма! Помните, что при большинстве инфекций максимум температуры устанавливается в пределах 39 °С, что не грозит стойкими расстройствами здоровья. Повышение t° имеет защитный характер, поскольку многие микроорганизмы снижают темпы размножения при повышенной температуре, она стимулирует иммунную систему, повышает дезинтоксикационную функцию печени, секрецию гормонов.
О тяжести состояния ребенка с лихорадкой свидетельствуют:
- ослабленный голос, хныканье, всхлипывания;
- изменение окраски кожных покровов, появление бледности и акроцианоза;
- сухость слизистых оболочек полости рта;
- ослабление внимания, появление вялости.
О необходимости срочной госпитализации свидетельствуют:
- появление слабого, стонущего и сиплого голоса;
- постоянный плач;
- если ребенок не спит совсем или спит на просыпаясь;
- резкая бледность кожи, цианоз, мраморность и особенно пепельно-серый оттенок кожных покровов;
- полное безразличие, вялость, отсутствие реакций.
Повышение t° тела на 1 градус требует дополнительного введения жидкости в объеме 10 мл на кг массы тела. Первая помощь до прибытия врача: постарайтесь выпаивать сына или дочку отваром изюма, кураги, сухофруктов.
Можно ввести свечи «Вибуркол» (назначаются в разовой возрастной дозировке), обладающие дезинтоксикационным, обезболивающим, противосудорожным, жаропонижающим, противовоспалительным и успокаивающим действием. При исчезновении симптомов гипертермии препарат для лечения отменяют.

Злокачественная гипертермия у детей
Является состоянием острого гиперметаболизма скелетных мышц, которое возникает во время общей анестезии или сразу же после нее и вызывается летучими ингаляционными анестетиками, сукцинилхолином, и, вероятно, стрессом и нагрузкой.
Синдром проявляется повышенным потреблением кислорода, накоплением лактата и продукцией большого количества углекислого газа и тепла.
Частота этого синдрома составляет примерно 1 на 15000 случаев общей анестезии. Абортивные, умеренно выраженные формы встречаются с частотой 1 на 4500 случаев анестезии, причем у малышей чаще, чем у взрослых.
Летальность при молниеносной форме этого синдрома без использования дантролена, являющегося специфическим антидотом, достигает 65 — 80%.
Причины возникновения злокачественной гипертермии
Злокачественная гипертермия у ребенка является наследственным заболеванием, передающимся по аутосомно-доминантному типу. Отмечаются изменения генетического участка в 19 паре хромосом, отвечающего за структуру и функции кальциевых каналов саркоплазматического ретикулума миоцитов скелетных мышц. Установлено, что злокачественная гипертермия у мальчиков и девочек довольно часто сочетается с двумя основными синдромами: синдромом King-Denborough (низкий рост, скелетно-мышечные нарушения, крипторхизм) и болезнью центральных волокон (миопатия мышечных волокон I типа с центральной дегенерацией).
Лекарства, провоцирующие появление злокачественной гипертермии
Препараты, способные провоцировать развитие заболевания называются тиггерными агентами. Традиционно триггерными считаются галогеносодержащие анестетики, сукцинилхолин и некоторые стероидные миорелаксанты.
В результате прямого или опосредованного воздействия триггерных агентов нарушается функция кальциевых каналов саркоплазматического ретикулума. Ионизированный кальций накапливается в цитоплазме, связывается с тропонином и образует стабильный актин-миозиновый комплекс, что вызывает патологическое мышечное сокращение. Клинически это проявляется появлением мышечной ригидности. Длительное мышечное сокращение требует постоянного потребления энергии. Результатом возросшего метаболизма является повышенное потребление кислорода, образование СО2 и тепла. Повреждение мембраны миоцитов и рабдомиолиз приводят к гиперкалиемии, гиперкальциемии, миоглобинурии и повышению уровня креатинфосфокиназы в крови. Метаболические и электролитные нарушения вызывают угнетение сердечно-сосудистой системы, отек головного мозга и другие тяжелые расстройства.
Симптомы злокачественной гипертермии
К классическим признакам и симптомам, которыми проявляется гипертермия у ребят, относятся тахикардия, тахипноэ, цианоз и генерализованная мышечная ригидность. Самым ранним симптомом является быстрый рост концентрации СО2 в выдыхаемом газе. При исследовании КОС отмечается значительное повышение РаСО2, снижение РаО2 и смешанный ацидоз.
Уже на ранней фазе развития состояния могут наблюдаться нарушения сердечного ритма — желудочковая тахикардия и экстрасистолия. При прогрессировании патологического процесса развивается брадикардия с последующей остановкой сердечной деятельности. Причиной остановки сердца является резкая гиперкалиемия на фоне гипоксии и метаболических расстройств.
Выраженность мышечной ригидности может быть различная, от умеренной неподатливости до генерализованной мышечной контрактуры. Курареподобные миорелаксанты не купируют мышечную ригидность, вызванную злокачественной гипертермией.
Смерть может наступить в результате остановки сердца, повреждения головного мозга, внутреннего кровотечения или поражения других систем организма.
Лечение злокачественной гипертермии
В настоящее время разработан протокол ведения больных с острым синдромом злокачественной гипертермии:
- Неотложная помощь при гипертермии: немедленно прекратить введение всех триггерных препаратов.
- Начать гипервентиляцию легких 100% кислородом.
- Для лечения нужно ввести внутривенно дантролен в дозе 2 — 3 мг/кг. Общая доза препарата вместе с повторными введениями может составить 10 мг/кг и более. (Дантролен — некурареподобный миорелаксант, замедляет высвобождение ионов кальция из саркоплазматического ретикулума. В результате угнетается сократимость мышечных волокон и устраняется гиперметаболизм мышечной клетки).
- Катетеризировать центральную вену.
- Провести коррекцию метаболического ацидоза с помощью внутривенного введения гидрокарбоната натрия в дозе 1 — 3 мэкв/кг.
- Проводить активное охлаждение пациента. Внутривенно вводить охлажденный физиологический раствор по 15 мл/кг каждые 10 минут 3 раза. Промывать желудок холодным раствором, лед на голову, шею, паховую область.
- Коррекция гиперкалиемии внутривенным введением концентрированных растворов глюкозы с инсулином (глюкозы 0,5 г/кг и инсулина 0,15 Ед/кг), после этого введение хлористого кальция — 2 — 5 мл/кг.
- Для лечения аритмии внутривенно вводится новокаинамид (1 мл/кг/час до 15 мг/кг) или лидокаин — 1 мг/кг. Блокаторы кальциевых канальцев в сочетании с дантроленом противопоказаны.
- Поддерживать диурез (не менее 1 мл/кг/час) с помощью внутривенного введения маннитола (0,5 г/кг) или фуросемида (1 мг/кг).
- Каждые 10 минут контролировать КОС, газы крови, концентрацию сывороточных электролитов.
- Применение дантролена в сочетании с рациональной интенсивной терапией позволило в последние годы снизить летальность при молниеносных формах злокачественной гипертермии у детей примерно до 20%.
Теперь вы знаете основные причины и симптомы гипертермии у детей, а также о том, как проводится лечение гипертермии у ребенка. Здоровья вашим детям!
Источник
