Гиперплазия паращитовидной железы код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Аденома паращитовидных желез.
Аденома паращитовидных желез
Описание
Аденома паращитовидной железы. Доброкачественная гормонально — активная опухоль околощитовидной железы, сопровождающаяся избыточной секрецией паратгормона и явлениями гиперпаратиреоза. При аденоме паращитовидной железы развивается гиперкальциемия, которая может проявляться костным (остеопороз, патологические переломы), почечным (нефролитиаз), желудочно-кишечным (язва желудка, панкреатит), сердечно-сосудистым (артериальная гипертония) клиническими синдромами. Диагностика аденомы паращитовидной железы включает лабораторные анализы (определение уровня паратгормона, Са, фосфора, щелочной фосфатазы, суточной экскреции Са), рентгеновское обследование (обзорную урографию, рентгенографию костей, денситометрию), радиоизотопное сканирование, УЗИ, МРТ, КТ паращитовидных желез; селективную ангиографию; биопсию с цитологическим исследованием материала. Лечение заключается в удалении аденомы паращитовидной железы.
Дополнительные факты
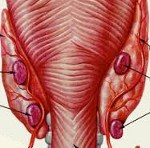
Паращитовидные железы – небольшие эндокринные образования, прилегающие к задней поверхности щитовидной железы. Обычно у человека две пары околощитовидных желез (верхняя и нижняя), однако в ряде случаев могут выявляться добавочные паратиреоидные образования в толще щитовидной железы, средостении, ретроэзофагеальном пространстве, вблизи сосудистого пучка и т Являясь железами внутренней секреции, паращитовидные железы продуцируют паратиреоидный гормон, который наряду с кальцитонином и витамином D принимает участие в регуляции кальциево-фосфорного обмена в организме.
Аденома паращитовидной железы (паратиреоаденома) – солитарная или множественная опухоль, продуцирующая избыточные количества паратиреоидного гормона, что приводит к повышению содержания кальция в сыворотке крови. В эндокринологии аденома паращитовидной железы в 80-89% случаев служит причиной развития первичного гиперпаратиреоза. Заболевание в 2-3 раза чаще диагностируется у женщин; возраст больных с паратиреоаденомой варьирует от 20 до 50 лет. Аденома паращитовидной железы может иметь массу от 25 до 90 г, размер – от 1,5 до 10 см в диаметре.

Аденома паращитовидных желез
Причины
Согласно современным представлениям, аденома паращитовидной железы может быть обусловлена мутациями двух типов: мутацией в механизме митотического контроля либо мутацией конечного контроля в процессе секреции паратиреоидного гормона.
Та или иная мутация затрагивает один из генов, кодирующий белки, которые участвуют в транспортировке кальция в паратиреоидные клетки. В результате мутантные клетки-паратироциты приобретают повышенную митотическую и секреторную активность, начинают бесконтрольно делиться, давая начало аденоме паращитовидной железы, автономно продуцирующей паратиреоидный гормон. К развитию аденомы паращитовидной железы предрасполагают травмы и облучение области головы и шеи.
В зависимости от гистоморфологической структуры различают доброкачественные эпителиомы паращитовидных желез, аденому из главных светлых клеток (водянисто-клеточную аденому), аденому из главных темных клеток, аденому из ацидофильных клеток, аденолипому (липоаденому). Рак из аденомы паращитовидной железы развивается в 2% случаев.
Обычно аденома паращитовидной железы представляет собой опухолевый узел желтовато-коричневого цвета, с мягкой консистенцией и четкими контурами, который часто содержит кисты. В большинстве случаев аденома паращитовидной железы поражает одну из нижней пары желез, реже встречаются паратиреоаденомы двух и более желез, что требует проведения дифференциальной диагностики с диффузной гиперплазией околощитовидных желез.
Симптомы
Клинические проявления аденомы паращитовидной железы могут быть вариабельны. Различают почечную, костную, сердечно–сосудистую, желудочно-кишечную формы гиперпаратиреоза, обусловленные аденомой паращитовидной железы.
Типичными общими симптомами служат недомогание, потеря аппетита, похудание, тошнота, рвота, запоры, диффузные боли в костях, артралгии, мышечная слабость, особенно в проксимальных отделах конечностей. Развитие аденомы паращитовидной железы может сопровождаться полидипсией и полиурией, изменениями психики (ухудшением памяти, депрессией, судорогами, коматозным состоянием).
У большинства пациентов при аденоме паращитовидной железы развивается костная форма гиперпаратиреоза. Поражение костной системы проявляется генерализованным фиброзно-кистозным оститом, остеопорозом, патологическими переломами трубчатых костей и тел позвонков, расшатыванием и выпадением зубов. Почечная форма гиперпаратиреоза, ассоциированного с аденомой паращитовидной железы, может протекать в виде мочекаменной болезни или диффузного нефрокальциноза.
При желудочно-кишечной форме первичного гиперпаратиреоза могут отмечаться язвы желудка или двенадцатиперстной кишки с частыми обострениями, холецистит, панкреатит с выраженным болевым синдромом, рвотой и стеатореей. Нарушения со стороны сердечно-сосудистой системы при аденоме паращитовидной железы обычно выражаются артериальной гипертонией, кальцификацией клапанов сердца и коронарных артерий.
Вследствие гиперкальциемии у пациентов с аденомой паращитовидной железы может отмечаться поражение суставов (хондрокальциноз), отложение солей кальция в роговицу глаза (ободковый кератит), сухость и зуд кожи, кальцификация ушных раковин. Избыточное отложение кальция в сердечную мышцу может вызывать острый инфаркт миокарда; при некрозе почечных канальцев развивается картина острой почечной недостаточности.
Боль в шее сбоку. Гиперкальциемия. Запор. Недомогание. Отсутствие аппетита. Рвота. Судороги. Тошнота.
Диагностика
Обследование пациентов с первичным гиперпаратиреозом, развившимся на фоне аденомы паращитовидной железы, требует участия эндокринолога, гастроэнтеролога, кардиолога, нефролога, невролога. Типичными биохимическими маркерами аденомы паращитовидной железы служат гиперкальциемия, гипофосфатемия, повышение активность щелочной фосфатазы. У 2/3 пациентов выявляется повышение экскреции фосфора, кальция, гидроксипролина с мочой. В обязательном порядке исследуется уровень паратиреоидного гормона, остеокальцинина, маркеров резорбции костной ткани в периферической крови. В ряде случаев прибегают к селективной катетеризации вен и определению содержания паратгормона в оттекающей от железы крови.
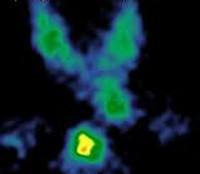
С целью уточнения природы гиперпаратиреоза и визуализации аденомы выполняется УЗИ щитовидной и паращитовидных желез, термография, сцинтиграфия, артериография, КТ, МРТ. Тонкоигольная биопсия с цитологическим исследованием пунктата позволяет подтвердить диагноз и определить форму аденомы паращитовидной железы.
Для оценки тяжести поражения костной системы проводится рентгенография костей стоп, кистей, голени, черепа, денситометрия. Типично выявление признаков диффузной деминерализации костной ткани или фиброзно-кистозного остита. При обзорной урографии, УЗИ почек и мочевого пузыря обнаруживаются одиночные или множественные камни. Состояние органов пищеварения оценивается с помощью УЗИ брюшной полости (желчного пузыря, поджелудочной железы), ЭГДС. При сердечно-сосудистой симптоматике показано выполнение ЭКГ, ЭхоКГ, суточного мониторирования ЭКГ и АД.
Костную форму гиперпаратиреоза при аденоме паращитовидной железы следует отличать от фиброзной дисплазии, несовершенного остеогенеза, болезни Педжета, старческого остеопороза, миеломной болезни, акромегалии, саркоидоза, гипертиреоза.
Лечение
При аденоме паращитовидной железы показано хирургическое лечение, однако на дооперационном этапе необходимо проведение консервативной терапии, направленной на борьбу с гиперкальциемией.
Пациента переводят на диету, ограничивающую прием кальцийсодержащих продуктов. Назначаются внутривенные инфузии изотонического раствора хлорида натрия, бифосфонатов, форсированный диурез. При развитии гиперкальциемического криза необходимо введение раствора глюкозы, бикарбоната натрия, сердечных гликозидов кортикостероидов.
После соответствующей предоперационной подготовки производится удаление аденомы паращитовидной железы открытым способом, мини-доступом или видеоэндоскопическим методом. В процессе операции на паращитовидных железах важно осмотреть все железы, осуществлять постоянный контроль за уровнем кальция в крови, сердечной деятельностью, состоянием возвратных нервов и сохранностью голоса у пациента. При множественных аденомах или тотальной гиперплазии паращитовидных желез показано их субтотальное удаление либо тотальное удаление с аутотрансплантацией паратиреоидной ткани.
Прогноз
В послеоперационном периоде проводится постоянный мониторинг ЭКГ, контроль содержания кальция в крови. Обычно после удаления аденомы паращитовидной железы уровень кальция в крови нормализуется в течение 2-х суток. В некоторых случаях возможно развитие транзиторной гипокальциемии, требующей проведения соответствующего лечения.
Для восстановления костной ткани назначают витамин D3, лечебную гимнастику, массаж позвоночника и конечностей, эстрогены (женщинам в период менопаузы). При тяжелых поражениях внутренних органов прогноз может быть неблагоприятным.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
E21 Гиперпаратиреоз и другие нарушения паращитовидной [околощитовидной] железы.
Синонимы диагноза
Гиперпаратиреоз и другие нарушения паращитовидной железы, гиперпаратиреоз.
Описание
Первичный гиперпаратиреоз — заболевание паращитовидных желез, проявляющееся избыточной продукцией паратгормона с развитием синдрома гиперкальциемии.
Симптомы
У большинства пациентов первичный гиперпаратиреоз протекает бессимптомно и диагноз устанавливается при обследовании по поводу гиперкальциемии.
1. Почечные симптомы включают полиурию, полидипсию, нефролитиаз (25 %), часто осложняющийся пиелонефритом; редко — нефрокальциноз с развитием почечной недостаточности.
2. Желудочно-кишечная симптоматика: анорексия, тошнота, метеоризм, похудение. В 10 % случаев развиваются язвы желудка и/или двенадцатиперстной кишки, в 10 % — панкреатит, реже панкреакалькулез. В 2 раза чаще, чем в популяции, встречается желчнокаменная болезнь.
3. Сердечно-сосудистая симптоматика: артериальная гипертензия и ее осложнения.
4. Костные изменения: остеопороз, хондрокальциноз; при тяжелом первичном гиперпаратиреозе: субпериостальная резорбция, акроостеолиз концевых фаланг кистей и стоп, деформация скелета, патологические переломы костей, кисты, гигантоклеточные опухоли и эпулиды (кистозные образования).
5. Центральная нервная система: депрессия, сонливость, спутанность сознания, возбуждение, кожный зуд.
6. Гиперкальциемический криз — редкое тяжелое осложнение первичного гиперпаратиреоза. Характерны сонливость, ступор, кома, психоз, вслед за нарастающей анорексией, рвотой, болью вэпигастрии; быстро развивается резкая слабость, обезвоживание, анурия, коматозное состояние; тяжелое осложнение — миопатия с вовлечением проксимальных отделов туловища, межреберных мышц и диафрагмы; типична лихорадка до 38-39 °С. Криз развивается при уровне кальция в плазме более 4 ммоль/л и провоцируется длительным постельным режимом, тиазидными диуретиками, препаратами кальция и витамина D.
Причины
В 85 % случаев причиной первичного гиперпаратиреоза является солитарная аденома паращитовидной железы (паратирома), значительно реже — аденомы множественные (5 %), еще реже (< 5%) — рак паращитовидной железы. Гиперплазия всех паращитовидных желез встречается примерно у 15 % больных.
Лечение
Подходы к лечению определяются выраженностью первичного гиперпаратиреоза, возрастом и физическим состоянием пациента, поскольку единственным радикальным вариантом лечения является хирургическое вмешательство.
Хирургическое лечение: при солитарной паратироме — ее удаление с последующей терапией гипопаратиреоза.
Показания к хирургическому лечению первичного гиперпаратиреоза.
Абсолютные показания:
1. Выраженная гиперкальциемия (> 3 ммоль/л).
2. Эпизоды выраженной гиперкальциемии в прошлом.
3. Нарушение функции почек.
4. Камни в почках (с симптомами или без).
5. Нефрокальциноз.
6. Выраженная гиперкальциурия (> 10 ммоль/сутки).
7. Остеопороз.
Относительные показания:
1. Тяжелая сопутствующая патология.
2. Сложность динамического наблюдения.
3. Молодой возраст (< 50 лет).
4. Желание пациента.
Динамическое наблюдение проводится при выявлении легкой выраженности первичного гиперпаратиреоза у лиц пожилого возраста. Оно допустимо в ситуациях отсутствия абсолютных показаний к оперативному лечению. Динамическое наблюдение подразумевает определение уровня кальция, функции почек, артериального давления каждые 6-12 месяцев, проведение костной денситометрии и УЗИ почек каждые 2-3 года.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: E21.0
МКБ-10 / E00-E90 КЛАСС IV Болезни эндокринной системы, расстройства питания и нарушения обмена веществ / E20-E35 Нарушения других эндокринных желез / E21 Гиперпаратиреоз и другие нарушения паращитовидной околощитовидной железы
Определение и общие сведения ( в т.ч. эпидемиология)[править]
Первичный гиперпаратиреоз
Синонимы: паратиреоидная остеодистрофия, фиброзная генерализованная остеодистрофия, osteitis fibrosa cystica, болезнь Реклингхаузена
Первичный гиперпаратиреоз- первичная гиперплазия или аденома (либо рак) околощитовидных желез (изолированные формы и в составе множественных эндокринных неоплазий).
Первичный гиперпаратиреоз — самая частая причина гиперкальциемии. Распространенность первичного гиперпаратиреоза составляет 0,05—0,1%; у женщин он встречается в 4 раза чаще, чем у мужчин. Пик заболеваемости приходится на 60—70 лет.
Этиология и патогенез[править]
1. Аденомы паращитовидных желез, одиночные или множественные, обнаруживаются у 80—85% больных.
2. Гиперплазия паращитовидных желез обнаруживается у 15—20% больных.
3. Рак паращитовидных желез встречается менее чем в 1% случаев.
Гиперпаратиреоз, обусловленный гиперплазией или новообразованиями паращитовидных желез, может быть как спорадическим, так и семейным (с аутосомно-доминантным наследованием). Наследственный первичный гиперпаратиреоз — один из компонентов синдромов МЭН. Он имеется у 90% больных МЭН типа I и у 50% больных МЭН типа IIa (см. гл. 45, п. II). В обоих случаях гиперпаратиреоз обычно обусловлен гиперплазией всех паращитовидных желез, реже — аденомами. Обычно гиперпаратиреоз бывает первым проявлением МЭН типа I.
Б. Патогенез. При первичном гиперпаратиреозе нарушен механизм подавления секреции ПТГ в ответ на гиперкальциемию. Порог чувствительности гиперпластических или опухолевых клеток к кальцию значительно повышен по сравнению с нормой либо вообще отсутствует. В результате эти клетки секретируют избыточные количества ПТГ. Избыток ПТГ ускоряет резорбцию костной ткани и усиливает вымывание кальция из костей, что приводит к гиперкальциемии. Под влиянием избытка ПТГ снижается порог реабсорбции фосфата в почках; в результате возникают фосфатурия и гипофосфатемия. Канальцевая реабсорбция кальция усиливается, но этот эффект ПТГ нивелируется повышенной клубочковой фильтрацией кальция вследствие гиперкальциемии, поэтому экскреция кальция с мочой увеличивается. Избыток ПТГ и гипофосфатемия стимулируют синтез 1,25(OH)2D3 в почечных канальцах. Под влиянием 1,25(OH)2D3 усиливается всасывание кальция в кишечнике, что еще больше усиливает гиперкальциемию. Гиперкальциурия и усиленное всасывание кальция в кишечнике отмечаются соответственно у 40 и 60% больных первичным гиперпаратиреозом.
Клинические проявления[править]
1. Симптомы перечислены в табл. 24.2.
2. Примерно в 50% случаев болезнь протекает бессимптомно, и только случайно обнаруженная гиперкальциемия позволяет заподозрить гиперпаратиреоз. При обследовании у большинства больных с гиперкальциемией выявляют клинические признаки первичного гиперпаратиреоза. У молодых больных клиническая картина обычно не соответствует тяжести гиперкальциемии.
3. Тяжелые поражения костей (фиброзно-кистозный остеит, замещение кроветворной ткани костного мозга соединительной тканью) 20—40 лет назад обнаруживались у 10—25% больных первичным гиперпаратиреозом и считались патогномоничным признаком этого заболевания. В последнее время эти поражения встречаются гораздо реже, обычно у больных с почечной недостаточностью.
Первичный гиперпаратиреоз: Диагностика[править]
4. Для подтверждения диагноза показана биопсия костной ткани. У большинства больных независимо от тяжести заболевания имеются характерные гистологические признаки первичного гиперпаратиреоза: истончение компактного вещества трубчатых костей, кисты и так называемые бурые опухоли (очаги замещения костной ткани фиброзной тканью с большим количеством остеокластов и макрофагов, нагруженных гемосидерином). Примерно у трети больных выявляется остеопения.
5. При денситометрии костей выявляется значительное снижение плотности костной ткани.
6. При первичном гиперпаратиреозе увеличен риск переломов костей предплечья, бедренных костей и позвоночника.
7. Повышение активности щелочной фосфатазы и уровня остеокальцина в сыворотке свидетельствует об ускоренной перестройке и нарушениях метаболизма костной ткани.
8. Мочекаменная болезнь с образованием кальциевых камней либо нефрокальциноз отмечаются у 40—50% больных с клиническими признаками первичного гиперпаратиреоза. В то же время менее 5% больных с кальциевыми камнями почек страдают первичным гиперпаратиреозом. Мочекаменная болезнь чаще поражает молодых больных первичным гиперпаратиреозом; пик заболеваемости приходится на 20—40 лет. Предполагают, что это связано с более высоким уровнем 1,25(OH)2D3 в молодом возрасте. Действительно, у молодых больных существует четкое соответствие между степенью гиперкальциурии, уровнем 1,25(OH)2D3 и образованием камней в почках.
9. Артериальная гипертония наблюдается у 30—50% больных первичным гиперпаратиреозом. Известно, что острая гиперкальциемия сопровождается подъемом АД и у здоровых людей. Механизмы развития артериальной гипертонии при первичном гиперпаратиреозе не выяснены.
Гиперкальциемия имеется у большинства больных. Если при подозрении на гиперпаратиреоз уровень общего кальция лишь незначительно превышает норму либо повышается эпизодически, следует определить концентрацию свободного кальция. У некоторых больных с повышенным уровнем ПТГ концентрация свободного кальция в сыворотке оказывается нормальной. Это состояние принято называть нормокальциемическим гиперпаратиреозом. Причины нормокальциемического гиперпаратиреоза:
а. Почечная недостаточность (нарушение канальцевой реабсорбции кальция).
б. Нарушение всасывания кальция в кишечнике.
в. Авитаминоз D. Признак авитаминоза D — остеомаляция. Чтобы отличить гиперпаратиреоз с авитаминозом D от изолированного авитаминоза D, проводят пробное лечение витамином D. На фоне заместительной терапии витамином D у больных с гиперпаратиреозом возникает гиперкальциемия, а у больных с изолированным авитаминозом D восстанавливается нормокальциемия.
г. Преходящая нормокальциемия может встречаться на ранних стадиях развития первичного гиперпаратиреоза.
д. Чтобы подтвердить диагноз гиперпаратиреоза у больных с рецидивирующей мочекаменной болезнью и нормокальциемией натощак, можно попытаться выявить гиперкальциемию после приема пищи на фоне повышенного уровня ПТГ. Можно также провести провокационную пробу с тиазидными диуретиками. Их назначают на 1—2 нед. У больных без гиперпаратиреоза уровень кальция повышается умеренно (до верхней границы нормы). Поскольку регуляция обмена кальция у таких больных не нарушена, уровень кальция возвращается к исходному уже во время приема препаратов (обычно к концу 1-й недели). У больных первичным гиперпаратиреозом уровень кальция повышается значительно и нормализуется только через несколько суток после отмены препаратов.
Уровень ПТГ в сыворотке определяют методом РИА с антителами к срединному фрагменту гормона (аминокислоты 43—68). Более точен иммунорадиометрический метод с использованием двух антител (к N- и C-концевым фрагментам ПТГ). Этот метод позволяет измерить концентрацию ПТГ1—84. В последнее время для определения концентрации ПТГ1—84 используют также ИФА и иммунохемилюминесцентный метод. Одновременно с уровнем ПТГ1—84 измеряют уровень общего или свободного кальция. В большинстве случаев этих исследований достаточно для установления диагноза.
Измерение уровня общего или нефрогенного цАМФ в моче позволяет оценить действие ПТГ на почки. В последнее время эти исследования редко используют в диагностике первичного гиперпаратиреоза, поскольку доступны чувствительные методы определения ПТГ1—84. Однако оценка экскреции цАМФ полезна для выяснения причин других нарушений минерального обмена.
Уровень кальция в моче может быть нормальным или повышенным. Экскреция кальция зависит от его потребления с пищей, всасывания в кишечнике, концентрации в сыворотке, фильтрации в почечных клубочках и от влияния ПТГ на канальцевую реабсорбцию кальция. Таким образом, гиперкальциемия при первичном гиперпаратиреозе не всегда сопровождается повышением уровня кальция в моче. Для гиперкальциемии иного происхождения характерна повышенная экскреция кальция, поэтому его нормальная экскреция на фоне гиперкальциемии подтверждает диагноз первичного гиперпаратиреоза гораздо убедительнее, чем изолированное повышение экскреции кальция. При первичном гиперпаратиреозе экскреция кальция коррелирует с повышением уровня 1,25(OH)2D3.
Гипофосфатемию обнаруживают примерно у половины больных; она обусловлена снижением порога канальцевой реабсорбции фосфата. Уменьшается также отношение максимальная канальцевая реабсорбция фосфата/СКФ.
Увеличение отношения хлорид/фосфат в сыворотке (в норме < 32) отмечается у 60—70% больных первичным гиперпаратиреозом, что связано со снижением канальцевой экскреции бикарбоната под действием ПТГ.
УЗИ позволяет обнаружить увеличение паращитовидных желез в 50—60% случаев. Более информативны КТ с контрастированием и МРТ. КТ позволяет выявлять поражения паращитовидных желез более чем в 90% случаев.
Увеличение паращитовидных желез определяют также с помощью субтракционной сцинтиграфии с 201Tl и 99mTc. Метод основан на том, что технеций захватывается только щитовидной железой, а таллий — как щитовидной, так и паращитовидными железами. По чувствительности этот метод близок к УЗИ.
Флебография (селективная катетеризация непарного щитовидного сплетения) с определением концентраций ПТГ1—84 позволяет выявить гиперплазию или аденому паращитовидных желез в 80—95% случаев. Это технически сложное и опасное вмешательство, поэтому его применяют только в тех случаях, когда локализацию аденомы не удается установить с помощью неинвазивных методов исследования.
Дифференциальный диагноз[править]
Первичный гиперпаратиреоз: Лечение[править]
1. Общие сведения. Если первичный гиперпаратиреоз проявляется симптомами гиперкальциемии, единственный способ лечения — хирургический. Если гиперпаратиреоз протекает бессимптомно, приходится выбирать между хирургическим вмешательством и медикаментозным лечением. Главные недостатки медикаментозного лечения: невозможность прогнозировать течение болезни, невозможность предупредить прогрессирующую потерю массы костей, возрастание риска переломов. На совещании по гиперпаратиреозу, проведенном Национальным институтом здоровья США в 1991 г., были приняты следующие рекомендации:
а. Если нет противопоказаний, предпочтительным методом лечения первичного гиперпаратиреоза всегда является хирургическое вмешательство. Оно показано в первую очередь больным моложе 50 лет.
б. Медикаментозное лечение может быть назначено больным старше 50 лет с умеренной гиперкальциемией, нормальной или незначительно сниженной массой костей и нормальной или незначительно нарушенной функцией почек.
2. Хирургическое лечение (см. также гл. 47, пп. XII—XV)
а. Показания
1) Клинические проявления гиперкальциемии.
2) Концентрация общего кальция в сыворотке на 0,25—0,4 ммоль/л превышает норму, установленную в данной лаборатории для данной возрастной группы.
3) Гиперкальциемические кризы в анамнезе (например, на фоне дегидратации или сопутствующих заболеваний).
4) Снижение СКФ более чем на 30% по сравнению с нормой, установленной в данной лаборатории для данной возрастной группы.
5) Мочекаменная болезнь, подтвержденная рентгенографически.
6) Снижение массы костей более чем на 2 стандартных отклонения от возрастной нормы.
7) Суточная экскреция кальция > 10 ммоль.
8) Возраст < 50 лет.
9) Невозможность длительного наблюдения за больным.
б. Радикальное лечение — удаление всех паращитовидных желез с немедленной аутотрансплантацией части измельченной паратиреоидной ткани в мышцы предплечья. Паратиреоэктомия приводит к излечению в 90—95% случаев. У большинства больных в 1—2-е сутки после операции наблюдается бессимптомная гипокальциемия. Осложнения:
1) Синдром голодных костей — тяжелая преходящая гипокальциемия, обусловленная быстрым захватом кальция остеобластами. Чаще всего встречается после операции у больных с тяжелой гиперкальциемией.
2) Стойкий гипопаратиреоз.
3) Повреждение возвратного гортанного нерва.
в. Паллиативное лечение. При гиперплазии или аденоме одной железы удаляют только пораженную железу, проводят биопсию остальных желез и исследуют замороженные срезы. Паллиативные операции сложнее, чем радикальные, поскольку необходимо обеспечить нормальное кровоснабжение оставшихся желез. Поэтому эти операции должен проводить хирург, имеющий большой опыт лечения гиперпаратиреоза.
3. Другие инвазивные методы лечения
а. В одном специализированном центре удалось добиться излечения первичного гиперпаратиреоза путем инъекции больших количеств рентгеноконтрастных средств в артерии, питающие паращитовидные железы.
б. В нескольких центрах применяли чрескожное введение этанола в аденому паращитовидной железы под контролем УЗИ. Такое лечение сопровождалось различными осложнениями, в частности — повреждением возвратного гортанного нерва
